Einleitung
Bei einem Schlaganfall handelt es sich um eine plötzliche Durchblutungsstörung im Gehirn, die auf vaskuläre Ursachen zurückzuführen ist. Im besten Fall bleibt dieses Ereignis für den Betroffenen ohne weitere Beeinträchtigungen, meist aber führt ein Schlaganfall zu andauernden neurologischen Funktionsstörungen oder zum Ableben des Patienten 1. Die Unterversorgung bestimmter Hirnareale bewirkt Beeinträchtigungen der im Nervensystem gespeicherten Bewegungsprogramme, die sich in Funktionsstörungen der ausführenden Gliedmaßen äußern 2. Diese Funktionsstörungen führen häufig zur Entwicklung eines pathologischen Gangbildes. Außerdem können spastische Paresen entstehen, die den Muskeltonus und die biomechanischen Eigenschaften der Muskulatur verändern und damit zusätzlich das Gangbild beeinträchtigen 3.
Ist eine Mobilisierung möglich, liegt das Ziel einer orthetischen Versorgung nach einem Schlaganfall in der bestmöglichen Annäherung an ein physiologisches Gangbild. Um dieses Therapieziel zu erreichen, muss das interdisziplinäre Team die genauen Ausprägungen der durch den Schlaganfall bedingten Begleiterscheinungen kennen. Für eine Standardisierung und Qualitätssicherung der orthetischen Versorgung ist es sinnvoll, die Patienten entsprechend ihrem Gangtyp zu klassifizieren.
Trotz vieler ganganalytischer Studien fehlt bis heute eine einheitliche Klassifikation zum Gangbild nach einem Schlaganfall. Im Jahr 1995 klassifizierte Perry die Mobilität von Schlaganfallpatienten. Bei dieser Untersuchung wurden 147 Patienten durch die Beurteilung von 19 alltagsbezogenen Situationen in 6 funktionelle Kategorien (von „Gehen nur zu Übungszwecken möglich” bis „uneingeschränktes Gehen in der Öffentlichkeit”) eingeteilt 4. Kriterien sind dabei z. B. das Überwinden von Hindernissen oder Treppen und die Benutzung eines Rollstuhles. Bei der Erhebung der Gangtypen findet außerdem eine Auswertung der Gehgeschwindigkeit, der motorischen Kontrolle über die Kniemuskulatur und der im Sitzen ermittelten Propriozeption statt. Die Kategorien zielen darauf ab, die Unabhängigkeit der Patienten zu Hause und in der Öffentlichkeit zu bestimmen. Aufgrund des hohen Aufwandes bei der Erhebung der Gangtypen ist diese Klassifikation für eine Planung der orthetischen Versorgung allerdings ungeeignet.
Rodda und Graham haben im Jahr 2001 Patienten mit spastischer Hemiplegie und spastischer Diplegie unter Berücksichtigung des Gangbildes, der Körperhaltung und des Einflusses spastischer Muskelgruppen in jeweils vier Gangtypen unterteilt 5. Dabei sind sowohl für Hemiplegie- als auch für Diplegiepatienten zwei verschiedene Klassifikationen aufgestellt worden, die die Stellung von Hüfte, Knie und Sprunggelenk mit einbeziehen. Bei der Ermittlung der Gangtypen werden die Gelenkstellungen sowohl in der Stand- als auch in der Schwungphase ausgewertet. Darüber hinaus unterbreiten die Autoren orthetische, operative und medikamentöse Versorgungsvorschläge. Die Klassifikationen von Rodda und Graham finden klinisch weit verbreitete Anwendung, beziehen sich allerdings ausschließlich auf Kinder mit Cerebralparese, weshalb eine Anwendung bei Schlaganfallpatienten nicht zulässig ist.
Mulroy hat 2003 in einer Clusteranalyse 52 Schlaganfallpatienten unter funktionellen Gesichtspunkten hinsichtlich ihrer Gehgeschwindigkeit, Kniestellung in „mid stance” und Knöchelstellung in „mid swing” in vier verschiedene Gangtypen eingeteilt. Bei dieser Untersuchung wurden Gangcharakteristika, Winkelverläufe, Muskelaktivität und manuelle Muskeltests der Patienten bewertet 6. Bei anderen Studien steht ebenfalls die Gehgeschwindigkeit im Fokus 7 8. Die genannten Klassifikationen bieten Vorteile, sind für den interdisziplinären Gebrauch allerdings nur bedingt geeignet, da eine schnelle und unkomplizierte Beurteilung des Gangbildes nicht möglich ist.
Dass die Ermittlung der entsprechenden Gangtypen von Patienten auch mit geringem Aufwand durchgeführt werden kann, hat das medizinische Zentrum der Freien Universität Amsterdam (VU medisch centrum) bewiesen. Hier wurden Kinder mit Cerebralparese hinsichtlich der muskulären Beeinträchtigungen ihres Bewegungsapparates untersucht. Die daraus entwickelte Amsterdam Gait Classification beschreibt das Gangbild von CP-Patienten anhand von Kniestellung und Fußkontakt in „mid stance” 9. Es muss dabei lediglich beurteilt werden, ob das Knie eine normale, überstreckte oder gebeugte Stellung einnimmt und ob es einen vollständigen oder unvollständigen Fußkontakt gibt. Aus diesen Kriterien ergeben sich fünf verschiedene Gangtypen, anhand derer sich die orthetische Versorgung standardisieren und optimieren lässt. Durch die unkomplizierte Beurteilung des Gangbildes erfährt diese Klassifikation bei der Planung und Validierung orthetischer Versorgungen eine häufige Anwendung durch das interdisziplinäre Team. Da die Ursachen und Begleiterscheinungen des pathologischen Gangbildes bei Schlaganfallpatienten zu abweichenden Gangtypen führen, ist eine einfache Übertragung der Amsterdam Gait Classification auf die Indikation Apoplexie jedoch nicht zulässig.
Ziel der vorliegenden Arbeit war es, mit Hilfe ganganalytischer Untersuchungen von Schlaganfallpatienten Gangtypen zu ermitteln, die ebenfalls auf einer unkomplizierten Beurteilung von Knie- und Fußstellung basieren.
Patienten und Methoden
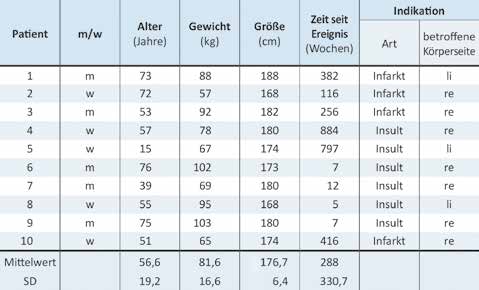
Zehn Schlaganfallpatienten (5 m, 5 w) mit spastischer Hemiparese wurden ganganalytisch untersucht. Von diesen Patienten haben vier einen hämorrhagischen Infarkt und sechs einen ischämischen Insult erlitten. Dabei waren dreimal die linke und siebenmal die rechte Körperseite betroffen (Tab. 1).
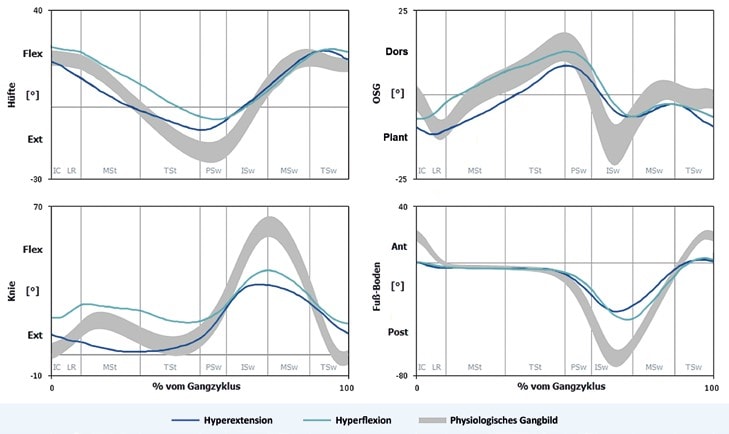
Als Einschlusskriterien wurden eine Functional Ambulation Category der Stufen 3 („Patienten können unter Aufsicht oder verbaler Anleitung gehen”), 4 („Patienten können unabhängig auf ebenen Flächen gehen”) und 5 („Patienten können überall selbstständig gehen”) sowie ein absolvierter Timed-up-and-go-Test festgelegt. Bei diesem klinischen Test wird die Zeit gemessen, die ein Patient benötigt, um sich aus einem Stuhl mit Armlehnen zu erheben, eine Strecke von drei Metern zu gehen, danach umzukehren und sich wieder zu setzen. Anhand dieser Zeit können mit Hilfe einer Skala die Mobilitätseinschränkung und das Sturzrisiko ermittelt werden. Ausschlusskriterien für die Messungen waren periphere arterielle Verschlusskrankheit (pAVK), Ödeme in den Beinen und Schmerzen beim Gehen. Bei den Messungen trugen alle Patienten standardisiertes Schuhwerk (Halbschuhe, Klettverschlüsse, Schuhsprengung 2 cm, keine Absatzrolle). Als Analysesystem kam die Software „Templo” mit dem Modul „Klinische Ganganalyse” der Firma Contemplas zum Einsatz. Eine sagittale Kamera (Basler ac640gc100, 100 Hz) stand orthogonal zur Gangrichtung auf Kniehöhe, eine synchron eingestellte zweite Kamera (Basler acA2000-50gc, 50 Hz) nahm die frontale/dorsale Ansicht der Patienten auf. Auf Sacrum, Spina iliaca anterior superior, Trochanter major, Condylus lateralis, Malleolus lateralis, proximalem Tuber calcanei und Os metatarsale II wurden aktive LED-Marker angebracht und damit die Winkelverläufe von Hüfte, Knie und oberem Sprunggelenk (OSG) sowie der Fuß-Boden-Winkel über drei komplette Gangzyklen beim Gehen in einer selbst gewählten Geschwindigkeit auf gerader Ebene erhoben. Anhand des Kniewinkels fand eine Voreinteilung in zwei Gruppen – einen Gangtyp mit hyperextendiertem Knie und einen mit hyperflektiertem Knie – statt (Abb. 1).
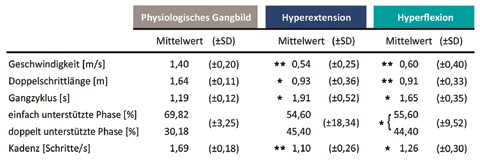
Innerhalb dieser beiden Gruppen wurden von Hüft‑, Knie‑, OSG- und Fuß-Boden-Winkel die mittleren Winkelwerte in „mid stance” (10–30 % des Gangzyklus) mit einer physiologischen Referenzgruppe (n = 26, Alter: 27,6 ± 4,5, Größe: 178,1 ± 9,5 cm, Gewicht: 75,6 ± 17,1 kg) verglichen. Zusätzlich fand eine Erhebung der zeitlichen und räumlichen Parameter statt. Gehgeschwindigkeit (m/s), Doppelschrittlänge (m), Gangzyklus-Dauer, Anteile von einfach und doppelt unterstützter Phase (%) sowie die Kadenz (Schritte/s) wurden für die Hyperextensions- und die Hyperflexionsgruppe ermittelt. Hier fand ein Vergleich beider Gruppen miteinander und mit der physiologischen Referenzgruppe statt. Zur Untersuchung der statistischen Unterschiede wurde der Wilcoxon-Rangsummentest verwendet. Die Grenzen der Signifikanzniveaus lagen bei p = 0,05 und p = 0,01.
Ergebnisse
Hyperextendierter Gangtyp
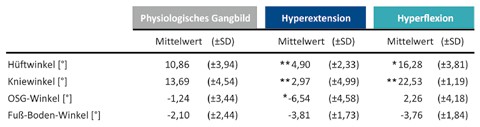
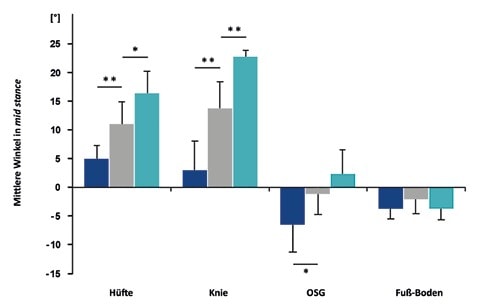
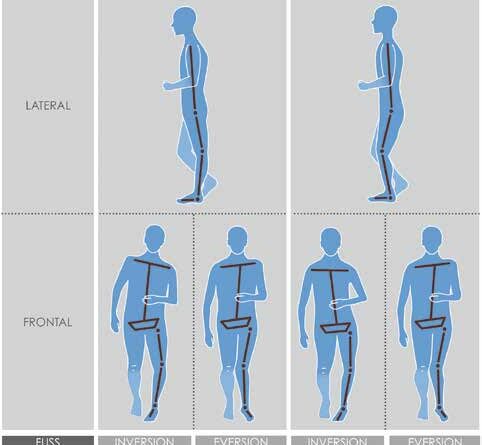
Im gesamten Gangzyklus weist die Kinematik aller untersuchten Segmente qualitative Unterschiede zum physiologischen Gangbild auf (Abb. 2). Die ermittelten statistischen Unterschiede beziehen sich ausschließlich auf „mid stance”. Mittlerer Hüft- (p = 0,001) und Kniewinkel (p = 0,003) fallen signifikant niedriger aus als das physiologische Gangbild. Signifikante Unterschiede liegen auch beim OSG-Winkel (p = 0,029) vor (Tab. 2). Der Fuß-Boden-Winkel zeigt ebenfalls einen niedrigeren Winkelwert, welcher allerdings statistisch nicht bewiesen werden konnte (Abb. 3). In der frontalen Ansicht ist bei vier von fünf Patienten in „mid stance” außerdem eine Inversion des unteren Sprunggelenkes (USG) sichtbar.
Die Patienten mit hyperextendiertem Gangtyp gingen mit einer signifikant geringeren Geschwindigkeit (0,54 ± 0,25 m/s, p = 0,001), Doppelschrittlänge (0,93 ± 0,36 m, p = 0,011) und Kadenz (1,10 ± 0,26 Schritte/s, p = 0,004) im Vergleich zur physiologischen Referenzgruppe. Die Dauer des gesamten Gangzyklus ist signifikant höher (1,91 ± 0,52 s, p = 0,037), wobei 54,60 % auf die einfach unterstützte und 45,40 % auf die doppelt unterstützte Phase entfallen (Tab. 3). Bei dieser prozentualen Aufteilung der einfach und der doppelt unterstützten Phasen können keine beweisbaren Unterschiede zum physiologischen Gangbild festgestellt werden.
Hyperflektierter Gangtyp
Qualitativ unterscheidet sich der hyperflektierte Gangtyp von der physiologischen Referenzgruppe durch insgesamt höhere Winkelverläufe (Abb. 2). Allerdings weisen bei diesem Gangtyp ausschließlich die mittleren Hüft- (p = 0,014) und Kniewinkel (p = 0,000) in „mid stance” signifikant höhere Mittelwerte auf als die Referenzgruppe (Tab. 2). Für OSG- und Fuß-Boden-Winkel liegen keine signifikanten Unterschiede vor (Abb. 3). In der frontalen Ansicht ist bei zwei von fünf Patienten in „mid stance” eine Inversion und bei einem Patienten eine Eversion des USG zu beobachten.
Ähnlich wie beim hyperextendierten Gangtyp ist die Gehgeschwindigkeit signifikant herabgesetzt (0,60 ± 0,40 m/s, p = 0,005). Gleiches gilt für die Doppelschrittlänge (0,91 ± 0,33 m, p = 0,007) und die Kadenz (1,26 ± 0,30 Schritte/s, p = 0,027). Die Dauer des Gangzyklus ist bei diesem Gangtyp ebenfalls signifikant verringert (1,65 ± 0,35, p = 0,043), wobei 55,60 % auf die einfach unterstützte Phase und 44,40 % auf die doppelt unterstützte Phase entfallen (Tab. 3). Die einfach und doppelt unterstützten Phasen weisen signifikante Unterschiede zum physiologischen Gangbild auf (p = 0,028). Der direkte Vergleich der zeitlich-räumlichen Parameter zeigt keinen statistisch beweisbaren Unterschied zum hyperextendierten Gangtyp.
Diskussion
Zeitlich-räumliche Parameter
Bekannte Untersuchungen konzentrieren sich auf eine Klassifizierung der Geschwindigkeit, bei der die Kniestellung nur ein sekundäres Merkmal ist 10 11. Durch die in der vorliegenden Studie gewählte Methodik lassen sich die ermittelten Gangtypen nicht hinsichtlich ihrer zeitlich-räumlichen Parameter differenzieren. Der Vergleich des hyperextendierten und des hyperflektierten Gangtyps hat keine Unterschiede in Geschwindigkeit, Doppelschrittlänge, Gangzyklus-Dauer oder Kadenz ergeben. Allerdings grenzen sich beide Gangtypen durch signifikant geringere Geschwindigkeit, Doppelschrittlänge und Kadenz vom physiologischen Gangbild ab, was den Ergebnissen vergangener Studien entspricht 12. Auch die Symmetrie des Gangbildes ist bei den untersuchten Patienten verändert, was durch den relativen Anstieg der doppelt unterstützten und die Abnahme der einfach unterstützten Phase deutlich wird. Der stabilere, bipedale Zustand wird angestrebt. Ähnliche Beobachtungen finden sich auch in der Literatur wieder 13. Dass für diese prozentuale Aufteilung des Gangzyklus nur beim hyperflektierten Gangtyp signifikante Ergebnisse vorliegen, kann durch die großen Varianzen beim hyperextendierten Gangtyp begründet werden. Unklar ist, inwieweit die Tatsache berücksichtigt werden muss, dass sowohl die Patientengruppe als auch die physiologische Referenzgruppe in einer individuell frei gewählten Geschwindigkeit analysiert wurde.
Kinematik
Bei der vorliegenden ganganalytischen Untersuchung von Schlaganfallpatienten konnten zwei grundlegende Gangtypen erkannt und vom physiologischen Gangbild abgegrenzt werden. Mit dieser Arbeit soll eine unkomplizierte Beurteilung des Gangbildes bei Schlaganfallpatienten in „mid stance” vorgestellt werden. Dennoch ist für die umfassende Diskussion der vorliegenden Gangtypen eine Betrachtung des kompletten Gangzyklus zielführend. Sowohl der hyperextendierte als auch der hyperflektierte Gangtyp zeigen die jeweils charakteristischen Kniewinkelverläufe in der Standphase und eine verminderte Knieflexion in der Schwungphase. Die Ergebnisse der in „mid stance” statistisch bewiesenen Unterschiede zum physiologischen Gangbild finden sich auch bei Perry 14 und Mulroy 15 wieder.
Hüft- und OSG-Winkel sind bei der Interpretation der Ergebnisse nur sekundär wichtig. Die Hüfte zeigt signifikante Abweichungen von der Referenzgruppe. Bei beiden Gangtypen ist die Hüftextension deutlich eingeschränkt. Der Winkelverlauf des OSG zeigt eine verminderte Dorsalextension in der Schwungphase und im „initial contact” den sogenannten „drop foot” (Fallfuß) sowie eine verminderte Plantarflexion in „initial swing”. Darüber hinaus fällt beim hyperextendierten Gangtyp während „mid stance” der OSG-Winkel signifikant geringer aus. Dadurch wird deutlich, wie die untersuchten Winkel voneinander abhängen.
Der Fuß-Boden-Winkel soll Aufschluss über den Fußkontakt in „mid stance” geben. Da bei beiden Gangtypen sowohl qualitativ als auch statistisch keine Unterschiede dieses Winkels im Vergleich zur Referenzgruppe erkennbar sind, ist dieser Parameter bei Schlaganfallpatienten anders als bei CP-Patienten nicht von Bedeutung 16.
Das für die Gewinnung der kinematischen Daten verwendete Ganganalysesystem ist im Gegensatz zu heute standardmäßig verwendeten 3‑D-Analysesystemen nur begrenzt aussagefähig. Durch den beschriebenen, sorgfältig geplanten Messaufbau können jedoch in der Standphase verlässliche Daten erhoben werden.
Die bei beiden Gangtypen in „mid stance” beobachtete veränderte USG-Stellung spielt eine entscheidende Rolle bei der Klassifizierung von Schlaganfallpatienten. Durch den gewählten Messaufbau und die Methodik wurde die frontale Ansicht nicht ausreichend berücksichtigt, um die vorgenommenen Beobachtungen zu quantifizieren. Einfluss und Ausprägung von Inversions- und Eversionsstellung des USG müssen in zukünftigen Untersuchungen stärker mit einbezogen werden.
N.A.P. Gait Classification
Die Physiotherapeutin Renata Horst hat basierend auf ihren Erfahrungen in der manuellen Therapie von Hemiplegiepatienten eine Klassifikation des Gangbildes von Schlaganfallpatienten erstellt. „N.A.P.” steht für „Neuroorthopädische Aktivitätsabhängige Plastizität” und wird als integrative, neuroorthopädische Therapie in vielen Bereichen der Rehabilitation (neurologisch, orthopädisch und traumatologisch) sowie in der Prävention angewendet. Gemäß der N.A.P. Gait Classification werden Schlaganfallpatienten in einen hyperextendierten und einen hyperflektierten Gangtyp eingeteilt, deren Kniestellung eine vorliegende Talusfehlstellung in Inversion oder Eversion kompensiert (Abb. 4). Aus der Kombination von Knie- und Talusstellung ergeben sich vier verschiedene Gangtypen, mit denen die Therapiefindung im interdisziplinären Team vereinfacht werden kann 17. Mit den Ergebnissen der vorliegenden ganganalytischen Untersuchungen konnten die Gangtypen dieser Klassifikation identifiziert und bestätigt werden. Die Gültigkeit der N.A.P. Gait Classification, besonders die Abweichungen des USG in der frontalen Ansicht, muss in weiteren Studien überprüft werden.
Schlussfolgerung
Schlaganfallpatienten weisen typische Charakteristika in der Einschränkung ihrer neuromuskulären Aktivität auf. Diese Einschränkungen äußern sich in einer herabgesetzten Gehgeschwindigkeit, Doppelschrittlänge und Kadenz. Es zeigt sich ein asymmetrisches Gangbild mit einer deutlich herabgesetzten einfach unterstützten Phase. Beim Gehen weist das Knie in „mid stance” eine Hyperextension oder eine Hyperflexion auf, die mit einer Winkelveränderung in Hüfte und OSG einhergeht. Im USG liegt eine Inversion oder Eversion vor. Mit einer Klassifikation dieser Gangparameter lassen sich orthetische und physiotherapeutische Maßnahmen bei Schlaganfall strukturieren und optimieren. In einer weiterführenden Untersuchung wurden basierend auf dieser Klassifikation orthetische Versorgungsvorschläge zum Aufbau eines interdisziplinären Versorgungskonzeptes erstellt und evaluiert. Mit der N.A.P. Gait Classification wurde ein einfaches und praktikables System entwickelt, welches durch die Verbesserung der interdisziplinären Kommunikation zur Strukturierung und Optimierung der orthetischen Versorgung nach einem Schlaganfall beiträgt.
Für die Autoren:
Dipl.-Ing. (FH) Daniel Sabbagh
Fior & Gentz Gesellschaft für Entwicklung und Vertrieb von orthopädietechnischen Systemen mbH
Wissenschaftliche Redaktion
Dorette-von-Stern-Straße 5
21337 Lüneburg
daniel.sabbagh@fior-gentz.de
Begutachteter Beitrag/reviewed paper
Sabbagh D, Fior J, Gentz R. Klassifizierung von Gangtypen bei Schlaganfall zur Standardisierung der orthetischen Versorgung. Orthopädie Technik, 2015; 66 (3): 52–57
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Krämer G. Schlaganfall: Was Sie jetzt wissen sollten. Stuttgart: Trias, 1998
- Corsten T. Die neurologische Frührehabilitation am Beispiel Schlaganfall – Analysen zur Entwicklung einer Qualitätssicherung. Dissertation: Universität Hamburg, 2010
- Dietz V. Klinik der Spastik – spastische Bewegungsstörung. Nervenarzt, 2013; 84 (12): 1508–1511
- Perry J, Garrett M, Gronley JK, Mulroy SJ. Classification of Walking Handicap in the Stroke Population. Stroke, 1995; 26 (6): 982–989
- Rodda J, Graham HK. Classification of gait patterns in spastic hemiplegia and spastic diplegia:a basis for a management algorithm. Eur J Neurol, 2001; 8 (Suppl. 5): 98–108
- Mulroy S, Gronley J, Weiss W, Newsam C, Perry J. Use of cluster analysis for gait pattern classification of patients in the early and late recovery phases following stroke. Gait & Posture, 2003; 18 (1): 114–125
- Kim CM, Eng JJ. Magnitude and pattern of 3D kinematic and kinetic gait profiles in persons with stroke: Relationship to walking speed. Gait & Posture, 2004; 20 (2): 140–146
- Kramers de Quervain IA, Sheldon RS, Leurgans S, Pease WS, McAllister D. Gait Pattern in the Early Recovery Period after Stroke. J Bone Joint Surg, 1996; 78 (10): 1506–1514
- Becher JG. Pediatric Rehabilitation in Children with Cerebral Palsy: General Management, Classification of Motor Disorders. J Prosth Orthot, 2002; 14 (4): 143–149
- Mulroy S, Gronley J, Weiss W, Newsam C, Perry J. Use of cluster analysis for gait pattern classification of patients in the early and late recovery phases following stroke. Gait & Posture, 2003; 18 (1): 114–125
- Perry J, Burnfield JM. Gait Analysis. Slack: Thorofare, 2010
- Nakamura R, Handa T, Watanabe S, Morohashi I. Walking Cycle after Stroke. Tohoku J Exp Med, 1988; 154: 241–244
- Olney SJ, Richards C. Hemiparetic gait following stroke. Part I: Characteristics. Gait & Posture, 1996; 4 (2): 136–148
- Perry J, Burnfield JM. Gait Analysis. Slack: Thorofare, 2010
- Mulroy S, Gronley J, Weiss W, Newsam C, Perry J. Use of cluster analysis for gait pattern classification of patients in the early and late recovery phases following stroke. Gait & Posture, 2003; 18 (1): 114–125
- Becher JG. Pediatric Rehabilitation in Children with Cerebral Palsy: General Management, Classification of Motor Disorders. J Prosth Orthot, 2002; 14 (4): 143–149
- Horst R. N.A.P. – Therapieren in der Neuroorthopädie. Thieme: Stuttgart, 2011 (erste englische Auflage erscheint voraussichtlich 2015)