Einleitung
Verschiedene Varianten der Kompressionstherapien gehören seit vielen Jahrzehnten zu den unbestrittenen Basismaßnahmen von Betroffenen mit Ödemen beispielsweise bei phlebologischen oder lymphologischen Krankheitsbildern 1 . In den letzten Jahren gab es durch aktuelle Studien und die Entwicklung neuer Materialien zunehmend kontroverse Diskussionen über die verschiedenen Behandlungsindikationen und Anwendungen in der Kompressionstherapie. Im Folgenden werden ausgewählte Teilaspekte vorgestellt und kritisch besprochen.
Neue Materialien für Kompressionstherapien
Mehrkomponentensysteme
Vorgefertigte Verbandsysteme, bestehend aus unterschiedlich zusammengesetzten Komponenten mit 2 bis 4 Kurzzug‑, Langzug- und/oder Polsterbinden, ggf. mit kohäsiven Eigenschaften, sind seit mehr als einem Jahrzehnt neben den in Deutschland weit verbreiteten Kurzzugbinden auf dem Markt erhältlich 2 (Abb. 1). Diese Systeme werden allerdings außerhalb von Zentren derzeit kaum eingesetzt 34 . Indikation ist hier vor allem die Entstauungsphase bei Patienten mit ausgeprägten phlebologischen und/oder lymphologischen Krankheitsbildern insbesondere beim zeitgleichen Vorliegen eines Ulcus cruris 56.
Adaptive Bandagen
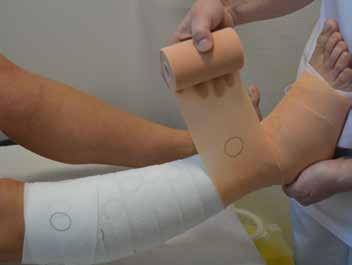
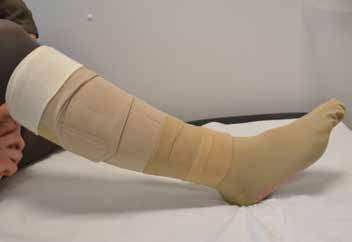
In Deutschland sind adaptive Kompressionsbandagen mit Klettverschlussbändern noch neu und nicht weit verbreitet. Bisher (Stand 04/2017) ist lediglich ein System für Patienten mit Ulcus cruris im Handel erhältlich (Abb. 2). Im angloamerikanischen Raum sind diese Therapien seit vielen Jahren bekannt und weit verbreitet. Die einfache Handhabung der Systeme erlaubt den meisten Patienten, selbst Anpressdruck und Sitz des Kompressionsmaterials entsprechend dem klinischen Verlauf und dem eigenen Komfort immer wieder neu anzupassen. Bereits nach kurzer Einweisung sind viele der Patienten im korrekten Umgang mit den einfach zu nutzenden Materialien geschult (Abb. 3). Durch die patienteneigene Re-Adaptation des Anpressdrucks lassen sich in der Entstauung von Ödemen signifikant bessere Effekte erzielen als in der Therapie mit Systemen, die nach festem Schema beispielsweise einmal pro Tag neu angelegt werden 78. Der Anpressdruck kann hierbei für eine effektive Therapie beispielsweise mit 40 mmHg statt 60 mmHg durchaus niedriger gewählt werden als bei den klassischen Verbandsystemen 9. Darüber hinaus bewerten die Patienten den Komfort der adaptiven Systeme hinsichtlich des Umgangs mit dem eigenen Schuhwerk sowie den ästhetischen Aspekt des Materials besser als bei den Verbandsystemen 10. Praktische Schwierigkeiten bei der Eigenanwendung und der Re-Adaptation der Systeme sind allerdings bei sehr alten, stark adipösen Patienten oder bewegungseingeschränkten Patienten zu erwarten.
In mehreren Studien wurde eine Eigenanwendung empfohlen, wenn Patienten in der Lage sind, eigenständig Schuhe anzuziehen 11. Die in Studien untersuchten adaptiven Systeme bieten deutliche Vorteile bei der Ödemreduktion hinsichtlich Effektivität und Komfort bei Patienten mit Lymphödemen und venösen Ödemen. Auch hinsichtlich wirtschaftlicher Aspekte bieten die adaptiven Bandagen einige Vorteile. In aller Regel ist für die Neuanlage eines entstauenden Kompressionsverbandes aus mehreren Komponenten eine erneute Versorgung durch entsprechend geschulte Therapeuten notwendig 12. Von der Selbstanlage von Kompressionsverbänden beispielsweise mit Kurzzugbandagen wird von Experten abgeraten 13 . Üblich ist bisher die Anwendung von Verbänden in der Entstauungsphase. In der folgenden Erhaltungsphase können medizinische Kompressionsstrümpfe (MKS) oder bei floridem Ulcus cruris sogenannte Ulcus-Strumpfsysteme getragen werden. Die adaptiven Bandagen können sowohl in der Entstauungs- als auch in der Erhaltungsphase genutzt werden 1415.
Pneumatische Manschetten
Es wurde in den letzten Jahren über eine Reihe weiterer neuer Systeme berichtet, die allerdings in Deutschland (noch) nicht erhältlich sind. Exemplarisch vorgestellt wird hier eine pneumatische Manschette, die über mindestens 10 Stunden pro Tag am Unterschenkel mit permanentem Druck von 20 bis 40 mmHg oder intermittierendem Druck von 40 bis 50 mmHg getragen werden soll. Die Druckwerte können über eine elektronische Steuereinheit exakt eingestellt werden. Zudem gibt es die Option, die Tragedauer etc. über ein Aufzeichnungssystem objektiv nachzuverfolgen 16. Das System hat nach Studienlage Vorteile hinsichtlich Exsudatmanagement, Hautschutz und Körperpflege sowie hinsichtlich Entfernung, Schlafkomfort und Lebensqualität 17.
Selbstmanagement in der Kompressionstherapie
Im klinischen Alltag sind es oft die Patienten selbst, die Kompressionstherapien anlegen. Viele der zumeist älteren Patienten sind aufgrund von Bewegungseinschränkungen, beispielsweise durch Arthritis, Arthrose oder auch Adipositas, allerdings nicht in der Lage, ihre eigenen Beine und Füße zu erreichen. Das Anlegen eines adäquaten Kompressionsverbandes bedarf zudem umfassender Erfahrung und eines regelmäßigen Trainings. Eine gute Selbstbandagierung können in der Praxis nur die wenigsten Patienten durchführen, sodass diese Eigenbehandlung heute nicht empfohlen werden kann 18 . Selbst bei ausgebildeten Wundexperten konnte in mehreren Studien gezeigt werden, dass die Qualität der angelegten Kompressionsverbände sehr unterschiedlich und oft nicht adäquat ist 19. Sonden für die Messung der erzielten Druckwerte werden in der Praxis nicht regelhaft verwendet. Eine orientierende Rückmeldung über erzielte Druckwerte ist lediglich bei Mehrkomponentensystemen mit aufgedruckten Markierungen oder adaptiven Bandagen über angelegte Schablonen möglich 20 . Bei korrekt vermessenen Kompressionsstrümpfen bzw. Ulcus-Strumpfsystemen sollte der erzielte Druck der RAL-Norm folgend definitionsgemäß eindeutig sein.
Wann immer möglich sollte versucht werden, den Patienten bei der Auswahl und Durchführung einer Kompressionstherapie mit einzubinden. Materialien wie adaptive Bandagen, MKS und Ulcus-Strümpfe sind hierfür grundsätzlich geeignet. Wichtig ist hierbei dann auch die Klärung, ob Patienten An- und Ausziehhilfen benötigen, die meist eine Hilfsmittelzulassung haben und bei entsprechender Indikation verordnungs- und erstattungsfähig sind 21. Der zusätzliche Einsatz genoppter Gummi- bzw. Haushaltshandschuhe ist eine gute Unterstützung, um die Griffigkeit zu erhöhen und das Risiko von Materialschäden zu mindern.
Das Selbstmanagement wird zukünftig in allen Bereichen der Medizin bei der Versorgung von Patienten vor dem Hintergrund u. a. psychologischer Faktoren, der Kostenaspekte und des demografischen Wandels mit einem zu erwartenden Mangel an qualifiziertem Pflegefachpersonal bei steigender Zahl älterer, potenziell pflegebedürftiger Patienten eine zunehmend wichtige Bedeutung erhalten. Ein Selbstmanagement in der Kompressionstherapie kann aber nur dann dauerhaft funktionieren, wenn auch eine adäquate Edukation der Patienten über Indikation, Art und Technik erfolgt ist.
Kompressionstherapie mit geringen Anpressdrücken
Es ist seit vielen Jahren wissenschaftlich gut belegt und somit ein Dogma in der Kompressionstherapie, dass insbesondere bei Patienten mit fortgeschrittener chronischer venöser Insuffizienz (CVI) beziehungsweise Ulcus cruris venosum (UCV) Kompressionstherapien mit hohen Anpressdrücken vorteilhaft sind. Auf der anderen Seite konnte aber auch eindrücklich gezeigt werden, dass viele Patienten die verordneten Kompressionstherapien nicht durchführen 22. Es wurde diskutiert, dass die Adhärenz der Patienten bei Kompressionstherapien mit höheren Anpressdrücken geringer wird 23. Nun belegen aktuelle Studien zunehmend, dass auch Kompressionstherapien mit Ruheanpressdrücken um 10 bis 15 mmHg in der Lage sind, venöse Beschwerden und Ödeme zu bessern 24. Zudem konnten durch einen Anpressdruck von 11 bis 21 mmHg Ödeme und Schmerzen bei Betroffenen mit stehenden Berufen eindrucksvoll reduziert werden 25. Aktuelle Untersuchungen zeigten auch bei Patienten mit UCV eine Verbesserung der venösen Funktion unter Kompressionsbandagen mit Anpressdruckwerten von 20 bis 30 mmHg 26. In der Abheilung des UCV und dessen Rezidivprophylaxe sind die reduzierten Anpressdrücke ebenfalls wirksam 27. Wenngleich hohe Anpressdrücke effektiver in der Rezidivprophylaxe sind als geringere, so sind Anpressdrücke entsprechend der deutschen Kompressionsklasse 1 aber effektiver als keine Kompression 282930 .
Kompressionsmaterialien mit geringen Ruhedruckwerten sollten jedoch eine hohe Materialfestigkeit, also eine geringe Elastizität, bieten, um unter Mobilität entsprechend hohe Arbeitsdruckwerte erzeugen zu können. In der praktischen Auswahl von Kompressionsmaterial und Zielanpressdruck sollte u. a. auch der Beinumfang beachtet werden (Expertenempfehlung für die Abschätzung des idealen Ruheanpressdrucks: Wadenumfang + Wadenumfang/2 31). So benötigen beispielsweise Patienten mit größerem Wadenumfang meist eine kräftigere Kompressionsware als solche mit geringem Wadenumfang 3233.
Angesichts der stetig wachsenden Zahl älterer Patienten, die nicht oder nur schwer in der Lage sind, eine Kompressionstherapie selbst anzuwenden, eine Hilfe Dritter ablehnen und gleichzeitig aber eine eindeutige Indikation zur Kompressionstherapie haben, besteht die Notwendigkeit, die Möglichkeiten der Kompressionstherapie vollständig auszuschöpfen. Kompressionsverbände und/oder Kompressionsstrümpfe mit reduziertem Ruheanpressdruck, hoher Materialfestigkeit und daraus resultierendem hohem Arbeitsdruck sind in der Lage, viele der mit den Ödemen verbundenen Beschwerden zu lindern und Komplikationen zu reduzieren. In ihrer Handhabung sind sie komfortabler als Kompressionsmaterialien mit hohem Ruheanpressdruck 34. MKS der Kompressionsklasse I sind in Deutschland verordnungs- und erstattungsfähig, das An- und Ausziehen dieser Strümpfe durch einen ambulanten Pflegedienst allerdings derzeit im Regelfall nicht. Hier ist (noch) eine gesonderte Begründung notwendig 35. Eine weitere Alternative für Patienten mit UCV, Kompressionstherapien mit geringen Anpressdrücken durchzuführen, stellen sogenannte Lite-Varianten der Mehrkomponentensysteme oder die einstellbaren adaptiven Kompressionsbandagen dar. Unter Nutzung der Behandlungsoption mit geringen Anpressdrücken kann dann meist auch die Adhärenz der Patienten gesteigert werden 36.
Kompressionstherapie bei arterieller Verschlusskrankheit
In verschiedenen Leitlinien wird die fortgeschrittene periphere arterielle Verschlusskrankheit (pAVK) als absolute Kontraindikation für eine Kompressionstherapie beschrieben, hingegen stellt die kompensierte periphere arterielle Verschlusskrankheit lediglich eine relative Kontraindikation dar 37 . In der Literatur findet sich vielfach ein Knöchel-Arm-Druck-Index (KADI) von 0,8 als Grenze für die Zulässigkeit der Durchführung der Kompressionstherapie. Eine gute Evidenz für diesen Grenzwert gibt es jedoch nicht. Unterhalb dieser Grenze wurde dann oft die Anwendung einer nicht näher definierten „moderaten“ Kompressionstherapie empfohlen. Aktuelle Studienresultate zeigen eindeutig, dass die arterielle Perfusion durch die Anwendung einer Kompressionstherapie mit bis zu 40 mmHg mit kurzzügigen Materialien und Unterpolsterung nicht verschlechtert wird. Die Autoren schlussfolgern aus ihren Daten, dass bei einem KADI von > 0,6, einem systolischen Knöchelarteriendruck über 60 mmHg oder einem Großzehenarteriendruck über 30 mmHg eine Kompressionstherapie mit einem Ruhedruck von bis zu 40 mmHg sicher und effektiv angewendet werden kann 38.
Eine Unterpolsterung des Kompressionsverbandes ist insbesondere bei Patienten mit reduzierter arterieller Perfusion sinnvoll, um Einschnürungen, ungewollte Druckspitzen und konsekutive Hautschäden zu vermeiden. Gleichzeitig sorgt die Unterpolsterung für eine höhere Materialfestigkeit des Gesamtverbandes und führt so zu einem gesteigerten Arbeitsdruck 39.
Mittlerweile finden sich auf dem Markt auch verschiedene Mehrkomponentenverbandsysteme, die auch als sogenannte Lite-Verbände erhältlich sind und insbesondere für die Anwendung bei Patienten mit einem Ulcus cruris mixtum geeignet sind. Sie bieten bei hoher Materialfestigkeit einen reduzierten Ruheanpressdruck von ca. 20 mmHg und werden gut toleriert 4041. Patienten mit einer Indikation zur Kompressionstherapie wie beispielsweise CVI, Lymphödem etc. und einer begleitenden pAVK sollten klinisch engmaschig überwacht werden. Sollte es zu Schmerzen und/oder einer Befundverschlechterung der arteriellen Situation kommen, ist die Kompressionstherapie unverzüglich zu beenden. Ansonsten kann bei einem Knöchelarteriendruck von mindestens 60 mmHg bzw. einem Großzehenarteriendruck von mindestens 30 mmHg eine Kompressionstherapie mit reduziertem Anpressdruck bis 40 mmHg und unelastischen Materialien unter engmaschiger klinischer Kontrolle durchgeführt werden. Eine absolute Kontraindikation für die Anwendung der Kompressionstherapie bleibt allerdings weiterhin die kritische Ischämie mit Nekrose und/oder Gangrän und/oder einem KADI mit Werten unter 0,5 beziehungsweise absoluten systolischen Knöchelarteriendruckwerten unter 60 mmHg 42.
Kompressionstherapie bei Diabetes mellitus
Diabetes mellitus stellt per se keine Kontraindikation für die Durchführung einer Kompressionstherapie dar. Patienten mit Diabetes mellitus können allerdings im Laufe der Erkrankung gehäuft eine Polyneuropathie, (funktionelle) Mikroangiopathie und Makroangiopathie entwickeln. Im Rahmen eines diabetischen Fußsyndroms (DFS) kann es dann zu einem diabetischen Fußulcus (DFU) kommen, das meist an den Zehen oder der Fußsohle lokalisiert ist. Das Auftreten einer Wunde an den Unterschenkeln durch Diabetes mellitus ist selten. Allerdings leiden etwa 15 bis 20 % aller Patienten mit einem chronischen Ulcus cruris auch an einem Diabetes mellitus, der hier eine relevante Begleiterkrankung darstellt. Die Kompressionstherapie ist bei den meisten Patienten mit Diabetes mellitus durchaus möglich. Hier müssen allerdings die bereits beschriebenen Kontraindikationen und Einschränkungen insbesondere im Hinblick auf die Polyneuropathie und eine fortgeschrittene pAVK beachtet werden 4344.
Fazit
Die Kompressionstherapie ist die nebenwirkungsarme und wissenschaftlich gut belegte Basis in der Behandlung und (Rezidiv-)Prophylaxe der meisten Patienten mit Ödemen unterschiedlichster Genese. Heute gibt es zunehmend neue Materialien wie beispielsweise adaptive Bandagen und Erkenntnisse für die praktische Durchführung der Kompressionstherapie. In der Folge steigt die Zahl der Patienten mit Indikationen für die Kompressionstherapie, und auch für früher als Kontraindikation betrachtete Krankheitsbilder stehen heute meist Therapieoptionen zur Verfügung. Bei der Auswahl des geeigneten Kompressionssystems sollten die Fähigkeiten und Wünsche der Patienten berücksichtigt werden. An- und Ausziehhilfen sollten, falls erforderlich, verordnet werden. Somit kann oft auch ein Selbstmanagement nach entsprechender Edukation angestrebt werden. Die Summation dieser Behandlungsoptionen in der Kompressionstherapie bildet die Basis für eine patientengerechte Versorgung.
Für die Autoren:
Prof. Dr. med. Joachim Dissemond
Universitätsklinikum Essen
Klinik und Poliklinik für Dermatologie,
Venerologie und Allergologie
Hufelandstraße 55
45122 Essen
joachim.dissemond@uk-essen.de
Begutachteter Beitrag/reviewed paper
Dissemond J, Reich-Schupke S, Kröger K. Neues aus der Kompressionstherapie. Orthopädie Technik, 2017; 67 (6): 26–30
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Partsch H. Compression for the management of venous leg ulcers: which material do we have? Phlebology, 2014; 29 [Suppl. 1]: 140–145
- Protz K, Heyer K, Dissemond J, Klose K, Temme B, Verheyen-Cronau I, Münter KC, Hampel-Kalthoff C, Augustin M. Kompressionstherapie – Versorgungspraxis in Deutschland. Informationsstand von Patienten mit Ulcus cruris venosum über ihre Versorgung. J Dtsch Dermatol Ges, 2016; 14: 1273–1283
- Reich-Schupke S, Protz K, Kröger K, Dissemond J. Erhebung zur Kompressionstherapie bei Ärzten, Therapeuten und medizinischem sowie pflegerischem Fachpersonal. Vasomed. 2017; 29: 6–12
- Dissemond J, Eder S, Läuchli S, Partsch H, Stücker M, Vanscheidt W. Kompressionstherapie des Ulcus cruris venosum in der Phase der Entstauung. Med Klin Intensivmed Notfmed [im Druck] 2017; 142: 679–686
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Dissemond J, Eder S, Läuchli S, Partsch H, Stücker M, Vanscheidt W. Kompressionstherapie des Ulcus cruris venosum in der Phase der Entstauung. Med Klin Intensivmed Notfmed [im Druck] 2017; 142: 679–686
- Damstra RJ, Partsch H. Prospective, randomized, controlled trial comparing the effectiveness of adjustable compression Velcro wraps versus inelastic multicomponent compression bandages in the initial treatment of leg lymphedema. J Vasc Surg Vein Lymph Dis, 2013; 1: 13–19
- Mosti G, Cavezzi A, Partsch H, Urso S, Campana F. Adjustable Velcro Compression Devices are more effective than inelastic bandages in reducing venous edema in the initial treatment phase: a randomized controlled trial. Eur J Vasc Endovasc Surg, 2015; 50: 368–374
- Mosti G, Cavezzi A, Partsch H, Urso S, Campana F. Adjustable Velcro Compression Devices are more effective than inelastic bandages in reducing venous edema in the initial treatment phase: a randomized controlled trial. Eur J Vasc Endovasc Surg, 2015; 50: 368–374
- Mosti G, Cavezzi A, Partsch H, Urso S, Campana F. Adjustable Velcro Compression Devices are more effective than inelastic bandages in reducing venous edema in the initial treatment phase: a randomized controlled trial. Eur J Vasc Endovasc Surg, 2015; 50: 368–374
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Dissemond J, Eder S, Läuchli S, Partsch H, Stücker M, Vanscheidt W. Kompressionstherapie des Ulcus cruris venosum in der Phase der Entstauung. Med Klin Intensivmed Notfmed [im Druck] 2017; 142: 679–686
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Harding KG, Vanscheidt W, Partsch H, Caprini JA, Comerota AJ. Adaptive compression therapy for venous leg ulcers: a clinically effective, patient-centred approach. Int Wound J, 2016; 13 (3): 317–325
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Protz K, Heyer K, Dissemond J, Klose K, Temme B, Verheyen-Cronau I, Münter KC, Hampel-Kalthoff C, Augustin M. Kompressionstherapie – Versorgungspraxis in Deutschland. Informationsstand von Patienten mit Ulcus cruris venosum über ihre Versorgung. J Dtsch Dermatol Ges, 2016; 14: 1273–1283
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Sippel K, Seifert B, Hafner J. Donning devices [foot slips and frames] enable elderly people with severe chronic venous insufficiency to put on compression stockings. Eur J Vasc Endovasc Surg, 2015; 49: 221–229
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Weller CD, Buchbinder R, Johnston RV. Interventions for helping people adhere to compression treatments for venous leg ulceration. Cochrane Database Syst Rev, 2013; 9: CD008378
- Benigni JP, Sadoun S, Allaert FA, Vin F. Efficacy of class 1 elastic compression stockings in the early stages of chronic venous disease. A comparative study. Int Angiol, 2003; 22: 383–392
- Blazek C, Amsler F, Blaettler W, Keo HH, Baumgartner I, Willenberg T. Compression hosiery for occupational leg symptoms and leg volume: a randomized crossover trial in a cohort of hairdressers. Phlebology, 2013; 28 (5): 239–247
- Brizzio E, Amsler F, Lun B, Blättler W. Comparison of low-strength compression stockings with bandages for the treatment of recalcitrant venous ulcers. J Vasc Surg, 2010; 51 (2): 410–416.
- Clarke-Moloney M, Keane N, O’Connor V, Ryan MA, Meagher H, Grace PA, Kavanagh E, Walsh SR, Burke PE. Randomised controlled trial comparing European standard class 1 to class 2 compression stockings for ulcer recurrence and patient compliance. Int Wound J, 2014; 11 (4): 404–408
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Nelson EA, Bell-Syer SE. Compression for preventing recurrence of venous ulcers. Cochrane Database Syst Rev, 2014; 9: CD002303
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Milic DJ, Zivic SS, Bogdanovic DC, Jovanovic MM, Jankovic RJ, Milosevic ZD, Stamenkovic DM, Trenkic MS. The influence of different sub-bandage pressure values on venous leg ulcers healing when treated with compression therapy. J Vasc Surg, 2010; 51: 655–661
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Flour M, Clark M, Partsch H, Mosti G, Uhl JF, Chauveau M, Cros F, Gelade P, Bender D, Andriessen A, Schuren J, Cornu-Thenard A, Arkans E, Milic D, Benigni JP, Damstra R, Szolnoky G, Schingale F. Dogmas and controversies in compression therapy: report of an International Compression Club (ICC) meeting, Brussels, May 2011. Int Wound J, 2013; 10: 516–526
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Rabe E, Hertel S, Bock E, Hoffmann B, Jöckel KH, Pannier F. Therapy with compression stockings in Germany – results from the Bonn Vein Studies. J Dtsch Dermatol Ges, 2013; 11 (3): 257–261
- Weller CD, Buchbinder R, Johnston RV. Interventions for helping people adhere to compression treatments for venous leg ulceration. Cochrane Database Syst Rev, 2013; 9: CD008378
- Dissemond J, Assenheimer B, Bültemann A, Gerber V, Gretener S, Kohler-von Siebenthal E, Koller S, Kröger K, Kurz P, Läuchli S, Münter C, Panfil EM, Probst S, Protz K, Riepe G, Strohal R, Traber J, Partsch H. Kompressionstherapie bei Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1073–1089
- Mosti G, Iabichella ML, Partsch H. Compression therapy in mixed ulcers increases venous output and arterial perfusion. J Vasc Surg, 2012; 55: 122–128
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Jünger M, Haase H, Schwenke L, Bichel J, Schuren J, Ladwig A. Macro- and microperfusion during application of a new compression system, designed for patients with leg ulcer and concomitant peripheral arterial occlusive disease. Clin Hemorheol Microcirc, 2013; 53: 281–293
- Ladwig A, Haase H, Bichel J, Schuren J, Jünger M. Compression therapy of leg ulcers with PAOD. Phlebology, 2014; 29: 7–12
- Reich-Schupke S, Protz K, Dissemond J, Rabe E. Neue Entwicklungen in der phlebologischen Kompressionstherapie. Dtsch Med Wochenschr [im Druck]
- Hoe J, Koh WP, Jin A, Sum CF, Lim SC, Tavintharan S. Predictors of decrease in ankle-brachial index among patients with diabetes mellitus. Diabet Med, 2012; 29 (9): 304–307
- Wu SC, Crews RT, Najafi B, Slone-Rivera N, Minder JL, Andersen CA. Safety and efficacy of mild compression (18–25 mmHg) therapy in patients with diabetes and lower extremity edema. J Diabetes Sci Technol, 2012; 6: 641–647