Einleitung
Schon seit vielen Jahren engagieren sich Amputierte, vorrangig mit einer Amputation im Bereich des Beckens, im Verein beinamputiert-was-geht e. V. (Abb. 1). Ziel des Vereins ist der Austausch und die Unterstützung unter Betroffenen, damit diese wieder ihren Weg in ein aktives und lebenswertes Leben finden. Entstanden aus einer Selbsthilfegruppe agieren sie seit 2009 als eingetragener gemeinnütziger Verein für die Aufklärung dieses auch in der Fachliteratur nur selten beleuchteten Themas. Neben dem persönlichen Austausch bietet der Verein auf seiner Internetseite www.beinamputiert-was-geht.de Betroffenen und Interessierten eine Plattform zur Information.
Im interdisziplinären Austausch auf Fachkongressen und in Gesprächen mit Ärzten, Orthopädie-Technikern und Therapeuten wurde deutlich, dass eine Diskrepanz zwischen dem in Fachkreisen bestehenden Bild von einem Leben mit diesem Amputationsniveau und der Eigenwahrnehmung der Betroffenen besteht. Dies gab dem Verein den Anlass, ein Projekt zur Sammlung fundierter Fakten in Form eines Fragebogens zu initiieren.
Konzeption des Fragebogens
Das Fragebogenprojekt befasste sich mit einem breiten Spektrum an Fragen zur Gesundheit, zur Lebens- und Arbeitssituation, zur orthopädietechnischen Versorgung und zur von den Betroffenen empfundenen Lebensqualität. Der Fragebogen wurde von einem ausgewählten Team des Vereins erstellt sowie von Fachärzten, Technikern und Therapeuten ergänzt. Eingeteilt in neun Abschnitte mit insgesamt 72 Fragen war das primäre Ziel des Projektes die Beantwortung zweier Fragen:
- Wie stellt sich die Lebenssituation der Betroffenen nach einer Hemipelvektomie oder Hüftexartikulation dar?
- Gibt es Unterschiede in den alltagsrelevanten Funktionseinschränkungen zwischen Hüftexartikulation und Hemipelvektomie?
Der Fragebogen wurde an 89 Personen (Vereinsmitglieder und Freunde des Vereins), die von einer Hemipelvektomie oder Hüftexartikulation betroffen sind, versendet. 57 davon kamen ausgefüllt zurück, von denen wiederum 56 ausgewertet werden konnten. Eine Person fiel aufgrund des extremen Altersunterschieds (es handelt sich um ein Schulkind) derart aus dem Muster, dass sie bei der Auswertung nicht berücksichtigt wurde. Zur Auswertung wurden die Programme „Statistika 12“ (Statsoft Europe GmbH, Hamburg, Germany) und „Excel“ (Microsoft Corporation, Redmond, Washington, USA) verwendet. Je nach Merkmalsausprägung der Fragen wurden bei Nominalverteilungen Pearsons Chi-Quadrat-Test oder Fishers Exakter Test, bei ordinal verteilten Ausprägungen der Mann-Whitney-Test und bei metrischer Merkmalsausprägung der t‑Test für unabhängige Stichproben verwendet.
Um die Lebenssituation der gesamten Gruppe darzustellen, wurden die Antworten aller Probanden gemittelt. Für die Ergebnisdarstellung der Amputationsunterschiede wurden die Probanden in zwei Gruppen unterteilt: Hemipelvektomie (komplette Hemipelvektomie und inkomplette Hemipelvektomie) und Hüftexartikulation (Hüftexartikulation und Pseudo-Hüftexartikulation) (Tab. 1).
Ergebnisse der Befragung
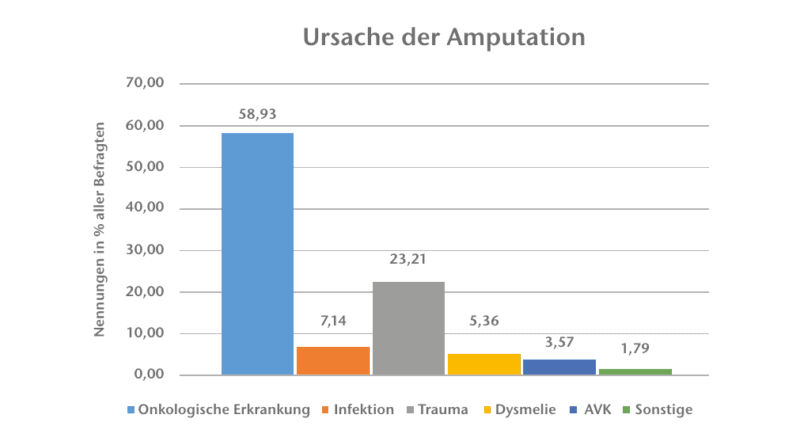
Ursachen für die Amputation sind hauptsächlich Tumorerkrankungen, gefolgt von Traumata, Infektionen, Dysmelien und AVK (Abb. 2). Diese ermittelte Ursachenverteilung entspricht der von Baumgartner und Botta und unterscheidet sich von der Ursachenverteilung bei Oberschenkel- und Unterschenkelamputationen 1, bei denen mit 80 bis 90 % arterielle Verschlusskrankheiten die Hauptursache sind und nur wenige Traumata, Tumore, Infektionen und Dysmelien vorkommen.
Die Amputation des Beines fand bei 61 % der Probanden in einer Notfalloperation statt, bei 38 % wurde eine geplante Amputation durchgeführt, und bei 2 % lag eine Dysmelie ohne weitere Operation vor. 39 % aller Befragten wurden ein weiteres Mal operiert, was in den meisten Fällen eine Wundheilungsstörung (23 %) oder eine Infektion (18 %) zur Ursache hatte. Auch in der Fachliteratur werden diese postoperativen Komplikationen als Hauptprobleme nach einer solchen Amputation benannt 2345. In den Ergebnissen der Befragung stellte sich eine Korrelation (p = 0,02) zwischen „im Notfall amputierten Patienten“ und „Nachoperationen“ heraus. In der Befragung zeigte sich zudem, dass sich 76 % der hemipelvektomierten, aber nur 45 % der hüftexartikulierten Probanden postoperativ gut über die Amputation und deren Folgen aufgeklärt fühlten (p = 0,03).
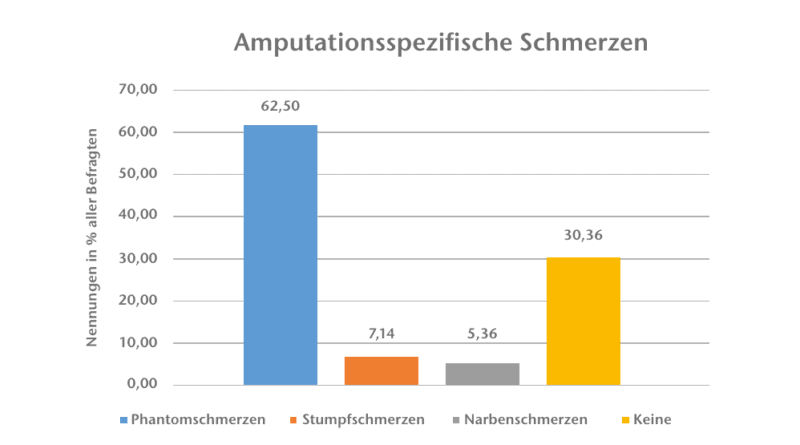
Phantom‑, Stumpf- und Narbenschmerzen wurden als amputationsspezifische Schmerzen von beiden Gruppen gleich häufig genannt (Abb. 3). Der Phantomschmerz ist mit 63 % die häufigste Problematik in diesem Bereich. In der Literatur lassen sich Angaben von 78 % bis 90 % ermitteln, wobei häufig nicht zwischen Phantomschmerzen und Phantomsymptomen unterschieden wird 678. In den hier vorliegenden Ergebnissen steht der Phantomschmerz mit einer schlechten Schmerzabdeckung nach der Operation signifikant (p = 0,02) in Verbindung.
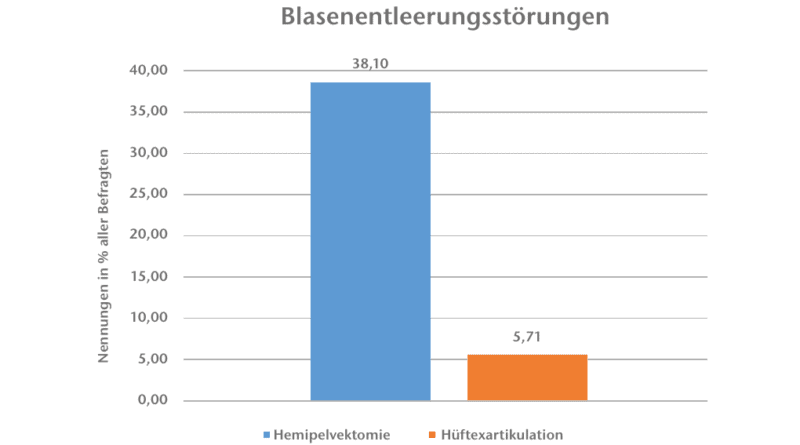
Postoperative Blasenentleerungsstörungen treten mit p = 0,008 signifikant häufiger bei Hemipelvektomierten auf (Abb. 4). Dies lässt ursächlich das höhere Amputationsniveau und den damit verbundenen Eingriff in den Beckenbereich vermuten. Aus der Literatur ist bekannt, dass Blasenprobleme signifikant in Verbindung mit einer schlechten psychischen Verfassung stehen 9. Ähnliche Ergebnisse ließen sich auch in dieser Befragung ermitteln, bei der von einer Blasenentleerungsstörung Betroffene signifikant häufiger (p = 0,02) eine schlechte Bewertung für ihr eigenes Selbstvertrauen oder ihr seelisches Wohlbefinden abgaben.
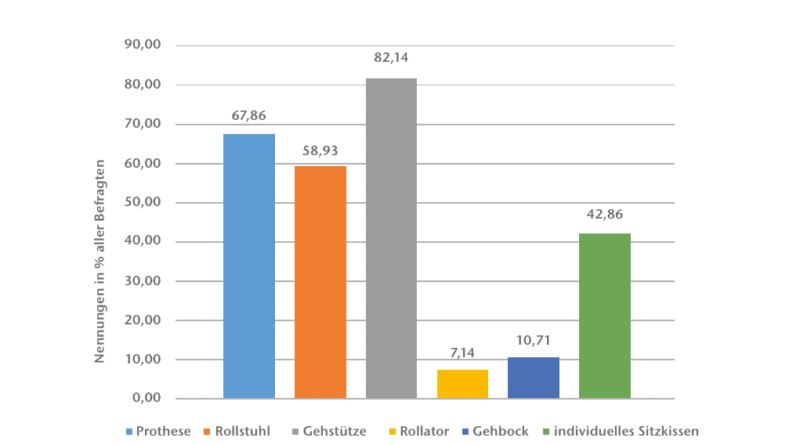
Die Probanden gaben mit 82 % Unterarmgehstützen als meistverwendetes Hilfsmittel an, gefolgt von der Prothese und dem Rollstuhl (Abb. 5). Dabei werden die Gehstützen häufig unterstützend zur Prothese eingesetzt. Hüftexartikulierte werden signifikant (p = 0,03) öfter mit einer Prothese versorgt als Hemipelvektomie-Amputierte (62 % der Hemipelvektomierten/89 % der Hüftexer) und nutzen diese auch häufiger (p = 0,02). Von den Befragten, die mit einer Prothese versorgt sind, geben 68 % an (48 % Hemipelvektomie und 80 % Hüftexartikulation), diese regelmäßig zu nutzen. Versorgt werden 73 % mit einem mikroprozessorgesteuerten Kniegelenk und 45 % mit einem polyzentrischen hydraulischen Hüftgelenk. Die schwierige Versorgung und die ermittelte durchschnittliche Tragedauer der Prothese von fünf Stunden pro Tag stimmt mit den Angaben in der Literatur überein 101112. Auffällig ist, dass Probanden, die eine Gehschule besucht haben, eine signifikant (p = 0,01) höhere durchschnittliche Tragedauer von 9,1 Stunden/Tag aufweisen.
Die Probanden wurden zudem zu ihrer Einstellung zur Prothese befragt. Trotz Problemen wie beispielsweise Hautirritationen (18 %) oder Schmerzen beim Gehen mit der Prothese (32 %) ist der größere Teil positiv gegenüber der Prothese eingestellt. So geben 39 % ihre Prothese als komfortabel an, und für 68 % erleichtert die Prothese ihr Leben.
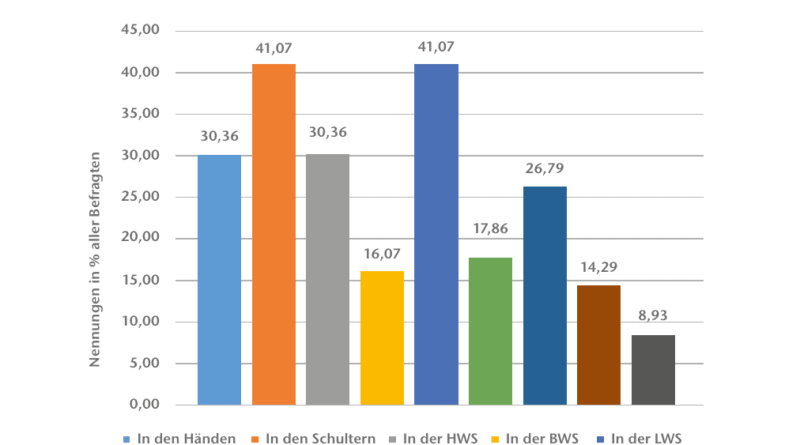
An allgemeinen Beschwerden werden hauptsächlich Probleme im Bereich der LWS sowie der HWS, der Schultern und der Hände genannt (Abb. 6). Die Schmerzen in Schultern und Händen korrelieren mit der Nutzung der Unterarmgehstützen. Es besteht hingegen kein nachweisbarer Zusammenhang zwischen den allgemeinen Beschwerden und der Nutzung der Prothese. Zur Behandlung der Schmerzen werden insbesondere Physiotherapie, Medikation und physikalische Therapie genutzt. Dabei nehmen Hemipelvektomie-Patienten mit 76 % Physiotherapie signifikant (p = 0,03) häufiger in Anspruch als Hüftexartikulierte mit 57 %. Ein Grund dafür konnte anhand der Daten nicht ermittelt werden. Mögliche Erklärungen könnten der größere operative Eingriff bei der Hemipelvektomie und die unterschiedliche Nutzung der Prothese sein. Hemipelvektomie-Amputierte geben zudem an, besser über die Amputation und deren Folgen informiert zu sein. Auch dies könnte Einfluss auf die Mehrnutzung von Physiotherapie haben.
Des Weiteren erhob der Fragebogen den Bedarf an Hilfe im Haushalt. Mehr als die Hälfte der Befragten gab an, diese Hilfe zu benötigen. 77 % der Befragten erhalten Unterstützung durch ihre Familie (64 %) und/oder durch externe Anbieter (27 %). 71 % der Befragten waren in keine, 29 % in eine Pflegestufe eingestuft. Angesichts dieser Verteilung lässt sich vermuten, dass die Amputation der Betroffenen eine Mehrbelastung für die Familie mit sich bringt und in der Regel nicht von Pflege- oder Krankenversicherungen getragen wird.
Um die Teilhabe am Leben zu erfassen, wurden die Probanden bezüglich Beruf, Familienstand und Freizeitgestaltung befragt. 48 % gaben an, berentet zu sein, 40 % arbeiteten in einem Angestelltenverhältnis, die restlichen Personen waren teilberentet oder selbstständig. Arbeitssuchend war hingegen niemand. 79 % gaben an, in einer Partnerschaft zu leben, und fast ein Drittel hat nach der Amputation ein Kind bekommen (11 Frauen/7 Männer). In ihrer Freizeit betrieben 61 % Sport wie z. B. Schwimmen, Gymnastik oder Skifahren. Sportlich aktive Probanden fühlten sich signifikant (p = 0,02) körperlich fitter als inaktive.
Auf der Grundlage der gewonnenen Ergebnisse lassen sich die Eingangsfragen wie folgt beantworten:
Wie stellt sich die Lebenssituation der Betroffenen nach einer Hemipelvektomie oder Hüftexartikulation dar?
Anhand der vorliegenden Studie ist bezüglich der Fragen zu Notfalloperationen, postoperativen Komplikationen, in Anspruch genommenen Therapien und zur Prothesennutzung eine komplexe medizinische Situation erkennbar, die eine umfangreiche Rehabilitation erforderlich macht. Eine negative Beeinträchtigung der Lebensqualität scheint vorzuliegen. Insbesondere die amputationsspezifischen Blasenprobleme beeinflussen das seelische Wohlbefinden und das Selbstbewusstsein der Betroffenen. Zudem sind viele der Betroffenen auf Hilfe anderer im Alltag angewiesen.
Die prothetische Versorgung stellt sich als anspruchsvoller und komplexer Prozess dar, bei dem es etwa zwei Dritteln der Betroffenen gelingt, ihre Gehfunktion wiederzuerlangen. Die Mehrzahl der prothetisch versorgten Betroffenen gibt an, von der prothetischen Versorgung zu profitieren und dass die Prothese ihr Leben erleichtert. Die aus der Gesamtsituation resultierenden erhöhten alltäglichen Herausforderungen gilt es zudem zu bewältigen. Trotzdem führen die Betroffenen größtenteils ein aktives und unabhängiges Leben.
Gibt es Unterschiede in den alltagsrelevanten Funktionseinschränkungen zwischen Hüftexartikulation und Hemipelvektomie?
Die Studie belegt Unterschiede zwischen Hemipelvektomie und Hüftexartikulation insbesondere bezüglich der postoperativen Aufklärung zur Amputation und deren Folgen, der Inanspruchnahme von Therapien, der prothetischen Versorgung und in Bezug auf die Blasenfunktion. Bei den Unterschieden handelt es sich zumeist um stärkere funktionelle Einschränkungen der Hemipelvektomierten gegenüber den Hüftexartikulierten. Der massivere Eingriff der Amputation in Höhe der Hemipelvektomie und die damit verbundenen stärkeren Beeinträchtigungen der Blase gehen einher mit einem direkten negativen Einfluss auf das Selbstvertrauen und das seelische Wohlbefinden. Die geringere Versorgungszahl von Hemipelvektomierten mit Prothesen lässt den Schluss zu, dass Patienten dieser Amputationsart schwieriger zu versorgen sind. Dennoch stellt die Versorgung für die betroffenen Hemipelvektomierten – nach Angaben der Probanden – ebenso eine Erleichterung des täglichen Lebens dar wie für die Hüftexartikulierten.
Die Unterschiede zwischen den beiden Gruppen hinsichtlich der postoperativen Aufklärung über die Amputation und deren Folgen lassen vermuten, dass bei der Hemipelvektomie pauschal von einer schwierigeren Ausgangssituation ausgegangen wird und daher mehr Informationen und mehr Therapieangebote zur Verfügung gestellt werden.
Fazit
Die Studienergebnisse werfen die Frage auf, ob die Amputationshöhen in der Befunderhebung, der Therapie und den Versorgungszielen angesichts der festgestellten Unterschiede nicht künftig als einzelne Gruppen betrachtet werden sollten. Beinamputiert-was-geht e. V. möchte mit der Veröffentlichung dieser Daten das bestehende Bild vom Leben mit diesem Amputationsniveau durch die Angaben der Betroffenen selbst ergänzen und Inspiration geben, um weitere Studien in Fachkreisen anzuregen.
Danksagung
Der besondere Dank des Vereins gilt der Unterstützung durch die an der Umfrage teilnehmenden Betroffenen sowie Prof. Dr. Frank Braatz, Dipl.-Ing. Eva Pröbsting, Dipl.-Ing. Julia Block und dem Team „Lebensqualitätsbogen“ des Vereins beinamputiert-was-geht e. V.
Für die Autoren:
beinamputiert-was-geht e. V.
Postfach 1113
69199 Sandhausen
info@beinamputiert-was-geht.de
Begutachteter Beitrag/reviewed paper
Preiser T, Zaghdoud L, Schipper S. Das Leben nach einer Amputation im Bereich des Beckens — Eine Befragung von 56 Betroffenen. Orthopädie Technik, 2017; 68 (6): 50–55
| Probandenstatistik | |
|---|---|
| Teilnehmergruppe | |
| 25 Männer | 31 Frauen |
| Körpergewicht (kg) | Körpergröße (cm) |
| 67 +/ — 15 | 173 +/ — 10 |
| Alter (Jahre) | Amptuiert seit (Jahren) |
| 56 +/ — 13 | 4 — 62 |
| Amputationsart | |
| Hemipelvektomie komplett (n=16) | |
| Hemipelvektomie inkomplett (n=5) | |
| Hüftexartikulation (n=31) | |
| Pseudo-Hüftexartikulation (n=4) | |
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Baumgartner R, Botta P. Amputation und Prothesenversorgung. Indikationsstellung, operative Technik, Nachbehandlung, Prothesenversorgung, Gangschulung, Rehabilitation. 3., vollständig überarbeitete Auflage. Stuttgart, New York: Thieme Verlag, 2007
- Baliski CR, Schachar NS, McKinnon JG, Stuart GC, Temple WJ. Hemipelvectomy: a changing perspective for a rare procedure. Canadian Journal of Surgery, 2004; 47 (2): 99–103
- Carter SR, Eastwood DM, Grimer RJ, Sneath RS. Hindquarter Amputation for Tumors of the Musculoskeletal System. The Journal of Bone & Joint Surgery [Br], 1990; 72‑B: 490–493
- Mat Saad AZ, Halim AS, Faisham WI, Azman WS, Zulmi W. Soft Tissue Reconstruction following Hemipelvectomy: Eight-Year Experience and Literature Review. Scientific World Journal, 2012. doi: 10.1100/2012/702904. https://www.hindawi.com/journals/tswj/2012/702904/
- Senchenkov A, Moran SL, Petty PM, Knoetgen J 3rd, Clay RP, Bite U, Barnes SA, Sim FH. Predictors of complications and outcomes of external hemipelvectomy wounds: account of 160 consecutive cases. Annals of Surgical Oncology, 2008; 15 (1): 355–363
- Ebrahimzadeh MH, Kachooei AR, Soroush MR, Hasankhani EG, Razi S, Birjandinejad A. Long Term Clinical Outcomes of War-Related Hip Disarticulation and Transpelvic Amputation. The Journal of Bone & Joint Surgery, 2013; 95 (16): e114 (1–6)
- Grimer RJ, Chandrasekar CR, Carter SR, Abudu A, Tillman RM, Jeys L. Hindquarter Amputation: Is it still needed and what are the outcomes? The Bone & Joint Journal, 2013; 95‑B (1): 127–131
- Yari P, Dijkstra PU, Geertzen JH. Functional outcome of hip disarticulation and hemipelvectomy: a cross-sectional national descriptive study in the Netherlands. Clinical Rehabilitation, 2008; 22 (12): 1127–1133
- Juurlink DN, Herrmann N, Szalai JP, Kopp A, Redelmeier DA. Medical Illness and the Risk of Suicide in the Elderly. Archives of Internal Medicine, 2004; 164 (11): 1179–1184
- Ebrahimzadeh MH, Kachooei AR, Soroush MR, Hasankhani EG, Razi S, Birjandinejad A. Long Term Clinical Outcomes of War-Related Hip Disarticulation and Transpelvic Amputation. The Journal of Bone & Joint Surgery, 2013; 95 (16): e114 (1–6)
- Yari P, Dijkstra PU, Geertzen JH. Functional outcome of hip disarticulation and hemipelvectomy: a cross-sectional national descriptive study in the Netherlands. Clinical Rehabilitation, 2008; 22 (12): 1127–1133
- Kralovec ME, Houdek MT, Andrews KL, Shives TC, Rose PS, Sim FH. Prosthetic Rehabilitation After Hip Disarticulation or Hemipelvectomy. American Journal of Physical Medicine & Rehabilitation, 2015; 94 (12): 1035–1040