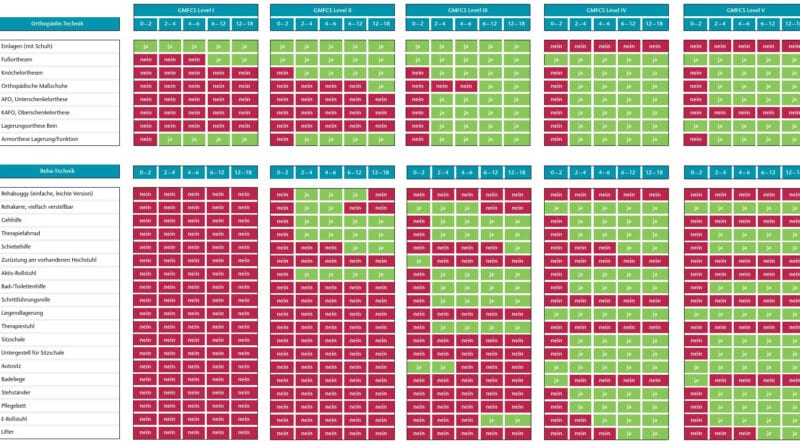
Basis der neuen Methode ist eine Hilfsmittelmatrix, in der für die verschiedenen GMFCS-Level und Altersgruppen die relevanten Hilfsmittel aufgelistet sind, die in der Versorgungsplanung berücksichtigt werden müssen. Die Matrix ist das Ergebnis einer multidisziplinären Arbeitsgruppe des im Jahr 2013 gegründeten Vereins „Netzwerk Cerebralparese e. V. – Verein zur Förderung vernetzter CP-Versorgung“. Die Inhalte wurden von 36 Experten (Orthopädie-Techniker, Orthopädie-Schuhmacher, Ärzte mit Schwerpunkt Neuroorthopädie sowie Physio- und Ergotherapeuten) erarbeitet.
Einleitung
Cerebralparesen gehören mit einer Prävalenz von 2 bis 2,8/1.000 Lebendgeborenen zu den häufigsten Ursachen motorischer Behinderungen 1. Im Jahr 2013 gab es in Deutschland 682.069 Lebendgeborene 2 und somit eine Anzahl von Neuerkrankungen zwischen 1.364 und 1.912. Je nach Schweregrad sind die funktionellen Auswirkungen unterschiedlich und werden heute standardmäßig nach dem „Gross Motor Function Classification System“ (GMFCS) klassifiziert 3. Die Klassifizierung nach GMFCS sollte, wie von der Surveillance of Cerebral Palsy in Europe (SCPE) vorgesehen, nach Altersgruppen getrennt durchgeführt werden. Eine deutsche Übersetzung des GMFCS ist online abrufbar 4. Im klinischen Alltag wird aber häufig eine unzureichende vereinfachte Einteilung genutzt 5 (Tab. 1).
An der Versorgung dieser Patientengruppe sind schon heute zahlreiche kompetente Fachleute beteiligt, die zunehmend fachlich differenziert und spezialisiert gute Arbeit leisten. Dennoch gibt es eine Vielzahl unzureichender Behandlungskonzepte mit dem Resultat, dass die Patienten schlecht oder nicht ausreichend mit medizinisch notwendigen Hilfsmitteln versorgt sind. Der Verein „Netzwerk Cerebralparese e. V.“ hat zur Verbesserung der Versorgungsqualität ein modulares Konzept erarbeitet und unterteilt darin den hochkomplexen Gesamtbehandlungsprozess der Cerebralparese in sechs verschiedene Segmente 6. Die sechs Module „Diagnose/Klassifikation“, „Botulinumtoxin/Pharmakotherapie“, „Ergotherapie“, „Physiotherapie“, „Neuro-Orthopädie“ und „Hilfsmittel“ wurden in einem offenen Konsentierungsverfahren erarbeitet. Hierfür wurden Experten der jeweiligen Fachrichtung in offenen Ausschreibungen eingeladen. Die Leitung der Module wird dabei von Themenexperten übernommen, die in regelmäßigen Sitzungen die Inhalte innerhalb des Expertengremiums nach einer modifizierten Delphi-Methode 7 und schriftlich konsentieren. Die Modulgruppe „Hilfsmittel“ setzt sich aus insgesamt 36 Experten zusammen (Orthopädie-Techniker, OrthopädieSchuhtechniker, Ärzte mit Schwerpunkt Neuroorthopädie sowie Physiound Ergotherapeuten) und hat sich bis Anfang 2016 bereits zwölfmal getroffen. Die sechs Module wurden nach DIN EN ISO 9000 ff. 8 in Einzelprozesse gegliedert, um sowohl die Prozessbeteiligten, die Aufgaben, die Entscheidungen als auch die Dokumentation definieren zu können.
Je nach individueller Notwendigkeit sollen die Module zukünftig als in sich abgeschlossene Leistungen bedarfsgerecht von den Patienten in Anspruch genommen werden. Grundlage aller Behandlungen ist zunächst die möglichst frühe und sichere Diagnosestellung. Weiterhin ist die Festlegung der Therapieziele sowie der Strategie zu deren Erreichung nach ICF bzw. ICF-CY 9 10 innerhalb des Versorgerteams von entscheidender Bedeutung.
Multiprofessionelle Teams
Bei der Planung und Bewertung der Hilfsmittelversorgung von Kindern und Jugendlichen mit Cerebralparese ist es von besonderer Bedeutung, dass alle Maßnahmen in einem multiprofessionellen Team stattfinden. Dazu gehören immer zwingend alle an der Therapie beteiligten Entscheider: Arzt, Therapeut, Orthopädie-Techniker, Reha-Berater, Eltern, Betreuer und natürlich der Patient bzw. die Patientin. Das Setting im Rahmen einer sozialpädiatrischen oder kinderorthopädischen Sprechstunde verlangt eine Vielzahl von Therapieentscheidungen, weshalb sich die Verwendung von Checklisten in der Praxis als sehr hilfreich erwiesen hat. Die Modulgruppe „Hilfsmittel“ des Netzwerks Cerebralparese e. V. hat zu diesem Zweck eine Hilfsmittelmatrix erarbeitet, die als Referenz für die Settings gelten soll, bei denen in multiprofessionellen Teams über Hilfsmittelversorgungen entschieden wird. Die Hilfsmittelversorgung sollte nach Möglichkeit auch im Versorgungsprozess weiter vom multiprofessionellen Team begleitet sein. Eine Hilfsmittelabnahme ist obligat.
Die Hilfsmittelmatrix
Die Hilfsmittelmatrix zeigt – abhängig vom Schweregrad der motorischen Beeinträchtigung bzw. vom GMFCS-Level und vom Alter der Patienten – die möglichen Hilfsmittelgruppen auf, die im jeweiligen Bereich ein sinnvoller Bestandteil der Therapie sind. Es wird ausdrücklich darauf hingewiesen, dass es sich dabei um Empfehlungen im Sinne von Leitlinien handelt, nicht um eine Standardisierung oder gar um Ausschlusskriterien bzw. eine Negativliste. Wenn zum Beispiel für einen 14-jährigen Patienten mit GMFCS-Level 1 sowohl eine Einlage als auch eine Fußorthese oder eine Armorthese als mögliche Optionen aufgelistet sind, bedeutet dies, dass darüber nachgedacht werden sollte, ob diese Hilfsmittel zum Erlangen der abgestimmten Versorgungsziele hilfreich sind oder nicht. Die Festlegung der Art und Weise eines Hilfsmittels soll immer im Einzelfall beurteilt und entschieden werden. Als Grundlage der festgelegten Versorgungsziele dienen die Veränderung bzw. Verbesserung der Parameter „Struktur“, „Funktion“, „Aktivität“ und „Teilhabe“ unter Berücksichtigung der Umgebungsfaktoren und die persönlichen Kontextfaktoren 11. Im Anschluss an die Versorgung müssen diese Ziele überprüft werden.
Die einzelnen Positionen der Hilfsmittel sind bewusst allgemein formuliert, weil Komplexität und Vielfalt der möglichen Ausführungen und Details zu umfangreich wären, um in einer Übersicht abgebildet werden zu können. Für den Bereich der Orthopädie und Orthopädie-Schuhtechnik hat die Modulgruppe acht Kategorien benannt:
- Einlagen
- Fußorthesen
- Knöchelorthesen
- Orthopädische Maßschuhe
- AFO-Unterschenkelorthesen
- KAFO-Oberschenkelorthesen
- Lagerungsorthesen Bein
- Armorthesen (Lagerung und Funktion)
Die Unterteilung der Beinorthesen in „KAFO“ („knee-ankle-foot orthosis“) und „Lagerungsorthese Bein“ wurde getroffen, um den Unterschied des therapeutischen Nutzens zwischen aktiver und passiver Funktionalität klar zu benennen. Die Hilfsmittel aus dem Bereich Reha-Technik sind in insgesamt 19 Gruppen zusammengefasst, welche die Bereiche „Liegen“, „Sitzen“, „Stehen“, „Gehen“, „Pflege“ und „Therapie“ abdecken.
- Rehabuggy (einfache, leichte Version)
- Rehakarre, vielfach verstellbar
- Gehhilfe
- Therapiefahrrad
- Schiebehilfe
- Zurüstung am vorhandenen Hochstuhl
- Aktiv-Rollstuhl
- Bad-/Toilettenhilfe
- Schrittführungsrolle
- Liegendlagerung
- Therapiestuhl
- Sitzschale
- Untergestell für Sitzschale
- Autositz
- Badeliege
- Stehständer
- Pflegebett
- E‑Rollstuhl
- Lifter
Für jede GMFCS-Stufe gibt es eine tabellarische Darstellung (Beispiele für die Stufen 1 und 3 siehe Tab. 2 u. 3), in der untereinander die fünf Altersgruppen mit den optionalen Hilfsmitteln blockweise notiert sind. Die Altersgruppen wurden wie folgt festgelegt:
- vor dem 2. Geburtstag (0–2)
- vom 2. Lebensjahr bis zum 4. Geburtstag (2–4)
- vom 4. Lebensjahr bis zum 6. Geburtstag (4–6)
- vom 6. Lebensjahr bis zum 12. Geburtstag (6–12)
- vom 12. Lebensjahr bis zum 18. Geburtstag (12–18)
Ergebnisse
Der Erfolg der vorgestellten Matrix hängt unter anderem davon ab, dass sie in einer Sprechstunde auch tatsächlich genutzt wird. Dafür muss sie möglichst einfach und auch kompakt sein. Zu diesem Zweck wurde aus den fünf einzelnen Tabellen (Beispiele Tab. 2 u. 3) eine Gesamtübersicht (Abb. 1) erarbeitet. Diese kann im DIN-A4-Querformat ausgedruckt werden und ist somit in jedem Setting immer schnell greifbar. In den waagerechten Zeilen sind jeweils die Hilfsmittel aufgeführt, in den senkrechten Spalten die GMFCS-Level 1 bis 5, jeweils unterteilt in die fünf Altersgruppen. Mit zunehmender Einschränkung der Mobilität und Funktionalität als Erscheinungsbild der Cerebralparese steigt der Bedarf an Orthesen und Reha-Hilfsmitteln. In der Gesamtübersicht (Abb. 1) lässt sich dies anhand der grafischen Darstellung (rot bzw. grün markiert) einfach ablesen. Links beginnt die Matrix mit GMFCS-Stufe 1 und entwickelt sich nach rechts hin bis zur Stufe 5. Somit steigt von links nach rechts die Notwendigkeit von Hilfsmitteln und somit die Anzahl grüner Felder. Zusätzlich zur farbigen Markierung ist im jeweiligen Feld entweder „ja“ oder „nein“ angegeben, um Fehlinterpretationen zu vermeiden.
Fazit
Patienten mit infantiler Cerebralparese benötigen orthopädische und Reha-Hilfsmittel zur Gewährleistung der sozialen Teilhabe, des Ausgleichs von Funktionsstörungen, der persönlichen Autonomie und Mobilität, der Schmerzfreiheit und der Prävention von Schäden des Bewegungsapparates 12. Zur Erreichung dieser Ziele sollte der Patient durch ein spezialisiertes Behandlungsteam betreut werden, sinnvollerweise unter Zuhilfenahme der vorgestellten Hilfsmittelmatrix.
Danksagung
Die Autoren danken allen 36 Experten des Hilfsmittelmodules des Netzwerkes Cerebralparese e. V. für die engagierte Zusammenarbeit.
Für die Autoren:
Peter Fröhlingsdorf, OTM
Vertriebsleitung Kinder und Jugend
Mitglied der Geschäftsleitung
Rahm Zentrum für Gesundheit GmbH
Iltisweg 1–4
53842 Troisdorf
peter.froehlingsdorf@rahm.de
Begutachteter Beitrag/reviewed paper
Fröhlingsdorf P, Vehse BC, Herz D, Steinebach S. Hilfsmittelmatrix Cerebralparese – eine Orientierungshilfe für die Behandlung von Kindern mit CP. Orthopädie Technik, 2016; 67 (7): 56–61
| GMFCS-Level | Funktionelle Auswirkung |
|---|---|
| Level 1 | frei gehfähig, leichte Beeinträchtigung bezüglich Ganggeschwindigkeit, Balance und Koordination |
| Level 2 | frei gehfähig, Schwierigkeiten auf unebenem Boden, Festhalten bei Treppauf-/Treppabsteigen |
| Level 3 | Gehen mit Unterstützung, für längere Strecken Aktivrollstuhl |
| Level 4 | nicht gehfähig, Gewichtsübernahme bei Transfers |
| Level 5 | nicht gehfähig, keine funktionell einsetzbare Gewichtsübernahme, keine Willkürkontrolle, vollständige Pflegebedürftigkeit |
| Stufe 1 |
|---|
| Vor dem 2. Geburtstag: RT: keine OT: ggf. Einlagen, ggf. mit Therapiestabilschuhen |
| Vom 2. Lebensjahr bis zum 4. Geburtstag: RT: keine OT: Einlagen, ggf. mit Therapiestabilschuhen; bei unilateraler CP ggf. Handorthesen (Lagerung/Funktion) |
Vom 4. Lebensjahr bis zum 6. Geburtstag: RT: keine OT: Einlagen, ggf. mit Therapiestabilschuhen; bei unilateraler CP ggf. Handorthesen (Lagerung/Funktion) |
| Vom 6. Lebensjahr bis zum 12. Geburtstag: RT: keine OT: Einlagen, ggf. mit Therapiestabilschuhen; ggf. Fußorthesen; bei unilateraler CP ggf. Handorthesen (Lagerung/Funktion) |
| Vom 12. Lebensjahr bis zum 18. Geburtstag: RT: keine OT: Einlagen, ggf. mit Therapiestabilschuhen; ggf. Fußorthesen; bei unilateraler CP ggf. Handorthesen (Lagerung/Funktion) |
| Stufe 3 |
|---|
| Vor dem 2. Geburtstag: RT: Rehakarre/Zurüstung am vorhandenen Hochstuhl/ggf. Sitzschale/Autositz OT: Einlagen, ggf. mit Therapiestabilschuhen/Fußorthesen |
| Vom 2. Lebensjahr bis zum 4. Geburtstag: RT: Rehakarre/Aktiv-Rollstuhl/Therapiestuhl/Gehhilfe/Bad- und Toilettenhilfen/Therapie(drei)rad/Schrittführungsrolle/Autositz OT: Einlagen, ggf. mit Therapiestabilschuhen/Fußorthesen/Knöchelorthesen/Unterschenkelorthesen/Oberschenkelorthesen/ Nachtlagerungsorthesen/ggf. Handorthesen (Lagerung/Funktion) |
| Vom 4. Lebensjahr bis zum 6. Geburtstag: RT: Rehabuggy/Rehakarre/Aktiv-Rollstuhl/Therapiestuhl/Gehhilfe/Bad- und Toilettenhilfen/Therapie(drei)rad/Schrittführungsrolle OT: Einlagen, ggf. mit Therapiestabilschuhen/Fußorthesen/Knöchelorthesen/Unterschenkelorthesen/Oberschenkelorthesen/ Nachtlagerungsorthesen/ggf. Handorthesen (Lagerung/Funktion) |
| Vom 6. Lebensjahr bis zum 12. Geburtstag: RT: Rehabuggy/Aktiv-Rollstuhl/E‑Rollstuhl/Therapiestuhl/Gehhilfe/Bad- und Toilettenhilfen/Therapie(drei)rad/Schrittführungsrolle OT: Einlagen, ggf. mit Therapiestabilschuhen/Fußorthesen/Knöchelorthesen/orthopäd. Maßschuhe/Unterschenkelorthesen/ Oberschenkelorthesen/Nachtlagerungsorthesen/ggf. Handorthesen (Lagerung/Funktion) |
| Vom 12. Lebensjahr bis zum 18. Geburtstag: RT: Aktiv-Rollstuhl/E‑Rollstuhl/Therapiestuhl/Gehhilfe/Bad- und Toilettenhilfen/Therapie(drei)rad/Schrittführungsrolle OT: Einlagen, ggf. mit Therapiestabilschuhen/Fußorthesen/Knöchelorthesen/orthopäd. Maßschuhe/Unterschenkelorthesen/ Oberschenkelorthesen/Nachtlagerungsorthesen/ggf. Handorthesen (Lagerung/Funktion) |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Cans C, SCPE Collaborative Group. Surveillance of cerebral palsy in Europe: a collaboration of cerebral palsy surveys and registers. Dev Med Child Neurol, 2000; 42: 816–824
- Statistische Ämter des Bundes und der Länder. Gebiet und Bevölkerung – Geborene und Gestorbene. http://www.statistik-portal.de/Statistik-Portal/de_jb01_jahrtab3.asp (Zugriff am 17.05.2016)
- Palisano R, Rosenbaum P, Walter S, Russell D, Wood E, Galuppi B. Development and validation of a gross motor function classification system for children with cerebral palsy. Dev Med Child Neurol, 1997; 39: 214–223
- Heinen F, Michaelis US, Berweck S, Schröder AS, Mall V. Gross Motor Function Classification System. Klassifikation und Therapiekurven für Kin6der mit Cerebralparesen. Version 2009 für Focus Cerebralparesen (modifiziertes ZEBRA-Consensus-Dokument). http://cp-netz.uniklinik-freiburg.de/cpnetz/live/mediadokumente/therapiekurvenneu.pdf und http://cp-netz.uniklinik-freiburg.de/cpnetz/live/mediadokumente/therapiekurvenneu2.pdf (Zugriff am 17.05.2016)
- Sprinz A, Vehse BC, Herz D, Bialas E. Netzwerk Cerebralparese: Entwurf eines modularen, qualitätsgesicherten und konsentierten Versorgungspfades zur langfristigen Versorgung. Ein Beispiel für ein multidisziplinäres Netzwerk, getragen von einem Patientenverein. Neuropädiatrie in Klinik und Praxis, 2015; 14 (2): 46–55
- Westhoff B, Bittersohl D, Krauspe R. Bilaterale spastische Parese mit Gehfähigkeit (Diparese) – Pathophysiologie, State of the Art konservativer und operativer Behandlung und Rehabilitation. Orthopäde, 2014; 43: 656–664
- Westhoff B, Bittersohl D, Krauspe R. Bilaterale spastische Parese mit Gehfähigkeit (Diparese) – Pathophysiologie, State of the Art konservativer und operativer Behandlung und Rehabilitation. Orthopäde, 2014; 43: 656–664
- Wikipedia. Oualitätsmanagementnorm. https://de.wikipedia.org/wiki/Qualitätsmanagementnorm (Zugriff am 19.02.2016)
- World Health Organization (WHO). ICF. Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit. Herausgegeben vom Deutschen Institut für Medizinische Dokumentation und Information, DIMDI, WHO-Kooperationszentrum für das System Internationaler Klassifikationen. Stand Oktober 2005. Genf: World Health Organization, 2005 (deutsche Ausgabe der englischsprachigen Originalausgabe 2001). ORTHOPÄDIE TECHNIK XX/16 http://www.dimdi.de/dynamic/de/klassi/downloadcenter/icf/stand2005/ (Zugriff am 17.05.2016)
- World Health Organization (WHO). ICF-CY – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit bei Kindern und Jugendlichen. Redigiert von Hollenweger J, Kraus de Camargo O. Bern: Hans Huber Verlag, 2011
- World Health Organization (WHO). ICF. Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit. Herausgegeben vom Deutschen Institut für Medizinische Dokumentation und Information, DIMDI, WHO-Kooperationszentrum für das System Internationaler Klassifikationen. Stand Oktober 2005. Genf: World Health Organization, 2005 (deutsche Ausgabe der englischsprachigen Originalausgabe 2001). ORTHOPÄDIE TECHNIK XX/16 http://www.dimdi.de/dynamic/de/klassi/downloadcenter/icf/stand2005/ (Zugriff am 17.05.2016)
- Arbeitskreis Neuroorthopädie der Österreichischen Gesellschaft für Orthopädie und orthopädische Chirurgie. Standards der orthopädietechnischen Versorgung von Kindern und Erwachsenen mit neuromotorischen Erkrankungen, 2012. http://www.motio.org/sites/default/files/downloads/ot-standards_9‑5–2012.pdf (Zugriff am 17.05.2012)