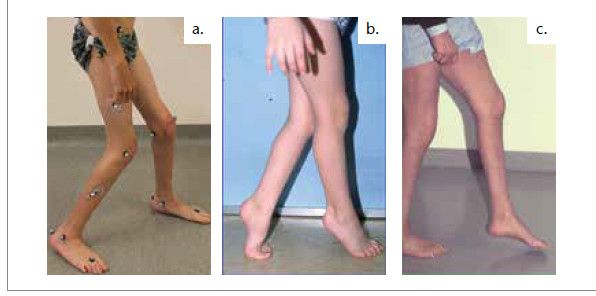
Um eine optimale Wirkung von Unterschenkelorthesen auf das Gangbild zu erhalten, ist beim Kauergang darauf zu achten, dass die Ursache der Kniebeugestellung hauptsächlich aus dem Fuß und der Wadenmuskulatur resultiert, nicht aus Kontrakturen und/oder einer Schwäche der proximalen Gelenkkette. Beim Spitzfußgang kann mit einer konsequenten Tragezeit auch eine Verbesserung beim Gehen ohne Orthesen erreicht werden. Beim Fallfuß ist die Steifigkeit der Orthese in ihrer Wirkung auf die proximalen Gelenke zu berücksichtigen.
Einleitung
Die Infantile Zerebralparese („infantile cerebral palsy“, ICP) ist eine Bewegungsstörung aufgrund einer frühkindlichen Hirnschädigung, die mit einer Gesamtprävalenz von 2–3/1.000 Lebendgeburten 1 auftritt. Die dadurch hervorgerufene Behinderung ist charakterisiert durch primäre Störungen des Nervensystems und sekundär der Muskulatur; sie schränkt den Bereich der willkürlichen Motorik und der Gehfähigkeit in unterschiedlichem Ausmaß ein 2. Somit sind betroffene Kinder und Jugendliche mit ICP in ihren Alltagsaktivitäten, ihrer Teilhabe und im sozialen Leben mehr oder wenige stark limitiert 3. Funktionsorthesen werden bei Personen mit ICP eingesetzt, um deren Körperhaltung und ‑funktion und somit die Aktivität im Alltag zu verbessern. Bei Kindern mit ICP sind Unterschenkelorthesen mit 51 % die am häufigsten verordneten Orthesentypen 4 [4]. Therapieziele sind hierbei die Verbesserung der Funktion (19 %), des Bewegungsausmaßes (22 %) oder beides (59 %).
Prinzipiell sollte bei einer Verordnung das Therapieziel der Orthesen in Bezug auf die individuelle Gangpathologie formuliert werden 5. Die häufigsten Gangstörungsmuster, die durch Unterschenkelorthesen positiv beeinflusst werden können, sind Kauergang, Spitzfußgang und Fallfuß (Abb. 1). Davon stellt der Kauergang die häufigste Gangstörung dar, die bei 72 % der bilateralen Patienten anzutreffen ist 6. Bei Patienten mit unilateraler Pathologie ist der Kauergang mit 37 % zwar seltener, dafür besteht aber häufiger, nämlich bei 64 % der Patienten, ein Fallfuß beim Gehen7. Diese drei beschriebenen Gangstörungen können einzeln, aber auch in Kombination auftreten. Im ersten Abschnitt des Artikels werden die klinische Relevanz, die Biomechanik und die zugrundeliegenden Ursachen der drei genannten Gangstörungen (Kauergang, Spitzfußgang und Fallfuß) erläutert. Im zweiten Abschnitt wird die Wirkung der entsprechenden Orthesen für die Änderung der Gangstörung anhand der Literatur und eigener Daten vorgestellt, und es wird auf die individuelle Indikationsstellung eingegangen.
Kauergang
Der Kauergang wird charakterisiert durch das Gehen mit gebeugten Hüftund Kniegelenken 8, exemplarisch dargestellt in Abbildung 1a. Dieses Gangmuster führt zu einem höheren Energieverbrauch und geht mit einer vermehrten Belastung der Kniegelenke einher 9. Ein Kauergang bei ICP kann vielfältige Ursachen haben, die meist in Kombinationen auftreten; von distal nach proximal: – am Fuß eine Hackenfüßigkeit, – am Kniegelenk eine Knieflexionskontraktur und/oder eine Verkürzung der Kniebeuger, eine Schwäche und Überlänge der Kniestrecker und – am Hüftgelenk eine Flexionskontraktur 10. Vor allem die Hackenfüßigkeit ist einer Korrektur durch Unterschenkelorthesen zugänglich. Die Hackenfußstellung in der Standphase wird vor allem durch eine Wadenmuskelschwäche verursacht. Diese kann primär bestehen oder iatrogen nach unnötiger oder übermäßiger Achillessehnenverlängerung auftreten11. In der Mitte der Standphase kann wegen der Insuffizienz der Wade die Unterschenkelvorneigung nicht kontrolliert werden, und so entsteht ein Kauergang. Mechanisch wandert somit der Kraftvektor hinter die Knieachse und verliert seine kniestreckende Wirkung. Die Positionen der Kraftvektoren beim normalen Gangablauf und beim Kauergang sind in Abbildung 2a und b illustriert. Dieser Mechanismus wird im Englischen als „plantar flexion knee extension coupling“ bezeichnet 12. Eine ursächlich fußbedingte Pathogenese des Kauergangs besteht auch dann, wenn eine extreme Spitzfußstellung oder eine Instabilität im Mittelfuß vorliegt oder wenn der Fuß relativ zur Gangrichtung bzw. zur Knieachse stark nach innen oder außen verdreht ist.
Spitzfußgang
Beim Spitzfußgang liegt eine dauerhafte Plantarflexion des Sprunggelenkes in der Standphase vor. Aufgrund der betonten Vorfußbelastung wird dieses Gangbild auch als „Zehengang“ bezeichnet. Dieser Begriff ist allerdings irreführend, da betroffene Patienten zwar mit dem Vorfuß auftreten, aber die Zehen dabei flach auf dem Boden liegen. Außerdem kann die Ferse durchaus belastet werden, wenn das Knie überstreckt wird. Diese Knieüberstreckung ist aber beim Gehen eher selten zu beobachten und fällt vor allem beim Stehen auf (Abb. 3). Die Abbildung verdeutlicht zudem, dass Patienten mit Spitzfuß Probleme haben, aufrecht zu stehen. Zudem verringert sich durch die verkleinerteUnterstützungsfläche die Stabilität.Durch die betonte Vorfußbelastung beim Gehen kommt es sekundär zu einer übermäßigen Biegebelastung des Mittelfußes 13. Gibt der Fuß dann in der Sagittalebene nach, spricht man von seinem „Durchbrechen“14. Gleichermaßen kann auch der o. g. Kauergang zu einer überwiegenden Vorfußbelastung beim Gehen führen. Zur Verdeutlichung kann ein Selbstversuch helfen:Geht man aus dem Stand tief in die Hocke, verlieren i. d. R. die Fersenden Kontakt zum Boden. Deshalb kann man bei einem Vorfußkontakt beim Gehen nicht generell auf einen Spitzfußgang schließen, sondern man sollte bei den Überlegungen immer auch die Stellung des Kniegelenkes mitberücksichtigen.
Fallfuß beim Gehen
Beim Fallfußgang ist die Fußhebung in der Schwungphase reduziert oder fehlt. Dies führt beim nachfolgenden Fußaufsatz oft zu einem Vorfuß- anstelle eines normalen Fersenerstkontaktes. Durch die reduzierte Bodenfreiheit in der Schwungphase erhöht sich die Stolpergefahr. Bei einseitig betroffenen Patienten können kompensatorische Ausgleichsbewegungen der Gegenseite zu Überbelastungen führen. Die erschwerte Fußhebung lässt sich oft am Verschleiß der Schuhspitze ablesen. Allerdings muss ein erhöhter Schuhverschleiß nicht immer durch einen Fallfuß bedingt sein, sondern kann bei einem „steif“ anmutenden Gangbild auch durch die unzureichende Kniebeugung in der Schwungphase verursacht sein 15. Die reduzierteFußhebung in der Schwungphase ist dabei meist auch durch eine Fußheberschwäche bedingt. Bei Kindern mit ICP lässt sich allerdings kein direkter Zusammenhang mit der Fußheberschwäche erkennen, da auch die Spastizität der Wadenmuskulatur mit evtl. vorhandenen Kontrakturen zu einer reduzierten Dorsalflexion in der Schwungphase beiträgt 16.
Auch eine kräftige Fußhebermuskulatur kann den Fuß nur so weit anheben, wie es die Kontraktur der Wadenmuskulatur zulässt. Bei ausgeprägten Kontrakturen der Wade handelt es sich dann aber um den zuvor beschriebenen Spitzfußgang, der sowohl die Stand- als auch die Schwungphase dominiert. Bei einer manuell bestimmten Schwäche der Fußhebemuskulatur ist es daher wichtig, neben dem Schuhverschleiß auch die Fußhebung in der Schwungphase des Ganges zu beurteilen. Bei reduzierter Selektivität der Fußhebemuskulatur kann es durchaus vorkommen, dass die manuelle Fußhebung im Sitzen nur oder besser in gleichzeitiger Hüftund Kniebeugung ausgeführt werden kann; dieses Phänomen wird als „confusion test“ bezeichnet17. Trotz der differenzierenden klinischen Testung mit dem „confusion test“ lässt sich die tatsächliche Fußhebung beim Gehen bei ICP damit nicht vorhersagen18. Es konnte auch gezeigt werden, dass sich beim Rennen gegenüber dem Gehen die Dorsalextension des Fußes deutlich verbessern lässt 19.
Orthetische Versorgung bei Kauergang
Das funktionelle Therapieziel einer Orthesenversorgung in diesem Fall besteht in einer verbesserten Aufrichtung aus dem Kauergang. Insbesondere bei Patienten mit schwachen Plantarflexoren kann eine sogenannte Bodenreaktionsorthese die schwache Wadenmuskulatur unterstützen. Mit einer Bodenreaktionsorthese, im Englischen „floor reaction ankle foot orthosis“ (FRAFO), wird zum einen die passive Dorsalextension limitiert. Die über eine steife Fußplatte aufgebrachten Kräfte werden über eine ventrale Anlage auf den Unterschenkel übertragen (Abb. 4). Somit wird die Vorwärtsbewegung des Unterschenkels gegenüber dem Fuß beim Gehen kontrolliert und der Kraftvektor nach vorne verlagert, sodass er vermehrt kniestreckend wirkt. Der Korrektureffekt der Orthesen kann u. U. bei ICP-Patienten durchaus begrenzt sein, da Spastizität, Kontrakturen sowie die Schwäche der proximalen Gelenkkette hinzukommen2021. In der Literatur wurde die Wirkung kniestreckender Orthesen in vier Studien an unterschiedlich schwer betroffenen Patienten mit ICP untersucht 22232425. Bei der Zusammenschau fällt auf, dass die Aufrichtung im Kniegelenk bei schlechteren Gehern mit geringerer Gehgeschwindigkeit besser wirkt. Nach der Datenlage kann bei einem Patienten mit GMFCS III im Mittel eine um 17° verbesserte Kniestreckung erwartet werden, bei besseren Gehern mit GMFCS II sind es im Mittel nur 4° 26, siehe das Patientenbeispiel in Abbildung 5. Mehrere Gründe könnten als Erklärung zusammenkommen:
– Erstens hatten die schlechten Geher in der Studie signifikant weniger Plantarflexionskraft, zeigten einen Außenrotationsgang und Hinweise auf einen dekompensierten Mittelfuß. Diese Pathologien tragen zu einem Kauergang bei und können durch eine suffiziente unterschenkellange Orthesenversorgung potenziell sehr gut ausgeglichen werden.
– Zweitens zeigten schlechtere Geher eine vermehrte Kniebeugung beim Gehen in der Standphase; trotz einer mittleren Aufrichtung um 17° wurde die vollständige Kniestreckung nicht erreicht. Bei guten Gehern mit GMFCS I und II stellen Hüft- und Kniebeugekontrakturen über 15° ein Ausschlusskriterium für eine Orthesenversorgung dar, da eine vollständige Aufrichtung orthetisch nicht erreicht werden kann 27.
Zusammenfassend kann festgestellt werden, dass eine Bodenreaktionsorthese bei einer insuffizienten Wadenmuskulatur und einem ungünstigen Fußhebel gute Effekte in der Kniestreckung erreichen kann, die allerdings nur so weit streckend wirken, wie es die individuellen Kontrakturen zulassen. Darüber hinaus könnte mit knieübergreifenden Nachtlagerungsschienen die passive Kniestreckung verbessert werden. Sollte diese Lagerung über Nacht nicht akzeptiert werden und/oder keine Verbesserung ergeben, kann eine operative knöcherne Korrektur zur Verbesserung der passiven Kniestreckung in Betracht gezogen werden. Eine geeignete Technik wäre in solchen Fällen eine Wachstumslenkung durch ventrale Epiphysiodese oder eine Extensionsosteotomie.
Orthetische Versorgung bei Spitzfußgang
Einlagen mit Fersenerhöhung sind vorteilhaft, um beim Spitzfußgang eine größere Auflagefläche zu schaffen und den Druck auf den Vorfuß sowie die Biegebelastungen auf den Mittelfuß zu reduzieren. Diese sind nach Meinung der Verfasser dann indiziert, wenn eine knöcherne Fehlstellung oder ein Spitzfußgang ohne Verkürzung der Wadenmuskulatur vorliegt. Bei ICP liegen die Gründe für einen Spitzfußgang in den meisten Fällen aber in einer Verkürzung und/ oder Spastizität der Wadenmuskulatur. Dabei kann die Spitzfußstellung durch Unterschenkelorthesen verbessert werden. Die Orthesen sperren die Plantarflexion und sind mit einer dorsalen Anlage aufgebaut (Abb. 6). Mit einer solchen Orthese lässt sich die Spitzfußstellung in der Standphase im Mittel um 12° verbessern28. Durch eine sukzessive Korrektur und eine konsequente Tragezeit (mehr als 6 Stunden am Tag, Tragedauer mehr als 3 Monate) kann der Sohlenwinkel bei Barfußbelastung bezüglich des initialen Bodenkontaktes hin zu einem normalen Fersenkontakt verbessert werden 29 Positive Effekte wurden in diesem Zusammenhang bei Kindern mit ICP 30[21], aber auch mit idiopathischem Spitzfußgang nachgewiesen 31.Der Effekt auf die Verbesserung der Dorsalflexion in der Standphase beträgt nach dreimonatiger Dehnungstherapie im Mittel 2°. In einer aktuellen Studie in der Klinik der Verfasser wurde derselbe Mittelwert von 2° bestätigt. Dies klingt nach relativ wenig – im Einzelfall konnten allerdings bis zu 8° Verbesserung nachgewiesen werden. Die Voraussetzung für eine Verbesserung war aber eine konsequente Tragedauer, die in der aktuellen Studie durch in die Orthese eingebaute Temperatursensoren analysiert werden konnte. Die errechnete Tragedauer der Unterschenkelorthese betrug für alle Probanden im Mittel 6 ± 2 Stunden pro Tag. Dies entsprach im Mittel der Vorgabe von 6 Stunden, wurde aber von einigen Studienteilnehmern sowohl unter- als auch überschritten. Erste Ergebnisse dieser Studie bestätigen, dass sich erst ab einer Tragedauer von mindestens 6 Stunden positive Effekte der Dehnungstherapie auf den Spitzfußgang zeigen; unter diesem Wert wurde sogar eine Verschlechterung des Spitzfußes beobachtet. Es stellt sich nun die Frage, womit sich die Effekte der Dehnungstherapie auf muskulärer Ebene erklären lassen.
Mittels bildgebenden Ultraschalls wurde nach dreimonatiger Dehnungstherapie mit Ortheseneine Verkürzung der Muskelfasern und eine Verlängerung der sehnigen Anteile ermittelt 32. Dies ist insofern verständlich, als eine längere Immobilisation (z. B. durch einen Gips) zu einer Atrophie der Muskelfasern führt. In vielen Fällen ist der M. gastrocnemius verkürzt. Da dieser ein zweigelenkiger Muskel ist, der insbesondere durch die Kniebeugestellung beeinflusst wird, ist es ratsam, die Dehnungsbehandlung über Nacht mit einer Streckung des Kniegelenkes zu kombinieren.
Orthetische Versorgung bei Fallfuß
Eine gängige Versorgung bei Fallfuß erfolgt mit vorkonfektionierten Unterschenkelorthesen aus Carbon-Verbundwerkstoff. Vorteile dieses Materials: – hohe Biegefestigkeit bei geringem Gewicht, – Temperatur- und chemische Beständigkeit, – hohes Energieaufnahmevermögen sowie – effiziente Energierückgabeeigenschaft. Zudem werden dann keine speziellen Orthesenschuhe benötigt. Die Orthesen können variabel – von flexibel bis hart – gefertigt werden; diverse Beispiele aus einer solchen Produktpalette zweier Hersteller sind in Abbildung 7 wiedergegeben. Neben der Steifigkeit unterscheiden sich diese Orthesen in der Position der Anlage am Unterschenkel, die ventral mit einer Anlage oder dorsal mit einem Wadenband abgestützt wird. Es stellt sich die Frage, welche Orthese dem Patienten am besten hilft, das individuelle Gangbild zu verbessern. Im Vergleich zu Patienten mit isolierter Peroneusparese ist die Pathologie bei ICP komplexer: Der Fallfuß kann sowohl isoliert als auch gemeinsam mit proximalen Problemen wie dem oben erwähnten Kauergang und/oder dem Spitzfußgang auftreten. Bei einem isolierten Fallfuß ohne proximale Probleme, der häufig bei unilateral betroffenen Patienten vorkommt 33, ist zunächst auszuschließen, ob ein Spitzfußgang vorliegt.
In diesem Fall wäre eine individuelle, stabil gefertigte Orthese zur Korrektur des Spitzfußganges notwendig, die zumeist auch als Nachtversorgung zur Dehnung der Wadenmuskulatur verordnet wird. Des Weiteren ist abzuklären, ob die Fußhebung vollständig ausgefallen ist oder ob eine unvollständige Teilparese der Fußhebemuskulatur vorliegt. Besteht eine unvollständige Fußhebung beim Barfußgehen, kann bereits das Gehen mit festen Schuhen eine Verbesserung in der Schwungphase erreichen 34. Eine mögliche Erklärung hierfür lautet, dass eine noch vorhandene Zehenhebung besser durch den Schuh auf den ganzen Fuß übertragen werden kann. Beim Initialkontakt kann zudem die hintere Absatzerhöhung des Schuhs einen Fersenkontakt unterstützen. Nach Initialkontakt bei der Lastaufnahme fehlt dann jedoch die nachfolgende Dämpfung durch die Fußhebemuskulatur, sodass beim Gehen oft ein lautes Aufschlagen des Fußes zu hören ist. In ausgeprägten Fällen können die zuvor beschriebenen vorkonfektionierten Fußheberorthesen Abhilfe schaffen 35. Tritt die Fußlähmung nicht isoliert auf, sondern in Kombination mit einem Kauergang, dann kann eine Orthese mit ventraler Anlage und steifer Fußplatte neben der Verbesserung der Fußhebung auch kniestreckend wirken 36.
Studie: Analyse im Ganglabor
Um die Auswirkungen der Orthesensteifigkeit auf die Fußhebung und auf die Kniestreckung zu bestimmen, wurden 27 Patienten mit spastischer Zerebralparese mit zwei unterschiedlich steifen Orthesen im Ganglabor analysiert. Dabei wurde eine weichere Orthese mit dorsaler Anlage („WalkOn Trimable 28U11“) mit einer eher steifen Orthese mit ventraler Anlage („WalkOn Reaction 28U24“) verglichen. Beide Orthesen werden von der Otto Bock Holding, Duderstadt, vertrieben und sind in Abbildung 7 mit abgebildet. Entsprechend der Empfehlung von Drewitz wurden die Orthesen mit zusätzlichen Keilen unter Voroder Rückfuß so zugerichtet, dass der Kraftvektor im entspannten Stehen etwas vor dem Knie zu liegen kam37. Von den 27 Patienten in dieser Studie hatten 15 von 27 in der Ganganalyse einen isolierten Fallfuß und 12 von 27 eine Kombination mit einem Kauergang. Es zeigte sich, dass für einen isolierten Fallfuß die Orthese „WalkOn Trimable“ besser geeignet war, da sie den Fuß im Vergleich besser anhebt und keine Knieüberstreckung bewirkt (Abb. 8). Bei den 12 von 27 Patienten mit Kauergang war jedoch die Orthese „WalkOn Reaction“ funktionell günstiger, da sie neben der unterstützten Fußhebung auch einen zusätzlichen kniestreckenden Effekt aufwies. Die Auswirkungen auf die Kniestreckung waren jedoch sehr unterschiedlich, denn davon profitierten nur Patienten mit einer Wadenmuskelschwäche als Ursache ihres Kauerganges. Bei Patienten mit einer Schwäche der Plantarflexoren konnten im Mittel 7° Aufrichtung durch die WalkOn-Reaction-Orthese erreicht werden.
Liegt hingegen eine zusätzliche Schwäche der Kniestrecker oder eine Verkürzung der Kniebeuger vor, können diese nicht durch die Verwendung einer Unterschenkelorthese behoben werden. Allgemein gilt: Je schwächer die Wadenmuskelkraft oder je ungünstiger der Fußhebel, umso besser ist der Korrektureffekt durch die Unterschenkelorthese. Zusammenfassend kann festgestellt werden, dass bei der Wahl einer konfektionierten Fußheberorthese insbesondere auf deren Steifigkeit zu achten ist. Durch eine zu steife Orthese kann u. U. auch eine ungünstige Knieüberstreckung ausgelöst werden. Allerdings gibt es keine einheitliche Kennzahl für die Orthesensteifigkeit – man muss sich daher am beschriebenen Anwendungszweck der Hersteller orientieren. Als einfache Entscheidungshilfe beinhaltet die vordere Anlage eine kniestreckende Wirkung. In Abbildung 9 wird ein mögliches Versorgungsschema für Patienten mit Fußheberschwäche in einer grafischen Übersicht dargestellt. Ein Nachteil aller vorkonfektionierten Unterschenkelorthesen ausCarbon- Verbundwerkstoff besteht darin, dass sie bei Hebung des Fußes gleichzeitig die Plantarflexion beim Fußabdruck einschränken ( s. Abb. 7). Dies führt zu einer geringeren Abdruckleistung der Plantarflexoren beim Gehen 38. Eine alternative Versorgungsoption, die den Fuß nicht in seiner Exkursion einschränkt, stellt die funktionelle Elektrosimulationsorthese dar.
Dabei wird durch die elektrische Stimulation des Peronealnervs der Fuß in der Schwungphase angehoben. Diesbezüglich sind die Ergebnisse auch für ein langfristiges Training der Muskulatur und eine Verbesserung der Fußstellung bei Initialkontakt vielversprechend 394041. Limitierend für die Verordnung in der Praxis sind die hohen Kosten, die etwa das 10-Fache im Vergleich zu einer vorkonfektionierten Standard-Unterschenkelorthese betragen. Die Produktpalette wird durch elastische Bandagen komplettiert, die die Fußbewegung zwar ebenfalls einschränken, aber keine feste Fußplatte besitzen und dadurch eventuell Vorteile bezüglich der Sensomotorik aufweisen; Studien dazu sind bisher jedoch nicht bekannt. Sowohl Hersteller als auch Anwender weisen zudem darauf hin, dass ihre Fußheberorthesen insbesondere für längere Gehstrecken geeignet sind, wenn die Fähigkeit zur aktiv (unterstützten) Fußhebung oder deren Kompensationsmechanismen zur Verbesserung der Bodenfreiheit durch Muskelerschöpfung nachlassen.
Schlussfolgerung
Zur Beantwortung der Frage, was Unterschenkelorthesen zur Verbesserung des Gangbildes bei Kindern mit Zerebralparese leisten können, lässt sich Folgendes feststellen: Bei ausgeprägtem Kauergang und korrekter Indikationsstellung (geringe Plantarflexionskraft und/oder ungünstiger Fußhebel) sind im Mittel 17° an Verbesserung der Kniestreckung mit individuell gefertigten Orthesen zu erwarten 42. Bei milder Ausprägung des Kauerganges kann auch durch eine vorkonfektionierte Orthese im Mittel eine um 7° verbesserte Kniestreckung bewirkt werden 43. Beim Spitzfußgang, bedingt durch eine verkürzte oder spastisch überaktive Wadenmuskulatur, gelingt es mit individuell gefertigten Orthesen, die Dorsalextension in der Standphase im Mittel um 12° zu verbessern 44. Durch die damit verbundene Dehnungsbehandlung des Muskels wird das Gangbild beim Gehen ohne Orthesen hin zu einem natürlichen Fersenaufsatz verbessert 45. Fußheberorthesen werden in verschiedenen Steifigkeiten angeboten; eine steife Versorgung kann neben der Fußhebung zusätzlich kniestreckend wirken und so bei Patienten mit ungestörter Kniefunktion beim Gehen eine ungünstige Knieüberstreckung verursachen.
In diesem Beitrag wurden die Verbesserungen in den Gelenkstellungen beim Gehen beschrieben; wichtig ist jedoch auch die Beantwortung der Frage, ob durch die verbesserte Gelenkstellung Balancefähigkeit, Gehgeschwindigkeit und Ausdauer verbessert und somit die Wegstrecke verlängert wird. Es besteht eine gute Evidenz, dass sich – wenn auch nur geringe – Verbesserungen in der Gehgeschwindigkeit erreichen lassen und dass der Energieverbrauch beim Gehen reduziert wird 4647 . Bezüglich der Balancefähigkeit ergaben sich aber keine Verbesserungen durch Unterschenkelorthesen 48. Bei allen vorgestellten Versorgungsoptionen darf die dreidimensionale Fußfehlstellung nicht unberücksichtigt bleiben, sondern muss in die konstruktiven Überlegungen bezüglich Fußfassung oder ‑bettung miteinbezogen werden.
Für die Autoren:
Priv. Doz. Dr. Harald Böhm
Leiter des Ganglabors Orthopädische Kinderklinik Aschau
Behandlungszentrum Aschau GmbH
Bernauer Str. 18
83229 Aschau im Chiemgau
h.boehm@bz-aschau.de
Begutachteter Beitrag/reviewed paper
Böhm H, Döderlein L, Lewens D, Dussa C. U.Was können Unterschenkelorthesen zur Verbesserung des Gangbildes bei Kindern mit Zerebralparese leisten? Orthopädie Technik. 2020; 71 (1): 20–27
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- SCPE2000: Surveillance of Cerebral Palsy in Europe (SCPE): Surveillance of cerebral palsy in Europe: a collaboration of cerebral palsy surveys and registers. Dev Med Child Neurol, 2000; 42: 816–824
- Peacock JW. Neural control of movement. In: Gage JR, Schwartz MH, Koop SE, Novacheck TF (eds). The identification and treatment of gait problems in cerebral palsy. London: Mac Keith Press, 2009: 3–20
- Simeonsson RJ, Carlson D, Huntington GS, Sturtz McMillen J, Brent JL. Students with disabilities: a national survey of participation in school activities. Disabil Rehabil, 2001; 23 (2): 49–63
- Simeonsson RJ, Carlson D, Huntington GS, Sturtz McMillen J, Brent JL. Students with disabilities: a national survey of participation in school activities. Disabil Rehabil, 2001; 23 (2): 49–63
- Lintanf, Bourseul JS1, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188
- Wren TA, Rethlefsen S, Kay RM. Prevalence of specific gait abnormalities in children with cerebral palsy: influence of cerebral palsy subtype, age, and previous surgery.J Pediatr Orthop, 2005; 25 (1): 79–83
- Krätschmer R, Böhm H. Döderlein L. Kinematic adaptation and changes in gait classification in running compared to walking in children with unilateral spastic cerebral palsy. Gait Posture, 2019; 67: 104–111
- Hefti F, Brunner R, Hasler C, Jundt G, Krieg A, Freuler F. Kinderorthopädie in der Praxis. 3., vollst. überarb. Auflage. Berlin/Heidelberg: Springer, 2014: Abschnitt 3.3
- Noorkoiv M, Lavelle G, Theis N, Korff T, Kilbride C, Baltzopoulos V, Shortland A, Levin W, Ryan JM, Predictors of Walking Efficiency in Children With Cerebral Palsy: Lower-Body Joint Angles, Moments, and Power. Physical Therapy, 2019; 99 (6): 711–720
- Hefti F, Brunner R, Hasler C, Jundt G, Krieg A, Freuler F. Kinderorthopädie in der Praxis. 3., vollst. überarb. Auflage. Berlin/Heidelberg: Springer, 2014: Abschnitt 3.3
- Hefti F, Brunner R, Hasler C, Jundt G, Krieg A, Freuler F.
Kinderorthopädie in der Praxis. 3., vollst. überarb. Auflage. Berlin/Heidelberg: Springer, 2014: Abschnitt 3.3 - Zajac FE, Gordon ME. Determining muscle’s force and action in multi-articular movement. Exerc Sport Sci
Rev, 1989; 17: 187–230 - Dixon P, Böhm H, Döderlein L. Ankle and midfoot
kinetics during normal gait: A multi-segment approach. Journal of Biomechanics, 2012; 45 (6): 1011–1016 - Maurer JD, Ward V, Mayson TA, Davies KR, Alvarez CM, Beauchamp RD, Black AH. A kinematic description of dynamic midfoot break in children using a multisegment foot model. Gait Posture, 2013; 38 (2): 287–292
- Wren TA, Rethlefsen S, Kay RM. Prevalence of specific gait abnormalities in children with cerebral palsy: influence of cerebral palsy subtype, age, and previous surgery.J Pediatr Orthop, 2005; 25 (1): 79–83
- Winters TF, Gage JR, Hicks R. Gait patterns in spastichemiplegia in children and young adults. J Bone Joint Surg Am, 1987; 69: 437–441
- Davids JR, Holland WC, Sutherland DH. Significance of the confusion test in cerebral palsy. J Pediatr Orthop, 1993; 13 (6): 717–721
- Davids JR, Holland WC, Sutherland DH. Significance of the confusion test in cerebral palsy. J Pediatr Orthop, 1993; 13 (6): 717–721
- Krätschmer R, Böhm H. Döderlein L. Kinematic adaptation and changes in gait classification in running compared to walking in children with unilateral spastic cerebral palsy. Gait Posture, 2019; 67: 104–111
- Rogozinski BM, Davids JR, Davis RB, et al. The efficacy of the floor-reaction ankle-foot orthosis in children with cerebral palsy. J Bone Joint Surg Am, 2009; 91:
2440–2447 - Böhm H, Hösl M, Braatz F, Döderlein L. Effect of floor reaction ankle-foot orthosis on crouch gait in patients with cerebral palsy: What can be expected? Prosthetics and Orthotics International, 2018; 42 (3): 245–253
- Rogozinski BM, Davids JR, Davis RB, et al. The efficacy of the floor-reaction ankle-foot orthosis in children with cerebral palsy. J Bone Joint Surg Am, 2009; 91: 2440–2447
- Böhm H, Hösl M, Braatz F, Döderlein L. Effect of floor reaction ankle-foot orthosis on crouch gait in patients
with cerebral palsy: What can be expected? Prosthetics and Orthotics International, 2018; 42 (3): 245–253 - Rethlefsen S, Kay R, Dennis S, et al. The effects of
fixed and articulated ankle-foot orthoses on gait patterns in subjects with cerebral palsy. J Pediatr Orthop, 1999; 19 (4): 470–474 - Rethlefsen S, Kay R, Dennis S, et al. The effects of fixed and articulated ankle-foot orthoses on gait patterns in subjects with cerebral palsy. J Pediatr Orthop, 1999; 19 (4): 470–474
- Böhm H, Hösl M, Braatz F, Döderlein L. Effect of floor
reaction ankle-foot orthosis on crouch gait in patients with cerebral palsy: What can be expected? Prosthetics and Orthotics International, 2018; 42 (3): 245–253 - Rogozinski BM, Davids JR, Davis RB, et al. The efficacy of the floor-reaction ankle-foot orthosis in children with cerebral palsy. J Bone Joint Surg Am, 2009; 91: 2440–2447
- Romkes J, Brunner R. Comparison of a dynamic and a hinged ankle-foot orthosis by gait analysis in patients
with hemiplegic cerebral palsy Gait Posture, 2002; 15: 18–24 - Hösl M, Böhm H, Arampatzis A, Döderlein L. Effects of ankle-foot braces on medial gastrocnemius morphometrics and gait in children with cerebral palsy. J Child Orthop, 2015; 9 (3): 209–219
- Herrin K, Geil M. A comparison of orthoses in the treatment of idiopathic toe walking: A randomized controlled trial. Prosthet Orthot Int, 2016; 40 (2): 262–269
- Altschuck N, Bauer C, Nehring I, Böhm H, Jakobeit M, Schröder AS, Mall V, Jung NH. Efficacy of prefabricated carbon-composite ankle foot orthoses for children withunilateral spastic cerebral palsy exhibiting a drop foot pattern. J Pediatr Rehabil Med, 2019; 12 (2): 171–180
- Hösl M, Böhm H, Arampatzis A, Döderlein L. Effects of ankle-foot braces on medial gastrocnemius morphometrics and gait in children with cerebral palsy. J Child Orthop,
2015; 9 (3): 209–219 - Winters TF, Gage JR, Hicks R. Gait patterns in spastichemiplegia in children and y
- Altschuck N, Bauer C, Nehring I, Böhm H, Jakobeit M, Schröder AS, Mall V, Jung NH. Efficacy of prefabricated carbon- composite ankle foot orthoses for children with unilateral spastic cerebral palsy exhibiting a drop foot pattern. J Pediatr Rehabil Med, 2019; 12 (2): 171–180
- Altschuck N, Bauer C, Nehring I, Böhm H, Jakobeit M, Schröder AS, Mall V, Jung NH. Efficacy of prefabricated carbon-composite ankle foot orthoses for children with unilateral spastic cerebral palsy exhibiting a drop foot pattern. J Pediatr Rehabil Med, 2019; 12 (2): 171–180
- Altschuck N, Bauer C, Nehring I, Böhm H, Jakobeit M, Schröder AS, Mall V, Jung NH. Efficacy of prefabricated
carbon- composite ankle foot orthoses for children with unilateral spastic cerebral palsy exhibiting a drop foot pattern. J Pediatr Rehabil Med, 2019; 12 (2): 171–180 - Drewitz H, Schmalz T, Blumentritt S. Biomechanische Wirkung von dynamischen GRAFOs bei Patienten mit Kauergang. Orthopädie Technik, 2013; 64 (7): 1–10
- Altschuck N, Bauer C, Nehring I, Böhm H, Jakobeit M, Schröder AS, Mall V, Jung NH. Efficacy of prefabricated carbon-composite ankle foot orthoses for children with
unilateral spastic cerebral palsy exhibiting a drop foot pattern. J Pediatr Rehabil Med, 2019; 12 (2): 171–180 - Pool D, Blackmore AM, Bear N, Valentine J. Effects of short-term daily community walk aide use on children with unilateral spastic cerebral palsy. Pediatr Phys Ther, 2014; 26 (3): 308–317
- Damiano DL, Prosser LA, Curatalo LA, Alter KE.
Muscle plasticity and ankle control after repetitive use of a functional electrical stimulation device for foot drop in cerebral palsy. Neurorehabil Neural Repair, 2013; 27 (3):
200–207 - Karabay I, Öztürk GT, Malas FÜ, Kara M, Tiftik T, Ersöz M, Özçakar L. Short-Term effects of neuromuscular electrical stimulation on muscle architecture of the tibialis anterior and gastrocnemius in children with cerebral palsy: preliminary results of a prospective controlled study. Am J Phys Med Rehabil, 2015; 94 (9): 728–733
- Böhm H, Hösl M, Braatz F, Döderlein L. Effect of floor reaction ankle-foot orthosis on crouch gait in patients with cerebral palsy: What can be expected? Prosthetics and Orthotics International, 2018; 42 (3): 245–253
- Böhm H, Gerlach J, Dussa CU. Prefabricated anklefoot orthoses for children with cerebral palsy and drop foot: Does orthotic design matter? 28. ESMAC Congress, 2019, Amsterdam
- Romkes J, Brunner R. Comparison of a dynamic and a hinged ankle-foot orthosis by gait analysis in patients with hemiplegic cerebral palsy Gait Posture, 2002; 15: 18–24
- Hösl M, Böhm H, Arampatzis A, Döderlein L. Effects of ankle-foot braces on medial gastrocnemius morphometrics and gait in children with cerebral palsy. J Child Orthop, 2015; 9 (3): 209–219.
- Lintanf, Bourseul JS1, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188
- Aboutorabi A, Arazpour M, Ahmadi Bani M, Saeedi H, Head JS. Efficacy of ankle foot orthoses types on walking in children with cerebral palsy: A systematic review. Ann Phys Rehabil Med, 2017; 60 (6): 393–402
- Lintanf, Bourseul JS1, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188