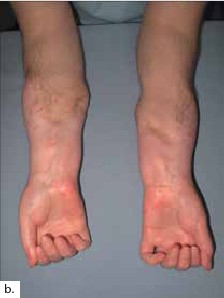
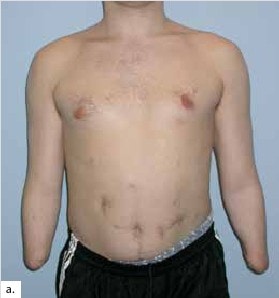
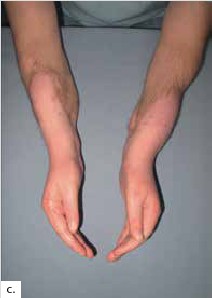
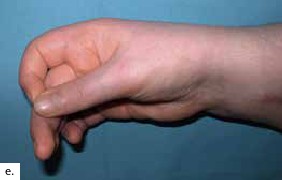
Aufwendige Therapien – Operation, Medikamente und ein langwieriges Rehabilitationsverfahren – fordern Patienten und Therapeuten. Aus derzeitiger Sicht sind strenge Indikationen und die genaue Auswahl der Patienten, eine engmaschige lebenslange Kontrolle sowie die Meldung von Komplikationen jeder Art zu fordern. Ziel muss es sein, Innovationen in der medikamentösen Therapie voranzutreiben.
Einleitung
Terminologie
Bei der allogenen Transplantation zusammengesetzten Gewebes (CTA – „composite tissue allotransplant“ oder VAC – „vaskularisiertes allogenes Gewebe“) werden Muskeln, Sehnen, Nerven, Gefäße, Knochen und Haut von einem zu einem anderen Individuum derselben Rasse übertragen, wobei jedes dieser Gewebe eine spezielle „Immunogenität” aufweist 1. Um die Abstoßung zu verhindern, müssen lebenslang verschieden wirkende immunsupprimierende Medikamente eingenommen werden 2.
Ziel
Die Handtransplantation hat zum Ziel, eine für den täglichen Gebrauch genügende neuromuskuläre Funktion und Sensibilität der Hand zu erreichen. Bei der allogenen Transplantation wird gegenüber anderen Rekonstruktionsverfahren mit autologem Gewebe Gleiches mit Gleichem wiederhergestellt und Entnahmestellen vermieden 3 4.
Geschichte der Fremdhandtransplantation
Im Jahr 1964 wurde die erste Handtransplantation in Ecuador durchgeführt 5, jedoch wurde der Arm drei Wochen nach der Operation abgestoßen und musste wieder abgenommen werden. 1978 wurde das immunsupprimierende Medikament Cyclosporin (Calcineurinhemmer) entwickelt. 1998 wurde die erste Einhandtransplantation in Lyon (Frankreich) mit einem modernen immunsupprimierenden Therapieschema durchgeführt 6. Die Reamputation erfolgte ambulant anderthalb Jahre nach der Transplantation in London.
Im Jahr 2000 wurden in Lyon erstmals beide Hände transplantiert; im März desselben Jahres folgte die erste beidseitige Handtransplantation in Innsbruck 7. Von 1999 bis 2014 wurden an etwa 72 Patienten 107 Hände isoliert oder in Kombination mit Gesicht oder unteren Extremitäten transplantiert 8.
Patientenauswahl
Empfänger
Ein idealer Kandidat für eine Handtransplantation ist ein Patient nach beiderseitiger traumatischer Amputation in Handgelenkshöhe oder im distalen Unterarmdrittel, der Erfahrung mit dem Tragen myoelektrischer Prothesen hat und in einem Alter zwischen 18 und 50 Jahren ist. Er sollte ein gutes soziales Umfeld haben, über eine ausreichende Intelligenz, Compliance – die Bereitschaft, ein Leben lang regelmäßig die immunsupprimierenden Medikamente einzunehmen – und über den Willen verfügen, den langwierigen Rehabilitationsprozess mental, aber auch physisch durchzustehen. Er muss psychologisch und medizinisch gesund und kooperationsbereit sein. Blindheit, wie sie nach einer Bombenexplosion auftreten kann, stellt keine Kontraindikation gegen eine Handtransplantation dar 9. Sie macht es zwar für den Patienten und den Therapeuten schwieriger, in der Rehabilitationsphase mit anfangs asensiblen Händen ohne Augenkontrolle zu üben, der erblindete Patient gewinnt aber durch Wiedererlangung sensibler Qualitäten in den neuen Händen an Lebensqualität.
Die Einhandtransplantation halten nicht wenige Autoren für nicht indiziert 10 11. Die Argumente reichen von der Tatsache, dass ein Mensch mit einer Hand im täglichen Leben gut zurechtkommt und somit die nebenwirkungsreiche immunsupprimierende Therapie vermieden werden kann, bis hin zu dem Umstand, dass in der postoperativen Phase die gesunde Hand aufgrund der ungestörten Sensibilität immer rascher und spontaner zugreift als die transplantierte. Diese wird dadurch immer zu einer Hilfshand degradiert. Der sichtbar wahrnehmbare Unterschied zwischen beiden Händen ist aufgrund von Größe, Hauttextur, Farbe und Behaarung immer als „fremd“ zu erkennen. Bei einer angeborenen Fehlbildung ist derzeit eine Transplantation einer Hand nicht indiziert (immunsupprimierende Medikamente bei gesunden Kindern, fehlende Compliance).
Spender
Da es sich bei der Hand um einen funktionell höchst komplizierten und stets sichtbaren Körperteil handelt, sind auch zwischen Spender und Empfänger ähnlicher Körperbau, identisches Geschlecht und ein nicht zu hoher Altersunterschied zu fordern und ästhetische Kriterien wie Haar- und Hauttyp zu berücksichtigen. Es sollten keine degenerativen Veränderungen, vaskuläre oder neurologische Erkrankungen oder ein Zustand nach einem Handtrauma vorliegen. Von den Angehörigen des Spenders ist nach sorgfältiger Aufklärung trotz der Widerspruchslösung in Österreich bisher immer eine schriftliche Einwilligung gefordert worden 12.
Organisatorische Voraussetzungen für eine Handtransplantation
Die chirurgischen und mikrochirurgischen Techniken sind im Wesentlichen die gleichen wie bei einer Replantation. Die Transplantation ist einfacher als die Replantation, da keine Begleitverletzungen vorliegen; außerdem kann sie sorgfältig geplant werden 13 14 15. Der funktionelle Gewinn hängt vom ursprünglichen Verletzungsmechanismus, der Amputationshöhe, dem Alter (nervale Regeneration nimmt mit dem Alter ab), der Anoxämiezeit sowie der Intensität und Qualität der Rehabilitation und dem Zeitintervall zwischen Amputation und Transplantation ab.
Handentnahme
Nach Einholen des Einverständnisses der Familie werden die Hände eines hirntoten Spenders entnommen, die einzelnen Strukturen präpariert, markiert und durchtrennt. Das gleiche Vorgehen wird am kontralateralen Arm angewandt, wenn eine beidseitige Transplantation durchgeführt wird. Die Spenderstümpfe werden vernäht und die Unterarme mit Prothesen versorgt.
Transplantation
Sie erfolgt gleich der Replantation nach einem Schema, wobei der Vorteil bei der Transplantation die synchrone Vorbereitung ist. Die einzelnen Nerven, Sehnen, Muskeln und Gefäße werden ebenfalls markiert, sodass sie rasch wiedervereint werden können. Bei guter Teamarbeit und Organisation kann dadurch wesentlich an Anoxämiezeit eingespart werden.
Immunsuppression
Das Ziel der Immunsuppression ist die Verhinderung der Abstoßungsreaktion bei Minimierung der toxischen Nebenwirkungen der eingesetzten Medikamente 16. Zu Beginn der allogenen Handtransplantation verwendete man dasselbe Schema der Immunsuppression wie bei der Transplantation von parenchymatösen Organen 17 18. Zusätzlich zu diesen Medikamenten werden prophylaktisch Medikamente gegen bakterielle und virale sowie fungale Infektionen verordnet 19.
Das immunsuppressive Schema besteht aus einer Induktionstherapie – aus Antikörpern zur Reduktion der Anzahl der immunkompetenten T- und B‑Zellen –, gefolgt von der Erhaltungstherapie mit einer Kombination aus Tacrolimus (FK 506), Mycophenolat Mofetil (MMF) und Aprednisolon. Erst nach einer beidseitigen Hüftkopfnekrose bei einem Patienten ging man in Pittsburgh dazu über, ein kortisonfreies Behandlungsschema zu entwerfen 20. Trotz all dieser Medikamente treten bei den meisten Patienten Perioden von Abstoßungsreaktionen am Transplantat auf, die mit topischer Corticoid-Salbentherapie und Veränderungen der Medikation behandelt werden 21.
Nachsorge
Das Monitoring, das in der Frühphase sehr engmaschig erfolgt, muss später am Heimatort des Empfängers durchgeführt werden. Des Weiteren sind altersgemäße Krebsvorsorge- und augenärztliche Untersuchungen sowie regelmäßige bildgebende Verfahren durchzuführen. Kaufmann et al. 22 berichten über eine nichtinvasive ultraschallbiomikroskopische Untersuchung, die chronische Veränderungen an den Gefäßen im Transplantat erkennen lässt.
Eine tägliche Kontrolle der Hautoberfläche am Transplantat muss vom Patienten selbst durchgeführt werden. Bei Verdacht auf Abstoßungsreaktion muss eine dermatologische Untersuchung erfolgen und eventuell mit einer Entnahme von Hautbiopsien abgeklärt werden.
Die Risiken von immunsupprimierenden und Kombinationen mit sonstigen Medikamenten reichen von opportunistischen Infektionen und metabolischen Komplikationen wie u. a. Diabetes mellitus oder Hypercholesterinämie und Bluthochdruck bis hin zu Leber- und Nierenversagen, Neuro- und Nephro-Toxizität, gastrointestinalen Erkrankungen, Knochenmarksuppression, Katarakt, Osteoporose und einem erhöhten Risiko für das Auftreten bestimmter Arten von Krebs. Diese Risiken stellen seit Langem ein nicht zu unterschätzendes Argument der Kritiker gegen die CTA-Programme dar.
Rehabilitationsprogramm
Bei der Vorstellung des potenziellen Empfängers erfolgt eine genaue Dokumentation der noch vorhandenen Muskelfunktionen an der oberen Extremität. Der Patient wird zur Imagination alltäglicher Bewegungen angehalten, damit er postoperativ rasch wieder darauf zurückgreifen kann.
Ein Team aus Handtherapeuten ( Ergo-und Physiotherapeuten) muss ein Programm für die motorische wie die sensible Regeneration und Rehabilitation, aber auch die Reintegration ins Gehirn und das Üben der Bewegungen im Alltag individuell für den Patienten entwickeln und anwenden. Es ist ein sowohl für die Therapeuten als auch vor allem für den Patienten ein sehr intensives, mehrere Monate und täglich mehrere Stunden in Anspruch nehmendes notwendiges Training. Das Hauptziel der Rehabilitation ist die Wiederherstellung einer alltagstauglichen Bewegung der Unterarme, Hand- und Fingergelenke sowie die Wiedererlangung sensorischer Funktionen 23 24. Mit Hilfe klinischer und elektromyographischer Tests kann die Wiederherstellung der Funktionen überprüft und dokumentiert werden. Zum Nachweis des Ausmaßes der kortikalen Plastizität gewinnen das Magnetresonanzbild (MRI) und das funktionelle MRI immer mehr an Bedeutung. Ob ein bestimmtes Zeitintervall zwischen Amputation und Transplantation Einfluss auf die Remodellierung des Gehirns hat, ist derzeit noch nicht zu beantworten 25 26 27.
Bisherige Erfahrungen
Zwischen 1998 und 2014 wurden 107 Handtransplantationen bei 72 Patienten durchgeführt 28. Es werden sowohl Einhand- wie Doppelhandtransplantationen gezählt, isoliert sowie in Kombination mit Gesicht und unteren Extremitäten. Weltweit schwankt die Zahl pro Jahr zwischen 0 (2004 und 2005) und 15 (2010) pro Jahr. Waren es am Anfang nur wenige Zentren (Frankreich, China, USA, Spanien, Italien, Österreich und Polen), so kamen ab 2008 Mexiko, Deutschland, Australien, Großbritannien, die Türkei und andere dazu. Insgesamt berichteten nur wenige Institutionen über insgesamt 6 bis 24 (USA, mehrere Zentren zusammengezählt) Handtransplantationen. Es gibt eine eigens dafür geschaffene Datenbank (www.handregistry.com) 29. Die Meldungen erfolgten leider lückenhaft, sodass über manche Operationen und Behandlungsabläufe erst nach Durchsicht lokaler Medien oder bei Kongressen Kenntnis erlangt werden konnte.
Das Alter der Empfänger schwankte zwischen 19 und 54 Jahren; die Transplantation erfolgte überwiegend bei Männern; die Zeit zwischen Amputation und Transplantation betrug 2 Monate bis 34 Jahre. Nur 52 % der Patienten trugen vor der Transplantation Prothesen. Die Amputationshöhe war bei der Hälfte der Patienten das Handgelenk. Bisher wurden allerdings auch 9 transhumerale Transplantationen durchgeführt. Bei den Spendern überwogen Schädel-Hirn-Traumata als Todesursache mit 59 %; 91 % der Spender waren männlich 30.
Die kalte Ischämie- bzw. Anoxämiezeit betrug zwischen 50 Minuten und 12 Stunden (im Mittel 6 Stunden und 11 Minuten). Das Verhältnis zwischen ein- und beidseitigen Handtransplantationen belief sich anfangs zugunsten der Einhandtransplantation.
Warum die zu Beginn aktive Transplantationschirurgie in China (von September 1999 bis Februar 2005, 12 Patienten mit 10 Händen und 2 Fingern) nicht fortgeführt wird oder weshalb die Operationen dem Internationalen Register nicht mehr gemeldet werden, ist aufgrund von Veröffentlichungen nicht erklärbar.
Kombinationseingriffe
Kombinations- oder polyanatomische Transplantationen von Gesicht und Händen oder Händen und Beinen führten zu schweren Komplikationen, Reamputationen und Todesfällen. Zwei Patienten erhielten gleichzeitig Gesichts- und Doppelhandtransplantationen. Eine Patientin verstarb, bei der zweiten mussten die Hände reamputiert werden. Bei den drei Patienten mit multiplen Transplantationen verstarben zwei, beim dritten Patienten mussten die Hände wieder entfernt werden. Er bekam eine lymphoproliverative Erkrankung 31. Bei allen Kombinationseingriffen waren große Mengen von Blutersatz nötig, es kam zu Abstoßungen und massiven Infektionen, bei Letzteren musste zeitweilig die immunsupprimierende Therapie ausgesetzt werden, was zum Tode führte.
Als postoperative Komplikationen nach Handtransplantation wurden Hautnekrosen, AV-Fisteln, akute Thrombosen, Entzündung, Osteomyelitis und ischämische Muskelfibrose beschrieben. Drei Patienten mussten die Hände aufgrund inkorrekter Medikamenteneinnahme reamputiert werden. Sechs chinesischen Patienten wurde einige Zeit nach der Transplantation die immunsupprimierende Therapie versagt, sodass diese Extremitätenteile reamputiert werden mussten 35. Die meisten Patienten hatten trotz der immunsuppressiven Medikamente eine bis vier Episoden akuter Haut-Abstoßungsreaktionen, die durch Erhöhung der systemischen Medikation, vor allem aber durch topische Anwendung von Tacrolimus und Kortisoncremes sowie Umstellung des Therapieschemas beherrscht werden konnten.
Als Nebenwirkung der immunsupprimierenden Therapie wurden die Entstehung von Diabetes mellitus und einer beidseitigen Hüftkopfnekrose, die Entstehung eines Basalzellkarzinoms und eines Marginalzell-Lymphoms sowie eine deutliche Visus-Verschlechterung berichtet. Bei einer simultanen partiellen Gesichts- und beidseitigen Handtransplantation kam es im Gesicht zu einer MRSA-Infektion und infolgedessen zu einer Revisionsoperation, bei der die Patientin intraoperativ verstarb. Durch die Immuntherapie kam es zu verschiedenen Virus- und Pilzinfektionen, die ebenfalls einer Behandlung bedurften.
Kosten
Die Kosten der Behandlung sind hoch und entstehen nicht nur durch die Operation, das intensive Trainingsprogramm und durch die engmaschigen Nachkontrollen, sondern vor allem durch die lebenslang notwendige Einnahme von Medikamenten und die Therapie der Nebenwirkungen. Hierzu gibt es nur wenige Berichte 36. Die Kosten liegen bei Weitem höher als bei der Versorgung von Patienten mit myoelektrischen Prothesen – ein Argument, das bei einer Einhandamputation nicht außer Acht gelassen werden kann.
Ergebnisse
Über die funktionellen Ergebnisse nach Handtransplantation liegen nur wenige detaillierte Berichte vor 37. Diese weisen darauf hin, dass eine hohe Patientenzufriedenheit mit dem Transplantat vorliegt, da dieses die Rückkehr von Motorik und Sensibilität ermöglichen wird. Hierbei ist allerdings anzumerken, dass keine Differenzierung zwischen Doppel- und Einhandtransplantierten erfolgte. Die Beweglichkeit wird als „ausreichend“ beschrieben, um persönliche Hygiene und Aktivitäten des täglichen Lebens auszuführen. Auch hier wird nicht zwischen den Transplantationsgruppen unterschieden. Die Sensibilität wurde bei allen Patienten als protektiv angegeben. Es gibt allerdings kein einheitliches Bewertungsschema. Aktuellere Berichte von oberarmtransplantierten Patienten und die Präsentation von Langzeitergebnissen liegen nicht im Detail vor.
Ethische Überlegungen zur allogenen Gewebstransplantation38 39 40 41 42 43 44
Im Gegensatz zu lebensrettenden Organtransplantationen (Herz, Lunge, Leber) stellen die Hand, das Bein oder Teile des Gesichts keine lebensnotwendigen Organe dar. Ohne Hände zu leben bedeutet jedoch einen derart gewaltigen Verlust an Lebensqualität, dass dieses Thema nicht ignoriert werden kann. Der Transplantationskandidat muss umfassend über die Gefahren immunsuppressiver Medikamente informiert werden und wissen, dass trotz allem Bemühen eine Abstoßung erfolgen kann, die die Amputation der transplantierten Hand erzwingt. Ethische Prinzipien, die bei der Transplantation lebensnotwendiger Organe angewendet werden, lassen sich nicht eins zu eins auf die Transplantation nicht lebensnotwendiger Organe übertragen. Die Erwartungen des Patienten bezüglich der Wiederherstellung von Handfunktion und Sensibilität müssen realistisch sein, da eine komplette Funktionsrückkehr nicht zu erwarten ist. Er muss auch bereit sein, sich über lange Zeit intensiver Physiound Ergotherapie zu unterziehen. Kann man also ernsthaft erwarten, dass ein potenzieller Transplantationskandidat alle ihm gegebenen Informationen hinsichtlich technischer Details, Länge des Rehabilitationsverfahrens sowie Nebenwirkungen von Medikamenten versteht und eine eigenständige Entscheidung trifft? Außerdem kann es sein, dass der Patient aufgrund seiner „Verletzungsgeschichte“ nicht alle Risiken, die ein solcher Eingriff in sich birgt, zur Kenntnis nehmen möchte. Es ist zu erwarten, dass die Hoffnung auf Wiederherstellung des Körperbildes und der Handfunktion stärker ist als der Wunsch, die zukünftigen unangenehmen Folgen zu verstehen.
Kriege haben in den letzten zwei Jahrzehnten weltweit zugenommen, und in Zeiten knapper Ressourcen der Gesundheitsbudgets wird zu entscheiden sein, ob weitere Aktivitäten in der Transplantation von Extremitäten auch für die zahlreichen Kriegsgeschädigten verantwortbar sind.
Wissen wir eigentlich genug über die Veränderungen im Gehirn nach jahrelanger Absenz von Händen nach Amputation? Wo gehen wir hin? Wird es in der Entwicklung der medikamentösen immunsuppressiven Therapie in absehbarer Zeit einen Durchbruch geben? Es sollte derzeit sicher nur einigen wenigen Zentren vorbehalten bleiben, wenigen präzise ausgewählten und geeigneten Menschen diese aufwendige und kostspielige Therapie anzubieten und sie durchzuführen. Die Patientenauswahl sollte strenger sein und Menschen mit einem malignen Tumorgeschehen oder psychischer Erkrankung in der Anamnese nicht zur Transplantation freigegeben werden. Man muss sich daher die Frage stellen, ob in dieser Hinsicht eine Einhandtransplantation aus ethischer Sicht gerechtfertigt ist 45. Bei Kombinationseingriffen oder polyanatomischen Transplantationen muss man sich unter anderem fragen, ob die Indikation zu einigen dieser „Monstereingriffe“ gerechtfertigt war und diese über 20 Stunden dauernden Eingriffe und die metabolischen Veränderungen dabei verkraftbar sind. Aufgrund der schweren Komplikationen, Reamputationen und Todesfälle nach Mehrfachtransplantationen an einem Menschen muss die Indikation dazu aus ethischen Gründen angezweifelt werden.
Nutzen der Handtransplantation im Vergleich zu modernen myoelektrischen Handprothesen
Die Hand ist ein nicht lebensnotwendiger Teil des Körpers. Wegen der Gefahr der mit der medikamentösen Behandlung einhergehenden Komplikationen ist vor allem bei Einhandtransplantation und Mehrfachtransplantationen (Extremitäten oder/und Gesicht bei einem Patienten) die Diskussion über die Notwendigkeit und Sinnhaftigkeit dieser Operation noch nicht verstummt. Ein idealer Kandidat für eine Transplantation ist ein beidseitig distal transradial amputierter Patient nach einer scharfen Amputation. Ist er zusätzlich blind, kann derzeit eine noch so gute Prothese wegen der fehlenden Sensibilität mit bilateral transplantierten, sensibel regenerierten Händen nicht mithalten. Kommt es allerdings zu keiner sensiblen Regeneration im Transplantat, kann der Zustand des sensiblen Amputationsstumpfes nicht wiederhergestellt werden. Bei Oberarmtransplantationen konnten bisher keine akzeptablen funktionellen Ergebnisse an der Hand erzielt werden – Patienten nach Oberarmamputation können mit einer Prothese wesentlich besser und rascher umgehen lernen. Deshalb sollen bei diesen Patienten nicht nur aus funktionellen und ökonomischen, sondern auch aus ethischen Gründen Prothesen verordnet werden. Die Krankengeschichten aller Patienten, die bisher einer Allotransplantation zugeführt wurden, sollten genau verfolgt und mit Patienten verglichen werden, die mit Prothesen versorgt wurden. Es sollte die Frage geklärt werden, ob der Aufwand der Therapie und das Risiko der immunsupprimierenden Therapie den oft nicht klar definierten funktionellen Gewinn rechtfertigen. Es sollte auch geklärt werden, ob die Akzeptanz gegenüber Prothesen seit der Publikation von Biddiss und Chau aus dem Jahr 2007 46 in den letzten Jahren gestiegen ist.
Ausblick
In Zukunft könnten Verbesserungen der immunsuppressiven Therapie die Handtransplantation vom ethischen Standpunkt aus zu einem weniger umstrittenen Thema machen. Die uneinheitliche Funktionsbeurteilung ist ein wichtiges Thema, das im zweiten Dezennium dieser chirurgischen Therapieoption nach Amputation überdacht werden muss.
Die technischen Voraussetzungen sind in den verschiedenen Zentren weitgehend gelöst, die in der Literatur angegebenen Anoxämiezeiten in Zukunft wohl durch Verbesserungen der Organisation kürzer zu halten. Dadurch können funktionelle Langzeitergebnisse verbessert werden. Die Auswahl der Spender hinsichtlich anatomischer Gegebenheiten und Geschlechtsidentität muss strenger werden, und der Altersunterschied zwischen Spender und Empfänger sollte keineswegs zu groß sein.
Von Anfang an muss dem Empfänger eine lebenslange medikamentöse Therapie aus dem Gesundheitsbudget zugesichert werden. Ob dies in den „reichen“ westlichen Ländern weiter möglich sein wird, bleibt in Zeiten der knappen Ressourcen in den Gesundheitssystemen zu hinterfragen.
Die Risiken einer immunsupprimierenden Therapie über lange Zeit und somit die Therapie der Folgen der medikamentösen weiteren Therapie und der durch sie verursachten Spätfolgen gilt es zu senken. Durch die Induktion einer spenderspezifischen Toleranz würde das Risiko gegenüber dem Nutzen der Transplantation abnehmen. Nur durch Innovationen in der immunmodulierenden Therapie wird die allogene Transplantation in Zukunft als Routineeingriff angeboten werden können. Bis dahin sollten die Indikationen dazu strenger sein und nur an ausgewählten Zentren gestellt werden; zudem sollten Langzeitergebnisse, Nachteile, Komplikationen sowie Nebenwirkungen offen dargelegt werden.
Die Autorin:
Univ.-Prof. em. Dr. Hildegunde Piza-Katzer
Ehem. Vorstand der Klinik für Plastische und Wiederherstellungschirurgie der Medizinischen Universität Innsbruck
Kalmanstraße 43
A‑1130 Wien
Österreich
piza@aon.at
Begutachteter Beitrag/reviewed paper
Piza-Katzer H. Handtransplantation – Chancen und Risiken. Orthopädie Technik, 2016; 67 (7): 50–55
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Cendales L, Hardy MA. Immunologic considerations in composite tissue. Microsurg, 2000; 20: 412–419
- Meiser BM, Pfeiffer M, Schmidt D. Combination therapy with tacrolimus and mycophenolate mofetil following cardiac transplantation: importance of mycophenolic acid therapeutic drug monitoring. J Heart Lung Transplant, 1999; 18: 143–149
- Herndon JH. Composite-tissue transplantation – a new frontier. N Engl J Med, 2000; 343 (7): 503–505
- Breidenbach WC, Tobin GR, Gorantla VS, Gonzalez RN, Granger DK. A position statement in support of hand transplantation. J Hand Surg, 2002; 27 (5): 760–770
- Gilbert R. Transplant is successful with a cadaver forearm. Med Trib Med News, 1964; 5: 20–23
- Dubernard JM, Owen E, Herzberg G, et al. Human hand allograft: Report on first 6 months. Lancet, 1999; 353: 1315–1320
- Piza H. Händetransplantation in Innsbruck. Wiener klinische Wochenschrift, 2000; 112: 563–565
- Shores JT, Brandacher G, Lee WPA. Hand and upper extremity transplantation: an update of outcomes in the worlwide experience. Plast Reconstr Surg, 2015; 135: 351–360
- Piza-Katzer H. My reflections and opinions on hand transplantation. J Hand Surg, 2001; 26 (6): 518
- Baumeister S, Kleist C, Dohler B, et al. Risks of allogenic hand transplantation. Microsurgery, 2004; 24: 98–103
- Deiler S, Stock W. Allogene Handtransplantation. Unfallchirurg, 1999; 102: 749–750
- Shores JT. Recipient screening and selection: who is the right candidate for hand transplantation. Hand Clin, 2011; 27: 539–543
- Hettiaratchy S, Butler PEM, Lee WPA. Lessons from hand transplantations. Lancet, 2011; 357: 494–495
- Jones NF. Concerns about human hand transplantation in the 21st century. J Hand Surg, 2002; 27: 771–778
- Piza-Katzer H, Ninkovic M, Pechlaner S, Gabl M, Ninkovic M, Hussl H. Double hand transplantation: functional outcome after 18 months. J Hand Surg Br, 2002; 27 (4): 385–390
- Lee WP. Composite tissue transplantation: more science and patience needed. Plast Reconstr Surg, 2001; 107: 1066–1070
- Cendales L, Hardy MA. Immunologic considerations in composite tissue. Microsurg, 2000; 20: 412–419
- Meiser BM, Pfeiffer M, Schmidt D. Combination therapy with tacrolimus and mycophenolate mofetil following cardiac transplantation: importance of mycophenolic acid therapeutic drug monitoring. J Heart Lung Transplant, 1999; 18: 143–149
- Shores JT, Brandacher G, Lee WPA. Hand and upper extremity transplantation: an update of outcomes in the worlwide experience. Plast Reconstr Surg, 2015; 135: 351–360
- Gorantla VS, Brandacher G, Schneeberger S, et al. Favoring the risk-benefit balance for upper extremity transplantation – the Pittsburgh Protocol. Hand Clin, 2011; 27: 511–520
- Yuzawa K, Taniguchi H, Seino K, Otsuka M, Fukao K. Topical immunosuppression in skin grafting with FK 506 ointment. Transplant Proc, 1996; 28: 1387–1389
- Kaufmann CL, Ouseph R, Blair B, et al. Graft vasculopathy in clinical hand transplantation. Am J Transplant, 2012; 12: 1004–1016
- Perfetti C. Der hemiplegische Patient. Kognitiv-therapeutische Übungen. München u. a.: Pflaum Verlag, 1997
- Ninkovic M, Weissenbacher A, Gabl M, et al. Functional outcome after hand and forearm transplantation: What can be achieved? Hand Clin, 2011; 27: 455–465
- Cohen LG, Bandinelli S, Findley TW, Hallett M. Motor reorganization after upper limb amputation in man. A study with focal magnetic stimulation. Brain 1991; 14: 615–627
- Giraux P, Sirigu A, Schneider F, Dubernard JM. Cortical reorganization in motor cortex after graft of both hands. Nat Neurosci, 2001; 4: 691–692
- Brenneis C, Löscher WN, Egger KE, et al. Cortical motor activation patterns following hand transplantation and replantation. Hand Surg 2005; 30 (5): 530–533
- Breidenbach WC, Meister EA, Becker GW, et al. A statistical comparative assessment of face and hand transplantation outcomes to determine whether either meets the standard of care threshold. Plast Reconstr Surg, 2016; 137: 214–222
- Petruzzo P, Lanzetta M, Dubernard IM, et al. The international registry on hand and composite tissue transplantation. Transplantation, 2008; 8: 487–492
- Shores JT, Brandacher G, Lee WPA. Hand and upper extremity transplantation: an update of outcomes in the worlwide experience. Plast Reconstr Surg, 2015; 135: 351–360
- Breidenbach WC, Meister EA, Becker GW, et al. A statistical comparative assessment of face and hand transplantation outcomes to determine whether either meets the standard of care threshold. Plast Reconstr Surg, 2016; 137: 214–222
- Brenner MJ, Tung Th, Jensen JN, Mackinnon SE. The spectrum of complications of immunosuppression: is the time right for hand transplantation? J Bone Joint Surg, 2002; 84‑A (10): 1861–1870
- Majzoub RK, Cunningham FG, Maldonado C, et al. Investigation of risk acceptance in hand transplantation. J Hand Surg, 2006; 31 (2): 295–302
- Pei G, Xiang D, Gu L, et al. A report of 15 hand allotransplantations in 12 patients and their outcomes in China. Transplantation, 2012; 94: 1052–1059
- MacKay BJ, Nacke E, Posner M. Hand transplantation – a review. Bull Hosp Jt Dis, 2014; 72 (1): 76–88
- MacKay BJ, Nacke E, Posner M. Hand transplantation – a review. Bull Hosp Jt Dis, 2014; 72 (1): 76–88
- Ninkovic M, Weissenbacher A, Gabl M, et al. Functional outcome after hand and forearm transplantation: What can be achieved? Hand Clin, 2011; 27: 455–465
- Beauchamp TL, Childress JF. Principles of biomedical ethics. 4th ed. New York, Oxford: Oxford University Press, 1994
- Simmons PD. Ethical consideration in composite tissue allotransplantation. Microsurgery, 2000; 20: 458–465
- Caplan AL. Organ and tissue transplants. III. Ethical and legal issues. In: Reich WT (ed.). Encyclopedia of bioethics. Vol. 4. New York: MacMillan Schuster, 1888–1894, 1995
- Dickenson D, Widershoven G. Ethical issues in limb transplantation. Bioethics, 2001; 15: 110–124
- Cooney WP, Hentz VR. Hand transplantation – primum non nocere. J Hand Surg, 2002; 27 (1): 165–168
- Illhardt FJ. Dürfen wir, was wir können? CHAZ, 2001; 4: 165–167
- Agich GJ. Extension of organ transplantation – some ethical considerations. Mt Sinai J Medicine, 2003; 70: 141–147
- Illhardt FJ. Dürfen wir, was wir können? CHAZ, 2001; 4: 165–167
- Biddiss EA,Chau TT. Upper limb prosthesis use and abandonment: a survey of the last 25 years. Prosthet Orthot Int, 2007; 31 (3): 236–257