Einleitung
Folgeerkrankungen sind allgemein Beschwerden, die infolge einer Haupterkrankung auftreten. Nutzer von Elektrorollstühlen sind eine für Folgeerkrankungen anfällige Personengruppe 1. Eine häufig beschriebene Folgeerkrankung sind Druckschädigungen. Eine Druckschädigung ist eine lokale Verletzung der Haut und/oder des darunterliegenden Gewebes, meist an Knochenvorsprüngen, die durch Druck oder Druck in Kombination mit Scherkräften auftritt 2. Das Thema ist in der Ursachen‑, Präventions- und Behandlungsforschung gut untersucht. Trotz dieser Forschungstätigkeit und trotz der Bemühungen von Ärzten, Gesundheitspersonal, Pflegekräften und Patienten treten Druckgeschwüre jedoch nach wie vor auf. Nicht alle Druckgeschwüre sind iatrogen, und die meisten sind vermeidbar 3.
Druckgeschwüre werden durch eine Kombination intrinsischer (Alter, Gesundheitszustand, Erkrankungen, Ernährung usw.) und extrinsischer Faktoren (Druck, Scherkräfte, Mikroklima usw.) verursacht. Druckgeschwüre sind Folge einer dauerhaften mechanischen Belastung über längere Zeit 456.
Nutzer von Elektrorollstühlen sind angesichts von Immobilität und dem Unvermögen, ihre Haltung eigenständig zu ändern, einem erhöhten Risiko nicht-iatrogener Druckschädigungen ausgesetzt. Die Prävalenz von Druckgeschwüren bei Rollstuhlfahrern beträgt 10 bis 40 % 7; bei Personen mit Rückenmarksverletzungen liegt der Anteil bei 25 bis 66 % 89.
Die Behandlung von Druckschädigungen zählt zu den größten klinischen Herausforderungen und erfordert oft Krankenhauseinweisungen, chirurgische Eingriffe und häusliche Pflege. Die Behandlungskosten richten sich nach der Art der Schädigung und können unterschiedlich hoch ausfallen. Eine Druckschädigung der Kategorie 4 mit vollständigem Gewebeverlust kann Behandlungskosten von bis zu 70.000 US-Dollar verursachen 10. Ein großer Anteil (56 %) der Druckgeschwüre bei Patienten mit Rückenmarksverletzungen entfallen auf diese Kategorie 4. Druckgeschwüre haben eine sehr hohe Rückfallquote von 30 bis 90 % 111213.
Neben Behandlung, Krankenhausaufenthalt, chirurgischen Eingriffen und komplexen Pflegeanforderungen müssen auch die Folgen für die gesundheitsbezogene Lebensqualität berücksichtigt werden. Druckgeschwüre sind schmerzhaft. Bei Personen mit Rückenmarksverletzungen und eingeschränkter Sinneswahrnehmung können Druckgeschwüre den sensorischen Input verstärken und einen erhöhten Muskeltonus und/oder spastische Symptome hervorrufen. Zur Behandlung ernsthafter Druckgeschwüre zählt ein äußerst streng geregeltes Behandlungsregime, das die Teilnahme der Betroffenen am beruflichen und gesellschaftlichen Leben und damit die Lebensqualität einschränkt 14.
Folgeerkrankungen durch Immobilität
Hilfsmittel wie Elektrorollstühle erleichtern die Funktionalität oder geben sie zurück, sodass sich Betroffene umfassender an Beruf/Ausbildung, Familienleben und gesellschaftlichen Aktivitäten beteiligen können. Diese Teilhabe ist ein zentraler Faktor für die Lebenszufriedenheit und die gesundheitsbezogene Lebensqualität. Auf der anderen Seite kann der Einsatz von Elektrorollstühlen oder anderen Hilfsmitteln die Zeit verlängern, die täglich im Sitzen verbracht wird – und damit das Risiko von Folgeerkrankungen erhöhen, die durch die Rollstuhlnutzung verursacht werden. In einer Studie von Ding et al. wurden Nutzer mit Hilfe eines tragbaren Datenspeichers für die Sitzfunktion überwacht. Anhand von Drucksensormessungen wurden drei Variablen im Zusammenhang mit der Rollstuhlnutzung beobachtet: Gesamtsitzdauer, längste ununterbrochene Sitzdauer und Umsetzhäufigkeit. Die Studie ergab, dass Patienten täglich durchschnittlich 11,8 +/- 3,4 Stunden im Rollstuhl saßen. Die längste Sitzdauer am Stück betrug durchschnittlich 10,6 +/- 3,6 Stunden. Die Personen setzten sich täglich im Schnitt 5,0- +/- 5,3‑mal in den und aus dem Rollstuhl um 15.
Häufige Folgeerkrankungen durch Immobilität und Rollstuhlnutzung sind Herz-Kreislauf-Erkrankungen wie Ödeme (aufgrund der verminderten oder nicht vorhandenen Muskelaktivität zur Aktivierung der Muskelpumpe für den venösen Rückfluss), Kontrakturen, respiratorische Komplikationen, Harnwegs- und Darmkomplikationen, Schmerzen und Druckschädigungen 16.
Elektrorollstühle ermöglichen den Nutzern eine eigenständige Mobilität. Die individuelle Sitztoleranz, als Zeit, die ein Mensch in einer bestimmten Sitzposition toleriert, wirkt sich auf die mögliche Sitzdauer und die Funktionalität über den Tag aus. „Sitztoleranz“ ist eine allgemeine Bezeichnung und hängt von Gesundheitszustand, Sitzkomfort und Nutzerzufriedenheit ab. Diese Faktoren wirken sich in beide Richtungen aus.
Um die negativen Folgen langen Sitzens zu mindern, können Elektrorollstühle mit elektrischen Sitzfunktionen wie Sitzneigung, Rückenlehnenneigung und verstellbaren Beinstützen ausgestattet werden 17. Zudem sind spezielle Sitzkissen für eine höhere Stabilität, eine bessere Haltung, gesteigerten Komfort und zur Vorbeugung von Druckschädigungen verfügbar 18. Insbesondere die kombinierte Nutzung dieser Möglichkeiten 19 kann eine starke positive Wirkung auf die Sitztoleranz und das Auftreten von Folgeerkrankungen haben.
Trotz dieser Möglichkeiten kommt es jedoch weiterhin zu Folgeerkrankungen wie z. B. Druckschädigungen. Um genauer nachzuvollziehen, warum solche Folgeerkrankungen weiterhin auftreten, ist ein mehrstufiger Ansatz für klinische Empfehlungen und die Nutzung elektrischer Sitzfunktionen nötig.
Der erste Schritt besteht darin, klinische Empfehlungen genauer nachzuvollziehen. Nach den neuesten EPUAP-/ NPUAP-Leitlinien sollten Rollstuhlnutzer zwei- bis viermal pro Stunde für mindestens zwei Minuten die Haltung wechseln 20. Aissaoui et al. kamen zu dem Ergebnis, dass sich eine Neigung von unter 15° nur wenig oder gar nicht auf die Lastumverteilung auswirkt, während eine Sitzneigung von 45° zusammen mit einem Rückenlehnenwinkel von 120° zu einer Gewichtsverlagerung von 40,2 % führt 2122. Nach Yih-Kuen et al. ist ein größerer Sitzneigungs- und Rückenlehnenwinkel nötig, um die Durchblutung der Muskeln gegenüber der Durchblutung der Haut zu verbessern. Eine Sitzneigung um 25° zusammen mit einer Rückenlehnenneigung von 120° verbessert die Muskel- und Hautperfusion des das Gewicht tragenden Weichteilgewebes an den Sitzbeinhöckern wirksam 2324252627 Sprigle et al. haben eine enge lineare Beziehung zwischen Sitzlast und Änderungen der Sitz- und Rückenlehnenneigungswinkel und Stehen mit einer speziellen Stehfunktion des Rollstuhls beschrieben. Die Sitzlast nahm im Stehen bei vollständig zurückgeneigter Haltung am stärksten ab, während die Rückenbelastung bei Sitz- und Rückenlehnenneigung linear zunahm 28.
Der zweite Schritt besteht in einem Vergleich der klinischen Leitlinien und Empfehlungen mit der tatsächlichen Nutzung elektrischer Sitzfunktionen in der Praxis. Verschiedene Untersuchungen kommen zu unterschiedlichen Ergebnissen. Alle weisen jedoch auf die Faktoren der Häufigkeit und des Ausmaßes druckentlastender Bewegungen hin. Sonenblum et al. führen an, dass nur wenige Personen Sitzneigungen von über 45° nutzen. Im Mittel änderten die Probanden die Sitzneigung mehr als dreimal pro Stunde. Dies entspricht der aktuellen Empfehlung. Nur wenige Personen hielten sich jedoch an den Wert, ab dem eine Wirkung erzielt wird 293031. Schofield et al. kamen zu dem Ergebnis, dass die meisten Personen mit einem erhöhten Risiko einer Ausbildung von Druckschädigungen die derzeitigen Empfehlungen zu Häufigkeit oder Ausmaß druckentlastender Bewegungen nicht einhalten 32. Ding et al. stellten fest, dass Personen die Sitzfunktionen über den Tag regelmäßig nutzen und die meiste Zeit bei geneigtem Sitz und/oder geneigter Rückenlehne verbrachten. Die meisten Personen änderten ihre Haltung jedoch nicht mit der Häufigkeit, die in den klinischen Praxisleitlinien empfohlen wird 33.
Dieser Ansatz macht die Abweichungen von den klinischen Leitlinien und Empfehlungen im tatsächlichen Alltagsverhalten deutlich. Vielen Elektrorollstuhlnutzern stehen elektrische Sitzfunktionen zur Verfügung. Forschungsprojekte haben gezeigt, dass sich die regelmäßige und aktive Nutzung dieser Funktionen direkt proportional zur Prävention oder Minderung des Schweregrads von Folgeerkrankungen verhält 34353637. Die Befolgung klinischer Leitlinien, Risikobewusstsein und genaue Kenntnisse zur richtigen Nutzung elektrischer Sitzfunktionen sind jedoch gering ausgeprägt.
Virtual Seating Coach: das Konzept
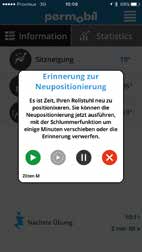
Das Konzept des Virtual Seating Coach besteht darin, eine intelligente Geräte-App zu entwickeln, die mit dem Rollstuhl kommuniziert, um die Sitzhaltung des Rollstuhlnutzers zu überwachen (Abb. 1). Die App soll visuelle und akustische Erinnerungen ausgeben, um den Nutzer bei der Einhaltung der empfohlenen Leitlinien zu unterstützen. Das Rahmenkonzept basiert auf Modellen zur Verhaltensänderung. Zielgruppe sind Personen, die für die eigenständige Mobilität auf einen Elektrorollstuhl angewiesen sind. Zweck der App ist die Prävention von Folgeerkrankungen, die Minderung von Beschwerden und die Erhöhung der Sitztoleranz durch aktive Haltungsänderungen mit Hilfe elektrischer Sitzfunktionen.
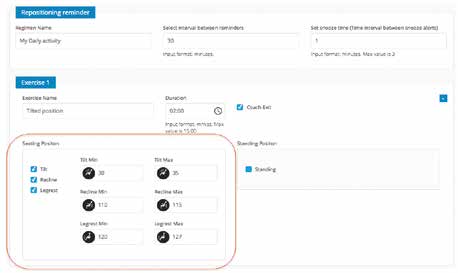
Der Behandler richtet über ein webbasiertes Tool für jeden Nutzer einen individuellen Sitzplan ein, der Einstellungen für Sitz- und Rückenlehnenneigung und Beinstützen umfasst (Abb. 2). Der Plan kann verschiedene Übungsarten enthalten, die auf den Alltag in Beruf und Ausbildung und andere Aktivitäten abgestimmt sind. Der Plan richtet sich nach den klinischen Empfehlungen, wird aber individuell an Alltag und Möglichkeiten des Nutzers angepasst, um Umsetzbarkeit und Bedienfreundlichkeit zu verbessern. Dem Behandler kommt eine wichtige Rolle dabei zu, den Nutzer über die Risiken von Folgeerkrankungen und die richtige Verwendung elektrischer Sitzfunktionen zur Prävention von Folgeerkrankungen zu informieren 3839. Um Scherkräfte zu vermeiden, muss vor dem Verstellen der Rückenlehne der Sitz ausreichend geneigt werden.
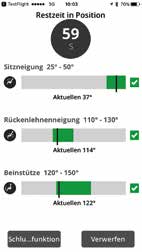
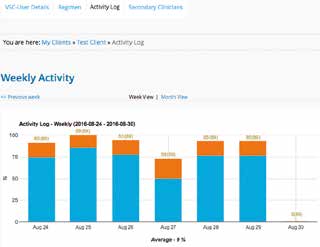
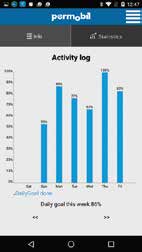
Der Behandler kann die Dauer einstellen, für die der Nutzer in der jeweiligen Haltung bleiben sollte (Abb. 3a), sowie die Anzahl der Erinnerungen dazu, wie oft pro Stunde die Haltung geändert werden sollte. Der Plan wird cloudbasiert an die VSC-App des Nutzers übertragen, die auf ein Smartphone oder Tablet heruntergeladen werden kann. Der Therapeut und der Nutzer sind die einzigen, die Zugriff auf die gesicherten Daten haben. Der Hersteller und die Universität Pittsburgh stellen nur anonyme Rohdaten zur Verfügung. Der Nutzer wird visuell und akustisch (Abb. 3b) daran erinnert, den vom Behandler konfigurierten Plan einzuhalten. Die App unterstützt den Nutzer dabei, die empfohlene Position (Abb. 3c) einzunehmen. Behandler und Nutzer können Ausführung und Compliance anhand des konfigurierten Plans verfolgen und anhand dieser Informationen besprechen, wie die Funktionen im täglichen Leben genutzt werden (Abb. 4 u. 5).
Erinnerungen werden ausgegeben, solange der Rollstuhl eingeschaltet ist. Der Nutzer kann die Erinnerungen verschieben oder löschen, wenn eine Haltungsänderung zum Ausgabezeitpunkt unpassend ist. Die App orientiert den Nutzer beim Einstellen der empfohlenen Position. Sie belohnt den Nutzer mit positiven Rückmeldungen, wenn der Plan eingehalten wird, und ermöglicht es ihm, seine Gesundheit eigenständig zu managen. Das Smartphone wird über eine mobile Netzwerk- oder WLAN-Verbindung alle 30 Minuten mit der Cloud synchronisiert. Die Compliance wird in der Cloud protokolliert, und der Behandler kann die Daten über das webbasierte Tool einsehen und beobachten. Wochen- oder monatsweise können Statistiken zur Regelbefolgung angezeigt werden.
Bei Nutzung eines Stehrollstuhls kann auch eine tägliche Stehvorgabe konfiguriert werden, um die Nutzung dieser Funktion zu therapeutischen Zwecken und für funktionale Aktivitäten zu fördern.
Auswirkung auf das Gesundheitsverhalten
Es wurde eine erste Studie zu Auswirkungen des Virtual Seating Coach auf Rollstuhlnutzer durchgeführt. An der Studie nahmen 26 Personen teil, von denen 16 den Studienplan einhielten. Die Ergebnisse zeigen, dass der Einsatz des Virtual Seating Coach in Kombination mit einem Schulungsprogramm die Compliance um rund 40 % verbesserte, während das Schulungsprogramm allein die Compliance gegenüber dem Vergleichszeitraum um 18 % verbesserte. Das Schulungsprogramm war auf die Häufigkeit und das Ausmaß der Nutzung elektrischer Sitzfunktionen zur Prävention von Druckschädigungen ausgerichtet. Rechtzeitige Hinweise, leicht verfügbare Anweisungen und Rückmeldung waren entscheidend, um das gewünschte Gesundheitsverhalten zu erzielen 40.
Bei einer Studie, in der ein virtueller Sitzcoach eingesetzt wurde, wurden Übungen zur Haltungsänderung nach Einführung des VSC rund 44 % häufiger durchgeführt. In dieser Studie wurden zehn Elektrorollstuhlnutzer über eine dreiwöchige Studienphase zu Hause beobachtet. Den Ergebnissen zufolge lassen sich die durch die Erinnerungsfunktion des VSC hervorgerufene Aufmerksamkeit und Entscheidungen der Nutzer anhand von Kontextfaktoren, die über Smartphone-Sensoren erfasst werden, mit einer Genauigkeit von 75 bis 80 % vorhersagen. Die negative Korrelation zwischen Nutzungshäufigkeit elektrischer Sitzfunktionen und Rollstuhlbeschwerden weist auf die Notwendigkeit dynamischer Sitzhaltungen hin. Der Virtual Seating Coach kann die Funktion übernehmen, Nutzer daran zu erinnern, regelmäßig die Sitzhaltung zu ändern, um den Rollstuhlkomfort zu steigern 41.
Auswirkung auf Folgeerkrankungen – vorläufige Ergebnisse
Eines der Ziele des Virtual Seating Coach ist die Reduzierung der Wirkung von Druck und Scherkräften, indem eine Haltungsänderung empfohlen und so die Dauer der Belastung des lokalen Gewebes verringert wird. Neben der Perspektive der Prävention von Druckschädigungen kann der Virtual Seating Coach außerdem weitere Folgeerkrankungen beeinflussen. In Praxisstudien wurde bei Nutzung spezieller Behandlungspläne für Ödeme eine erhebliche Verringerung der Ödeme festgestellt. Die klinischen Leitlinien empfehlen für die wirksame Behandlung von Ödemen eine Beinhaltung von mindestens 30 cm über der Höhe des linken Vorhofs drei- bis viermal täglich für 10 bis 15 Mnuten, damit die überschüssige Flüssigkeit wieder in den Kreislauf gelangen kann 4243
Nutzer nannten eine verbesserte Verdauung und eine Verringerung des intraabdominellen Drucks durch Öffnen des Hüftwinkels als Wirkung der Haltungsänderungen. Studien an gesunden Personen ohne Verdauungsstörungen zeigen, dass der Magen Nahrung besser entleert, wenn zwischen Sitzen und Stehen gewechselt wird, und schlechter, wenn Personen nur sitzen, stehen oder liegen 44.
Der Virtual Seating Coach kann den Sitzkomfort und damit die Sitztoleranz sowie die Nutzerzufriedenheit mit dem Gerät steigern. Benutzer gaben ein umgekehrt proportionales Verhältnis zwischen Eigenangaben zu sitzbezogenen Schmerzen und Sitzhaltungsänderungen an 45.
Fazit
Der Virtual Seating Coach hat das Potenzial, Nutzer vom eigenständigen Management ihrer Gesundheit zu überzeugen und sie mit visuellen und akustischen Erinnerungen zur Haltungsänderung dabei zu unterstützen. Daten aus Kohortenuntersuchungen und kontrollierte Studien sind derzeit nicht verfügbar. Vorläufige Ergebnisse aus Praxisuntersuchungen und Fallstudien sind jedoch erfolgversprechend. Die Möglichkeiten der mobilen App sind vielfältig und unterstützen und verbessern die Nutzung elektrischer Sitzfunktionen zur Prävention von Folgeerkrankungen.
Der Autor:
Arne Compernolle, OT
Clinical Training Manager
EMEA Permobil GmbH
Brandenburger Straße 2–4
40880 Ratingen
arne.compernolle@permobil.com
Begutachteter Beitrag/reviewed paper
Compernolle A. Eine mobile App für besseres Sitzverhalten und weniger Folgeerkrankungen bei Elektrorollstuhlnutzern. Orthopädie Technik, 2017; 67 (5): 32–37
- AMP-Register – aktueller Stand und Perspektiven des deutschen Amputationsregisters — 7. Mai 2026
- Tonusminderung durch sensomotorische Stimulation – ein praxisnaher Versorgungsansatz bei inkompletter Tetraplegie — 7. Mai 2026
- Myoelektrische Orthesenversorgung bei Plexusverletzung der oberen Extremität – Vorstellung eines hybriden bionischen Konzepts — 6. Mai 2026
- Rehabilitation Engineering & Assistive Technology Society of North America. RESNA position on the application of tilt, recline, and elevating legrests for wheelchairs. http://www.rstce.pitt.edu/rstce_resources/resna_position_on_tilt_recline_elevat_legrest.pdf
- National Pressure Ulcer Advisory Panel and European Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: clinical practice guideline. Washington D.C.: National Pressure Ulcer Advisory Panel, 2009
- Wound Ostomy and Continence Nurses Society. Position statement: avoidable versus unavoidable pressure ulcers. 2009. http://c.ymcdn.com/sites/www.wocn.org/resource/resmgr/ Publications/PS_Avoidable_vs_Unavoidable_.pdf
- National Pressure Ulcer Advisory Panel and European Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: clinical practice guideline. Washington D.C.: National Pressure Ulcer Advisory Panel, 2009
- Wound Ostomy and Continence Nurses Society. Position statement: avoidable versus unavoidable pressure ulcers. 2009. http://c.ymcdn.com/sites/www.wocn.org/resource/resmgr/ Publications/PS_Avoidable_vs_Unavoidable_.pdf
- Baharestani M, Black J, Carville K, Clark M, Cuddigan J, Defloor T, Gefen A, Harding K, Lahmann N, Lubbers M, Lyder C, Ohura T, Orsted HL, Ranganathan VK, Reger SI, Romanelli M, Sanada H, Takahashi M. International review: Pressure ulcer prevention: pressure, shear, friction and microclimate in context – a consensus document. London: Wounds International, 2010. http://www.woundsinternational.com/media/issues/300/files/content_8925.pdf
- Wall J, Colley T. Preventing pressure ulcers among wheelchair users: preliminary comments on the development of a self-administered risk assessment tool. J Tissue Viability, 2003; 13 (2): 48–56
- Fuhrer MJ, Garber SL, Rintala DH: Clearman R, Hart KA. Pressure ulcers in community-resident persons with spinal cord injury: prevalence and risk factors. Arch Phys Med Rehabil, 1993; 74 (11): 1172–1177
- Regan MA, Teasell RW, Wolfe DL, Keast D, Mortenson WB, Aubut JA. A systematic review of therapeutic interventions for pressure ulcers after spinal cord injury. Arch Phys Med Rehabil, 2009; 90 (2): 213–231
- Reddy M, Gill SS, Rochon PA. Preventing pressure ulcers: a systematic review. JAMA, 2006; 296 (8): 974–984
- Bates-Jensen BM, Guihan M, Garber SL, Chin AS, Burns SP. Characteristics of recurrent pressure ulcers in veterans with spinal cord injury. J Spinal Cord Med, 2009; 32 (1): 34–42
- Garber SL, Rintala DH. Pressure ulcers in veterans with spinal cord injury: a retrospective study. J Rehabil Res Dev, 2003: 40 (5): 433–441
- Chen Y, DeVivo MJ, Jackson AB. Pressure ulcer prevalence inhttp://www.woundsinternational.com/media/issues/300/files/content_8925.pdf people with spinal cord injury: age-period-duration effects. Arch Phys Med Rehabil, 2005; 86: 1208–1213
- Langemo DK. Quality of life and pressure ulcers: What is the impact? Wounds, 2005; 17 (1). http://www.woundsresearch.com/article/3625
- Ding D, Leister E, Cooper R, Kelleher A, Fitzgerald S, Boninger M. Usage of Tilt-In-Space, Recline, and Elevation Seating Function in Natural Environment of Wheelchair Users. Journal of Rehabilitation Research & Development, 2008; 45 (7): 973–984
- Sezer N, Akkuş S, Gülçin Uǧ urlu F. Chronic complications of spinal cord injury. World Journal of Orthopedics, 2015; 6 (1): 24–33
- Rehabilitation Engineering & Assistive Technology Society of North America. RESNA position on the application of tilt, recline, and elevating legrests for wheelchairs. http://www.rstce.pitt.edu/rstce_resources/resna_position_on_tilt_recline_elevat_legrest.pdf
- Reddy M, Gill SS, Rochon PA. Preventing pressure ulcers: a systematic review. JAMA, 2006; 296 (8): 974–984
- Kreutz D. Power Tilt, recline, or both? Team Rehab Report, 1997; (March): 29–32
- National Pressure Ulcer Advisory Panel and European Pressure Ulcer Advisory Panel. Prevention and treatment of pressure ulcers: clinical practice guideline. Washington D.C.: National Pressure Ulcer Advisory Panel, 2009
- Aissaoui R, Lacoste M, Dansereau J. Analysis of sliding and pressure distribution during a repositioning of persons in a simulator chair. IEEE Transactions on Neural Systems and Rehabilitation Engineering, 2001; 9 (2): 215–224
- Makhsous M, Priebe M, Bankard J, Rowles D, Zeigler M, Chen D, Lin F. Measuring tissue perfusion during pressure relief maneuvers: Insights into preventing pressure ulcers. Journal of Spinal Cord Medicine, 2007; 30: 497–507
- Yih-Kuen J, Jones MA, Rabadi MH, Foreman RD, Thiessen A. Effect of wheelchair tilt-in-space and recline angles on skin perfusion over the ischial tuberosity in people with spinal cord injury. Arch Phys Med Rehabil, 2010; 91 (11): 1758–1764
- Yih-Kuen J, Crane BA, Liao F, Woods JA, Ennis WJ. Comparison of muscle and skin perfusion over the ischial tuberosities in response to wheelchair tilt-in-space and recline angles in people with spinal cord injury. Arch Phys Med Rehabil, 2013; 94 (10): 1990–1996
- Yih-Kuen J, Crane BA. Wheelchair tilt-in-space and recline does not reduce sacral skin perfusion as changing from the upright to the tilted and reclined position in people with spinal cord injury. Arch Phys Med Rehabil, 2013; 94 (6): 1207–1210
- Yih-Kuen J, Anderson M, Soltani J, Burns S, Foreman RD. Comparison of changes in heart rate variability and sacral skin perfusion in response to postural changes in people with spinal cord injury. J Rehabil Res Dev, 2013; 50 (2): 203–214
- Yih-Kuen J, Liao F, Jones MA, Rice LA, Tisdell T. Effect of durations of wheelchair tilt-in-space and recline on skin perfusion over the ischial tuberosity in people with spinal cord injury. Arch Phys Med Rehabil, 2013; 94 (4): 667–672
- Sprigle S, Maurer C, Sonenblum SE. Load redistribution in variable position wheelchairs in people with spinal cord injury. Journal of Spinal Cord Medicine, 2010; 33 (1): 58–64
- Sonenblum SE, Sprigle S, Maurer CL. Use of power tilt systems in everyday life. Disability and Rehabilitation: Assistive Technology, 2009; 4 (1): 24–30
- Sonenblum SE, Sprigle S. Distinct tilting behaviors with power tilt-in-space systems. Disability and Rehabilitation: Assistive Technology, 2011; 6 (6): 526–535
- Sonenblum SE, Sprigle SH. The impact of tilting on blood flow and localized tissue loading. Journal of Tissue Viability, 2011, 20: 3–13
- Schofield R, Porter-Armstrong A, Stinson M. Reviewing the literature on the effectiveness of pressure relieving moments. Nursing Research and Practice, 2013; Article ID 124095, 13 pages
- Ding D, Leister E, Cooper RA, Cooper R, Kelleher A, Fitzgerald SG, Boninger ML. Usage of tilt-in-space, recline, and elevation seating functions in natural environments of wheelchair users. Journal of Rehabilitation Research & Development, 2008 ; 45 (7): 65–74
- Michael SM, Porter D, Pountney TE. Tilted seat position for non-ambulant individuals with neurological and neuromuscular impairment: a systematic review. Clinical Rehabilitation, 2007; 21: 1063–1074
- Rintala DH, Garber SL, Friedman JD, Holmes SA. Preventing recurrent pressure ulcers in veterans with spinal cord injury: impact of a structured education and follow-up intervention. Arch Phys Med Rehabil, 2008; 89: 1429–1441
- Sonenblum SE, Sprigle S, Maurer C, Harris F. Why full-time power wheelchair users tilt. http://rearlab.gatech.edu/publications/Why_Full_Time.pdf
- Park UJ, Jang SH. The influence of backrest inclination on buttock pressure. Ann Rehabil Med, 2011; 35: 897–906
- Vergara M, Page A. Relationship between comfort and back posture and mobility in sitting-posture. Applied Ergonomics, 2002; 33: 1–8
- Guihan M, Hastings J, Garber SL. Therapists’ roles in pressure ulcer management in persons with spinal cord injury. Journal of Spinal Cord Medicine, 2009; 32 (5): 560–567
- Liu HY. Development of a customized electronic reminder to facilitate powered seating function usage and compliance with clinical recommendations: design process and clinical efficacy. University of Pittsburgh: PhD Dissertation, 2014
- Wu Y. Development and Evaluation of a Smartphone Virtual Application to Facilitate Powered Seat Function Usage for Powered Wheelchair Users. University of Pittsburgh: PhD Dissertation, 2014
- Rehabilitation Engineering & Assistive Technology Society of North America. RESNA position on the application of tilt, recline, and elevating legrests for wheelchairs. http://www.rstce.pitt.edu/rstce_resources/resna_position_on_tilt_recline_elevat_legrest.pdf
- Art. „Edema“. In: The Free Dictionary. http://medical-dictionary.thefreedictionary.com/leg+edema
- Moore JG, Datz FL, Christian PE, Greenberg E, Alazraki N. Effect of body posture on radionuclide measurements of gastric emptying. Dig Dis Sci, 1988; 33: 1592–1595
- Frank AO, De Souza LH, Frank JL, Neophytou C. The pain experiences of power wheelchair users. Disability & Rehabilitation, 2012; 34 (9): 770–778