Einleitung
Jährlich erleiden nach WHO-Angaben weltweit rund 15 Mio. Menschen einen Schlaganfall. Ein Drittel ist nach dem Ereignis funktionell beeinträchtigt 1. In Deutschland sind pro Jahr ca. 196.000 Menschen betroffen, wobei die Sterblichkeitsrate innerhalb des ersten Jahres nach einem Schlaganfall bei 30 % liegt 2. Häufig sind Gehirnareale betroffen, in denen sich die Programme zur Steuerung des Bewegungsapparates befinden 3. Je eher ein Schlaganfall erkannt und behandelt wird, desto besser lassen sich die Folgeschäden kontrollieren. Deshalb fordert die Deutsche Gesellschaft für Neurologie (DGN) eine zügige orthetische Versorgung 4. Zahlreiche klinische Studien belegen die Unentbehrlichkeit von Unterschenkelorthesen (AFOs) in der Rehabilitation nach einem Schlaganfall 5. Allerdings gibt es in der orthetischen Versorgung von Schlaganfallpatienten viel ungenutztes Potenzial, da bisher noch nicht die technischen Voraussetzungen vorlagen, um alle notwendigen Anforderungen an eine AFO zu realisieren. Außerdem besteht die Gefahr, das pathologische Gangbild durch kontraindizierte Orthesentypen zu manifestieren.
Damit im Verlauf der Rehabilitation Folgeerscheinungen durch das pathologische Gangbild minimiert werden können, muss das interdisziplinäre Team ein gemeinsames Therapiekonzept verfolgen. Um das Therapieziel, die bestmögliche Annäherung an das physiologische Gangbild, zu erreichen, ist eine gemeinsame Grundlage zur Beurteilung der unterschiedlichen Ausprägungen des Schlaganfalles notwendig. Diese Grundlage kann durch das Einstufen der Schlaganfallpatienten nach bestimmten Kriterien – einer Klassifikation – geschaffen werden.
Das vorliegende interdisziplinäre Konzept beschreibt die Gangtypen nach der N.A.P. Gait Classification und unterbreitet Vorschläge für die Versorgung mit einer AFO. Ferner werden Möglichkeiten aufgezeigt, eine dynamische AFO in die Physiotherapie von Schlaganfallpatienten zu integrieren.
Gangtypen nach der N.A.P. Gait Classification
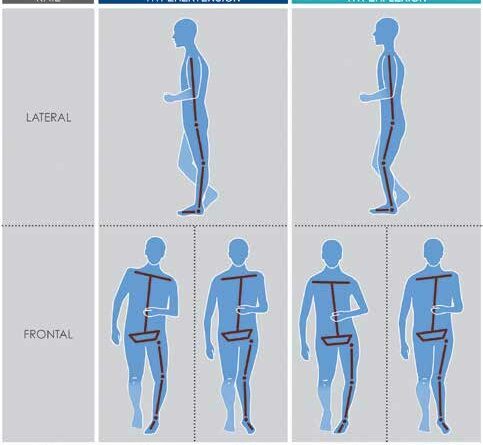
Eine verständliche und umfassende Klassifikation kann die Kommunikation mit Physiotherapeuten, Ärzten, Biomechanikern und Fachpersonal, aber auch Patienten und Angehörigen erleichtern. Die Physiotherapeutin Renata Horst hat basierend auf ihren Erfahrungen in der manuellen Therapie und Neurophysiologie 6 eine Klassifikation erstellt, die eine einfache Beurteilung des pathologischen Gangbildes ermöglicht. Die Entwicklung eines pathologischen Gangbildes beruht dabei auf der Tatsache, dass die in der menschlichen Evolution zuletzt differenzierten Eversoren, Inversoren und die intrinsische Fußmuskulatur bei einem Schlaganfall zuerst betroffen sind. In der Zeit nach dem Schlaganfall entwickeln sich Kompensationsstrategien, die entweder zu einer Hyperextension oder einer Hyperflexion im Knie führen. Die N.A.P. Gait Classification (N.A.P. = Neuroorthopädische Aktivitätsabhängige Plastizität) beschreibt die Kniestellung sowie die Stellung des unteren Sprunggelenkes (USG) in „mid stance“. Dabei werden primär zwei Gangtypen mit Hyperextension oder mit Hyperflexion des Knies unterschieden 7, die jeweils mit einer Inversions- oder Eversionsstellung des USG einhergehen (Abb. 1).
Gangtyp 1a: Hyperextension mit Inversion
In „mid stance“ ist die Belastung auf der Fußaußenkante. Der Vorfuß kann in der Frontalebene nicht aktiv proniert werden, da der M. fibularis longus, der M. fibularis brevis und die intrinsische Fußmuskulatur zu schwach sind. Das obere Sprunggelenk (OSG) bleibt in der gesamten Phase in Plantarflexion, wodurch das Knie überstreckt wird. Der Oberkörper weicht zur Standbeinseite ab.
Gangtyp 1b: Hyperextension mit Eversion
Das mediale Fußgewölbe fällt in „mid stance“ nach innen herab, da die intrinsische Fußmuskulatur und der M. tibialis posterior zu schwach sind. Das OSG bleibt in der gesamten Phase in Plantarflexion, das Kniegelenk wird überstreckt. Der M. flexor hallucis longus bekommt durch die Eversion eine andere Zugrichtung, woraus ein Hallux valgus entsteht.
Gangtyp 2a: Hyperflexion mit Inversion
In „mid stance“ ist die Belastung auf der Fußaußenkante. Der Vorfuß kann in der Frontalebene nicht aktiv proniert werden, da der M. fibularis longus, der M. fibularis brevis und die intrinsische Fußmuskulatur zu schwach sind. Das OSG bleibt in der gesamten Phase in Dorsalextension, wodurch das Knie in Hyperflexion kompensiert. Der Oberkörper weicht zur Spielbeinseite ab.
Gangtyp 2b: Hyperflexion mit Eversion
Das mediale Fußgewölbe fällt in „mid stance“ nach innen herab, da die intrinsische Fußmuskulatur und der M. tibialis posterior zu schwach sind. Das OSG bleibt in der gesamten Phase in Dorsalextension, das Kniegelenk wird in Hyperflexion stabilisiert. Der M. flexor hallucis longus bekommt durch die Eversion eine andere Zugrichtung, woraus ein Hallux valgus entsteht.
Orthetische Versorgung
Die Versorgung von Schlaganfallpatienten kann je nach Schwere und Ausprägung des Krankheitsbildes mit einer Vielzahl orthopädischer Hilfsmittel erfolgen. Orthopädisches Schuhwerk oder Schuhzurichtungen werden dabei als Ergänzung eingesetzt, um deren Wirkung zusätzlich zu verbessern 8. Damit eine orthetische Versorgung einerseits zur Annäherung an ein physiologisches Gangbild beitragen und andererseits eine physiotherapeutische Maßnahme sinnvoll unterstützen kann, muss sie bestimmte Anforderungen erfüllen:
Fußhebende Wirkung
Ist infolge eines Schlaganfalles die prätibiale Muskulatur inaktiv, muss eine AFO über fußhebende Eigenschaften verfügen, um ein stolperfreies Durchschwingen des Fußes zu ermöglichen. Der Fuß wird dabei in einer leichten Dorsalextension gehalten. Das Fußteil trägt in der Schwungphase das Eigengewicht des Fußes und kontrolliert das dadurch im OSG erzeugte Plantarflexionsmoment. Knöchelübergreifende Bandagen verfügen meist über eine zu geringe fußhebende Wirkung und können Fehlstellungen des USG nur eingeschränkt korrigieren.
Bei Schlaganfallpatienten mit einem Hypertonus der Plantarflexoren wird häufig die Plantarflexion komplett eingeschränkt, z. B. durch starre AFOs (SAFOs; die Bewegung im OSG wird komplett verhindert), Hinged AFOs (die Bewegung in Plantarflexion wird blockiert) oder sogenannte Floor Reaction AFOs (FRAFOs; je nach Ausführung ist die Bewegung im OSG komplett verhindert oder nur die Plantarflexion blockiert). Diese erzielen die fußhebende Wirkung jedoch durch das Blockieren der Plantarflexion.
Plantarflexion
Die Bewegungsfreiheit in Plantarflexion verhindert in „loading response“ ein erhöhtes Flexionsmoment im Knie und vermindert so die Quadricepsbelastung. Durch das Ermöglichen der Plantarflexion werden Quadricepsbelastung und Knieflexion in „loading response“ reduziert und somit eine wichtige Voraussetzung für eine physiologische Fersenkipphebelfunktion geschaffen.
Fersenkipphebelfunktion
Eine qualifizierte Physiotherapie nutzt die Fersenkipphebelfunktion beim Trainieren physiologischer Gangmuster. So werden zum einen die richtigen cerebralen Verknüpfungen durch motorische Impulse hergestellt 9 und zum anderen einzelne Muskelgruppen durch ein gezieltes Muskelaufbautraining gestärkt. Die Bodenreaktionskraft erzeugt während „initial contact“ und „loading response“ ein Drehmoment im OSG. Durch die Drehungen im OSG und um den Fersenauftrittspunkt kommt es zu einer passiven Plantarflexion. Der M. tibialis anterior soll exzentrisch gegen diese Bewegung arbeiten und somit den Fuß kontrolliert absinken lassen. Um eine Fersenkipphebelfunktion in einer AFO realisieren zu können, ist neben einem in Plantarflexion einstellbaren Widerstand ein physiologischer Drehpunkt notwendig. Eine AFO, die über die Fersenkipphebelfunktion eine kontrollierte passive Plantarflexion zulässt, fördert beim täglichen Tragen die durch die Physiotherapie zu erreichenden Ziele. Orthesen wie DAFOs oder Posterior-Leaf-Spring AFOs lassen zwar eine aktive Plantarflexion zu, verfügen allerdings über keinen physiologischen Drehpunkt.
Einstellbarer Aufbau
Abhängig vom pathologischen Gangbild des Patienten muss der Orthopädie-Techniker den Orthesenaufbau so einstellen, dass die gewünschte Hebelwirkung erzielt wird 10. Für den Bau einer funktionsfähigen Orthese muss daher die individuelle Grundstellung des Patienten berücksichtigt werden 11. Die kinematischen und kinetischen Eigenschaften der AFO kann man einerseits durch Verändern des Unterschenkel-Fuß-Winkels, andererseits durch Verändern des Unterschenkel-Boden-Winkels beeinflussen 12.
Um im Therapieverlauf auf Veränderungen des Gangbildes reagieren zu können, sollte die AFO über ein einstellbares Knöchelgelenk verfügen, mit dem der Unterschenkel-Fuß-Winkel verändert werden kann 13. Bei SAFOs oder sogenannten FRAFOs ist eine Einstellung des Orthesenaufbaus nur bedingt durch Unterlegen von Keilen möglich, was zwar den Unterschenkel-Boden-Winkel, nicht aber den Unterschenkel-Fuß-Winkel beeinflusst.
Federkraft
Ein Schlaganfall geht mit einer Verschlechterung der zeitlich-räumlichen Gangparameter und der Gelenkkinematik einher 14. Mit hohen Federkräften können in „pre swing“ die Energierückgewinnung und damit einhergehend die zeitlich-räumlichen Parameter verbessert werden 15. Die Wirkung einer AFO auf das pathologische Gangbild von Schlaganfallpatienten lässt sich trotz einer gut geplanten Versorgung meist erst bei der Anprobe beurteilen. Um die AFO optimal an die Anforderungen, aber auch Entwicklungen des pathologischen Gangbildes anpassen zu können, muss die Federkraft veränderbar sein. Durch Modifizierung der Federstärke kann Einfluss auf die Kniestellung in der frühen Standphase 16 genommen, aber auch eine Verbesserung der Gelenkkinematik in „mid stance“ und „terminal stance“ erzielt werden 17. Die Federeinheiten für Dorsalextension und Plantarflexion müssen daher separat eingestellt werden können. Bei einer Posterior-Leaf-Spring AFO ist diese separate Einstellung beispielsweise nicht möglich. Die Kniestellung in der frühen Standphase lässt sich bei diesen Orthesen aufgrund der fehlenden Fersenkipphebelfunktion nicht beeinflussen.
Versorgungsvorschläge zu den Gangtypen
Gangtypen mit kompensatorischer Hyperextension (1a und 1b)
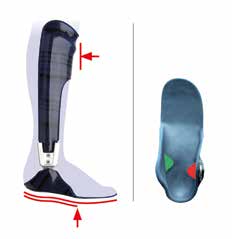
Als Orthese wird eine dynamische AFO mit folgenden Merkmalen empfohlen (Abb. 2):
- hohe ventrale Schale; ca. 10° Unterschenkelvorneigung im Schuh
- langes und teilflexibles Fußteil (rigide Sohle mit definierter Abrollkante und flexiblem Zehenbereich)
- einstellbares Systemknöchelgelenk mit dorsaler Federeinheit: sehr starke Federkraft und Bewegungsfreiheit von 10° in PF und ventraler Federeinheit: sehr starke Federkraft und Bewegungsfreiheit von 10° in DE
- sensomotorische Fußbettung entsprechend der USG-Stellung Gangtyp 1a: laterale Calcaneus-Pelotte zur Tonisierung der Mm. fibularis longus und brevis Gangtyp 1b: mediale Calcaneus-Pelotte zur Tonisierung der Mm. tibialis posterior und anterior
Sollten die kniestreckenden Muskelgruppen neurologisch sehr schlecht angesteuert werden, kann die orthetische Versorgung mit einer KAFO notwendig sein.
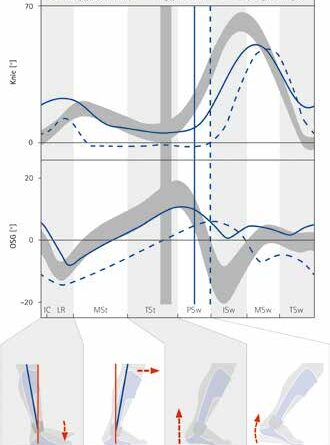
Die dorsale Federeinheit hält den Fuß während der Schwungphase in einer leichten Dorsalextension, was dem Schlaganfallpatienten zu stolperfreiem Gehen verhilft (Abb. 3). Außerdem ermöglicht die AFO den „initial contact“ mit der Ferse. Durch die in „loading response“ erzielte passive Plantarflexion wird die Dehnung des M. tibialis anterior gefördert. Die Fersenkipphebelfunktion ist Grundlage für den erheblich verbesserten OSG-Winkel. Die Unterschenkelvorneigung von ca. 10° und die sehr hohe Federkraft der ventralen Federeinheit ermöglichen es dem Patienten, seinen Unterschenkel in die hohe ventrale Schale zu drücken. Die Hyperextension im Kniegelenk nimmt dadurch deutlich ab 18. Die sehr starke ventrale Federeinheit wird in „terminal stance“ bis zur eingestellten Bewegungsfreiheit vorgespannt, was das Ablösen der Ferse erleichtert. Die ventrale Federeinheit gibt ab „pre swing“ die gespeicherte Energie frei, wodurch sie den Fuß wieder in die voreingestellte leichte Dorsalextension bringt.
Gangtypen mit kompensatorischer Hyperflexion (2a und 2b)
Als Orthese wird eine dynamische AFO mit folgenden Merkmalen empfohlen:
- Aufbau von Schale und Fußteil analog zu Gangtyp 1a und 1b (siehe Abb. 2)
- einstellbares Systemknöchelgelenk mit dorsaler Federeinheit: mittlere Federkraft und Bewegungsfreiheit von 15° in PF und ventraler Federeinheit: sehr starke Federkraft und Bewegungsfreiheit von 10° in DE
- sensomotorische Fußbettung entsprechend der USG-Stellung Gangtyp 2a: laterale Calcaneus-Pelotte zur Tonisierung der Mm. fibularis longus und brevis Gangtyp 2b: mediale Calcaneus-Pelotte zur Tonisierung der Mm. tibialis posterior und anterior
Sollten die kniestreckenden Muskelgruppen neurologisch sehr schlecht angesteuert werden, kann die orthetische Versorgung mit einer KAFO notwendig sein.
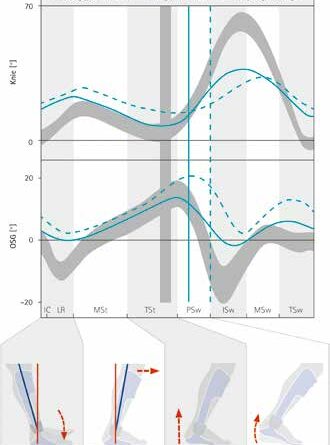
Der physiologische Drehpunkt und die einstellbare Bewegungsfreiheit ermöglichen bzw. verbessern in „loading response“ die passive Plantarflexion. Der Fuß wird kontrolliert gegen die mittlere Federkraft der dorsalen Federeinheit abgesenkt und die exzentrische Arbeit der prätibialen Muskulatur zugelassen. Somit wird die Fersenkipphebelfunktion aktiv unterstützt und kein übertriebenes Flexionsmoment in das Knie geleitet (Abb. 4). Durch die sehr starke ventrale Federeinheit entsteht zusammen mit der ventralen Schale ein kniestreckendes Moment, das in „mid stance“ die Hyperflexion im Knie reduziert. Ab „late mid stance“ wird die ventrale Federeinheit bis zur eingestellten Bewegungsfreiheit vorgespannt und speichert so die durch das Körpergewicht eingebrachte Energie. Sowohl Orthesenschale als auch ventrale Federeinheit bewirken eine verbesserte Fersenablösung. In „pre swing“ gibt die ventrale Federeinheit die gespeicherte Energie wieder frei, wodurch sie den „push off“ unterstützt. Sowohl die Bauweise der Orthese als auch die Unterstützung durch die sehr starke Federkraft verbessern den Energieverbrauch beim Gehen 19. Die dorsale Federeinheit hält den Fuß während der Schwungphase in einer leichten Dorsalextension und verhilft dem Schlaganfallpatienten so zu stolperfreiem Gehen.
Physiotherapeutische Übungen nach N.A.P.
Im Folgenden stellt die Physiotherapeutin Renata Horst Übungen vor, die auf der N.A.P.-Therapie basieren. Jede Übung beinhaltet sowohl eine eigeninitiierte Aktivität des Patienten als auch die Unterstützung des Therapeuten 20. Zunächst wirkt der Therapeut zielgerichtet auf das vorliegende Problem ein. Der Patient trägt dabei noch keine Orthese, da nur so der Talus manuell korrigiert werden kann und der Patient ein verbessertes propriozeptives Feedback erhält. Mit einer AFO können alle Übungen auch selbstständig durchgeführt werden. Im Text und auf den Fotos wird auf die häufigsten Fehler und die notwendigen Korrekturen eingegangen.
Alle vorgestellten Übungsbeispiele haben das Ziel, die bestmögliche biomechanische und neuromuskuläre Situation für den Patienten herzustellen, damit die für den aufrechten Gang benötigten Muskeln angesteuert werden können. Unabhängig vom Gangtyp und der orthetischen Versorgung des Patienten werden die Übungen nach diesem grundlegenden Prinzip gestaltet. Allerdings muss der Physiotherapeut je nach Gangtyp unterscheiden, ob er bei den Übungen den Talus nach innen oder nach außen korrigiert.
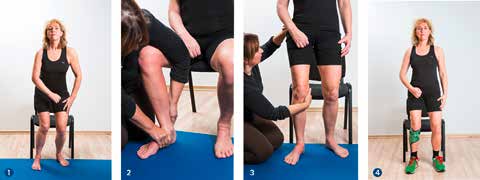
Transfer Sitzen – Stehen
Diese Übung dient zur Stabilisierung des Fußes und des Standbeines (Abb. 5). Beim Aufstehen kann die Patientin ihr Knie nicht stabilisieren. Es knickt nach innen weg (1). Zunächst soll die Patientin ihren Fuß stabilisieren. Hierfür positioniert die Therapeutin ihn unter dem Stuhl und stellt die korrekte biomechanische Situation her, indem sie mit ihrer rechten Hand den Talus abhängig vom Gangtyp nach innen oder außen rotiert. Um die notwendige Elastizität der Wadenmuskulatur zu erreichen, wird mit der anderen Hand ein Längszug von distal nach proximal ausgeübt (2). Während des Aufstehens stabilisiert die Therapeutin den Fuß und unterstützt die Bewegung der Tibia nach vorne, damit im Anschluss die Hüftstreckung erfolgen kann. Hierdurch werden der M. peroneus longus und der M. quadriceps exzentrisch aktiviert. Die Aktivität der Hüftstrecker und ‑außenrotatoren für die Beckenaufrichtung nach dorsal wird durch den am Sehnenansatz an der Fossa trochanterica ausgeübten Druck erreicht (3). Mit einer dynamischen Orthese kann die Patientin üben, ihre Tibia selbstständig nach vorne zu bringen und ihre Hüfte zu strecken, damit ihr Knie kontrolliert gestreckt werden kann (4).
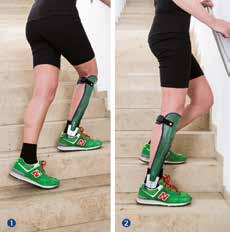
Seitlicher Treppenaufstieg
Diese Übung dient zur Vorfußstabilisierung während des Überganges von „early mid stance“ zu „late mid stance“ (Abb. 6). Die Patientin steht frontal zum Handlauf und stellt ihren betroffenen Fuß auf die nächsthöhere Treppenstufe. Durch das vordere Überkreuzen ist sie gezwungen, ihren Vorfuß zu stabilisieren. So gelingt es ihr, die Tibia nach vorne über den Vorfuß zu bringen (1). Die Stabilität des Fußes ermöglicht es ihr nun, beim Hochsteigen ihre Hüfte zu strecken. Diese Aktivität sowie die Verlängerung der Plantarflexoren üben einen Zug in der Kniekehle aus, sodass ihr Knie kontrolliert gestreckt werden kann (2).
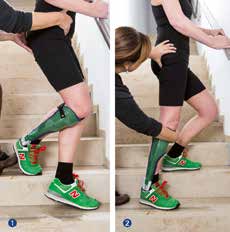
Seitlicher Treppenabstieg
Diese Übung dient zur Vorfußstabilisierung während des „push off“ (Abb. 7). Der betroffene Fuß steht hinten, und die Patientin steigt durch vorderes Überkreuzen mit ihrem anderen Bein die Treppenstufe hinunter. Diese Situation zwingt sie, das Knie in der Achse zu stabilisieren. Die Therapeutin sorgt dafür, dass die Ferse angehoben und das Becken zentriert bleibt, um die Muskulatur optimal zu aktivieren (1). Beim erneuten Hinaufsteigen wird dem Gehirn durch die gezielte Grifftechnik der Therapeutin Rückmeldung gegeben, wie die Vorfußstabilität sowie die kontrollierte Knie- und Hüftstreckung organisiert werden kann (2).
Tretroller
Diese Übung dient zur Verbesserung der exzentrischen Kontrolle der Extensorensynergie sowie des „push off“ (Abb. 8). Das betroffene Bein steht auf dem Roller. Beim „push off“ des linken Beines wird die exzentrische Aktivität der Extensorensynergie des rechten Beines gefördert (1). In einer anderen Ausführung steht das kräftigere Bein auf dem Roller. Mit dem betroffenen Fuß versucht die Patientin, sich nach vorne abzustoßen (2). Im Anschluss an die geführten Bewegungsabläufe übt die Patientin das Tretrollerfahren, während die Physiotherapeutin sie am Lenker unterstützt (3).
Interdisziplinärer Ansatz
Schlaganfallpatienten weisen charakteristische Bewegungseinschränkungen auf. Der sogenannte „drop foot“ ist ein Merkmal, welches sich nur schwer durch manuelle Techniken kontrollieren lässt und daher die fußhebende Wirkung einer AFO benötigt. Der „push off“ wird hingegen weniger durch eine Orthese, sondern vielmehr durch den richtigen therapeutischen Ansatz verbessert. Beim „seitlichen Treppenabstieg“ sowie beim „Tretroller“ nutzt man die Kombination aus AFO und Physiotherapie, um eine im Alltag anwendbare Situation zu schaffen. Durch diese Kombination wird sowohl der Fuß in der Schwungphase in einer leichten Dorsalextension gehalten als auch in „pre swing“ stabilisiert.
Physiotherapie und orthetische Versorgung sollten sich also so weit ergänzen, dass die nicht durch eine therapeutische Maßnahme beeinflussbaren Bewegungsmuster von einer AFO korrigiert werden. In der Übung „Seitlicher Treppenaufstieg“ werden z. B. Hüftstrecker und Kniebeuger aktiv und unter Mithilfe der Therapeutin trainiert, während die ventrale Federeinheit der dynamischen AFO die Plantarflexoren kontrolliert. Beide Interventionen können nur einen optimalen Effekt am Patienten erzielen, wenn sie sich nicht gegenseitig blockieren. Ermöglicht wird diese Anforderung durch die dynamischen Eigenschaften des verwendeten einstellbaren Knöchelgelenkes.
Die Übungen nach N.A.P. sind darauf ausgelegt, sowohl in einem intensiven Training mit erfahrenen Therapeuten als auch in Form von Eigenübungen zu Hause durchgeführt zu werden. Eine AFO, die alle in den Übungen erforderlichen Bewegungen zulässt, kann somit den Patienten bei seinen Eigenübungen unterstützen. Darüber hinaus steht eine solche AFO den im Training zu erreichenden Zielen nicht durch das Blockieren wichtiger Bewegungen wie zum Beispiel der passiven Plantarflexion im Wege.
Fazit
Mit einer Klassifizierung des pathologischen Gangbildes lässt sich die orthetische Versorgung von Schlaganfallpatienten planen. Die N.A.P. Gait Classification bewährt sich für die zielgerichtete Arbeit im interdisziplinären Team. Eine dynamische, einstellbare AFO ist darauf ausgelegt, optimal an das pathologische Gangbild angepasst zu werden. So werden nicht nur die Kniestellung in „mid stance“, sondern auch viele weitere Gangparameter entscheidend verbessert 21. Ebenfalls bietet eine solche AFO Möglichkeiten, die manuelle Therapie zu unterstützen. Durch eine gezielte Kombination aus orthopädietechnischen und physiotherapeutischen Maßnahmen können im Rahmen einer neurologischen Rehabilitation die richtigen cerebralen Verknüpfungen durch motorische Impulse hergestellt 22 und dadurch ein physiologischeres Gangbild realisiert werden.
Für die Autoren:
Dipl.-Ing. (FH) Daniel Sabbagh
Fior & Gentz Gesellschaft für Entwicklung und Vertrieb von orthopädietechnischen Systemen mbH
Wissenschaftliche Redaktion
Dorette-von-Stern-Straße 5
21337 Lüneburg
daniel.sabbagh@fior-gentz.de
Begutachteter Beitrag/reviewed paper
Sabbagh D, Horst R, Fior J, Gentz R. Ein interdisziplinäres Konzept zur orthetischen Versorgung von Gangstörungen nach einem Schlaganfall. Orthopädie Technik, 2015; 66 (7): 44–49
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- MacKay J, Mensah GA. Global burden of stroke. In: World Health Organization (Hrsg.). The Atlas of Heart Disease and Stroke. Brighton: Myriad Editions, 2004: 50–51
- Diederichs C, Mühlenbruch K, Lincke HO, Heuschmann PU et al. Prädiktoren für eine spätere Pflegebedürftigkeit nach einem Schlaganfall. Deutsches Ärzteblatt, 2011; 108 (36): 592–599
- Corsten T. Die neurologische Frührehabilitation am Beispiel Schlaganfall – Analysen zur Entwicklung einer Qualitätssicherung. Dissertation: Universität Hamburg, 2010
- Hesse S. Technische Hilfsmittel. In: Diener HC et al. (Hrsg.). Leitlinien für Diagnostik und Therapie in der Neurologie. 5. Auflage. Stuttgart: Thieme, 2012: 1150–1160
- Bowers RJ. Non-Articulated Ankle-Foot Orthoses. In: Condie E et al. (Hrsg.). Report of a Consensus Conference on the Orthotic Management of Stroke Patients. Copenhagen: ISPO, 2004: 87–94
- Horst R. N.A.P. – Therapieren in der Neuroorthopädie. Thieme: Stuttgart, 2011
- Sabbagh D, Fior J, Gentz R. Klassifizierung von Gangtypen bei Schlaganfall zur Standardisierung der orthetischen Versorgung. Orthopädie Technik, 2015; 66 (3): 52–57
- Fatone S. Orthotic Management in Stroke. In: Stein J et al. (Hrsg.). Stroke Recovery and Rehabilitation. New York: Demos, 2009: 515–530
- Horst R. Motorisches Strategietraining und PNF. Stuttgart: Thieme, 2009
- Fatone S. Orthotic Management in Stroke. In: Stein J et al. (Hrsg.). Stroke Recovery and Rehabilitation. New York: Demos, 2009: 515–530
- Dünnwald A, Sabbagh D, Fior J, Gentz R. Einflussfaktoren auf die Gelenkwinkel der unteren Extremitäten in der Orthetik. Orthopädie Technik, 2015; 66 (3): 42–46
- Owen E. The Importance of Being Earnest about Shank and Thigh Kinematics Especially When Using Ankle-Foot Orthoses. Prosthetics and Orthotics International, 2010; 34 (3): 254–269
- Gentz R, Friebus F. Das Neuro Swing Systemknöchelgelenk – Seine Verwendung in der Orthesenversorgung für Patienten mit Cerebralparese. Orthopädie Technik, 2012; 63 (8): 35–41
- Sabbagh D, Fior J, Gentz R. Klassifizierung von Gangtypen bei Schlaganfall zur Standardisierung der orthetischen Versorgung. Orthopädie Technik, 2015; 66 (3): 52–57
- Desloovere K, Molenaers G, Van Gestel L, Huenaerts C et al. How can push-off be preserved during use of an ankle foot orthosis in children with hemiplegia? A prospective controlled study. Gait & Posture, 2006; 24 (2): 142–151
- Kobayashi T, Leung AKL, Akazewa Y, Hutchins SW. The effect of varying the plantarflexion resistance of an ankle-foot orthosis on knee joint kinematics in patients with stroke. Gait & Posture, 2013; 37 (3): 457–459
- Sabbagh D, Fior J, Gentz R. Die N.A.P. Gait Classification als Werkzeug zur Qualitätssicherung und Standardisierung der orthetischen Versorgung bei Schlaganfallpatienten. Neurologie & Rehabilitation, 2014; 20 (6): 339
- Sabbagh D, Fior J, Gentz R. Die N.A.P. Gait Classification als Werkzeug zur Qualitätssicherung und Standardisierung der orthetischen Versorgung bei Schlaganfallpatienten. Neurologie & Rehabilitation, 2014; 20 (6): 339
- Brehm MA. The Clinical Assessment of Energy Expenditure in Pathological Gait. Dissertation: Universität Amsterdam, 2007
- Horst R. N.A.P. – Therapieren in der Neuroorthopädie. Thieme: Stuttgart, 2011
- Sabbagh D, Fior J, Gentz R. Die N.A.P. Gait Classification als Werkzeug zur Qualitätssicherung und Standardisierung der orthetischen Versorgung bei Schlaganfallpatienten. Neurologie & Rehabilitation, 2014; 20 (6): 339
- Horst R. Motorisches Strategietraining und PNF. Stuttgart: Thieme, 2009