Einleitung
Leitlinien sind im medizinischen Alltag inzwischen allgegenwärtig. Sie sind systematisch entwickelte, wissenschaftlich begründete und praxisorientierte Entscheidungshilfen für die angemessene ärztliche Vorgehensweise bei speziellen gesundheitlichen Problemen und sollen die medizinische Versorgung verbessern. Sie sollen dabei den jeweils bestmöglichen gegenwärtigen Erkenntnisstand im Fach wiedergeben. Sie dienen als Orientierungshilfe und setzen die Rahmenbedingungen für klinische Behandlungen. Grundlage für Leitlinien sind nicht nur evidenzbasierte Forschungsergebnisse, sondern häufig auch der in den Fachgesellschaften erarbeitete Expertenkonsens. Leitlinien haben auch eine juristische Perspektive: Im Rahmen juristischer Auseinandersetzungen über Behandlungsfehler werden sie von Gerichten häufig abgefragt. Ihnen kommt dabei auch ein entsprechendes Gewicht bei der Beurteilung zu. Dennoch sollen die Leitlinien dabei zwar Rahmenbedingungen für das klinische Handeln festlegen, stellen aber kein starres Konstrukt dar. In individuell begründeten Einzelfällen kann – und soll – man von ihnen abweichen können (Tab. 1).
Die hier vorgestellte Leitlinie zur Rehabilitation nach Majoramputation an der unteren Extremität wurde von Greitemann et al. im Juni 2019 aktualisiert und hat zum Ziel, den „Prozess der Rehabilitation aufzuzeigen und die dabei erforderlichen Schritte zu beschreiben“ 1. Die Leitlinie wurde von einem interdisziplinären Team aus Ärzten, Ergotherapeuten, Orthopädietechnikern, Physiotherapeuten und Psychologen erarbeitet. Dies macht bereits deutlich, dass das besondere Augenmerk der Expertenrunde auf der „sektorenübergreifenden rehabilitativen Begleitung der Patienten mit Amputation“ lag und hierbei auch stellvertretend für die Adressaten der Leitlinie steht. Veranlasst wurde die Aktualisierung durch die Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). Leitlinien werden in der Regel von Fachgesellschaften entwickelt. Der Zugang zu den in den wissenschaftlichen Fachbereichen erarbeiteten Leitlinien wird über die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF) gewährleistet; die AWMF unterstützt die Leitlinienentwicklung und ‑verbreitung, zudem führt sie ein Leitlinienregister (Tab. 1).
Ein wesentlicher Faktor im Hinblick auf die zu erreichende Qualitätsverbesserung ist die Umsetzung einer Leitlinie in der Praxis, das heißt die Leitlinien-Implementierung. Deshalb ist es wichtig, dass immer wieder auf die erstellten Leitlinien, deren Aktualisierungen und auf die Möglichkeiten des Zugangs zu ihnen hingewiesen wird. Dies ist Ziel dieses Artikels. In diesem Beitrag werden insbesondere die für die orthopädietechnische Versorgung wesentlichen Anteile der Leitlinie dargestellt.
Erarbeitung der Leitlinie
Die erste veröffentlichte Version einer S1-Leitlinie zur genannten Thematik stammt aus dem Jahr 2005. Sie wurde erstmalig im Jahr 2008, dann im Jahr 2013 als S2k-Leitlinie überarbeitet. Aufgrund des medizinischen Fortschritts ist eine regelmäßige Anpassung der Leitlinien an die aktuelle wissenschaftliche Datenlage erforderlich. Dies ist der Grund, warum Leitlinien eine „begrenzte Haltbarkeit“ haben, das heißt, bereits bei der Erstellung der Leitlinie wird ein Ablaufdatum festgesetzt. Die nun vorliegende Folgeleitlinie stammt aus dem Jahr 2019. Ihr Ablaufdatum ist für das Jahr 2024 festgesetzt.
Zur Erarbeitung der Leitlinie wurde die bereits bestehende Leitlinie im Expertengremium diskutiert und wenn notwendig ergänzt. Eine aktualisierte Literaturanalyse zur angegebenen Thematik wurde für deutsche und internationale Literatur durchgeführt und bezog sich auf den Zeitraum zwischen 2013 und 2018. Notwendige Änderungs- und Ergänzungsvorschläge wurden im Rahmen mehrerer Delphi-Runden in die Überarbeitung eingebracht. Ergänzend wurden Experten zu folgenden Schwerpunkten befragt:
- klinischer Algorithmus,
- Therapiezielorientierung,
- Interdisziplinarität sowie
- Schnittstellenproblematik in der akuten Nachsorgephase.
Ziel der überarbeiteten Leitlinie sollte ein gut erreichbarer und umsetzbarer Behandlungsalgorithmus im klinischen Alltag sein, damit entsprechende Mitarbeiter verschiedenster Disziplinen in den Rehabilitationseinrichtungen schnell und möglichst unkompliziert hierzu Zugang erhalten.
Die Rehabilitation nach Maßgabe der UN-Behindertenrechtskonvention hat zum Ziel, den Betroffenen eine möglichst vollständige Reintegration in den privaten, beruflichen, sozialen und kulturellen Bereich zu ermöglichen. Die 2019 überarbeitete Leitlinie orientiert sich demzufolge am langfristigen und kontinuierlichen Prozess der Rehabilitation nach Majoramputation an der unteren Extremität, wie er im Rahmen der DIN-ISO-Norm Nr. 21065 definiert ist:
- Präoperative Phase
- OP
- Postoperative Behandlung
- Frühe Rehabilitation
- Späte Rehabilitation
- Langfristige, lebensbegleitende Rehabilitation
Der Rehabilitationsprozess im Akutkrankenhaus umfasst die ersten drei Punkte. Präoperative Maßnahmen lassen sich nur bei elektiven Operationen durchführen und beinhalten beispielsweise den Kraftaufbau der oberen Extremität, aber auch Gleichgewichtsübungen.
Als prägend für den weiteren Verlauf der Rehabilitation sehen die Experten der aktuellen Leitlinie insbesondere die nach höchstem Sachstand durchgeführte Amputation selbst an, die seitens des Operateurs ein profundes Fachwissen erfordert, das sowohl die Kenntnis aller möglichen Amputationshöhen als auch der Prothesenversorgung und der Stumpfbelastungen durch eine Prothese bedingt. Ein weiterer wesentlicher Faktor ist die möglichst optimale Differentialindikation bei der Auswahl der Amputationshöhe durch den Operateur, die einerseits die zugrundeliegende Amputationsursache, die lokale Situation im Amputationsbereich, den Allgemeinzustand des Patienten und eventuelle Komorbiditäten, andererseits aber auch (bei planbaren Operationen) die Auseinandersetzung mit den Wünschen und Vorstellungen des Patienten beinhaltet. Hierbei wird explizit auch auf das sogenannte Peer-Counseling – die Beratung durch selbst Betroffene – hingewiesen. Die Festlegung der Amputationshöhe und der Qualität des Stumpfes gelten als entscheidende Faktoren für den Erfolg der späteren Rehabilitation.
Eine Aufklärung vor einer Amputation sollte – neben den üblichen chirurgischen Aspekten – dringend folgende Punkte beinhalten:
- Erläuterung des Eingriffs und möglicher Alternativen,
- Darstellung der postoperativen Phase und der Rehabilitation sowie
- das Angebot einer psychologischen Mitbetreuung.
Heute werden an die Aufklärung zur Operation hohe Anforderungen gestellt; es müssen nahezu sämtliche denkbaren Komplikationen aufgeführt werden, was gerade ältere Patienten teilweise verunsichert. Dementsprechend muss nach dem ärztlichen Aufklärungsgespräch auch später ein entsprechender Zeitkorridor zur Verfügung gestellt werden.
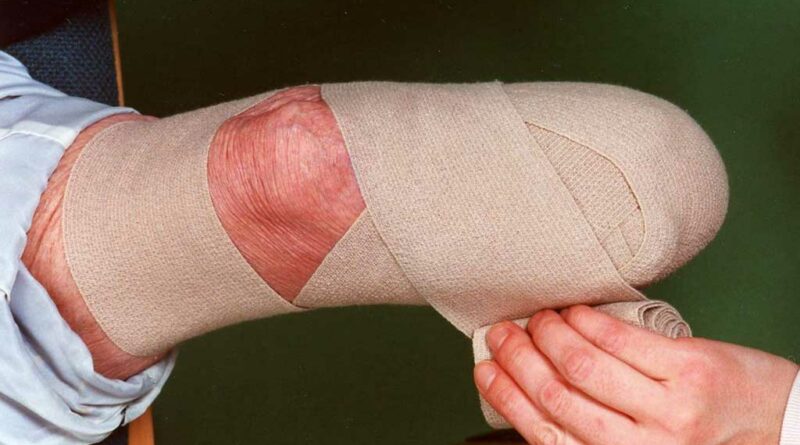
Die frühe postoperative Phase wird von der Ödemreduktion (Binden, Kompressionsstrümpfe und Liner), der Lagerung des Stumpfes, der Wundpflege, Pneumonie-/Thromboseprophylaxe und einer Dekubitusprophylaxe geprägt. Ziel dessen ist es, einerseits das Ödem schnellstmöglich zu reduzieren, andererseits dabei mögliche Sekundärverletzungen zu vermeiden (Abb. 1).
Empfehlungen ausgehend von der Grunderkrankung lauten unter anderem wie folgt:
- Tumoren und Traumata: Hochlagerung
- pAVK: flache Lagerung, Vermeidung einer straffen Wickelung
- Knieexartikulation: dringender Verzicht auf straffe Wickelung aufgrund der dünnen und vulnerablen Weichteildeckung
In der physiotherapeutischen und ergotherapeutischen Beübung werden Transferübungen durchgeführt, die die Stützkraft und das Gleichgewicht des erhaltenen Beines trainieren. Kompressionsbehandlungen ergänzen die Therapie.
Entlassmanagement
Im Rahmen des Entlassungsmanagements ist sicherzustellen, dass der Patient mit allen notwendigen Materialien und Informationen für die anstehende Rehabilitation ausgestattet wird. Dazu zählen beispielsweise der OP-Bericht, wesentliche Vordiagnostikbefunde, Hinweise zur OP-Nachbehandlung und ein postoperatives Röntgenbild. Dieses fehlt leider in den allermeisten Fällen, ist aber für die spätere Rehabilitation und Prothesenversorgung von Bedeutung (knöcherne Situation im Stumpf-Endbereich, Weichteildeckung).
Immer wieder gibt es Diskussionen um die Frage der Verlegung. Dabei spielen Fragen der Kostenträgerschaft eine große Rolle. Voraussetzungen für die Genehmigung eines Rehabilitationsverfahrens sind dabei:
- Rehabilitationsbedarf
- Rehabilitationsfähigkeit
- positive Rehabilitationsprognose
- Rehabilitationsmotivation
Zur Erläuterung:
- Rehabilitationsbedarf liegt vor, wenn voraussichtlich nicht nur vorübergehend alltagsrelevante Beeinträchtigungen der Aktivitäten bestehen, durch die in absehbarer Zeit eine Beeinträchtigung der Teilhabe droht und diese über die kurative Versorgung hinaus des mehrdimensionalen und interdisziplinären Ansatzes der medizinischen Rehabilitation bedürfen.
- Rehabilitationsfähigkeit liegt vor, wenn ein Patient aufgrund seiner somatischen und psychischen Verfassung die für die Durchführung und Mitwirkung bei der Leistung zur medizinischen Rehabilitation notwendige Belastbarkeit und Motivation oder Motivierbarkeit besitzt. Dieser Punkt ist im Hinblick auf den Patienten in der Rehabilitation nach Amputationen immer wieder ein strittiger Punkt mit den Kostenträgern, da in der Frühphase eine eigene Mobilität auf Stationsebene, die teilweise gefordert wird, in der Regel nicht gegeben ist (außer mit Rollstuhl). In dieser Hinsicht gibt es derzeit Bestrebungen seitens der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) zur Einführung einer frühen Rehabilitationsphase („Phase C“).
- Eine positive Rehabilitationsprognose und eine erkennbare Motivation zur Mitarbeit werden seitens der Kostenträger gefordert.
Zudem geht es dabei häufig um die Frage, in welchem Zustand eine Verlegung des Patienten in die Rehabilitation möglich ist. Hierzu hat sich die Leitliniengruppe insofern explizit geäußert, als eine frühe Rehabilitation mit allen Möglichkeiten eines Rehabilitationsteams sinnvoll ist. Eine Verlegung scheint dann möglich zu sein, wenn die Wundsituation erkennen lässt, dass in absehbarer Zeit eine Belastungsfähigkeit des Stumpfendes besteht. Das heißt auch explizit, dass eine Rehabilitationseinrichtung über ein entsprechendes Wundmanagement verfügen muss. Die Rehabilitation nach Majoramputation an der unteren Extremität wird üblicherweise im Rahmen einer stationären Rehabilitation erfolgen müssen. Dies ist bedingt durch die Tatsache, dass der überwiegende Teil der Patienten älter und multimorbide ist; aber selbst bei jüngeren Patienten nach Traumata oder Tumoroperationen ist meist die stationäre Rehabilitation aufgrund der engmaschigen Versorgung und der besseren Anbindung der bessere Weg. Hinzu kommen bei den Patienten nach der Amputation oft eine unzureichende häusliche Versorgung und eine mangelnde soziale Unterstützung. Sollte dies der Fall sein, wird empfohlen, den oder die Betroffene schnell und ohne Prothesenversorgung in die anschließende Rehabilitation zu entlassen. Auf eine frühzeitige Prothesenversorgung wird dabei explizit verzichtet, da erst „nach Ödemreduktion und Wundkonsolidierung“ eine entsprechende Anpassung der Interimsprothese als sinnvoll erachtet wird.
In bestimmten Fällen ist es ebenso möglich, den Patienten für eine Konditionierungsphase nach Hause zu entlassen. Allerdings ist es nach einer Majoramputation an der unteren Extremität nur selten der Fall, dass ein Patient in eine ambulante Rehabilitation entlassen werden kann (es handelt sich ja häufig um ältere, multimorbide Patienten). In den Fällen, in denen dies möglich erscheint, bedingt dies aber, dass der Patient einerseits sozial unterstützt werden muss und dass eine Versorgung zu Hause möglich ist, andererseits aber auch, dass dann seitens des entlassenden Akutkrankenhauses dafür Sorge zu tragen ist, dass der Stumpf geschützt wird. Möglichkeiten hierzu sind ein individuell angefertigter Stumpflagerungsgips oder auch auf dem Markt erhältliche Lagerungsorthesen. Häufiger kommt es nämlich dazu, dass der Patient in der Frühphase nach der Amputation stürzt (unter anderem im Rahmen von Ereignissen, bei denen er vergessen hat, dass ein Bein fehlt). Um das Weichteilende des Stumpfes zu schützen und zu vermeiden, dass langwierige Verzögerungen durch Hämatomausschwemmungen verursacht werden, ist ein entsprechender Schutz erforderlich. Die Verlegung des Patienten in eine Kurzzeitpflege halten die Leitlinienautoren dagegen für eine schlechtere Lösung.
Die Experten haben sich auch mit dem Reizthema auseinandergesetzt, ob ein Patient mit oder ohne Prothese in die Rehabilitation verlegt wird. Eine zu früh postoperativ angelegte Prothese bedingt aufgrund des noch nicht abgeschwollenen Ödems in der Rehabilitation eine mangelnde Passform und Rehabilitationsfähigkeit. Nachpassungen während der Rehabilitation sind aus bekannten Gründen wegen der Produkthaftung schwierig. In den Fällen, in denen eine kontinuierliche orthopädietechnische Betreuung gegeben ist, kann die Interimsprothese gegebenenfalls bereits im Akutkrankenhaus angelegt werden (wenn genügend Ödemreduktion gegeben ist).
Eine weitere Ausnahme bildet eine an das Akuthaus angegliederte Rehabilitationseinrichtung. Dort kann bereits frühzeitig eine Prothesenanpassung erfolgen, da der versorgende Orthopädietechnikbetrieb meist derselbe bleibt. Falls dies nicht der Fall ist, ist es in der Regel besser, dass der Patient primär ohne Prothese verlegt und in der Rehabilitationseinrichtung mit einer Interimsprothese versorgt wird und dass die definitive Prothese dann später am Heimatort erstellt wird.
Unstrittig ist, dass eine Rehabilitation nach Amputationen an der unteren Extremität aufgrund der komplexen Situation und der hohen Ansprüche an das therapeutische Team nur dann erfolgreich sein kann, wenn das Behandlungsteam über genügend therapeutische Erfahrung mit solchen Patienten verfügt. Hierzu hat sich die Expertengruppe klar positioniert: „Das Team und die Rehabilitationseinrichtung sollten möglichst konstant zusammenarbeiten und jährlich mindestens 50 Amputationspatienten zur Gewährleistung eines hohen Qualitätsniveaus behandeln“, so die Meinung des Expertengremiums. Es ist darauf hinzuweisen, dass es sich dabei um eine geschätzte Zahl handelt. Es hat sich in der Endoprothetikversorgung allerdings bereits sehr deutlich gezeigt, dass Mindestzahlen im Hinblick auf die Verbesserung der Qualität ein wesentlicher Faktor sind.
Zudem müssen die Einrichtungen ein Mindestmaß an räumlichen Voraussetzungen aufweisen, um die Patienten adäquat betreuen zu können. Diese werden in der Leitlinie wie folgt festgelegt:
- generell barrierefreier Zugang zur und in der Klinik,
- behindertengerechte Zimmer,
- ausreichende Rollstuhlversorgung (um möglichst eine individuelle Anpassung und Erprobung zu gewährleisten),
- Prothesengangschule (innen/außen),
- Sport- und Schwimmhalle,
- die Möglichkeit einer medizinischen Trainingstherapie mit Geräten,
- ADL-Trainingseinrichtungen,
- eine ausreichende Anzahl an Einzel- und Gruppentherapieräumen für Physio- und Ergotherapie,
- ein Untersuchungszimmer für den Ärztlichen Dienst,
- ggf. arbeitsplatzspezifische Trainingsräume,
- ggf. eine Ganganalyse.
Ein suffizientes Hygienemanagement, Wundmanagement sowie eine funktionierende Sturzprophylaxe inklusive Dokumentation und Auswertung (Risikobereiche) sind ebenfalls vorauszusetzen (Abb. 2–4).
Bereits in der frühen Rehabilitationsphase sollte anfangs geklärt werden, ob eine Prothesenversorgung „sinnvoll und möglich“ ist. Dazu wird im Rehabilitationsteam anhand der in der Leitlinie definierten Kriterien (Tab. 3) und nach Besprechung im Team und mit dem Patienten die Beurteilung erstellt. Fällt die Entscheidung zugunsten einer Prothesenversorgung, kann mit der Anpassung einer Interimsprothese begonnen werden.
In der aktuellen Leitlinie werden überdies die Mindestziele einer Rehabilitation festgelegt:
- eigenständiges Aus-/Anziehen der Prothese
- eigenständige Stumpfpflege
- formschlüssiger, schmerzfrei sitzender Prothesenschaft
- Beherrschen des Transfers
- sichere Mobilisation mit entsprechenden Hilfsmitteln
- Erreichen einer selbstständigen Mobilität im häuslichen Umfeld
Grundsätzlich sollten Rehabilitationsziele laut Leitlinie realistisch mit dem Patienten und dessen Angehörigen besprochen und anhand konkreter, möglichst messbarer Parameter festgelegt werden. Abhängig sind sie vom Aktivitätsgrad, von der Amputationshöhe und von Begleiterkrankungen des Patienten.
Im Rahmen der gesamten Rehabilitation sollte das sogenannte Rehabilitationspotenzial unter Zuhilfenahme von Indices und Scores reevaluiert werden. Das Rehabilitationspotenzial wird vom biologischen Alter, von Grund- und Nebenerkrankungen und von weiteren sozialen Kontextfaktoren geprägt und kann beispielsweise mit klinischen Assessments (s. Tab. 3), aber auch standardisierten Assessments wie dem Barthel-Index, dem SF-36 oder dem Funktionalen Selbstständigkeitsindex (FIM) erfasst werden.
In der Leitlinie werden die jeweiligen Hauptaufgaben der an der Rehabilitation beteiligten Behandler explizit skizziert. Erforderliche an der Behandlung zu beteiligende Berufsgruppen sind dabei:
- Ärztlicher Dienst (inklusive breitem Konsiliarangebot)
- Pflege
- Psychologie
- Sozialberatung
- Bewegungstherapie (Physiotherapie, Sporttherapie)
- Ergotherapie
- Diätberatung
- Physikalische Therapie
Der Ärztliche Dienst ist verantwortlich für „Verordnung, Begleitung der Versorgung und Abnahme der Prothese“. Als Abnahmekriterien werden die folgenden genannt:
- Stumpfzustand (gibt es Druckstellen?)
- Passform des Schafts
- statischer Aufbau
- Kosmetik
- Sicherheit beim Laufen
- Qualität in der Schwungphase
Funktionieren Prothesenversorgung und Frührehabilitation, wird in der weiteren Phase der Nachbehandlung das Training von Alltagsaktivitäten empfohlen. Selbstständiges Gehen, Sturztraining und auch eine mögliche berufliche Reintegration sollten auf dem Stundenplan der späten Rehabilitationsphase stehen.
Die aktuelle Leitlinie betont wiederum, dass vor allem die interdisziplinäre Zusammenarbeit und der Austausch entscheidend für den Rehabilitationserfolg sind. Ärzte, Pflegedienst, Therapeuten und Orthopädietechniker sollten in engem Kontakt stehen und gemeinsam Entscheidungen für und mit dem Patienten fällen. Als hilfreich wird nach Meinung des Expertengremiums eine regelmäßig durchgeführte Amputationssprechstunde erachtet. Dabei sollten idealerweise Angehörige einer jeden Profession anwesend sein. Zudem sollten im Rahmen der Rehabilitation wöchentliche Zusammenkünfte im Team zur Besprechung des Rehabilitationsprozesses stattfinden.
Zum Abschluss der Rehabilitationsmaßnahme sollten die festgelegten Ziele erreicht worden sein oder eine Verlängerung beantragt werden. Ein frühzeitiger Rehabilitationsabbruch wird empfohlen, sollte sich der körperliche Zustand des Patienten im Rahmen der Maßnahme zum Negativen verändern oder sollte sich zeigen, dass der vorhandene Amputationsstumpf eine chirurgische Revision benötigt. Bei anspruchsvollen Patienten verläuft die Rehabilitation meist nicht linear; Rückschläge sind zu erwarten. Eine bereits eingeleitete Prothesenversorgung sollte auch bei Auftreten von Problemen allerdings nicht zu früh abgebrochen werden.
Geeignete und spezifischere Assessments zur Beurteilung des Rehabilitationserfolges nach Majoramputation an der unteren Extremität sind laut Leitlinie beispielhaft der Score „Prosthetic Profile of the Amputee“ (PPA), der „Functional Measure for Amputees Questionnaire“ (FMA) sowie der „AmpuPro“-Score.
Schließlich vermittelt die Leitlinie ergänzende Hinweise zur sozialmedizinischen Beurteilung verschiedener Amputationshöhen an der unteren Extremität auch nach Abschluss der Rehabilitationsmaßnahme. Hier werden Empfehlungen zum Grad der Gehbehinderung und zu möglichen Tätigkeitsprofilen ausgesprochen.
Fazit
Die 2019 erarbeitete und aktualisierte S2k-Leitlinie zur Rehabilitation nach Majoramputation an der unteren Extremität gewährleistet einen adäquaten Überblick über die entscheidenden Maßnahmen im Rahmen einer Rehabilitation von Menschen mit Amputation (Abb. 5). Darin werden die entscheidenden Faktoren zusammengefasst, die zu einer Qualitätssicherung der so wichtigen Nachbehandlung nach einem in das Patientenleben einschneidenden Ereignis beitragen können. Die Expertengruppe hat bei der Überarbeitung der Folgeleitlinie nicht nur auf die aktuelle Literatur zur Thematik zurückgegriffen, sondern auch verschiedene Positionen diskutiert und beschlossen, beispielsweise bezüglich der Prothesenversorgung im Akutkrankenhaus und der empfohlenen Anzahl an Rehabilitanden pro Jahr zur Gewährleistungen einer adäquaten Expertise.
Bei den hier angesprochenen Punkten handelt es sich um Empfehlungen und einen Expertenkonsens, nicht aber um evidenzbasierte Fakten (wie es für Leitlinien der Stufen S2e und S3 gilt). Nichtsdestotrotz bilden auch diese Aspekte hilfreiche Richtlinien bei einer aktuell nur marginal vorhandenen Studienlage. Es ist von großer Bedeutung, dass die Inhalte der Leitlinien möglichst breit in der Versorgungspraxis umgesetzt werden, um die derzeit noch nicht optimale Ergebnissituation der Rehabilitation nach Amputation in Deutschland zu verbessern. Ein möglicher weiterer Schritt könnte die Erstellung eines Amputationsregisters in Deutschland nach dem Vorbild der skandinavischen Länder sein.
Für die Autoren:
Dr. med. Kim Glapa
Assistenzärztin
BG-Unfallklinik Frankfurt
Friedberger Landstraße 430
60389 Frankfurt am Main
Prof. Dr. med. Bernhard Greitemann
Chefarzt und Ärztlicher Direktor
Klinik Münsterland
Auf der Stöwwe 11
49214 Bad Rothenfelde
Begutachteter Beitrag/reviewed paper
Glapa K, Greitemann B, Benner S. AWMF-Leitlinie „Rehabilitation nach Majoramputation an der unteren Extremität“ – Grundzüge und Bedeutung für die Versorgungspraxis. Orthopädie Technik, 2021; 72 (5): 30–37
- Myoelektrische Orthesenversorgung bei Plexusverletzung der oberen Extremität – Vorstellung eines hybriden bionischen Konzepts — 6. Mai 2026
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie e. V. (DGOOC) (Hrsg.). S2k-Leitlinie „Rehabilitation nach Majoramputation an der unteren Extremität (proximal des Fußes)“ (AWMFLeitlinienregister Nr. 033–044). Stand: 24.06.2019, gültig bis 23.06.2024. https://www.awmf.org/uploads/tx_szleitlinien/033–044l_S2k_Rehabilitation_Majoramputation-untere_Extremitaet_2019-09.pdf (Zugriff am 23.03.2021)