Einleitung
Eine prothetische Versorgung ermöglicht Patienten, die von einer Amputation betroffen sind, Mobilität und somit den Wiedereinstieg in das Berufsleben und das Führen eines weitgehend unbeeinträchtigten Privatlebens. Durch die gegenwärtigen orthopädietechnischen Komponenten und Systemlösungen können Prothesenversorgungen mit verschiedenen Funktionalitäten ausgestattet werden. Vor allem aufgrund des großen Passteilangebots und der steigenden Versorgungskosten ist die Beantwortung der Frage zwingend, mit welcher Konfiguration die prothetische Extremität bestmöglich an die physiologischanatomischen Funktionen und individuellen Ansprüche des Patienten angepasst werden kann. Dabei spielt die Verwendung klinischer OM eine zentrale Rolle. Im Beitrag werden auf der Basis einer Literaturanalyse und eigener Erfahrungen Möglichkeiten und Grenzen dieser Instrumente aufgezeigt und diskutiert.
Klinische Outcome Measures
Kategorisierung
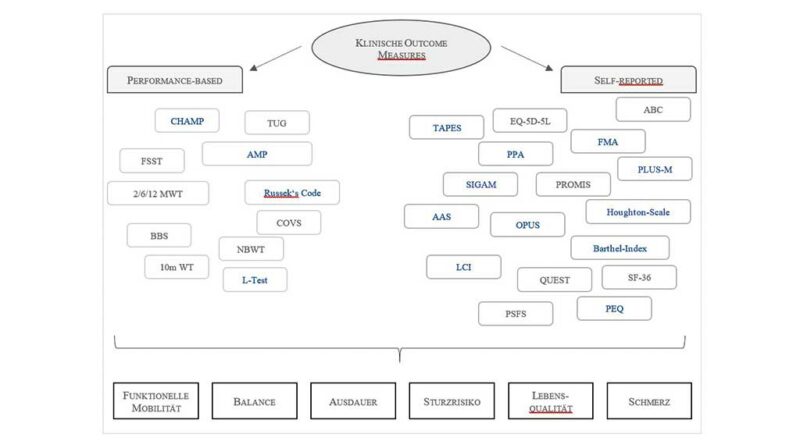
Die Einteilung klinischer Outcome Measures kann in verschiedene Kategorien erfolgen (Abb. 1):
- Eine erste zentrale Kategorie umfasst sogenannte „performancebased outcome measures“, mit denen anhand eines Scores 1. Die Ausführungsqualität einer oder mehrerer motorischer Bewegungsaufgaben, 2. die zurückgelegte Distanz oder 3. die benötigte Zeit zur Durchführung bewertet wird 1 2. Die auszuführenden Bewegungsabläufe repräsentieren wichtige Alltagsbewegungen wie z. B. Transfers, Aufstehen und Hinsetzen, Treppensteigen oder das Gehen mit verschiedenen Geschwindigkeiten sowie Richtungswechsel. Dabei können Dimensionen wie die funktionelle Mobilität, die Balance, das Sturzrisiko und die Ausdauerfähigkeit bewertet werden. Das Scoring wird vom klinischen Personal bzw. vom Untersucher durchgeführt.
- Eine zweite Kategorie stellen „selfreported outcome measures“ dar, die in Form von Fragebögen weitgehend die subjektive Einschätzung der Patienten bezüglich Lebensqualität, Zufriedenheit mit orthopädischen Hilfsmitteln, Schmerz sowie funktioneller Mobilität widerspiegeln. Die Fragebögen können sowohl vom Patienten selbst als auch vom Untersuchungspersonal oder von dritten Personen wie Angehörigen ausgefüllt werden.
Die gegenwärtig angewendeten OM weisen unterschiedliche Ursprünge auf. Wie in Abbildung 1 dargestellt, sind einige OM speziell für die Anwendung bei Menschen mit Amputation (der unteren Extremität) konzipiert (blaue Markierung); eine Vielzahl der OM stammt jedoch aus anderen medizinischen Bereichen und wurde beispielsweise für die Anwendung bei neurologischen Krankheitsbildern entworfen. Dies führt insgesamt zu einer hohen Anzahl an verfügbaren bzw. verwendeten OM 3.
Einsatzbereiche in der Prothetik
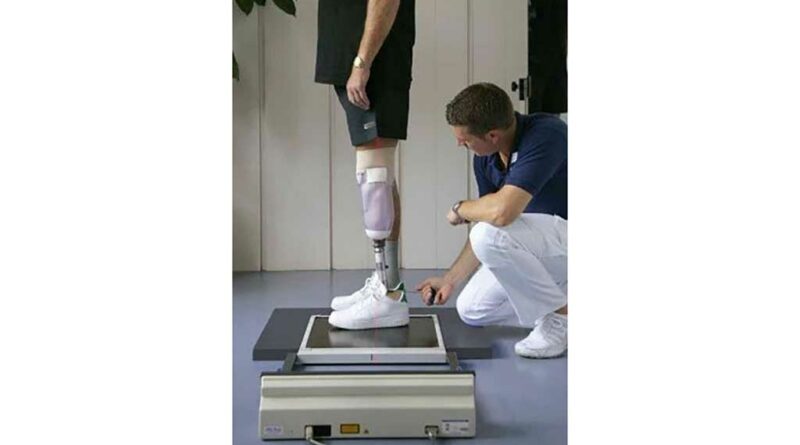
Generell können sowohl die Einsatzbereiche von OM als auch deren Verwendungszwecke vielfältig sein und die OM im klinischen Setting oder in der Forschung angewendet werden. Als klassisches Anwendungsfeld ist die Dokumentation der Effektivität von Interventionen zu nennen 4 5. Durch eine wiederholte Ermittlung des jeweils aktuellen physischen und funktionellen Bewegungsniveaus und der Lebensqualität können die Auswirkungen von Therapie- oder Rehabilitationsmaßnahmen im Sinne einer Vorher-nachher-Betrachtung erhoben werden (Abb. 2a).
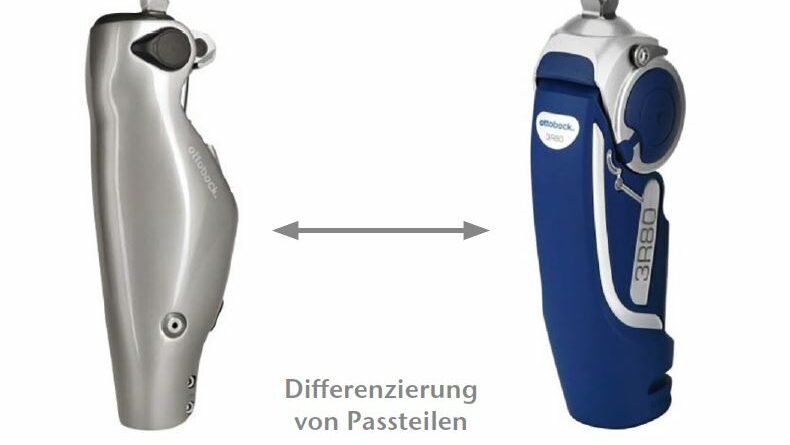
Des Weiteren wird als Anwendungsmöglichkeit die Bewertung der Versorgungsqualität genannt (Abb. 2b). Inwiefern dabei die Auswahl der konkreten prothetischen Passteile oder andere Versorgungseffekte, beispielsweise die des jeweiligen Prothesenaufbaus, widergespiegelt werden können, ist bislang unklar. Neben einem intraindividuellen Vergleich zu verschiedenen Zeitpunkten bzw. innerhalb des Versorgungsverlaufes dienen OM auch zum Vergleich verschiedener Patienten oder Patientengruppen (beispielsweise bezüglich der Mobilitätsgrade oder der Ätiologie). Da neben dem physischen Status des Patienten, der Vertrautheit des Patienten mit dem jeweiligen Passteil sowie der Versorgungsqualität auch die Passteileigenschaften selbst maßgeblich am Ergebnis des OM-Scoring beteiligt sind, erhofft man sich von OM ein weiteres Anwendungsfeld. Dieses bezieht sich auf die Differenzierung von Passteilen wie beispielsweise Prothesenkniegelenken oder prothetischen Füßen, wobei im Idealfall das Aufzeigen des Mehrwertes eines bestimmten Passteils möglich ist (Abb. 2c). Solche Informationen können eine entscheidende Rolle spielen, wenn beispielsweise der Nutzen einer bestimmten Versorgungsoption für den Patienten gegenüber Kostenträgern begründet werden muss.
Limitationen von OM
In den vergangenen Jahren wurden wiederholt Literatur-Reviews über OM in der Prothetik der unteren Extremität publiziert. Mit unterschiedlichem Fokus wurden dabei Überblicke über verfügbare Instrumente, deren Eigenschaften und den benötigten zeitlichen und materiellen Aufwand erstellt. Zudem wurden die Eignung von OM zur Anwendung im klinischen Setting sowie in der Forschung eingeschätzt und Anmerkungen zu Limitierungen vorgenommen.
Vielfalt von OM und fehlender Konsens
In den Reviews zu den verwendeten Instrumenten wird die große Anzahl der verfügbaren OM hervorgehoben, gleichzeitig aber auch der hohe Anteil von OM angemerkt, die ursprünglich für andere Disziplinen konzipiert wurden 6 789. Angesichts der vielfältigen Einsatzbereiche und unterschiedlichen Zwecke erscheint die hohe Anzahl an verschiedenen OM zunächst vorteilhaft, um jeweils ein möglichst gut geeignetes Instrument auswählen und einsetzen zu können 10. Allerdings fehlt bis dato ein Goldstandard im Sinne klarer, standardisierter Leitlinien zum Einsatz bestimmter OM für spezifische Zwecke. Die Auswahl an bisher genutzten Instrumenten ist daher sehr heterogen 11 12 13 14 15. Dies macht sich auch in Überblicksarbeiten bemerkbar, in denen aufgezeigt wird, wie selten dieselben Instrumente in verschiedenen ähnlich fokussierten Studien benutzt wurden 16 17. Durch diese heterogene Auswahl und ein sehr differentes Scoring innerhalb der Instrumente wird die Vergleichbarkeit von Studienergebnissen deutlich erschwert und ein Transfer von Forschungsresultaten hin zur klinischen Praxis limitiert 18 19 20 21 22.
OM aus fachfremden Disziplinen
Als eine weitere Limitierung, die zwar nicht zwangsläufig, aber dennoch häufig relevant ist, wird der oft fachfremde Ursprung der Instrumente genannt 23 24. Eine pauschale Anwendung fachfremder Instrumente im prothetischen Bereich wird kritisch betrachtet und es wird auf die Notwendigkeit einer Überprüfung der jeweiligen Eignung hingewiesen, da zunächst anzunehmen ist, dass die bekannten fachfremden OM die besonderen Anforderungen und individuellen Bedürfnisse von Menschen mit Beinamputation nicht ausreichend widerspiegeln 25 26. Zwar finden sich in den Reviews Einschätzungen und Empfehlungen zur Eignung dieser OM für klinische Applikationen und für die Forschung; bislang fehlen jedoch konkrete Handlungsanweisungen zur Selektion der optimalen Instrumente für die spezifischen Zwecke für den Einsatz bei LLA 27 28 29 30 31.
Psychometrische Eigenschaften von OM
Neben den inhaltlichen Kriterien der klinischen OM sind auch deren psychometrische Eigenschaften zu bedenken. Damit sind im Besonderen folgende Aspekte gemeint:
- Validität (messen die OM, was sie vorgeben zu messen?),
- Reliabilität (Wiederholbarkeit von Studienergebnissen) sowie
- Sensitivität (sind OM ausreichend sensitiv, um bedeutsame Unterschiede bei der Messung aufzudecken?).
In der Literatur wird darauf hingewiesen, dass die psychometrischen Eigenschaften der verfügbaren Instrumente nicht durchgängig und teilweise nicht aktuell untersucht worden sind 32 33. Die Ergebnisse von Untersuchungen an Populationen von Menschen mit Amputation sind bislang zu begrenzt, um entsprechende Empfehlungen für die Auswahl geeigneter OM zu formulieren und die zukünftige Verwendung von Instrumenten mit ausreichender Qualität der psychometrischen Eigenschaften zu sichern 34 35. Die Beachtung relevanter psychometrischer Eigenschaften ist dabei nicht nur im Forschungskontext, sondern auch im klinischen Kontext unerlässlich, um Informationen zum Eingangsstatus des Patienten sowie dessen Fortschritt zu evaluieren und weitere Versorgungsschritte adäquat zu planen36.
Klinische OM zur Differenzierung von Prothesenkniegelenken
Sowohl bei der Erstversorgung als auch im weiteren Rehabilitationsverlauf ist ein möglichst optimales Interagieren von prothetischer Komponente und funktionellem Status des Patienten anzustreben, um eine optimale physische Leistungsfähigkeit und Lebensqualität zu realisieren 37 38 39. Durch die enorm hohe Zahl der zur Versorgung verfügbaren prothetischen Komponenten stellt die Auswahl des jeweils bestmöglichen Passteils eine Herausforderung für den Orthopädietechniker dar 40 41. Eine allgemeine Erfahrung ist dabei, dass bei der Versorgung von Menschen mit einer Oberschenkelamputation das gleiche prothetische Kniegelenk nicht für jeden Patienten die optimale Versorgung darstellt, sondern dass eine individuelle Betrachtung erforderlich ist 42.
Besonders im amerikanischen Raum werden nach der Einteilung der Patienten in Mobilitätsklassen bestimmte Kategorien an Kniegelenken quasi zugewiesen (bspw. mikroprozessorgesteuerte Kniegelenke – MPK – ab MFCL 3 oder höher) und somit sehr stringente Empfehlungen für die Passteilauswahl formuliert 43 44. In Studien zeigte sich allerdings, dass auch Patienten niedrigerer Mobilitätsklassen einen großen Nutzen durch als „höherklassig“ klassifizierte Komponenten haben und dadurch Bewegungsabläufe durchführen können, die eigentlich höheren Mobilitätsgraden zugeschrieben werden 45 46 47. Aus diesem Grund erscheint die Vorauswahl der zur Verfügung stehenden Passteile anhand von Mobilitätsgraden ungenügend und die Anwendung objektiver und evaluierter klinischer Messmethoden zum Funktions- und Nutzennachweis sinnvoll 48. Inwiefern sich hierzu die vorhandenen einfach zu verwendenden klinischen OM eignen (s. Abb. 1), ist beim gegenwärtigen Stand zu hinterfragen. In der vorhandenen Literatur, die den Mehrwert mikroprozessorgesteuerter Kniegelenke gegenüber beispielsweise mechanischen, nicht mikroprozessorgesteuerten Kniegelenken (NMPK) oder auch gegenüber anderen MPK untersucht, werden neben biomechanischen Größen häufig Parameter wie die selbstgewählte Gehgeschwindigkeit auf ebenen und unebenen Untergründen sowie beim Rampe- oder Treppengehen, die berichtete Häufigkeit von Stolpern und Stürzen, die subjektive Bewertung der funktionellen Mobilität und Balance oder Zufriedenheit und Präferenz erfasst 49 50 51 52.
Eine einheitliche und standardisierte Verwendung der in Abbildung 1 aufgeführten klinischen OM scheint für diesen Zweck bislang auszubleiben bzw. nur teilweise aussagekräftige Ergebnisse zu liefern. Dies mag überraschen, da die Vergleiche der im Labor ermittelten biomechanischen Parameter oftmals eine klare Differenzierung zulassen 53 54 55. Der Einsatz klinischer OM gegenüber aufwendigen biomechanischen Untersuchungen wäre jedoch vorteilhaft und würde eine weitaus breitere Anwendung gerade in Versorgungszentren mit beschränktem Platz und limitierter technischer Ausstattung mit sich bringen.
Aus diesen Überlegungen kann gefolgert werden, dass für eine Differenzierung von Prothesenkniegelenken neue oder spezifischer angepasste Instrumente mit Items entwickelt werden sollten, die darauf ausgelegt sind, die funktionell bedeutsamen Unterschiede zwischen möglichen geeigneten Versorgungen aufzudecken.
Fazit
Mögliche Verwendungszwecke von OM bei Menschen mit Amputation bestehen in der Bewertung der Fähigkeiten und der Wahrnehmung von Patienten bezüglich funktioneller Mobilität, Balance und Lebensqualität und können somit zur Dokumentation von Rehabilitationserfolgen oder zum Aufzeigen der Auswirkungen unterschiedlicher Interventionen genutzt werden. OM stellen daher einen relevanten Zugewinn bei der Bewertung der prothetischen Versorgung dar.
Limitiert wird die durchgängige und nachvollziehbare Verwendung von OM bisher jedoch durch einen fehlenden Konsens bezüglich der Nutzbarkeit beziehungsweise das Vorhandensein von nur wenigen speziell für die Anforderungen der Prothetik spezifizierten OM. Diese sollten optimaler auf die speziellen Bedürfnisse von Menschen mit Amputation ausgerichtet und ausreichend sensitiv sein, um eine objektive Vergleichbarkeit funktionell differenter Passteile und die Darstellung des Mehrwertes einer prothetischen Versorgung gegenüber anderen Passteilen zu ermöglichen. Für diesen Anwendungsbereich von OM erscheinen weitere zielgerichtete Untersuchungen erforderlich.
Für die Autoren:
Annika Dlugoszek, M. Sc.
Research Associate
Research Biomechanics,
Clinical Research & Services
Otto Bock SE & Co. KGaA
Hermann-Rein-Str. 2a
37075 Göttingen
annika.dlugoszek@ottobock.com
Begutachteter Beitrag/reviewed paper
Dlugoszek A, Schmalz T, Bellmann M, Potthast W. Klinische Outcome Measures – Möglichkeiten und Grenzen der verfügbaren Instrumente in der Prothetik der unteren Extremität. Orthopädie Technik, 2021; 72 (5): 38–43
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Agrawal V. Clinical Outcome Measures for Rehabilitation of Amputees – A Review. Physical Medicine and Rehabilitation – International, 2016; 3 (2): 1080
- Gailey RS. Predictive Outcome Measures Versus FunctionalOutcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Agrawal V. Clinical Outcome Measures for Rehabilitation of Amputees – A Review. Physical Medicine and Rehabilitation – International, 2016; 3 (2): 1080
- Gaunaurd I, Spaulding SE, Amtmann D, et al. Use of and confidence in administering outcome measures among clinical prosthetists: Results from a national survey and mixed-methods training program. Prosthet Orthot Int, 2015; 39: 314–321. https://doi.org/10.1177/0309364614532865
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Condie E, Scott H, Treweek S. Lower Limb Prosthetic Outcome Measures: A Review of the Literature 1995 to 2005. J Prosthet Orthot, 2006; 6: 13–45
- Hawkins AT, Henry AJ, Crandell DM, et al. A systematic review of functional and quality of life assessment after major lower extremity amputation. Ann Vasc Surg, 2014; 28: 763–780. https://doi.org/10.1016/j.avsg.2013.07.011
- Balk EM, Gazula A, Markozannes G, et al. Psychometric Properties of Functional, Ambulatory, and Quality of Life Instruments in Lower Limb Amputees: A Systematic Review. Arch Phys Med Rehabil, 2019; 100: 2354–2370. https://doi.org/10.1016/j.apmr.2019.02.015
- Hawkins AT, Henry AJ, Crandell DM, et al. A systematic review of functional and quality of life assessment after major lower extremity amputation. Ann Vasc Surg, 2014; 28: 763–780. https://doi.org/10.1016/j.avsg.2013.07.011
- Hawkins AT, Henry AJ, Crandell DM, et al. A systematic review of functional and quality of life assessment after major lower extremity amputation. Ann Vasc Surg, 2014; 28: 763–780. https://doi.org/10.1016/j.avsg.2013.07.011
- Deathe B, Miller WC, Speechley M. The status of outcome measurement in amputee rehabilitation in Canada. Arch Phys Med Rehabil, 2002; 83: 912–918. https://doi.org/10.1053/apmr.2002.33221
- Pezzin LE, Dillingham TR, MacKenzie EJ. Rehabilitation and the Long-Term Outcomes of Persons With Trauma-Related Amputations. Arch Phys Med Rehabil, 2000; 81: 292–300
- Rommers GM, Vos LD, Groothoff JW, et al. Mobility of people with lower limb amputations: scales and questionnaires: a review. Clin Rehabil, 2001; 15: 92–102. https://doi.org/10.1191/026921501677990187
- Gailey RS, Roach KE, Applegate EB, et al. The Amputee Mobility Predictor: An instrument to assess determinants of the lower-limb amputee’s ability to ambulate. Arch Phys Med Rehabil, 2002; 83: 613–627. https://doi.org/10.1053/apmr.2002.32309
- Condie E, Scott H, Treweek S. Lower Limb Prosthetic Outcome Measures: A Review of the Literature 1995 to 2005. J Prosthet Orthot, 2006; 6: 13–45
- Hawkins AT, Henry AJ, Crandell DM, et al. A systematic review of functional and quality of life assessment after major lower extremity amputation. Ann Vasc Surg, 2014; 28: 763–780. https://doi.org/10.1016/j.avsg.2013.07.011
- Hawkins AT, Henry AJ, Crandell DM, et al. A systematic review of functional and quality of life assessment after major lower extremity amputation. Ann Vasc Surg, 2014; 28: 763–780. https://doi.org/10.1016/j.avsg.2013.07.011
- Deathe B, Miller WC, Speechley M. The status of outcome measurement in amputee rehabilitation in Canada. Arch Phys Med Rehabil, 2002; 83: 912–918. https://doi.org/10.1053/apmr.2002.33221
- Pezzin LE, Dillingham TR, MacKenzie EJ. Rehabilitation and the Long-Term Outcomes of Persons With Trauma-Related Amputations. Arch Phys Med Rehabil, 2000; 81: 292–300
- Rommers GM, Vos LD, Groothoff JW, et al. Mobility of people with lower limb amputations: scales and questionnaires: a review. Clin Rehabil, 2001; 15: 92–102. https://doi.org/10.1191/026921501677990187
- Gailey RS, Roach KE, Applegate EB, et al. The Amputee Mobility Predictor: An instrument to assess determinants of the lower-limb amputee’s ability to ambulate. Arch Phys Med Rehabil, 2002; 83: 613–627. https://doi.org/10.1053/apmr.2002.32309
- Agrawal V. Clinical Outcome Measures for Rehabilitation of Amputees – A Review. Physical Medicine and Rehabilitation – International, 2016; 3 (2): 1080
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Condie E, Scott H, Treweek S. Lower Limb Prosthetic Outcome Measures: A Review of the Literature 1995 to 2005. J Prosthet Orthot, 2006; 6: 13–45
- Agrawal V. Clinical Outcome Measures for Rehabilitation of Amputees – A Review. Physical Medicine and Rehabilitation – International, 2016; 3 (2): 1080
- Condie E, Scott H, Treweek S. Lower Limb Prosthetic Outcome Measures: A Review of the Literature 1995 to 2005. J Prosthet Orthot, 2006; 6: 13–45
- Hebert JS, Wolfe DL, Miller WC, et al. Outcome measures in amputation rehabilitation: ICF body functions. Disabil Rehabil, 2009; 31: 1541–1554. https://doi.org/10.1080/09638280802639467
- Deathe AB, Wolfe DL, Devlin M, et al. Selection of outcome measures in lower extremity amputation rehabilitation: ICF activities. Disabil Rehabil, 2009; 31: 1455–1473. https://doi.org/10.1080/09638280802639491
- Heinemann AW, Connelly L, Ehrlich-Jones L, et al. Outcome instruments for prosthetics: clinical applications. Phys Med Rehabil Clin N Am, 2014; 25: 179–198. https://doi.org/10.1016/j.pmr.2013.09.002
- Balk EM, Gazula A, Markozannes G, et al. Psychometric Properties of Functional, Ambulatory, and Quality of Life Instruments in Lower Limb Amputees: A Systematic Review. Arch Phys Med Rehabil, 2019; 100: 2354–2370. https://doi.org/10.1016/j.apmr.2019.02.015
- Hafner BJ, Morgan SJ, Askew RL, et al. Psychometric evaluation of self-report outcome measures for prosthetic applications. J Rehabil Res Dev, 2016; 53: 797–812. https://doi.org/10.1682/JRRD.2015.12.0228
- Deathe AB, Wolfe DL, Devlin M, et al. Selection of outcome measures in lower extremity amputation rehabilitation: ICF activities. Disabil Rehabil, 2009; 31: 1455–1473. https://doi.org/10.1080/09638280802639491
- Hafner BJ, Morgan SJ, Askew RL, et al. Psychometric evaluation of self-report outcome measures for prosthetic applications. J Rehabil Res Dev, 2016; 53: 797–812. https://doi.org/10.1682/JRRD.2015.12.0228
- Condie E, Scott H, Treweek S. Lower Limb Prosthetic Outcome Measures: A Review of the Literature 1995 to 2005. J Prosthet Orthot, 2006; 6: 13–45
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Stevens PM, Wurdeman SR Prosthetic Knee Selection for Individuals with Unilateral Transfemoral Amputation: A Clinical Practice Guideline. J Prosthet Orthot, 2019; 31: 2–8
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of nonmicroprocessor knee mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, stumbles, falls, walking tests, stair descent, and knee preference. J Rehabil Res Dev, 2008; 45: 1–14. https://doi.org/10.1682/jrrd.2007.04.0054
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of nonmicroprocessor knee mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, stumbles, falls, walking tests, stair descent, and knee preference. J Rehabil Res Dev, 2008; 45: 1–14. https://doi.org/10.1682/jrrd.2007.04.0054
- Sawers AB, Hafner BJ. Outcomes associated with the use of microprocessor-controlled prosthetic knees among individuals with unilateral transfemoral limb loss: a systematic review. J Rehabil Res Dev, 2013; 50: 273–314. https://doi.org/10.1682/jrrd.2011.10.0187
- Deathe AB, Wolfe DL, Devlin M, et al. Selection of outcome measures in lower extremity amputation rehabilitation: ICF activities. Disabil Rehabil, 2009; 31: 1455–1473. https://doi.org/10.1080/09638280802639491
- Gailey RS. Predictive Outcome Measures Versus Functional Outcome Measures in the Lower Limb Amputee. J Prosthet Orthot, 2006; 18: 51–60
- Balk EM, Gazula A, Markozannes G, et al. Psychometric Properties of Functional, Ambulatory, and Quality of Life Instruments in Lower Limb Amputees: A Systematic Review. Arch Phys Med Rehabil, 2019; 100: 2354–2370. https://doi.org/10.1016/j.apmr.2019.02.015
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of nonmicroprocessor knee mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, stumbles, falls, walking tests, stair descent, and knee preference. J Rehabil Res Dev, 2008; 45: 1–14. https://doi.org/10.1682/jrrd.2007.04.0054
- Lansade C, Vicaut E, Paysant J, et al. Mobility and satisfaction with a microprocessor-controlled knee in moderately active amputees: A multi-centric randomized crossover trial. Ann Phys Rehabil Med, 2018; 61: 278–285. https://doi.org/10.1016/j.rehab.2018.04.003
- Kannenberg A, Zacharias B, Pröbsting E. Benefits of microprocessor-controlled prosthetic knees to limited community ambulators: systematic review. J Rehabil Res Dev, 2014; 51: 1469–1496. https://doi.org/10.1682/JRRD.2014.05.0118
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of nonmicroprocessor knee mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, stumbles, falls, walking tests, stair descent, and knee preference. J Rehabil Res Dev, 2008; 45: 1–14. https://doi.org/10.1682/jrrd.2007.04.0054
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of nonmicroprocessor knee mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, stumbles, falls, walking tests, stair descent, and knee preference. J Rehabil Res Dev, 2008; 45: 1–14. https://doi.org/10.1682/jrrd.2007.04.0054
- Lansade C, Vicaut E, Paysant J, et al. Mobility and satisfaction with a microprocessor-controlled knee in moderately active amputees: A multi-centric randomized crossover trial. Ann Phys Rehabil Med, 2018; 61: 278–285. https://doi.org/10.1016/j.rehab.2018.04.003
- Seymour R, Engbretson B, Kott K, et al. Comparison between the C‑leg microprocessor-controlled prosthetic knee and non-microprocessor control prosthetic knees: a preliminary study of energy expenditure, obstacle course performance, and quality of life survey. Prosthet Orthot Int, 2007; 31: 51–61. https://doi.org/10.1080/03093640600982255
- Fuenzalida Squella SA, Kannenberg A, Brandão Benetti Â. Enhancement of a prosthetic knee with a microprocessor-controlled gait phase switch reduces falls and improves balance confidence and gait speed in community ambulators with unilateral transfemoral amputation. Prosthet Orthot Int, 2018; 42: 228–235. https://doi.org/10.1177/0309364617716207
- Bellmann M, Schmalz T, Ludwigs E, et al. Stair ascent with an innovative microprocessor-controlled exoprosthetic knee joint. Biomed Tech (Berl), 2012; 57: 435–444. https://doi.org/10.1515/bmt-2011–0029
- Bellmann M, Schmalz T, Ludwigs E, et al. Immediate effects of a new microprocessor-controlled prosthetic knee joint: a comparative biomechanical evaluation. Arch Phys Med Rehabil, 2012; 93: 541–549. https://doi.org/10.1016/j.apmr.2011.10.017
- Bellmann M, Schmalz T, Blumentritt S. Comparative biomechanical analysis of current microprocessor-controlled prosthetic knee joints. Arch Phys Med Rehabil, 2012; 91: 644–652. https://doi.org/10.1016/j.apmr.2009.12.014