Einleitung
Die Inzidenz von Wirbelkörperfrakturen bei Osteoporose nimmt mit wachsendem Lebensalter bei beiden Geschlechtern exponentiell zu. Ein Viertel aller über 50-jährigen Frauen leidet unter mindestens einer Wirbelkörperfraktur mit daraus resultierendem Verlust an Körpergröße und zunehmender Kyphosierung 1. Diese zunehmende Kyphosierung der Körperhaltung zählt zu den schwerwiegendsten physischen Veränderungen bei Osteoporose und kann bereits nach einer ersten Wirbelkörperfraktur sowohl zu einer Zunahme weiterer Frakturen führen als auch – aufgrund einer Verschiebung des Körperschwerpunkts – das Risiko für Stürze erhöhen 2. Zusätzlich führt die Osteoporose der Wirbelsäule und die damit verknüpfte zunehmende Kyphosierung zu einer Abnahme des Thoraxvolumens und trägt damit zu einer verminderten Lungenfunktion bei erhöhtem Risiko für Pneumonien bei 3. Entsprechend erhöhen bereits drei Wirbelkörperfrakturen das Mortalitätsrisiko gegenüber einer altersgemäßen Kontrollgruppe ohne Frakturen auf das Doppelte. Zusätzlich können diese Frakturen zu chronischen Schmerzen über mehrere Jahre führen, die Leistungsfähigkeit im Alltag einschränken und durch das veränderte Erscheinungsbild mit Rundrücken mit emotionalen Problemen verknüpft sein 4.
Wirksame medikamentöse Behandlungsmöglichkeiten stehen heute in Form antiresorptiv wirkender Bisphosphonate und selektiver Östrogen-Rezeptor-Modulatoren (SERMs) zur Verfügung. Osteoanabol wirken hingegen Parathormon (Teriparatid) sowie Denosumab, als humaner monoklonaler Antikörper ein Inhibitor des Rezeptoraktivators des nukleären Faktors Kappa‑B (RANK) Liganden. All diese Therapeutika können aber in den meisten Fällen nur etwa 50 % aller Frakturen und die Progredienz schwerer Wirbelkörperfrakturen zu etwa 70 % verhindern 5. Diese medikamentösen Behandlungsmöglichkeiten setzen aber voraus, dass die Patienten mobil sind und sich bewegen; bei bettlägerigen Patienten wirken sie nicht, und ein weiterer Abbau von Knochen- und Muskelmasse wäre eine unvermeidbare Konsequenz 6. Deshalb besteht auch ein wesentlicher Behandlungsbedarf darin, die Kraft der Muskulatur nicht nur zu erhalten, sondern auch zu erhöhen. Insbesondere eine weitere Atrophie der Rumpfmuskulatur kann parallel zu einer Abnahme der Knochendichte der Wirbelsäule das Krankheitsbild durch weitere Frakturen und damit einhergehende kyphotische Veränderungen möglicherweise erheblich verschlechtern. Entsprechend konnte auch im umgekehrten Fall gezeigt werden, dass durch ein intensives mehrjähriges Training der Rückenmuskulatur die Zahl späterer osteoporoseassoziierter Wirbelkörperfrakturen um zwei Drittel gesenkt werden kann 7. Zum Erhalt und zur Förderung der Beweglichkeit ist auch eine adäquate Schmerztherapie unerlässlich. Hierzu können in der akuten Phase kurzfristig Opiate über etwa drei Monate zum Einsatz kommen, wobei dann aber mit zunehmender Dauer ein Abhängigkeitsrisiko entsteht und auch die längerfristige Gabe nichtsteroidaler Antirheumatika aufgrund eines gesteigerten Risikos für gastrointestinale Nebenwirkungen nicht zu empfehlen ist 8.
Interdisziplinäres Rehabilitationskonzept
Im Vordergrund eines multidisziplinären Rehabilitationskonzepts zur Wirbelsäulen-Osteoporose sollte ein muskelkräftigendes Übungsprogramm für die Rückenmuskulatur stehen, um nicht nur der zunehmenden Kyphosierung, sondern auch der eingeschränkten Leistungsfähigkeit im Alltag und den Schmerzen entgegenzuwirken. Dies kann durch unterstützende physikalische Therapiemaßnahmen ergänzt werden. Dabei sollten auch Psychologen zur Krankheitsbewältigung („Coping“), Ergotherapeuten, Diätassistenten und eine qualifizierte Hilfsmittelberatung durch einen erfahrenen Orthopädie-Techniker zum Einsatz kommen 910.
Rückenorthesen und Wirbelsäulenkorsette in der Vergangenheit
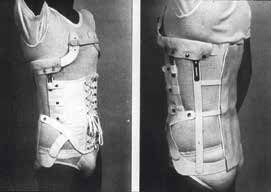
Früher wurden Korsette oft zur Behandlung unfallbedingter und damit überwiegend traumatischer Verletzungen der Brust- und Lendenwirbelsäule mit oder ohne zusätzliche chirurgische Stabilisierung eingesetzt (Abb. 1). Diese starren und teilweise durch Metallstäbe verstärkten sogenannten 3‑Punkt-Orthesen führten zu einer kompletten Immobilisation des Rumpfes, wobei sich bereits nach wenigen Wochen eine weitere Rückbildung der ohnehin schon verminderten Muskulatur einstellte, was zur Folge hatte, dass die Patienten ihren Oberkörper überhaupt nicht mehr aufrichten konnten. Diese Orthesen jedoch wurden nie unter standardisierten Testbedingungen im Sinne einer evidenzbasierten Medizin geprüft. Dabei ist gerade die Anwendung starrer thorakolumbaler Korsette nicht unbedingt empfehlenswert, wenn sich daraus Folgen wie Atrophie der Rumpfmuskulatur und eingeschränkte Atembeweglichkeit mit dadurch verminderter Compliance ergeben können. Die Verordnung geschieht allerdings häufig aus der Vorsicht heraus, dass durch starre Orthesen nicht nur der Rumpf immobilisiert, sondern durch Ruhigstellung der Wirbelsäule auch Schädigungen des Rückenmarks durch Wirbelkörperfrakturen vermieden werden sollen. Osteoporoseassoziierte Frakturen der Wirbelsäule sind allerdings in den allermeisten Fällen dadurch gekennzeichnet, dass sie durch eine intakte und stabile Hinterkante keine Gefahr für das Rückenmark darstellen und deshalb einer derartigen Versorgung mit starren Korsetten nicht bedürfen. Dadurch wurde es erforderlich, neue, speziell auf die Bedürfnisse von Patienten mit Wirbelkörperfrakturen ausgerichtete Rückenorthesen zu entwickeln.
Rückenorthesen für Osteoporose-Patienten
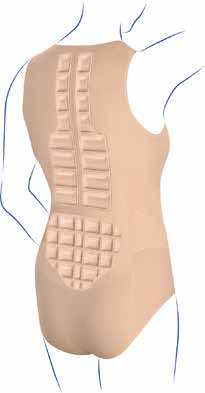
Zusammen mit betroffenen Patienten wurde in Kooperation mit der Firma Medi aus Bayreuth die Rückenorthese „Spinomed®“ entwickelt und der Öffentlichkeit vorgestellt (Abb. 2). Sie besteht aus einer kalt verformbaren und flexiblen, schwingungsfähigen Rückenpelotte, die durch ein Gurtsystem mit Klettverschlüssen am Körper des Patienten gehalten wird. Durch drei unterschiedliche Größen dieser Pelotte ist es für den erfahrenen Orthopädie-Techniker möglich, die Orthese an die individuelle Form der Wirbelsäule des Patienten anzupassen, sodass eine Sonderanfertigung nicht mehr erforderlich ist. Dadurch haben sich auch die Kosten für eine Versorgung mit etwa 400 bis 500 Euro gegenüber traditionellen Modellen mehr als halbiert. Dabei wiegt die Orthese insgesamt lediglich 450 Gramm und wird wie ein Rucksack getragen. Es handelt sich dabei nicht um einen starren „Geradehalter“ des Rumpfes, sondern um ein System, das die Patienten mit Hilfe von Schultergurten permanent daran erinnert, sich unter Anspannung der körpereigenen langen Rückenstrecker selbst aufzurichten (sogenanntes Biofeedback-Prinzip).
Diese kontinuierliche Anspannung der körpereigenen Rückenmuskulatur kommt einem isometrischen Muskeltraining gleich, das bereits über einen Zeitraum von mehreren Wochen zu einer Zunahme der Kraft dieser Muskeln führt. Dies wurde erkannt, nachdem bei den ersten Probanden bereits nach einer Tragezeit von mehreren Stunden Rückenschmerzen im Sinne eines Muskelkaters eintraten. Zusätzlich unterstützt die flexible Konstruktion der Rückenpelotte die natürliche Fähigkeit der Wirbelsäule, Schwingungen abzufedern, wie sie beispielsweise beim Gehen oder beim leichten Springen oder Hüpfen entstehen. Hierin besteht auch die physiologische Funktion der im seitlichen Bild S‑förmigen Krümmung der Wirbelsäule beim aufrecht stehenden oder gehenden Menschen. Möglicherweise ist es nicht zufällig, dass gerade bei der Osteoporose der Wirbelsäule die meisten Frakturen im Bereich des thorakolumbalen Übergangs beobachtet werden, da genau dort die Lordose der LWS auf die Kyphose der BWS trifft und dadurch im physikalischen Sinne ein sogenannter Schwingungsknoten entsteht, in dem sich die einwirkenden Kräfte bündeln.
Eine Weiterentwicklung der Orthese „Spinomed®“ stellt das Konzept des Modells „Spinomed active®“ dar (Abb. 3), das erstmals 2004 zur Verfügung stand und seit 2007 in der Variante „Spinomed active men®“ auch für Männer erhältlich ist (Abb. 4). Im Gegensatz zum Modell „Spinomed®“, das auf leichter Kleidung getragen wird, ist beim Konzept der Orthese „Spinomed active®“ die Rückenpelotte in einer Tasche auf dem Rücken eines sogenannten Bodys untergebracht, der unmittelbar auf der Haut getragen wird. Dabei ersetzen in den Body eingenähte textile Zugelemente das Gurtsystem, das nicht nur die Rückenpelotte am Körper hält, sondern den Patienten wiederum über den Effekt auf die Schultern permanent daran erinnert, sich unter Anspannung seiner körpereigenen Rückenmuskulatur selbst aufzurichten. Beim Konzept „Spinomed active®“ ist allerdings zu berücksichtigen, dass nach Entfernung der Rückenpelotte definitionsgemäß keine Orthese und damit kein verordnungsfähiges Hilfsmittel mehr vorliegt, sodass der Orthopädie-Techniker nach Anpassung der Rückenpelotte gehalten ist, die Tasche mit einer Naht zu verschließen, die dann streng genommen auch nur zum Waschen wieder geöffnet werden darf.
Frühere klinische Studien zu Orthesen bei Osteoporose
In den Jahren 2000 und 2001 wurde erstmals mit einer Rückenorthese überhaupt eine randomisierte, prospektive und kontrollierte klinische Studie entsprechend den Kriterien einer evidenzbasierten Medizin durchgeführt, die dann im Jahr 2004 auch als weltweite Neuheit in der wissenschaftlichen Fachzeitschrift der Amerikanischen Gesellschaft für physikalische Medizin und Rehabilitation veröffentlicht werden konnte 11. Bei jeweils 32 in zwei Gruppen eingeteilten Patientinnen mit mindestens einer Wirbelkörperfraktur aufgrund einer postmenopausalen Osteoporose wurde die Wirkung dieser neuen Rückenorthese auf Körperhaltung, Muskelkraft und Lebensqualität im Rahmen eines geplanten „Crossover-Designs“ wissenschaftlich untersucht. Dabei trug die erste Gruppe die Orthese über sechs Monate und sollte danach ihre Hilfsmittel an die Teilnehmer der zweiten Gruppe abgeben. Dieses ursprünglich geplante Studiendesign konnte allerdings nicht vollständig durchgeführt werden, weil sich fast alle Teilnehmerinnen aus der ersten Gruppe – offensichtlich aufgrund der positiven Wirkung innerhalb der ersten Monate – weigerten, ihre Orthese wieder abzugeben. Nach Rücksprache mit der Ethikkommission, die diese Studie überwachte, wurde daraufhin aus ethischen Gründen beschlossen, die zweite Gruppe mit neuen Orthesen zu versorgen und die erste Gruppe über insgesamt ein Jahr weiter zu beobachten 12.
Nach Auswertung aller Ergebnisse zeigte sich, dass das Tragen dieser neu entwickelten Rückenorthese über sechs Monate zu einer Zunahme der Rückenmuskelkraft um 73 %, einer Zunahme der Bauchmuskelkraft um 56 % und einer Abnahme des Kyphosewinkels um 11 % führte. Außerdem nahm die Körperschwankung als Maß für das Sturzrisiko um 25 % ab und die Vitalkapazität als Parameter der Lungenfunktion um 7 % zu. Zudem wurde eine Abnahme des durchschnittlichen Schmerzes um 38 %, eine Zunahme des Wohlbefindens um 15 % und eine Abnahme der Limitationen im Alltag um 27 % beobachtet. Dabei waren alle Ergebnisse statistisch signifikant (p < 0,01) 13.
Nachdem insbesondere durch die französischen Zulassungsbehörden erhebliche Bedenken im Hinblick auf Studiendesign, ‑methodik und ‑auswertung geäußert worden waren, wurde es im Folgenden erforderlich, eine komplett neue Vergleichsstudie zwischen „Spinomed®“, „Spinomed active®“ und einer Kontrollgruppe zu konzipieren 14. Dabei wurden ambulante, sich selbst versorgende und über 60 Jahre alte Frauen per Zeitungsannoncen rekrutiert. Einschlusskriterien waren mindestens eine klinische osteoporoseassoziierte Wirbelkörperfraktur innerhalb der letzten sechs Monate und ein Kyphosewinkel von mindestens 60°. Der Kyphosewinkel wurde mittels Stereo-Photomorphometrie gemessen. Ausschlusskriterien waren Störungen des Knochenstoffwechsels sowie degenerative Wirbelsäulenerkrankungen. Zunächst wurden 1.386 interessierte Patientinnen einem Pre-Screening mit standardisierten Telefoninterviews unterzogen. Davon wurden 55 % (763 Patientinnen) zu einem Screening-Termin eingeladen. 322 Patientinnen wurden aufgrund von Laborwerten, die den Verdacht auf eine sekundäre Osteoporose aufkommen ließen, oder weil das Datum der Wirbelkörperfraktur(en) nicht exakt zu ermitteln war, von der Teilnahme ausgeschlossen. Dieses strenge Prozedere wurde gewählt, um den Zeitpunkt der Wirbelkörperfraktur möglichst genau auf sechs Monate eingrenzen zu können. Anschließend wurden die verbliebenen 108 Teilnehmerinnen in die Studie aufgenommen und durch ein unabhängiges Forschungsinstitut in drei Gruppen randomisiert, die später dann auch verblindet und voneinander unabhängig ausgewertet wurden. Dieses Vorgehen erlaubte, die methodischen Schwächen der ersten Studie von 2004 auszugleichen. Entsprechend den Ergebnissen der ersten Studie wurde als primärer Endpunkt die Änderung der isometrischen Rückenmuskelkraft gewählt, während zu den sekundären Endpunkten wiederum auch die isometrische Kraft der Abdominalmuskulatur, die Körpergröße, der Kyphosewinkel sowie Standgleichgewicht und Lungenfunktion zählten. Weiterhin wurden auch die Parameter der Lebensqualität wie Schmerzen, Einschränkungen der Alltagsaktivitäten und Wohlbefinden mittels Fragenbögen erfasst.
Die angewandten Messmethoden waren vergleichbar mit der ersten Studie: Zur Bestimmung der Rumpfmuskelkraft wurde das Gerät „DigiMax“ der Firma Mechatronic eingesetzt. Die Erfassung des Standgleichgewichts erfolgte nach dem „Sway-Meter-Prinzip“: Der thorakale Kyphosewinkel wurde dabei mittels dreidimensionaler Photomorphometrie am Rücken gemessen, während die Patientinnen in standardisierter Position (ohne Rückenorthese) in einem festgelegten Abstand zu einer computerisierten Kamera der Firma Jenoptik standen. Die Wirbelkörperfrakturen wurden anhand von Röntgenaufnahmen durch einen erfahrenen Radiologen dokumentiert 15. Die Patientinnen in den drei Gruppen waren durchschnittlich zwischen 69 und 72 Jahre alt, hatten bereits etwa zwei Wirbelkörperfrakturen erlitten und zwischen 8 und 9 cm an Körpergröße eingebüßt. Trotz dieser vor Studienbeginn bestehenden ausgeprägten und fortgeschrittenen Form der Osteoporose konnten durch das Tragen der beiden neu entwickelten Rückenorthesen bereits nach einer Studiendauer von sechs Monaten erhebliche Verbesserungen gegenüber der Kontrollgruppe signifikant nachgewiesen werden. Diese bestanden aus einer erheblichen Zunahme der Kraft in der Muskulatur des Rumpfes bei abnehmendem Kyphosewinkel sowie einer verbesserten Körperhaltung mit zunehmender Standsicherheit. Dies galt auch für Parameter der Lebensqualität wie Schmerzen und funktionelle Leistungseinschränkungen im Alltag.
Neuere Studien zu Rückenorthesen und Bandagen
Vogt und Mitarbeiter veröffentlichten 2006 in der Zeitschrift für Physikalische Medizin und Rehabilitation einen Beitrag unter dem Titel „Klinische mehrdimensionale Evaluation einer multifunktionalen Osteoporoseorthese“ 16. Dabei stellten die Autoren einen „Body“ mit luftgefüllten Rückenkissen vor („Osteomed®“), wobei durch Propriozeption eine vermehrte Aufrichtung erreicht werden sollte (Abb. 5). Dabei wurden 49 postmenopausale Frauen ohne Wirbelkörperfrakturen mit einer verminderten Knochendichte in eine Kontrollgruppe (N = 23) und eine Verumgruppe (N = 26) eingeteilt. Nach einer Tragezeit von einem Jahr ergab sich eine Dropout-Rate von 19 Teilnehmerinnen, wofür in der Arbeit keine Erklärung gegeben wurde. Der mittels eines Ultraschallverfahrens ermittelte Kyphosewinkel verminderte sich in der Verumgruppe von 3,1 ± 1,0° auf 2,5 ± 0,8°, während er in der Kontrollgruppe bei 2,9 ± 0,7° konstant blieb. Dieses Ergebnis war jedoch statistisch nicht signifikant 17).
In einer zweiten Studie derselben Arbeitsgruppe wurden 40 postmenopausale Frauen mit einem Durchschnittsalter von 65,9 ± 8,4 Jahren und einer vermindeten Knochendichte (DEXA-LWS < ‑2,5 SD) ohne Wirbelkörperfrakturen auf drei Behandlungsarme randomisiert: Die erste Gruppe erhielt die Bandage „Osteomed®“ mit luftgefüllten Rückenkissen; im zweiten Behandlungsarm wurden die Teilnehmerinnen mit dem gleichen Produkt, allerdings ohne luftgefüllte Rückenkissen, versorgt; die Probandinnen im dritten Behandlungsarm wurden nur beobachtet. Die im Verlauf der Studie durchgeführten Messungen der Körperhaltung mit einem dreidimensionalen Ultraschall-Topografie-System (Zebris® CMS 70) ergaben in der ersten Gruppe eine um 38 % verbesserte Aufrichtung, die in der zweiten Gruppe noch 21 % und in der Kontrollgruppe 15 % betrug. Dabei führten die Autoren der Studie die verbesserte Körperhaltung auf eine verbesserte „sensomotorische Stimulation“ der Muskulatur durch die mit Luft gefüllten Rückenkissen zurück. Kräfte im Bereich der Rückenmuskulatur wurden nicht gemessen und die Leistungsfähigkeit im Alltag nicht geprüft. Damit kann keine sichere Wirksamkeit bei Patienten mit manifester Osteoporose und Wirbelkörperfrakturen belegt werden 18.
Zwischenzeitlich wurden zahlreiche weitere Produkte entwickelt. Für einige dieser Produkte liegt jedoch kein Wirkungsnachweis im Rahmen einer klinischen Studie oder wenigstens eine Anwendungsbeobachtung vor. Valentin und Mitarbeiter untersuchten im Rahmen einer randomisierten, prospektiven Verlaufsstudie die Wirkung einer aktiven, flexiblen Rückenorthese („Spinomed III®“) auf die Kraft der Rückenmuskulatur, den Einfluss auf Rückenschmerzen sowie den Effekt auf die Leistungsfähigkeit im Alltag von postmenopausalen Frauen mit Wirbelkörperfrakturen bei Osteoporose 19. Hierzu wurden 60 Frauen mit einem Durchschnittsalter von 68,7 ± 4,5 Jahren in zwei Gruppeneingeteilt. Während die erste Gruppe über drei Monate zusätzlich zur medikamentösen Therapie der Osteoporose mit der Rückenorthese „Spinomed III®“ versorgt wurde, erhielt die zweite Gruppe anstatt der Rückenorthese eine kurze Anleitung und ein Übungsheft zur eigenständigen Durchführung einer für Osteoporose geeigneten Bewegungstherapie zu Hause. Zu Beginn und nach drei Monaten wurde die Kraft der Rückenstrecker mit einer eigens dafür entwickelten Methode mittels eines in der Hand gehaltenen Dynamometers gemessen 20. Dabei erfolgt die Messung nicht wie beim „DigiMax“-System am sitzenden, sondern am liegenden Patienten. Dazu werden die Probandinnen aufgefordert, ihren Oberkörper unter maximaler isometrischer Anspannung vorsichtig anzuheben. Diese isometrische Anspannung wird über ein Druckmesssystem dann direkt in Kräfte umgerechnet 21. Zur Bestimmung der Schmerzintensität wurde eine visuelle Analogskala eingesetzt und die funktionellen Einschränkungen sowie die Parameter der Lebensqualität mit dem Qualeffo-41-Fragebogen erfasst. Bereits nach einer Behandlungsdauer von einem Vierteljahr kam es zu einer Zunahme der Rückenmuskelkraft um 50 %, zu einer Schmerzreduktion um 33 % sowie zu einer Verbesserung der funktionellen Einschränkungen um 6,5 Score-Punkte, wobei all diese Veränderungen ein Signifikanzniveau von p < 0.01 erreichten. Die Autoren schlussfolgern aus ihren Ergebnissen, dass diese Rückenorthese bei Patienten mit osteoporoseassoziierten Wirbelkörperfrakturen dazu geeignet ist, über eine trainingsbedingte Zunahme der Rückenmuskulatur Schmerzen zu vermindern und dadurch auch die Leistungsfähigkeit im Alltag und die Lebensqualität zu verbessern 22.
In einer weiteren Studie verglichen Azadinia et al. die Wirkung zweier Methoden zur Verbesserung des posturalen Gleichgewichts bei über 60-jährigen Patienten mit Rundrückenbildung aufgrund multipler Wirbelkörperfrakturen bei Osteoporose 23. Hierzu wurden 36 Patienten zwischen 60 und 80 Jahren mit einem Kyphosewinkel nach Cobb von über 60° in zwei Versuchsarme aufgeteilt: Während die erste Gruppe mit der Rückenorthese „Spinomed®“ versorgt wurde, erhielt die zweite Gruppe das von Sinaki et al. entwickelte „Postural Training Support (PTS)“. Beim PTS handelt es sich um einen kleinen Rucksack, in den je nach Trainingszustand zunehmende Gewichte eingebracht werden, wodurch ein kontinuierliches Training der langen Rückenstrecker gewährleistet wird. In beiden „Trainingsgruppen“ wurde mittels Druckmessplatten beim stehenden Patienten das posturale Standgleichgewicht gemessen. In beiden Gruppen stellten sich bereits nach einer „Trainingsphase“ von drei Monaten gegenüber der Ausgangsmessung signifikante Verbesserungen hinsichtlich der posturalen Kontrolle ein. Unterschiede zwischen den beiden Systemen, also dem „Postural Training Support“ und der Rückenorthese „Spinomed®“, fanden sich jedoch nicht. Damit scheinen beide Methoden gleichermaßen geeignet, das Standgleichgewicht und damit möglicherweise auch das Sturz- und Frakturrisiko positiv zu beeinflussen 24.
In einer kürzlich veröffentlichten Studie verglichen Dionyssiotis und Mitarbeiter die Wirkungen der Rückenorthesen „Spinomed®“ und „Spinomed active®“ mit der oben beschriebenen Bandage „Osteomed®“, die aufgrund der fehlenden Rückenpelotte streng genommen nicht mehr der Definition einer Rückenorthese entspricht 25. 60 Frauen mit postmenopausaler Osteoporose und Wirbelkörperfrakturen (Durchschnittsalter 72 ± 8 Jahre) wurden jeweils mit einem der drei Hilfsmittel versorgt. Dabei handelte es sich um eine randomisierte, prospektive Studie, bei der jeweils die isometrische Rumpfmuskelkraft mit dem DigiMax-System, die Schmerzen und funktionellen Einschränkungen mit einer visuellen Analogskala sowie die Compliance über eine Beobachtungszeit von sechs Monaten untersucht wurden. Während es in den beiden Gruppen, die mit speziellen Osteoporose-Orthesen versorgt worden waren, zu einer signifikanten Zunahme sowohl der Rücken- als auch der Abdominalmuskulatur kam, änderten sich die Muskelkräfte in der Bandage-Gruppe gegenüber der Eingangsuntersuchung nicht. Ein ähnlicher Verlauf ergab sich auch bei der Auswertung der Skala für Schmerzen und funktionelle Einschränkungen, die sich in der Orthesen-Gruppe signifikant verbesserten, während sich in der Bandagen-Gruppe lediglich eine leichte und nicht signifikante Verminderung der Rückenschmerzen dokumentieren ließ. Entsprechend lag auch die Compliance bei einer Tragezeit von etwa zwei Stunden pro Tag für die Rücken-Orthesen-Gruppen bei nahezu 90 %, während sie in der Bandagen-Gruppe auf 50 % zurückging.
Fazit
Gegenüber den früher eingesetzten immobilisierenden und starren Rumpforthesen hat in der Therapie von Wirbelkörperfrakturen bei Osteoporose durch die Einführung neuer Osteoporose-Orthesen eine neue Ära begonnen, die eine deutliche Verbesserung der Behandlungsmöglichkeiten von Patienten mit akuten oder chronischen Rückenbeschwerden aufgrund osteoporosebedingter Frakturen mit sich gebracht hat. Dies macht sich für die Patienten insbesondere in einer Verbesserung ihrer Leistungsfähigkeit bei geringeren Schmerzen und einer erhöhten Lebensqualität bemerkbar, die auch zu einer Erhaltung der Lebensfreude dieser meist älteren Senioren beiträgt. Dabei sind die flexiblen Rückenorthesen ähnlich dem Konzept des von Sinaki und Mitarbeitern entwickelten „Postural Training Support (PTS)“ in einem erweiterten Sinne durchaus auch als Trainingsinstrumente zu verstehen. Durch eine kontinuierliche und be-schwerdeadaptierte Anpassung der Tragedauer gelingt es den meisten Patienten, ihre bei Osteoporose zumeist schwach ausgebildete Rückenmuskulatur zu einem körpereigenen „Muskelkorsett“ aufzubauen. Unter Berücksichtigung der derzeitigen wissenschaftlichen Studienlage im Sinne einer evidenzbasierten Medizin sollten derzeit nur Orthesen eingesetzt und verordnet werden, deren Wirksamkeit im Rahmen mehrerer klinischer Studien zweifelsfrei nachgewiesen werden konnte. Bandagen hingegen sind zur Behandlung osteoporoseassoziierter Wirbelkörperfrakturen angesichts der derzeitigen Studienlage möglicherweise nur bedingt geeignet.
Interessenkonflikt
Der Autor hat für die Durchführung klinischer Studien und für Vortragstätigkeiten Honorare der Bayreuther Firma Medi erhalten.
Der Autor:
Dr. med. Michael Pfeifer
Institut für Klinische Osteologie
Klinik „Der Fürstenhof“
Am Hylligen Born 7
31812 Bad Pyrmont
iko_pyrmont@t‑online.de
Begutachteter Beitrag/reviewed paper
Pfeifer M. Zur Bedeutung von Rückenorthesen in der Osteoporose-Therapie. Orthopädie Technik, 2018; 69 (4): 58–64
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Ettinger B, Black DM, Nevitt MC, et al. Contribution of vertebral deformities to chronic back pain and disability. The Study of Osteoporotic Fractures Research Group. J Bone Miner Res, 1992; 7: 449–456
- Sinaki M. Musculoskeletal challenges of osteoporosis. Aging, 1998; 10: 249–262
- Schlaich C, Minne HW, Bruckner T, et al. Reduced pulmonary function in patients with spinal osteoporotic fractures. Osteoporos Int, 1998; 8: 261–267
- Begerow B, Pfeifer M, Pospeschill M, et al. Time since vertebral fracture: an important variable concerning quality of life in patients with postmenopausal osteoporosis. Osteoporos Int, 1999; 10: 26–34
- Feurer E, Chapurlat R. Emerging drugs for osteoporosis. Expert Opin Emerg Drugs, 2014; 19: 385–395
- Pfeifer M, Begerow B, Minne HW. Vitamin D status, body sway, trunk muscle strength, falls and fractures among 237 postmenopausal women with osteoporosis. Exp Clin Endocrinol Diabetes, 2001; 109: 87–92
- Sinaki M, Itoi E, Wahner H, et al. Stronger back muscles reduce the incidence of vertebral fractures: a prospective 10 year follow-up of postmenopausal women. Bone, 2002; 30: 836–841
- Pfeifer M, Sinaki M, Geusens P, et al. Musculoskeletal rehabilitation in osteoporosis: a review. J Bone Miner Res, 2004; 19: 1208–1214
- Francis RM, Aspray TJ, Hide G, Sutcliffe AM, Wilkinson P. Back pain in osteoporotic vertebral fractures. Osteoporos Int, 2008; 19: 895–903
- Pfeifer M, Hinz C, Minne HW. Rehabilitation bei Osteoporose. Osteologie, 2007; 16: 270–278
- Pfeifer M, Begerow B, Minne HW. Effects of a new spinal orthosis on posture, trunk strength, and quality of life in women with postmenopausal osteoporosis. Am J Phys Med Rehabil, 2004; 63: 177–186
- Pfeifer M, Begerow B, Minne HW. Effects of a new spinal orthosis on posture, trunk strength, and quality of life in women with postmenopausal osteoporosis. Am J Phys Med Rehabil, 2004; 63: 177–186
- Pfeifer M, Begerow B, Minne HW. Effects of a new spinal orthosis on posture, trunk strength, and quality of life in women with postmenopausal osteoporosis. Am J Phys Med Rehabil, 2004; 63: 177–186
- Pfeifer M, Kohlwey L, Begerow B, Minne HW. Effects of two newly developed spinal orthoses on trunk muscle strength, posture, and quality of life in women with postmenopausal osteoporosis. Am J Phys Med Rehabil, 2011; 90: 805–815
- Pollähne W, Pfeifer M, Minne HW. Frakturen bei Osteoporose: Wie sind sie zu erkennen? Osteologie, 2007; 16: 270–279
- Vogt L, Hildebrandt HD, Brettmann K, Fischer M, Banzer W. Clinical multidimensional evaluation of a multifunctional osteoporosis-orthosis. Phys Med Rehab Kuror, 2006; 16: 1–8
- Vogt L, Hildebrandt HD, Brettmann K, Fischer M, Banzer W. Clinical multidimensional evaluation of a multifunctional osteoporosis-orthosis. Phys Med Rehab Kuror, 2006; 16: 1–8
- Vogt L, Hübscher M, Brettmann K, Banzer W, Fink M. Postural correction by osteoporosis-orthosis (Osteo-med): a randomized, placebo-controlled trial. Prosthet Orthot Int, 2008; 32: 103–110
- Valentin GH, Pedersen LN, Maribo T. Wearing an active spinal orthosis improves back extensor strength in women with osteoporotic vertebral fractures. Prosthet Orthot Int, 2014; 38: 232–238
- Valentin GH, Maribo T. Hand-held dynamometry fixated with a tripod is reliable for assessment of back extensor strength in women with osteoporosis. Osteoporos Int, 2014; 25: 2143–2149
- Valentin GH, Maribo T. Hand-held dynamometry fixated with a tripod is reliable for assessment of back extensor strength in women with osteoporosis. Osteoporos Int, 2014; 25: 2143–2149
- Valentin GH, Pedersen LN, Maribo T. Wearing an active spinal orthosis improves back extensor strength in women with osteoporotic vertebral fractures. Prosthet Orthot Int, 2014; 38: 232–238
- Azadina F, Kamyab M, Behtash H, Maroufi N, Larijani B. The effects of two spinal orthoses on balance in elderly people with thoracic kyphosis due to osteoporosis. Prosthet Orthot Int, 2013; 37: 404–410
- Valentin GH, Pedersen LN, Maribo T. Wearing an active spinal orthosis improves back extensor strength in women with osteoporotic vertebral fractures. Prosthet Orthot Int, 2014; 38: 232–238
- Dionyssiotis Y, Trovas G, Thoma S, Lyritis G, Papaioannou N. Prospective study of spinal orthoses in women. Prosthet Orthot Int, 2015; 39 (6): 487–495