Bei einem Drittel aller Patienten verbleiben anhaltende Defizite nach einem Schlaganfall; 20 % dieser Patienten mit Defiziten sind jünger als 60 Jahre 1 2. Diese Zahlen stellen eine Herausforderung für die Betreuung von Patienten nach einem Schlaganfall dar. So haben derzeit nur 20 % aller Patienten nach einem Schlaganfall in Deutschland Zugang zu leitliniengerechter Versorgung nach Entlassung aus dem klinischen Setting 3. Das Start-up Rewellio möchte mit seiner App als Medizinprodukt helfen, diese Lücke zu verkleinern. Ein interdisziplinäres Team hat es sich dabei zum Ziel gesetzt, die Therapie nach einem Schlaganfall neu zu gestalten. Ein repetitives Training soll an die App ausgelagert und Patienten im Eigentraining gestärkt und unterstützt werden. Dadurch soll gemeinsam mit den Therapeuten vor Ort die individuelle Versorgung optimiert werden.
Einleitung
Patienten nach einem Schlaganfall werden oft nach der ersten intensiven Rehabilitationsphase ins häusliche Umfeld und in die therapeutische Nachversorgung zu Hause entlassen. Der Wechsel von einer hochfrequenten Therapie im stationären Bereich zu ein bis zwei Stunden Therapie pro Woche im häuslichen Umfeld ist jedoch ungünstig – die wissenschaftliche Evidenz spricht für ein hochfrequentes, intensives und repetitives Training 4. Zudem stellt der emotionale Transfer vom „Behandelt werden“ zum „eigenverantwortlichen Trainieren“ eine große Herausforderung dar, bietet andererseits aber auch großes Potenzial für Patienten nach einem Schlaganfall 5. Studien wie die von Luker et al. bestätigen den Wunsch von Patienten nach mehr Autonomie und aktiver Teilhabe am Rehabilitationsprozess 6. Es sollte aber nicht die alleinige Aufgabe der Patienten sein, die Motivation über den gesamten Zeitraum der Rehabilitation und darüber hinaus aufrechtzuerhalten.
Vielmehr sollte die Eigenverantwortung durch Therapeuten und Angehörige unterstützt werden. Zur Qualitätssicherung und zur Gewährleistung therapeutischer Standards dienen Leitlinien, die evidenzbasierte Ansätze hinsichtlich Therapieintensität und ‑dauer umfassen. Für die poststationäre Phase nach einem Schlaganfall geben mehrere internationale Leitlinien 7 8 einen interdisziplinären Zugang zur Behandlung und Betreuung von Patienten vor. So sieht beispielsweise die aktuelle S2k-Leitlinie „Rehabilitation von sensomotorischen Störungen“ der Deutschen Gesellschaft für Neurologie (DGN) eine therapeutische Versorgung weit über die Akutphase hinaus vor 9. Die Leitlinie „Schlaganfall“ der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) wird derzeit überarbeitet; sie gab zuletzt 30 bis 60 Minuten Ergotherapie sowie Physiotherapie wöchentlich vor 10. In der Realität ist eine ganzheitliche interdisziplinäre Versorgung über den stationären Aufenthalt hinaus jedoch derzeit kaum umsetzbar: Einerseits stellen der Zugang zu therapeutischer Versorgung und die Notwendigkeit einer maximalen Motivation und eines maximalen Aufwands potenzielle Hindernisse für Patienten dar. Andererseits leidet die Qualität therapeutischer Interventionen sowohl unter mangelndem interdisziplinärem Austausch als auch unter der fehlenden Messbarkeit und Überprüfung des Therapiefortschritts. Hinzu kommt der Aspekt, dass auch die allgemeine Versorgung eine Herausforderung darstellt: In Deutschland konnte beispielsweise in den letzten 20 Jahren ein Rückgang von Investitionen ins Rehabilitationssystem beobachtet werden 11. Viel zu oft fehlt eine umfangreiche und ausreichende Therapie für Patienten nach einem Schlaganfall. Hausbesuche werden oft nicht angeboten, und Wartelisten sind lang. Kommen Therapeuten ins Haus, so beträgt die vereinbarte Frequenz in den meisten Fällen nur einmal pro Woche. Ein bis zwei Stunden Therapie pro Woche mit dem Therapeuten sind aber insbesondere für Patienten nach einem Schlaganfall zu wenig 12.
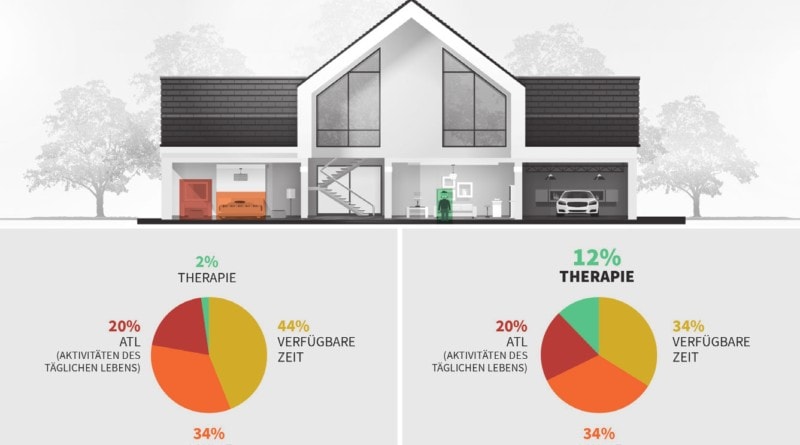
In der Literatur wird eine signifikante Verbesserung des Zustands nach einem Schlaganfall bei optimaler Auswahl der Therapiemittel sowie einer Erhöhung der Therapieintensität um mindestens 240 % beschrieben. Dabei geht man allerdings bereits von einer Intensität von fünfmal wöchentlich 45 Minuten aus. Telemedizin und Übungsprogramme zur häuslichen Anwendung bieten zwar eine optimistische Alternative. Dazu benötigen Patienten jedoch ein geeignetes Werkzeug, umfassende Unterstützung und viel Motivation 13 14. Nur ein individuell angepasstes und effektives Eigentraining kann auch tatsächlich für umfangreiche Fortschritte sorgen. In diesem Zusammenhang zeigen Studien, dass durch den Einsatz von VR-Anwendungen eine Steigerung der Aktivitätsgrade bei Heimübungen um 10 % im Vergleich zu therapeutischem Eigentraining erzielt werden kann 15. Die im Herbst 2019 gestartete E‑Health-Initiative in Deutschland eröffnet Chancen für Gesundheitsversorger im digitalen Bereich. Vor diesem Hintergrund und um entsprechende Lösungen zu entwickeln, wurde 2017 das Start-up Rewellio gegründet. Dabei lautete das Ziel nicht, Therapeuten zu ersetzen, sondern eine qualitativ hochwertige, umfassende und interdisziplinäre Trainingsmöglichkeit für Patienten nach einem Schlaganfall als Zusatz zur konventionellen Therapie zu schaffen. Bereits eine Steigerung von 2 % auf 12 % der wöchentlichen Zeitressourcen für Therapie oder aktiven Gebrauch des mehr betroffenen Arms (Abb. 1) kann sowohl eine signifikante Verbesserung der motorischen Fähigkeiten als auch der Teilhabe für Patienten bedeuten 16.
Das Potenzial von Spielen und spielartigem Training in der Neurorehabilitation ist bekannt. Die Umsetzung dieser in den Leitlinien empfohlenen Strategie ist Basis für viele Anwendungen im Rahmen der hier vorgestellten App 17. Eine zielführende Rehabilitation nach einem Schlaganfall erfordert eine umfassende Zusammenarbeit und Koordination aller Beteiligten: Therapeuten, Ärzte, Angehörige und Patienten. Nur der gemeinsame Einsatz und die Festlegung relevanter Ziele bieten optimale Voraussetzungen für Verbesserungen auf Funktions- und Partizipationsebene 18.
Häusliche Therapie per App
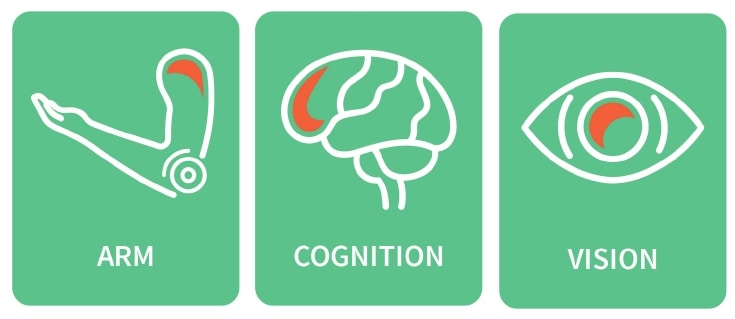
Das Hauptproblem, das die Autoren und Entwickler der App bei der häuslichen Therapie beobachteten, war die unzureichende Ausschöpfung der eigenen Ressourcen der Patienten sowie eine mangelnde Unterstützung in der „Extremsituation Schlaganfall“. Die App „Rewellio“ (Rewellio GmbH, Bad Ischl, Österreich) ermöglicht als zertifiziertes Medizinprodukt ein eigenständiges tabletgestütztes Training für die Bereiche „visuelle Funktionen“, „Bewegungsvorstellung“ der oberen Extremität sowie „kognitives Training“ (Abb. 2).
Kombiniert mit der VR-Brille „Oculus Quest“ (Oculus, Irvine/Kalifornien, USA) und entsprechenden „Handcontrollern“ erlaubt die App eine motorische Therapie in einer Virtuellen Realität („virtual reality“, VR). Die App ist für Smartphones bzw. Tabletcomputer ab den Betriebssystemen Android 7 oder iOS 11 verfügbar. Nach Ablauf einer 30-Tage-Testversion kann „Rewellio“ im Abonnement gegen eine monatliche Zahlung genutzt werden. Eine spezielle Version mit Erweiterungen wie Assessments und Vernetzungsfunktionen steht Therapeuten gratis zur Verfügung.
Basisinhalte der App sind evidenzbasierte Therapieverfahren wie Motorisches Lernen, Constraint-Induced Movement Therapy (CIMT) und Spiegeltherapie. Kernaspekte dieser Verfahren wie die Aktivierung von Spiegelneuronen und repetitives Training werden von Anfang an in die Entwicklung neuer Übungen integriert. Durch ein automatisiertes maschinelles Lernen im Hintergrund werden die Übungen in der App stufenlos und individuell an die Patienten angepasst 19 . Der Patient selbst entscheidet jedoch gemeinsam mit den Betreuungspersonen über die individuelle Ausrichtung des Trainings.
Die App „Rewellio“ ermöglicht somit eine umfassende und individualisierte Therapie. Training ist damit nicht nur auf der Funktionsebene, sondern auch im globalen Kontext der Partizipation möglich. Durch eine angepasste Steigerung der Anforderungen können verschiedene Funktionen in einem Training kombiniert erarbeitet werden. Dadurch entstehen alltagsnahe Herausforderungen wie das Suchen und Greifen nach Objekten im Raum. Verschiedene Module erlauben einen gezielten Fokus auf das individuelle Training. Die App verfolgt dabei einen ganzheitlichen Rehabilitationsansatz, indem sie häufig auftretende Symptome bei Schlaganfall-Patienten behandelt, beispielsweise Arm- und Handlähmungen sowie kognitive oder Seh- und Sprachstörungen.
Virtual Reality (VR) – Trainieren mit dem Avatar
Einschlägige Studien der letzten Jahre betonen den motivierenden spielerischen Ansatz von VR in der Rehabilitation 20 21 22. Durch „Rewellio“ und die VR-Brille „Oculus Quest“ wird die Verlagerung des repetitiven Trainings in einen reizarmen Raum ermöglicht. Im virtuellen Raum sind für den Patienten nur noch trainingsrelevante Dinge sichtbar. Unter der Supervision eines Laien (ein Angehöriger oder eine Betreuungsperson; Abb. 3) zur Steuerung der App sowie zur Absicherung der Umgebung kann so spielerisch mit dem sogenannten Avatar (Abb. 4), einer Grafikfigur als virtuellem Therapeuten, trainiert werden. Die Objektplatzierung im virtuellen Raum wird individuell an die jeweiligen Fähigkeiten angepasst. Auch Aspekte wie „erlernter Nichtgebrauch“ einer Hand werden durch gezieltes Setzen und Hemmen von Reizen miteinbezogen. So wird zum Beispiel an der Funktion der Hand, aber auch am tatsächlichen Einsatz der Hand im Alltag gearbeitet. Spielerisch kann der aktive Einsatz der mehr betroffenen oberen Extremität mittels gezielter Reizsetzung und Fokussierung auf die Aufgabe und nicht auf nur eine Bewegung erarbeitet werden (Abb. 5). Der derzeitige Fokus der VR-Übungen bei der Nutzung von „Rewellio“ liegt auf vier Aspekten:
- der Erweiterung des aktiven Greifraums durch gezieltes Platzieren von Objekten im virtuellen Raum,
- dem vermehrten Einsatz der stärker betroffenen Extremität,
- der Exploration im Allgemeinen sowie
- sdem Ziel, das repetitive Training durch Lob und durch einen spielerischen Ansatz motivierend zu gestalten.
Überblick über die persönliche Trainingssituation per „Dashboard“
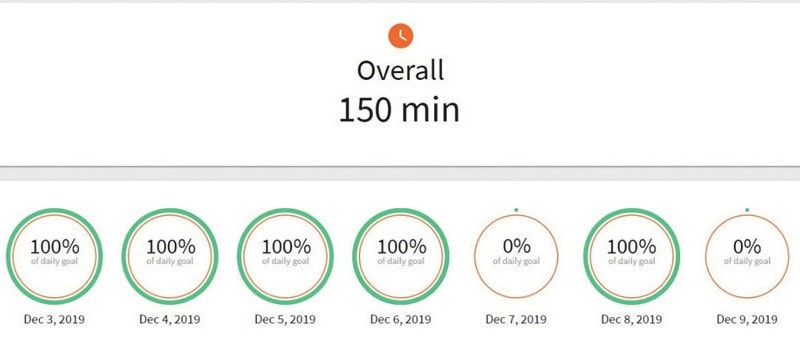
Im sogenannten Dashboard (Abb. 6) werden die bei den Übungen gewonnenen rehabilitationsrelevanten Daten grafisch aufbereitet. Der Nutzer kann anhand dessen seine Fortschritte überprüfen. Dies kommt der Therapie zugute, denn eine adäquate Selbstwirksamkeit und das Übernehmen von Verantwortung für den Rehabilitationsprozess stellen häufig die größten Herausforderungen für Patienten und ihre Angehörigen dar. Individuelle Copingstrategien zur Verarbeitung des Schlaganfalls sind völlig normal und legitim 23. Es kommt jedoch darüber hinaus darauf an, die Fortschritte zu objektivieren, um sie nachvollziehbar dokumentieren zu können. Daher besteht der Zweck des Dashboards zum einen darin, die persönlichen Fähigkeiten aufzuzeigen und die Motivation hoch zu halten.Zum anderen werden Fortschritte aufgezeichnet und messbar gemacht. Für die betreuenden Therapeuten sind darüber hinaus zusätzliche Assessments freigeschaltet, die ergo- und physiotherapeutisch eine übergreifende Verlaufsdokumentation ermöglichen.
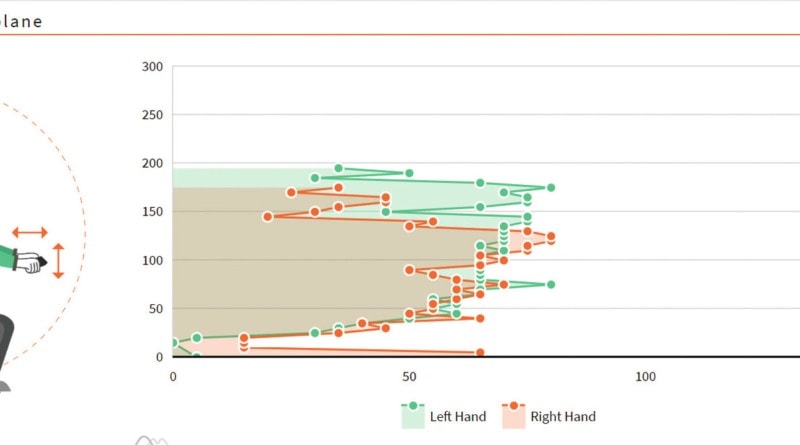
Die laufende Auswertung und Aufzeichnung der Bewegungsdaten ermöglicht eine individuelle Anpassung und eine stufenlose Graduierung der einzelnen Übungen. Als Nebeneffekt können diese Daten zum Beispiel auch Verbesserungen hinsichtlich des Greifraums aufzeigen (Abb. 7).
Motivation ist einer der größten Motoren – daher soll diese durch Meilensteine und Lob durch den Avatar in den Übungen mittels der App gefördert werden (Abb. 8).
Technische Voraussetzungen
Als zertifiziertes Medizinprodukt ist die App „Rewellio“ derzeit in Europa, den USA, Kanada und Australien zugelassen und mittels Downloads für Tabletcomputer sowie Smartphones mit den Betriebssystemen iOS bzw. Android erhältlich. Um die Leistung und Qualität der elektronischen Geräte zu gewährleisten, integriert „Rewellio“ verfügbare Unterhaltungselektronik. Die Hardware – Tabletcomputer oder Smartphone – wird durch die App mit der Oculus-Quest-VR-Brille verbunden und ermöglicht so ein eigenständiges Training ohne Therapeuten.
Praktische Anwendung
Im Zuge der Entwicklung stellte sich die Frage, inwiefern Patienten nach einem Schlaganfall mit einem Durchschnittsalter von über 60 Jahren eine Therapie mit einer VR-Brille akzeptieren. Gemeinsam mit dem Neurologischen Therapiezentrum Gmundnerberg (Oberösterreich) hat der Hersteller daher eine interne Anwenderstudie durchgeführt. Die Studie ergab, dass VR als Technologie in der Therapie durchaus auch in dieser Altersgruppe anwendbar ist. Die Befragten bekundeten zudem ein deutliches Interesse an innovativen Lösungen für die Heimtherapie. Auf der Grundlage evidenzbasierter Therapieinterventionen wie Bewegungsvorstellung, motorisches Lernen, Aspekte aus der Spiegeltherapie und CIMT wurde die App zudem als Medizinprodukt zugelassen. Um einen optimalen und patientennahen Fortschritt der Entwicklung zu gewährleisten, werden aktuell Pilotkunden sowohl im ambulanten als auch im stationären Setting versorgt – derzeit testen 20 Kliniken in Deutschland, Österreich, Großbritannien und den USA die App.
Erste Rückmeldungen zeigen, dass Patienten von ihrem tatsächlichen Armeinsatz in der Virtuellen Realität positiv überrascht sind. So wird zum Beispiel in der Bewegungsanalyse die subjektive Wahrnehmung des eigenen Könnens einerseits und des tatsächlichen Bewegungsausmaßes andererseits relativiert. Patienten beschreiben in diesem Zusammenhang ihre Überraschung über ihre tatsächlichen motorischen Fähigkeiten. Alte „Glaubenssätze“ wie „Die Hand kann nichts!“ können auf diese Weise durchbrochen werden. Studien zur Evidenz einer Therapie per „Rewellio“ sind für 2020 und 2021 in Kooperation mit Klinikpartnern geplant.
Fazit
Die derzeitige Versorgungslage nach der Entlassung von Patienten aus dem klinischen Setting nach einem Schlaganfall stellt eine Herausforderung dar. Die Digitalisierung kann in diesem Zusammenhang Lösungen anbieten. Deutschland positioniert sich mit der E‑Health-Initiative als Vorreiter für digitale Versorgungsstrategien. Die derzeit erhältliche App „Rewellio“ wird im Jahr 2020 laufend ausgebaut und optimiert. Als ganzheitlicher Therapieansatz soll die App Therapeuten unterstützen und Patienten im Rehabilitationsprozess fördern.
Interessenkonflikt
Die Autorin ist Mitarbeiterin der Firma Rewellio GmbH.
Die Autorin:
Birgit Tevnan, MSc
Clinical Specialist / Rewellio GmbH
Technoparkstraße 3/16
A‑4820 Bad Ischl
Österreich
birgit@rewellio.com
Begutachteter Beitrag/reviewed paper
Tevnan B. Therapieunterstützung beim Eigentraining von Patienten nach Schlaganfall mittels App und Virtual Reality. Orthopädie Technik. 2020; 71 (3): 52–56
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Katan M, Luft A. Global Burden of Stroke. Seminars in Neurology, 2018; 38 (2), 208–211. <a href=“https://doi.org/10.1055/s‑0038–1649503”>https://doi.org/10.1055/s‑0038–1649503</a>
- Heuschmann P, Endres M, Villringer A, Röther J, Wagner M, Busse O, Berger K, Kolominsky-Rabas P. Schlaganfallhäufigkeit und Versorgung von Schlaganfallpatienten in Deutschland. Aktuelle Neurologie, 2010; 37 (7), 333–340. <a href=“https://doi.org/10.1055/s‑0030–1248611”>https://doi.org/10.1055/s‑0030–1248611</a>
- Peschke D, Kohler M, Schenk L, Kuhlmey A. Physio- und ergotherapeutische Versorgungsverläufe bei Schlaganfallbetroffenen – von der Akut- über die Rehabilitationsbehandlung bis zur ambulanten Heilmittelversorgung. Das Gesundheitswesen, 2014; 76 (2), 79–85. <a href=“https://doi.org/10.1055/s‑0033–1337997”>https://doi.org/10.1055/s‑0033–1337997</a>
- Veerbeek JM, van Wegen E, van Peppen R, van der Wees PJ, Hendriks E, Rietberg M, Kwakkel G. What Is the Evidence for Physical Therapy Poststroke? A Systematic Review and Meta-Analysis. PLoS ONE, 2014; 9 (2), e87987. https://doi.org/10.1371/journal.pone.0087987
- Warner G, Packer T, Villeneuve M, Audulv A, Versnel J. A systematic review of the effectiveness of stroke self-management programs for improving function and participation outcomes: self-management programs for stroke survivors. Disability and Rehabilitation, 2015; 37 (23): 2141–2163. https://doi.org/10.3109/09638288.2014.996674
- Luker J, Lynch E, Bernhardsson S, Bennett L, Bernhardt J. Stroke Survivors’ Experiences of Physical Rehabilitation: A Systematic Review of Qualitative Studies. Archives of Physical Medicine and Rehabilitation, 2015; 96 (9), 1698–1708.e10. https://doi.org/10.1016/j.apmr.2015.03.017
- Deutsche Gesellschaft für Neurologie e. V. (DGN). S2K-Leitlinie „Rehabilitation von sensomotorischen Störungen“ (AWMF-Leitlinienregister Nr. 030–123). Stand: 06.11.2017, gültig bis 05.11.2020. https://www.awmf.org/uploads/tx_szleitlinien/030–123l_S2k_Rehabilitation_sensomotorische_St%C3%B6rungen_2018-04.pdf (Zugriff am 03.02.2020)
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). S3-Leitlinie „Schlaganfall“ (AWMF-Leitlinienregister Nr. 053011). Stand: 31.10.2012 (in Überarbeitung), gültig bis 31.07.2016. https://www.awmf.org/uploads/tx_szleitlinien/053–011k_S3_Schlaganfall_2014-03-abgelaufen.pdf (Zugriff am 03.02.2020)
- Deutsche Gesellschaft für Neurologie e. V. (DGN). S2K-Leitlinie „Rehabilitation von sensomotorischen Störungen“ (AWMF-Leitlinienregister Nr. 030–123). Stand: 06.11.2017, gültig bis 05.11.2020. https://www.awmf.org/uploads/tx_szleitlinien/030–123l_S2k_Rehabilitation_sensomotorische_St%C3%B6rungen_2018-04.pdf (Zugriff am 03.02.2020)
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). S3-Leitlinie „Schlaganfall“ (AWMF-Leitlinienregister Nr. 053011). Stand: 31.10.2012 (in Überarbeitung), gültig bis 31.07.2016. https://www.awmf.org/uploads/tx_szleitlinien/053–011k_S3_Schlaganfall_2014-03-abgelaufen.pdf (Zugriff am 03.02.2020)
- Reuther P. Versorgungsbedarf und tatsächliche Versorgung neurologischer Patienten. Neuroreha, 2011; 3 (3): 120–124. https://doi.org/10.1055/s‑0031–1287636
- Peschke D, Kohler M, Schenk L, Kuhlmey A. Physio- und ergotherapeutische Versorgungsverläufe bei Schlaganfallbetroffenen – von der Akut- über die Rehabilitationsbehandlung bis zur ambulanten Heilmittelversorgung. Das Gesundheitswesen, 2014; 76 (2), 79–85. https://doi.org/10.1055/s‑0033–1337997
- Schneider EJ, Lannin NA, Ada L, Schmidt J. Increasing the amount of usual rehabilitation improves activity after stroke: a systematic review. Journal of Physiotherapy, 2016; 62 (4), 182–187. https://doi.org/10.1016/j.jphys.2016.08.006
- Cramer SC, Dodakian L, Le V, See J, Augsburger R, McKenzie A et al.; National Institutes of Health StrokeNet Telerehab Investigators. Efficacy of Home-Based Telerehabilitation vs In-Clinic Therapy for Adults after Stroke: A Randomized Clinical Trial. JAMA Neurology, 2019; 76 (9): 1079– 1087. https://doi.org/10.1001/jamaneurol.2019.1604
- Brunner I, Skouen JS, Hofstad H, Aßmuss J, Becker F, Pallesen H, Thijs L, Verheyden G. Is upper limb virtual reality training more intensive than conventional training for patients in the subacute phase after stroke? An analysis of treatment intensity and content. BMC Neurology, 2016; 16 (1), 1–7. https://doi.org/10.1186/s12883-016‑0740‑y
- Platz T, Schmuck L, Roschka S. Dosis-Wirkungs-Beziehung bei der Behandlung der oberen Extremität nach Schlaganfall. Neurol Rehabil, 2017; 23 (1): 45–52
- Band GPH, Basak C, Slagter HA, Voss MW. Editorial: Effects of Game and Game-Like Training on Neurocognitive Plasticity. Frontiers in Human Neuroscience, 2016; 10 (4): 765–777. https://doi.org/10.3389/fnhum.2016.00123
- Winstein CJ, Stein J, Arena R, Bates B, Cherney LR, Cramer SC, Deruyter F, Eng JJ, Fisher B, Harvey RL, Lang CE, MacKay-Lyons M, Ottenbacher KJ, Pugh S, Reeves MJ, Richards LG, Stiers W, Zorowitz RD; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Quality of Care and Outcomes Research. Guidelines for Adult Stroke Rehabilitation and Recovery. Stroke, 2016; 47 (6): e98–e169. https://doi.org/10.1161/STR.0000000000000098
- Barzel A, Ketels G, Stark A, Tetzlaff B, Daubmann A, Wegscheider K, van den Bussche H, Scherer M. Home-based constraint-induced movement therapy for patients with upper limb dysfunction after stroke (HOMECIMT): a cluster-randomised, controlled trial. The Lancet Neurology, 2015; 14 (9): 893–902. https://doi.org/10.1016/S1474-4422(15)00147–7
- Keshner EA, Fung J. The quest to apply VR technology to rehabilitation: tribulations and treasures. Journal of Vestibular Research, 2017; 27 (1): 1–5. https://doi.org/10.3233/VES-170610
- Dockx K, Bekkers EM, Van den Bergh V, Ginis P, Rochester L, Hausdorff JM, Mirelman A, Nieuwboer A. Virtual reality for rehabilitation in Parkinson’s disease. Cochrane Database of Systematic Reviews, 2016; (12). https://doi.org/10.1002/14651858.CD010760.pub2
- Yasuda K, Muroi, D, Ohira M, Iwata H. Validation of an immersive virtual reality system for training near and far space neglect in individuals with stroke: a pilot study. Topics in Stroke Rehabilitation, 2017; 24 (7): 533–538. https://doi.org/10.1080/10749357.2017.1351069
- Theadom A, Rutherford S, Kent B, McPherson K. The process of adjustment over time following stroke: A longitudinal qualitative study. Neuropsychological Rehabilitation, 2019; 29 (9): 1464–1474. https://doi.org/10.1080/09602011.2018.1440609