Einleitung
Schon seit Jahrhunderten erfolgt die Rehabilitation nach Amputation einer Gliedmaße zumeist mittels unterschiedlicher, am Restweichteil befestigter sogenannter Schaftprothesen. Diese den Stumpf umfassenden Köcher werden u. a. mittels Riemen, Haftreibung, Linern oder Vakuumsuspension in der gewünschten Position gehalten. Um Passgenauigkeit und möglichst hohen Tragekomfort zu erreichen, sind die Betroffenen auf eine enge Zusammenarbeit mit ihrem Orthopädie-Techniker angewiesen; unterschiedliche Alltagssituationen können dabei unterschiedliche Schaftprothesen notwendig werden lassen.
Trotz der im Laufe der Zeit durch neue Materialien und verbesserte Technik immer weiter optimierten Verfahren bleiben für manche Patienten allfällige Stumpfprobleme bestehen. Dabei können Hautirritationen wie Druckstellen und Ulzerationen, störende Narbenbildungen, eine für die Befestigung zu kurze Reststumpflänge oder beidseitige Amputationen Gründe dafür sein, dass auf das Gehen und Stehen letztlich verzichtet und dauerhaft auf einen Rollstuhl zurückgegriffen werden muss. Zudem sind störende Geruchsbildung durch vermehrtes Schwitzen, die Unhandlichkeit beim An- und Ausziehen der Prothesen oder Schmerzen vor allem beim Sitzen auf der harten Schaftkante häufig angeführte Probleme, die einer zufriedenstellenden Rehabilitation im Wege stehen.
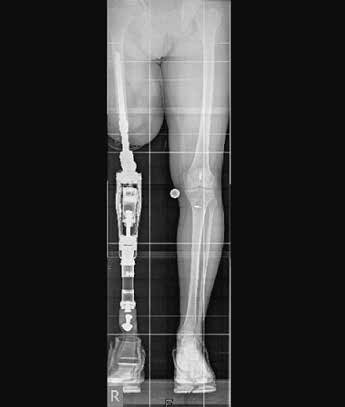
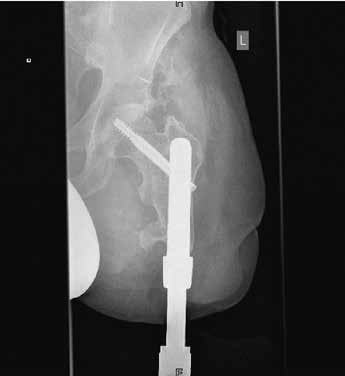
Seit über 10 Jahren gibt es in Deutschland eine mittlerweile auf langjähriger Erfahrung basierende alternative Versorgungsmöglichkeit zur Schaftprothese nach Ober- und Unterschenkelamputation. Dabei handelt es sich um die sogenannte Endo-Exo-Versorgung, eine den Restknochen als Verankerung nutzende operative Herangehensweise. In einem zweigeteilten chirurgischen Verfahren wird der Prothesenstiel zunächst in den Knochen eingebracht und die Haut im Anschluss wieder verschlossen. Nach einer Einheilungszeit (Osseointegration) von ca. 6 Wochen wird dann während eines zweiten Eingriffs ein sogenanntes Stoma geschaffen, welches dazu dient, ein Brückenmodul an das im Knochen liegende Implantat anzudocken und nach außen zu leiten. An dieses Modul kann dann die äußere Prothetik mitsamt künstlichen Knie- bzw. Fußgelenken angebracht werden. Die dem Verfahren innewohnende stabile Verbindung von Körper und Prothese sowie der anatomiegerechte Wiederaufbau der Körperachse hat dabei die Überwindung der o. g. Schaftprothesenproblematik zum Ziel und soll den Betroffenen ein Leben möglichst nahe dem eines Unbeeinträchtigten ermöglichen (Abb. 1).
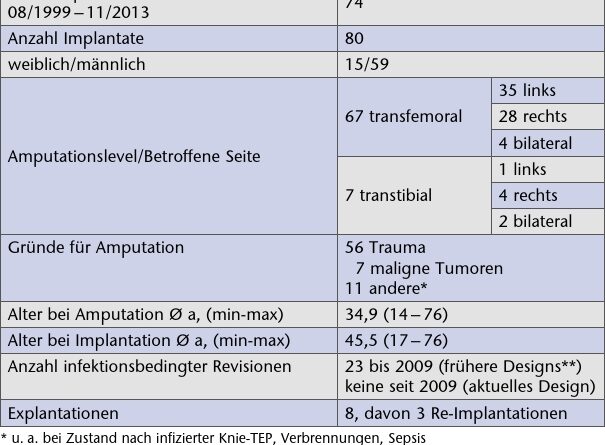
Über die Geschichte der Osseointegration 1 2 3, die Entwicklung der Endo-Exo-Prothese 4 5 6, ihre Weiterentwicklung und die chirurgischen Operationsschritte 7 8 sowie entsprechende Statistiken und Fallzahlen 9 ist in der deutsch- und englischsprachigen Literatur mittlerweile ausreichend berichtet worden, um die Legitimation der Versorgung trotz des ihr innewohnenden Operations- und Infektionsrisikos nachzuweisen 10. In dieser Zeitschrift erschien zuletzt im Mai 2011 ein Übersichtsartikel über die bis dahin vorliegenden Ergebnisse des in Lübeck operierten Patientenguts 11. Mittlerweile wurden in diesem Zentrum 74 Patientinnen und Patienten versorgt; ihre Basisdaten finden sich in Tabelle 1.
Durch statistische Analysen kann dabei zwar der Versuch unternommen werden, die Vor- und Nachteile einer neuen Versorgung zu beschreiben, jedoch bleiben Umgang und Alltagsgestaltung der Betroffenen immer eine subjektive Erfahrung, die sich anhand statistischer Auswertungen nur ungenügend erläutern lässt. Um die Wiederholung von Aspekten aus der genannten Literatur zu vermeiden und ebendiese Tatsache zu berücksichtigen, diskutiert dieser Artikel im Folgenden persönliche Erfahrungsberichte von Endo-Exo-Patienten, um ein möglichst umfassendes Bild von der Qualität der Versorgung auch im Hinblick auf die individuelle Erlebniswelt der Betroffenen zu schaffen.
Methode
Während eines Patiententreffens in Lübeck im Mai 2013 wurden Interviews mit Endo-Exo-Prothesenträgerinnen und ‑trägern geführt, denen offen gestellte Fragen zugrunde lagen. Dabei wurden die Teilnehmer zu Beginn des Interviews gebeten, ihre persönliche Motivation darzulegen, sich für eine Endo-Exo-Versorgung zu entscheiden, und später auf ihre Erfahrungen mit der Prothese einzugehen. Die Patienten hatten zuvor ihr Einverständnis gegeben, während der Beantwortung gefilmt zu werden, um eine spätere Auswertung vornehmen zu können.
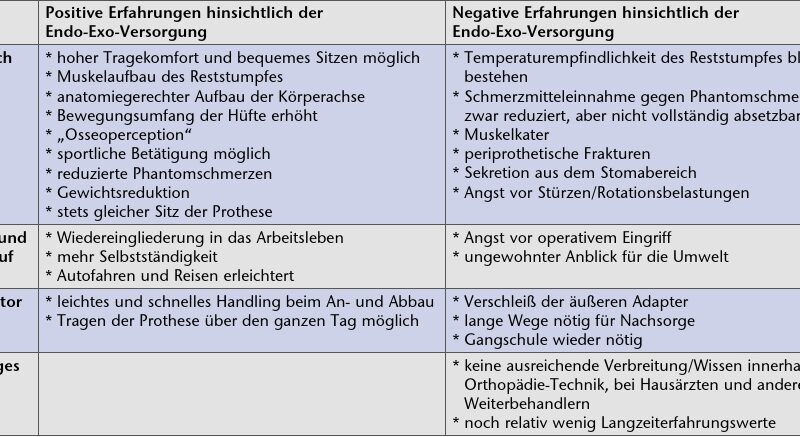
Angesichts der offenen Fragestellung wird wie einleitend erwähnt auf eine statistische Auswertung der Interviewinhalte verzichtet. Dieser Artikel gibt vielmehr die relevanten Aussagen der Patientinnen und Patienten wieder, die eine Bewertung der Prothesenversorgung ermöglichen. Tabelle 2 stellt dabei zusammenfassend die positiven und negativen Äußerungen der Patienten hinsichtlich der Endo-Exo-Versorgung gegenüber.
Ergebnisse
Alle 7 befragten Patientinnen und Patienten sind oberschenkelamputiert aufgrund eines Traumas. Dabei lag ihr Alter zum Zeitpunkt der Amputation zwischen 19 und 43, bei Implantation zwischen 31 und 48.
Die wesentlichen Aussagen der Interviews sind im Folgenden chronologisch nach dem Zeitpunkt der Erstversorgung mit der Endo-Exo-Prothese sortiert. Dabei lag die älteste Versorgung 4 Jahre, die jüngste 16 Monate zurück.
Frau K. A., geb. 1969, wurde im Mai 2009 eine Endo-Exo-Prothese implantiert, nachdem sie 13 Jahre lang mehrere Schäfte ausprobiert hatte. Dabei verhinderten „offene Stellen am Schambein, starkes Schwitzen und das ständige Gefühl, den Schaft zu verlieren” das Erreichen eines ausreichend guten Rehabilitationsziels. Trotz einigen Zögerns und der Angst vor einem operativen Eingriff habe sie letztlich das Gefühl gehabt, „nichts (…) verlieren” zu können. Nach der Endo-Exo-Versorgung sei ihr zunächst der „Muskelkater nach größeren Belastungen” und „das Gefühl beim Laufen (als) erschreckend erfreulich” aufgefallen, da sie wieder den Boden habe wahrnehmen können (s. „Osseoperception” 12). Im Vergleich zu vorher seien ihre Phantomschmerzen reduziert, jedoch bemerke sie noch immer eine deutliche Temperaturempfindlichkeit des Reststumpfs. Um die teilweise noch immer starken Phantomschmerzen zu bewältigen, sei sie mitunter von der Einnahme medikamentöser Schmerzmittel abhängig.
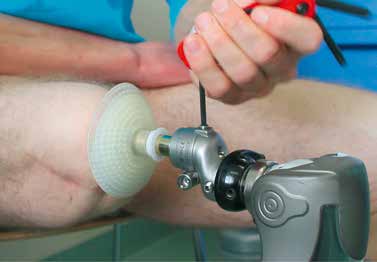
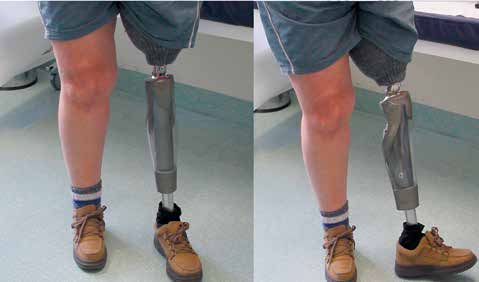
Herr M. S., geb. 1971, hat sich im März 2010 dem ersten Schritt der Operation unterzogen und war davor über 19 Jahre hinweg mit Schaftprothesen versorgt. Dabei erinnert er sich vor allem an die beschwerlich „lange(n) Wege zur Anpassung von Probeschäften bzw. Schäften” und die immer wieder auftretenden Volumenschwankungen des Stumpfes „durch den Abbau der Muskulatur”, was einen korrekten Sitz der Schäfte über längere Zeit vereitelte. Zudem habe er „häufig Haarwurzelentzündungen gehabt”, die durch den Druck der Köcher zustande kamen. Herr M. begrüßt vor allem den durch die Endo-Exo-Prothese „wieder zunehmende(n) Muskelaufbau” des Reststumpfes. Aufgrund einer Läsion des Plexus brachialis mit partieller Lähmung des rechten Arms und der rechten Hand ist Herr M. zwar zusätzlich gehandicapt, jedoch kann er die Endo-Exo-Prothese leicht und selbstständig an- und wieder abbauen, da hierfür nur zwei Schrauben betätigt werden müssen (Abb. 2). Insgesamt sei die Prothese „sehr viel bequemer” für ihn, auch wenn er manchmal Verschleißprobleme mit den äußeren Adaptern gehabt habe. Bei Herrn M. kam es nach einem Sturz zu einer pertrochantären Femurfraktur proximal des Implantates. Er konnte daraufhin mit einem der dynamischen Hüftschraube ähnelnden Osteosynthesemodul versorgt werden, ist seit dem Sturz aber sehr viel vorsichtiger und vermeidet Rotationsbelastungen. Dennoch hat er seit der Versorgung einen Tauchschein gemacht und fährt Fahrrad.
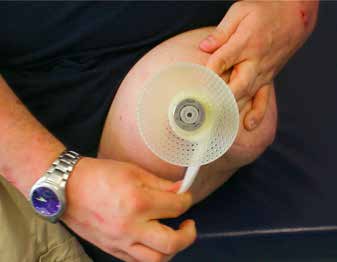
Herrn R. B., geb. 1976, wurde im Oktober 2010 mittels Endo-Exo-Prothese versorgt, nachdem er 10 Jahre lang Schaftprothesenträger gewesen war. Er habe damals jedoch „viel Zeit im Rollstuhl” verbracht, meistens sei er „nach der Krankengymnastik direkt nach Hause” und habe die „Prothese ab(gelegt) und (sich) in den Rollstuhl” gesetzt. Jetzt trage er die Prothese meistens „den ganzen Tag”, er lege sie „morgens an (und) abends ab”. Den Rollstuhl benutze er nur noch zum Duschen, da dies „mit Krücken zu rutschig” sei. Das Sitzen sei erheblich erleichtert, nur gelegentlich verspüre er am Stoma „ein leichtes Ziehen, nicht schmerzhaft, eher unangenehm”. Früher habe das An- und Ablegen der Prothese eine halbe Stunde gedauert, jetzt nur noch Minuten. Probleme habe es nur mit den Ersatzteilen für die äußeren Adapter gegeben, ansonsten sei durch die Sekretion aus dem Stoma manchmal seine Hose etwas feucht, jedoch reiche es aus, wenn er täglich „zweimal die Kompresse” wechsle und das Stoma „einmal täglich ausdusche mit normalen Mitteln” (Abb. 3). Seine anfängliche Angst vor Infektionen habe er überwunden und benutze beim Besuch des Schwimmbades eine Kappe über dem Stoma, jedoch eher, um seine Umgebung nicht mit dem evtl. ungewohnten Anblick zu verunsichern, als aus Angst vor Bakterien. Mittlerweile arbeite er wieder als Kraftfahrer auf einem 40-Tonner. Er bereue, dass er die Operation „nicht früher habe machen lassen”.
Herr Y. K., geb. 1979, entschied sich für die erste Operation im November 2010 und war davor 3 Jahre unzureichend mit einem Schaft versorgt. Dies lag an seinem sehr kurzen Reststumpf mit obendrein erheblicher Vernarbung. Er habe „alle Schaftsysteme, die es gibt, versucht”, jedoch keine zufriedenstellende Lösung gefunden. Vor allem das Sitzen sei ihm schwergefallen, aber auch „die Hitze im Schaft und wie das riecht” habe er als störend empfunden. Teilweise seien auch die Geräusche bei der Luftentweichung aus dem Schaft „sehr unangenehm” gewesen. Durch das in seinem Fall aufgrund des kurzen Restknochens speziell angefertigte Endo-Exo-Implantat mit proximaler Tragschraube (Abb. 4) habe er nun einen „größeren Bewegungsumfang, und das Sitzen mit der Prothese (auf der Gesäßhälfte der betroffenen Seite, d. Verf.)” sei bequem wieder möglich. Herr Y. arbeitet selbst in der Orthopädie-Technik und bemängelt an der Versorgung, dass teilweise lange Wege unternommen werden müssen, um Ersatzteile der äußeren Bauteile, „die durch Verschleiß ausgetauscht werden müssen”, zu erhalten. Er baut sich selbst äußere Schaumstoffummantelungen für eine bessere Kosmetik, da diese speziell für eine Endo-Exo-Versorgung noch nicht erhältlich seien. Des Weiteren berichtet der Patient, „Bepanthen-Creme (zu) benutzen, um das Stoma weich zu halten” und Hautirritationen zu vermeiden. Seine Körperhygiene beschreibt er als „normal” und ohne größeren Zeitaufwand durchführbar.
Herr S. G., geb. 1973, ließ den ersten Schritt der Operation im Oktober 2011 vornehmen. Er hatte 5 Jahre Erfahrungen mit Schaftprothesen gesammelt; aufgrund „starken Schwitzens, offene® Stellen und Brennens” hatte es jedoch immer wieder Probleme mit dieser Versorgung gegeben. Insbesondere störte ihn aber auch der durch den Schaft verlagerte Körperschwerpunkt, der erhebliche Schmerzen im Bereich der Wirbelsäule verursachte. Jedoch erbrachten mehrere Besuche beim Orthopäden, dass daran „nichts gemacht werden” könne und die „technischen Grenzen aufgrund des Schafts gesetzt” seien. Er habe sich damals oftmals Gedanken machen müssen, wann die Prothese ausgezogen werden könne, da dann „immer alles in der Nähe” habe liegen müssen für den Fall, dass er noch einmal habe losgehen müssen. Er habe zudem „immer etwas zum Halt” in der unmittelbaren Umgebung benötigt, bevor er die Prothese ablegte, damit er sie im Anschluss auch selbstständig wieder anziehen konnte. Diese Probleme sieht der Patient mit der Endo-Exo-Versorgung als behoben an, da zum einen „Duschen und Schlafen (im Sinne von Aufstehen, d. Verf.) schnell gemacht” seien und die Versorgung ein „leichtes Handling” mit sich bringe. „Der Schwerpunkt wird über den Knochen” wieder anatomiegerecht „genauso wie früher” verlagert, „seitdem sind die Schmerzen (in der Wirbelsäule, d. Verf.) weg”. Herr S. besucht regelmäßig das Fitnessstudio, „um das Gewicht (auf dem Crosstrainer, d. Verf.) zu reduzieren”. Dies falle ihm mit der Endo-Exo-Prothese aufgrund „weniger Schwitzen(s)” sehr viel leichter als mit dem Schaft, er habe seine Leistung „mindestens verdoppelt”. Er wechsle zweimal täglich den Kompressenverband um die Stomaregion und beobachte „etwas mehr Sekretion, wenn (…) mehr Tätigkeit” ausgeübt werde. Morgens wasche er das Stoma mit Seife aus, ansonsten seien keine besonderen Maßnahmen erforderlich.
Herr F. F., geb. 1969, wurde im November 2011 mit der Endo-Exo-Prothese versorgt. Zuvor hatte er 17,5 Jahre eine Schaftprothese getragen. Dabei hatte er „alles probiert, was es an Schäften gab”, und insgesamt „über 70 Schäfte ausprobiert”. Jedoch kam es immer wieder zu Volumenschwankungen, Abszessen und starkem Schwitzen, sodass die „Grenzen der Schaftversorgung dadurch gesteckt waren” und er vor allem auch bei seiner Arbeit als Fliesenleger häufig einen falschen Sitz der jeweiligen Prothese zu beklagen hatte. Nachdem er von der Möglichkeit einer Endo-Exo-Versorgung gehört hatte, habe er „zunächst Erfahrungswerte abwarten wollen”; als das Verfahren 10 Jahre Bestand hatte, ließ er den Eingriff schließlich vornehmen. Er beschreibt diese Entscheidung heute als „auf jeden Fall richtig” und berichtet, dass die leichtere Handhabbarkeit der Prothese mit schnellem An- und Abbau zu einer „höheren Lebensqualität und Erleichterung beim Autofahren und Reisen mit dem Flugzeug” geführt habe. Vor allem sei auch der nächtliche Gang zur Toilette kein größeres Hindernis mehr, da der „Sitz der Prothese am Adapter immer gleich” sei und es nachts trotz Volumendifferenz des Stumpfes keine Anpassprobleme gebe. Seiner schweren körperlichen Arbeit könne er wieder besser nachgehen und würde die Versorgung weiterempfehlen.
Frau H. S., geb. 1963, im Januar 2012 mit der Endo-Exo-Prothese versorgt und zuvor 5 Jahre Schaftprothesenträgerin, berichtete über die Schmerzen „vor allem im Schritt und in der Leiste und beim Bücken, auch wegen der harten Kante vom Schaft im Unterkörper”, welche diese Versorgung unzureichend werden ließ. Sie habe sich auch „den Sitzhöcker öfter wundgelaufen” und habe dabei aber aufgrund der fehlenden Rückmeldung über die Bodenbeschaffenheit „keine Angaben über das Laufen selbst” machen können. Dies habe sich mit der Endo-Exo-Versorgung geändert, da sie nun „das Laufen wieder spüre” (Osseoperception), obwohl sie diese „Verbindung zum Fußboden zunächst als unangenehm” empfunden habe. Die nach dem zweiten operativen Schritt durchgeführte stufenweise Aufbelastung habe sie schließlich aber daran gewöhnen können, und zum Zeitpunkt des Interviews (16 Monate nach der Operation) beschrieb Frau H. die Endo-Exo-Versorgung als „wesentlich besser als die Schaftprothese, wenn auch (als) kein(en) vollwertige(n) Ersatz für ein gesundes Bein, da auch die Beweglichkeit im Fußgelenk fehlt”. Aufgrund des sehr langen Reststumpfes war bei ihr eine Nachresektion erforderlich geworden, um eine gleiche Höhe der Kniegelenkspalten zu erreichen. Dies wurde zeitgleich mit dem ersten Operationsschritt vorgenommen. Frau H. beschreibt im Interview einen zweistündigen Stadtrundgang als „ohne Probleme möglich”. Nur Unebenheiten würden ihr „den Sicherheitsaspekt wieder ins Gedächtnis” rufen; jedoch vergesse sie tagsüber manchmal sogar, dass sie Prothesenträgerin ist. Als wichtigen Teilaspekt betrachtet Frau H., dass das „Drehen aus der Hüfte wieder möglich” sei, respektive eine Außenrotation des Beins im Hüftgelenk, was ihr zum Beispiel beim Auf- und Absteigen vom Fahrrad oder beim Kehren behilflich sei (Abb. 5). Probleme habe sie vorwiegend noch mit der Technik ihres C‑Legs, mit dem sie „das Laufen neu erlernen” müsse. Nachdem sie von der Möglichkeit der Endo-Exo-Versorgung als Kassenleistung gehört hatte, überwand sie nach anfänglichem Zögern ihre Angst vor einem operativen Eingriff. Sie würde sich „wieder dazu entscheiden und bereu(t), dass (sie) das nicht schon früher getan” habe.
Diskussion
Die 7 Interviewpartnerinnen und ‑partner sind allesamt dem „neueren” Patientengut zuzurechnen und somit ausschließlich mit dem aktuellsten Modell der Endo-Exo-Prothese versorgt. Deren Design durchlief in den Jahren bis 2009 mehrere Modifizierungen, da es zuvor immer wieder zu Weichteilinfektionen und damit verbundenen operativen Revisionen gekommen war. Eine genaue Analyse dieser Daten mit Aufschluss über die beschrittene Lernkurve findet sich in 13. Mit Einführung des Implantatdesigns seit 2009 sind keine infektbedingten Probleme mehr aufgetreten. Jedoch verfügte keiner der Befragten über Langzeiterfahrungen mit der Endo-Exo-Versorgung; die längste Standzeit betrug zum Zeitpunkt der Interviews 4 Jahre. Zwar zeigt die angegebene Literatur, dass das Infektionsrisiko über die Zeit abnimmt, jedoch schwächt das Fehlen von Langzeiterfahrungen der Interviewpartner an dieser Stelle die Aussagekraft des Artikels.
Die durchschnittliche Altersverteilung der Interviewten bei Amputation und Implantation entspricht ungefähr der durchschnittlichen Verteilung des Gesamtpatientenguts, ebenso die Verteilung von Geschlecht und Amputationsursache. Bei den insgesamt 74 Patientinnen und Patienten liegt vorrangig eine traumatische Amputationsursache vor. Dies lässt sich auf das Ausschlusskriterium für eine Endo-Exo-Versorgung zurückführen, keine Patienten mit Amputationen aufgrund peripherer arterieller Verschlusskrankheit oder Diabetes zu operieren, da hier die Osseointegration erschwert sein könnte bzw. eine erhöhte Infektanfälligkeit besteht.
Die wesentliche Information aus den Interviews entspringt den subjektiven Beweggründen der Patientinnen und Patienten, sich für eine Endo-Exo-Versorgung zu entscheiden. Dabei schildern beide befragten Frauen deutlich ihre Probleme mit dem Schaft im Leisten- und Schambereich und berichten über offene Hautulzerationen und wunde Stellen am Sitzbeinhöcker. Schwitzen und Probleme beim Sitzen sind weitere häufig angeführte Probleme mit dem Schaft, bei den Männern steht auch das erschwerte Handling mit langen An- und Abbauzeiten insbesondere nachts sowie das Angewiesensein auf fremde Hilfe eine große Rolle. Ebenso wird hier die Behinderung beim Arbeitsleben vor allem bei schwerer körperlicher Aktivität hervorgehoben. Herr Y. K. hat sich nach nur 3 Jahren Schaftprothesenversorgung für eine Endo-Exo-Prothese entschieden; hier steht sicherlich die sehr geringe Reststumpflänge mit einem konsekutiv immer mangelhaften Sitz des Schaftes im Vordergrund. Die übrigen Patienten geben mit einer „Wartezeit” von zwischen 5 und 19 Jahren beinahe unisono an, sehr viele Schäfte ausprobiert zu haben, dabei letztlich aber immer frustrane Ergebnisse erzielt zu haben. Dies lag neben den angegebenen Haut- und Sitzproblemen vorrangig an den Volumenschwankungen und dem Muskelabbau des Reststumpfes.
Die Möglichkeit des anatomiegerechten Aufbaus der Körperachse durch die Endo-Exo-Versorgung und damit abnehmende Schmerzen im übrigen Bewegungsapparat bzw. des Achsenskeletts wird von einem Patienten eingehend beschrieben. Überhaupt wird der wieder größere Bewegungsumfang des Hüftgelenkes mit damit einhergehender Erleichterung bei Alltagssituationen und sportlichen Aktivitäten wie Fahrradfahren als sehr positiv empfunden. Hieraus wird auch ersichtlich, dass die in Tabelle 2 angeführten Einteilungskategorien in „Physisch”, „Sozial und Beruf”, „Zeitfaktor” sowie „Sonstiges” nicht völlig unabhängig voneinander existieren, sondern vielmehr ineinandergreifen. Dies ist auch hinsichtlich der negativen Erfahrungen zu berücksichtigen, bei denen vor allem der Angstfaktor hervorzuheben ist. Dieser spielt bei der freiwilligen Entscheidung für eine erneute Operation eine große Rolle, zumal viele Patienten bereits langwierige und teilweise belastende Krankenhausaufenthalte hinter sich bringen mussten. Jedoch kann auch die Angst vor Stürzen, falschen Bewegungen und versehentlichen Rotationsbelastungen mit schlimmstenfalls periprothetischen Frakturen ein alltägliches Hindernis darstellen, das die Betroffenen in ihren Tagesablauf integrieren und meistern müssen.
Durch das erleichterte Handling mit raschem An- und Abbau der Prothese fühlen sich die Patientinnen und Patienten weniger gehandicapt, da nicht mehr über jeden einzelnen Weg weit im Voraus nachgedacht werden muss und insbesondere auch das Reisen erleichtert und die Unabhängigkeit von anderen wieder erlebt werden kann. Frau H. S. gibt dabei an, die Prothese teilweise völlig zu vergessen und diese wieder mehr als Teil ihres Körpers zu begreifen, nicht als störende Behinderung. Jedoch wird aus den Interviews auch ersichtlich, dass sich die Patienten teilweise mit unangenehmen oder auch neugierigen Blicken der Außenwelt konfrontiert sehen, da das aus dem Körper herausragende Metallstück oftmals ungewohnt ist und Aufsehen erregt.
Keiner der Patienten berichtet über Probleme bei der erforderlichen Körperhygiene, und Sportarten wie Tauchen und Schwimmen sind weit verbreitet. Dabei berichtet vor allem Herr S. G. von einer persönlichen Leistungssteigerung, eine Erfahrung, die sich mit den auch in der Literatur beschriebenen Analysen zu Sauerstoffverbrauch und Energiehaushalt deckt 14. Allerdings werden die kleinen Mengen an Sekretionsflüssigkeit aus dem Stoma von mehreren Befragten beschrieben und teilweise als störend empfunden.
Als nachteilig wird von mehreren Patienten zudem die Tatsache geschildert, dass die Versorgung insbesondere auf der Ebene der Orthopädie-Technik noch wenig bekannt ist und mitunter lange Wege zur Wartung der äußeren Bauteile unternommen werden müssen. Dabei ist zukünftig sicherlich sowohl auf eine Weiterentwicklung und Verbesserung der Adapter als auch auf die Wissenserweiterung unter den assoziierten Heilberufen hinzuwirken, damit bei zunehmender Popularität der Versorgung auch eine Anbindung an die wohnortsnahe Weiterversorgung der Patienten gewährleistet werden kann.
Insgesamt ist die Weiterempfehlung der Versorgung durch die Interviewpartner bzw. deren zum Ausdruck gekommenes Bedauern, sich nicht schon früher für die Versorgung entschieden zu haben, ein Indiz dafür, dass die Endo-Exo-Prothetik auch der subjektiven Bewertung durch die Patienten standhält und bei richtiger Indikationsstellung und Berücksichtigung der geschilderten negativen Erfahrungswerte, über die insbesondere aufgeklärt werden muss, eine bereichernde Alternative zur Schaftprothese bleiben wird.
Zusammenfassung
Osseointegrierte Prothesen werden mittlerweile hauptsächlich in Schweden, Deutschland, Australien, den Niederlanden und den USA implantiert. Dabei handelt es sich in Deutschland, Australien und den Niederlanden um die Zentren, in denen die Endo-Exo-Versorgung angeboten wird; in den übrigen Ländern wird das Prinzip der Knochenführung mit anderen Implantaten genutzt.
In der Literatur ist ausreichend über Langzeitergebnisse berichtet worden, die zeigen, dass diese Art von Versorgung bei richtiger Indikationsstellung eine mögliche sichere Alternative zur Schaftversorgung darstellt. Dabei wurde vor allem die Infektproblematik der Versorgung analysiert und die Langzeitergebnisse statistisch ausgewertet 15 16.
Die Ergebnisse der Interviews können diesen wissenschaftlichen Auswertungen von Zahlenmaterial nun auch individuelle Erfahrungsberichte gegenüberstellen, die das Bild einer insgesamt als qualitativ hoch zu bewertenden Versorgung vervollständigen.
Für die Autoren:
Dr. med. Horst H. Aschoff
Chefarzt der Klinik für Plastische,
Hand- u. Rekonstruktive Chirurgie
Kronsforder Allee 71–73
23560 Lübeck
horst.aschoff@sana.de
Begutachteter Beitrag/Reviewed paper
Juhnke DL, Aschoff HH. Die Endo-Exo-Versorgung als Alternative zur Schaftprothese – Erfahrungen mit osseointegrierten Prothesen aus Patientensicht. Orthopädie Technik, 2014; 65 (3): 46–53
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Brånemark R, Brånemark P, Rydevik B, Myers R. Osseointegration in skeletal reconstructions and rehabilitation: A review, J Rehab Res Dev, 2001; 38: 175–181
- Henßge E. Gegossene spongiös-metallische Implantate. Focus MHL, 1985; 4: 1–8
- Staubach K, Grundei H. Die erste osseointegrierte perkutane Prothesenverankerung für Oberschenkelamputierte, Biomed. Technik, 2001; 46: 355–361
- Aschoff HH et al. Die Endo-Exo-Prothese – ein neues Konzept zur knochengeführten, prothetischen Versorgung von oberschenkelamputierten Patienten, Z Orthop Unfall, 2009; 147: 610–615
- Aschoff HH, Clausen A, Hoffmeister T. Endo-Exo-Prothesen zur Rehabilitation nach Extremitätenamputation, Med Orth Technik, 2010; 4: 24–32
- Aschoff HH, Kennon R, Keggi J, Rubin L. Transcutaneous, distal femoral, intramedullary attachment for above-the-knee prostheses: an endo-exo device, J Bone Joint Surg Am, 2010; 12: 180–186
- Clausen A et al. Probleme und Lösungen bei der Versorgung mit Endo-Exo-Prothesen zur Rehabilitation nach Extremitätenamputation, Med Orth Technik, 2010; 4: 33–38
- Aschoff HH, Clausen A, Tsoumpris K, Hoffmeister T. Implantation der Endo-Exo-Femurprothese zur Verbesserung der Mobilität amputierter Patienten, Oper Orthop Traumatol, 2011; 23: 462–472
- Aschoff HH, Juhnke D‑L. 10 Jahre Endo-Exo-Femurprothetik zur Rehabilitation nach Oberschenkelamputation – Daten, Fakten, Ergebnisse, Z Orthop Unfall, 2012; 150: 607–614
- Hoffmeister T, Clausen A, Aschoff HH. Die Auswirkungen der Versorgung Oberschenkelamputierter mit einer Endo-Exo-Femurprothese – ein Zwischenstand, Med Orth Technik, 2010; 4: 41–46
- Eckhardt J, Aschoff HH. Die Endo-Exo-Prothese, Orthopädie Technik, 2011; 62: 334–339
- Hagberg K, Häggström E, Jönsson S et al. Osseoperception and osseointegrated prosthetic limbs. In: Gallagher P, Demond D, MacLachlan M (eds). Psychoprosthetics. London: Springer, 2008: 131–140
- Aschoff HH, Juhnke D‑L. 10 Jahre Endo-Exo-Femurprothetik zur Rehabilitation nach Oberschenkelamputation – Daten, Fakten, Ergebnisse, Z Orthop Unfall, 2012; 150: 607–614
- Hagberg K, Brånemark R. One hundred patients treated with osseointegrated transfemoral amputation prostheses – rehabilitation perspective, J Rehabil Res Dev, 2009; 46: 331–344
- Aschoff HH, Juhnke D‑L. 10 Jahre Endo-Exo-Femurprothetik zur Rehabilitation nach Oberschenkelamputation – Daten, Fakten, Ergebnisse, Z Orthop Unfall, 2012; 150: 607–614
- Hagberg K, Brånemark R. One hundred patients treated with osseointegrated transfemoral amputation prostheses – rehabilitation perspective, J Rehabil Res Dev, 2009; 46: 331–344