Hohe Praxisrelevanz des kindlichen Sitzens
Die Bedeutung des Sitzens hat für Kinder und Jugendliche ebenso wie für die gesamte Gesellschaft zugenommen. Trotz deutlich mehr mobiler Geräte, die stehend einfach bedient werden können, wird die Verwendung elektronischer Hilfen für längere und komplexere Kommunikationsaufgaben in sitzender Position bevorzugt.
Im Schulalter sitzen Kinder zunehmend nicht nur während des Unterrichts und der Hausaufgaben, sondern auch in ihrer Freizeit. Der richtigen Gestaltung von Sitzmöbeln fällt somit eine wichtigere Rolle zu. Kinder ohne Erkrankungen ihres Skelett‑, Muskel- und Nervensystems haben ausreichend Kompensationsmöglichkeiten. Stühle und Tische sollten den wachsenden Bewegungsapparat jedoch nicht beeinträchtigen.
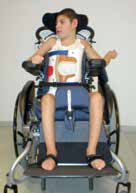
Für Kinder mit eingeschränkter Mobilität ist das Sitzen die wichtigste Körperposition. Sie erkunden die Welt sitzend in Buggy, Rollstuhl oder Sitzschale und benötigen sehr oft Halt, um beide Arme aktiv einzusetzen und den Kopf mit seinen Sinnesorganen stabil halten zu können.
Zahlreiche Neuentwicklungen von Sitzunterstützungs-Systemen sowie neue Operationsmethoden ermöglichen heute eine Verbesserung des Sitzens und damit der Lebensqualität der betroffenen Kinder und ihrer betreuenden Personen.
Mangelnde Konzeption oder Fehlplanung im Hinblick auf die richtige Versorgung, den Zeitpunkt und die Kombination der vorhandenen Möglichkeiten führen häufig zu unnötigen funktionellen Problemen bei Überforderung und Überlastung, mitunter sogar zu Schmerzen. Oft entsteht erst dadurch eine „Behinderung” des Kindes.
Immer ist eine individuelle Versorgung notwendig. Aber klare Richtlinien für die Planung und Anpassung von Sitzbehelfen, die Alltagsfunktionen ebenso berücksichtigen wie die Persönlichkeit des Kindes und sein Umfeld, sind Voraussetzung für eine menschlich-medizinisch qualitativ hochwertige und damit längerfristig auch kostengünstigere Versorgung 1.
„Normales” Sitzen
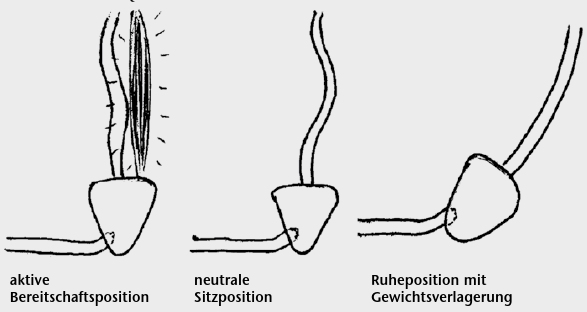
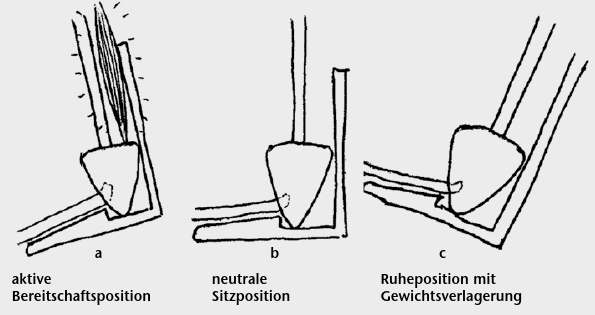
Physiologisches Sitzen ist ein aktiver dynamischerVorgang. Jeder aktiv sitzfähige Mensch ohne schwere neuromotorische Erkrankung wechselt, selbst während kurzer Sitzphasen, permanent seine Sitzposition (Abb. 1).
Bei erhöhter Aufmerksamkeit bewegt er sich in die vordere oder Bereitschaftsposition (Readiness Position) mit erhöhter Belastung seiner Oberschenkel und reduzierter Gewichtsübernahme der Sitzbeinhöcker. Die Rückenstreckmuskulatur ist aktiviert, was bei längerer Zeitdauer zu einer Übermüdung oder zu Überlastungssymptomen führen kann.
Besonders während einer längeren Sitzdauer wechselt er regelmäßig in die hintere oder Ruheposition (Resting Position) mit Gewichtsverlagerung von den Sitzbeinhöckern auf Kreuzbein, Darmbein und Lendenwirbelsäule. Die LWS wird in dieser Position flektiert, die Aktivität der tonischen Rückenstrecker und damit der Kraftaufwand deutlich reduziert. Der Bandapparat und die Bandscheiben sind einer vermehrten Flexionsbelastung ausgesetzt, die bei längerer Zeitdauer ebenfalls zu Überlastungssymptomen führen kann.
Der zeitlich abgestimmte Wechsel zwischen diesen Extrempositionen vermeidet die einseitige Überlastung. Dabei nimmt der aktiv Sitzende immer wieder eine willkürlich definierte Mittelposition ein. Sein Körper befindet sich dann in neutraler Position (Neutral Position), in einem Gleichgewicht zwischen Schwerkraft und den stützenden Kräften des passiven Bandapparats und der tonischen Haltemuskulatur. Für Kinder ohne Störung ihres Bewegungssystems stellt die kontinuierliche Adaptierung der Sitzposition an exogene und endogene Einflüsse kein Problem dar, sie erfolgt unbewusst 2.
„Pathologisches” Sitzen
Kinder und Jugendliche mit Störungen der Rumpf-Becken-Kontrolle bei pathologischer Statomotorik sind nicht immer in der Lage, eine aktive Sitzhaltung über einen, z. B. für die ungestörte Handfunktion, ausreichenden Zeitraum einzunehmen. Eine kontinuierliche Anpassung ihrer Sitzposition ist in diesem Fall nur durch eine teilweise Unterstützung ihrer Muskelfunktion möglich. Sie sind mit Unterstützung aktiv sitzfähig.
Bei einer schweren neuromuskulären Störung der Rumpf-Becken-Kontrolle ist eine aktive Anpassung oder Änderung der Sitzposition nicht erreichbar, da eine ausreichende selektive Muskelsteuerung fehlt.
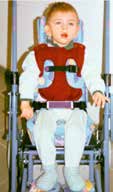
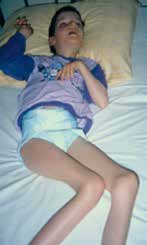
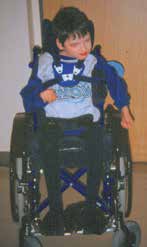
Kinder mit bilateraler spastischer, dystoner oder hypotoner Cerebralparese vom funktionellen Typ einer Tetraparese verfügen über keine ausreichende aktive Steuerung der Becken‑, Rumpf- und Kopfmuskulatur. Solange noch eine ausreichende passive Beweglichkeit der Gelenke besteht, sind sie jedoch passiv mit einfachen Unterstützungsmaßnahmen wie einer Leichtbau-Sitzschale sitzfähig. Das heißt, sie können mit ausreichender Sitzunterstützung gesetzt werden. Dies ist aus medizinischer Sicht unbedingt notwendig, um sekundäre Defizite der sensorischen, motorischen, kognitiven und psychischen Entwicklung durch beispielsweise eine mangelnde Stabilität des Kopf-Rumpf-Bereiches als Träger der Perzeptionsorgane zu vermeiden.
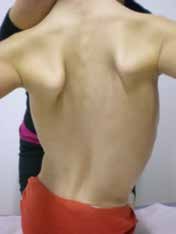
Störungen in einem Bereich des Bewegungssystems, z. B. im Bereich des Zentralnervensystems bei Kindern mit ICP, führen im Laufe der Jahre zu sekundären Schäden des Bewegungsapparates wie Veränderungen der Muskulatur, Bandstruktur, Gelenkkapseln und zu Skelettdeformitäten. In diesem Fall ist eine symmetrische Neutralposition mit einfachen Maßnahmen nicht erreichbar. Aufwendige Sitzschalen und Korsette müssen eingesetzt werden, um eine für längere Sitzphasen schmerz- und druckstellenfreie Lagerung zu erzielen 3.
Ergonomische Arbeitsplatzgestaltung
Auch Kindern und Jugendlichen ohne Störungen ihrer aktiven Sitzfunktion wird für die langen Sitzphasen des Alltags in der Schule und am Computer-Spiel- und Arbeitsplatz zu Hause eine ergonomische Gestaltung empfohlen.
Bei der Auswahl der Schreibtische und Stühle ist in erster Linie auf die Anpassung an die Körpergröße zu achten. Mitwachsende Modelle und eine halbjährliche Überprüfung helfen Überlastungen durch zu niedrige Sitz- und Arbeitshöhen zu vermeiden. Hüft‑, Knie- und Sprunggelenke sollten jeweils 90° gebeugt sein. Die Unterarme sollten bei neutraler Sitzposition rechtwinklig am Tisch aufliegen.
Für Stühle werden eine verstellbare Sitztiefe, eine leicht bewegliche Beckenkammstütze und abgerundete Oberschenkelauflagen empfohlen. Bei Tischen wird zu neigungsverstellbaren Arbeitsflächen zwischen 10 und 16° geraten, die einen horizontalen Teil zur Aufnahme von Stiften und anderen Utensilien aufweisen.
Bei Computerarbeitsplätzen sind die Höhe der Tastatur und des Bildschirms sowie die spiegelfreie, gerade, nicht seitlich verdrehte Aufstellung zu beachten. Die ideale Position an der Tastatur ist bei rechtwinklig gebeugtem Ellbogengelenk erreicht. Für den Bildschirm gilt eine Kopfneigung von maximal 35° beim Lesen der obersten Zeile als optimal.
Sitzunterstützung bei Erkrankungen des Bewegungsapparates
Je nach Schweregrad der Sitzfunktionsstörung benötigen Kinder und Jugendliche mit Skelett‑, Gelenk‑, Muskel- und Nervenerkrankungen unterschiedliche Unterstützung. Als Grundprinzip gilt, dass für ein
- vorher definiertes Ziel und
- eine definierte Sitzdauer
- die geringstmögliche
- anatomisch korrekte Unterstützung
- für eine ergonomisch entspannte und
- aktivitätsfördernde Körperposition
- mit einfachen und absolut alltagstauglichen Maßnahmen bzw. Hilfsmitteln
- hygienisch und ästhetisch einwandfrei
- zu einem akzeptablen Preis erreicht werden soll.
Diese Festlegungen erfolgen am besten in Kooperation zwischen dem Betroffenen, seinen Eltern, Lehrern, Therapeuten, Ärzten und Orthopädie- und Reha-Technikern.
Für Schulen, Kindergärten, Therapiezentren, Kliniken und andere Einrichtungen haben sich Sitzversorgungstermine bewährt, an denen diesem Personenkreis ausreichend Zeit für eine Evaluierung und Beratung zur Verfügung steht 4.
Der klinische Befund, die Klassifikation der Sitzfähigkeit, die Ziele der Sitzunterstützung und die konkreten Adaptierungsmaßnahmen werden dokumentiert und auch dem Kostenträger zur Verfügung gestellt 5.
Definition des Ziels
Eine der wichtigsten Voraussetzungen für eine „gute” Sitzunterstützung ist die gemeinsame Definition des Ziels 6. Sie hängt von den Bedürfnissen des Kindes genauso ab wie von den medizinischen, therapeutischen, orthopädietechnischen und finanziellen Fakten. Grundlegende Ziele sind:
- Schmerzfreiheit und Unterstützung der Atmungs- und Kreislauffunktion,
- eine Erleichterung der Nahrungsaufnahme,
- ein optimaler Zugriff auf die Umwelt durch Verbesserung der Handfunktion sowie der Wahrnehmungs- und Kommunikationsmöglichkeiten,
- Selbstständigkeit im Alltag durch geringere Betreuer- und Pflegeabhängigkeit und einen größeren Umweltradius,
- Mobilität im Alltag durch Verbesserung der Aufrichte- und Transfermöglichkeiten.
Die Maßnahmen zur Verbesserung des Sitzens sind immer im Rahmen eines Gesamtbehandlungsprogramms individuell festzulegen 7. Sie umfassen daher ein einfaches Handling im Alltag genauso wie einfache und aufwendige Sitzhilfen, Untergestelle, Aufstehhilfen, adaptierte Fortbewegungshilfen sowie systemische und lokale medikamentöse und operative Verfahren.
Sitzunterstützung durch Hilfsmittel
In einer aktuellen Studie stellen Kim et al. 8 2013 fest, dass während der Verwendung maßgeformter Sitzschalen bei Kindern mit ICP keine Progredienz des Cobb-Winkels bei Skoliosen und des Reimer-Index bei Hüftinstabilität beobachtet werden konnte.
Es gibt nur wenige Studien, die die Evidenz von Sitzversorgungen für eine günstige Entwicklung von Kindern mit neuromotorischen Erkrankungen belegen. Sehr wohl existieren zahlreiche Berichte, die die Erfahrungen im eigenen Kollektiv bestätigen.
Voraussetzung für die individuelle Hilfsmittelversorgung bei orthopädischen und neuromotorischen Erkrankungen scheint den Autoren die exakte Funktionsanalyse zu sein. Sowohl für zahlreiche Neuentwicklungen als auch für bekannte Hilfen zur Sitzunterstützung bietet die bewährte Einteilung in aktive und passive Sitzfähigkeit 9 eine systematische Zuordnung, einen besseren Überblick und eine einfachere Indikationsstellung im Versorgungsalltag (Abb. 2 u. 3).
Um die individuelle Sitzanpassung bei neuromotorischen Erkrankungen zu optimieren, wurden von ergotherapeutischer und orthopädietechnischer Seite spezielle Adaptierungsstühle entwickelt. Sie erlauben, die Reaktion des Körpers, z. B. Aktivierung der Rückenstrecker, Kopfkontrolle oder Armfunktion, auf eine konkrete Sitzposition auszutesten und mit der neuen Sitzhilfe eine bestmögliche Unterstützung der Alltagsfunktionen zu erreichen. Drehmann 10 entwickelte einen multifunktionell verstellbaren Anpassstuhl, mit dem verschiedene Sitzwinkel beurteilt werden können. Bächli 11 verwendet den Sitability 2®, mit dem eine visuelle Austestung des Sitzwinkels im Reitsitz möglich ist.
Grundsätzlich sind bei der Hilfsmittelversorgung folgende Punkte zu beachten:
- eine minimal unterstützende, aber optimale Sitzhilfe unter Berücksichtigung der Persönlichkeit, Haltungs- und Bewegungsfunktion,
- eine hohe Praktikabilität im Alltag, um die Lebensqualität aller involvierten Personen zu verbessern, und
- eine hohe Effizienz der Versorgung, indem in Teamarbeit unzulängliche und unnötige (Doppel-)Versorgungen vermieden werden.
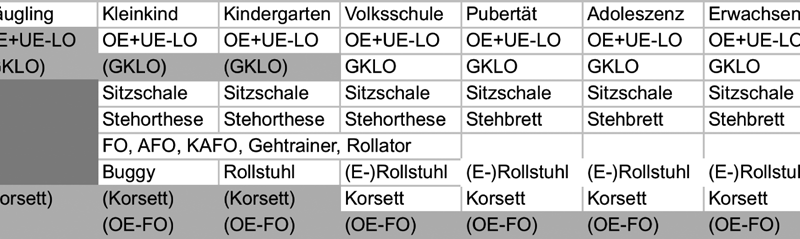
Die Effizienz der Versorgung wird auch durch eine gemeinsame Definition der Hilfsmittel und die Erarbeitung von Hilfsmittel-Standards für einzelne Erkrankungsbilder gefördert (Tab. 1) 12.
Mit zahlreichen Hilfen kann aus derzeitiger Sicht abhängig von den Restfunktionen der Muskulatur eine wirksame Sitzunterstützung erreicht werden (Tab. 2). Hierzu gehören Sitzhilfen, Rumpforthesen, Korsette, Mieder, Sitzadaptierungen und ‑schalen, Roll- und Therapiestühle sowie Ganzkörper-Lagerungsorthesen (GKLO).
Leichtbau-Sitzschalen
Subtypen sind Leichtbau-Sitzschalen nach Maß bei freier passiver Hüft- und WS-Gelenkbeweglichkeit mit offenem oder geschlossenem Sitzwinkel und nach Modell gefräste Schaumstoff-Sitzschalen bei strukturellen Becken- und WS-Deformitäten zur großflächigen Druckverteilung und, falls erforderlich, asymmetrischen Lagerung.
Mit Sitzschalen können die physiologischen (vorderen–neutralen–hinteren) Sitzpositionen mittels Sitzkantelung (Abb. 4) in Kombination mit Straßen-Untergestellen (Buggy- oder Rollstuhl-Untergestell) und Zimmer-Untergestellen erreicht werden.
Spezialsitzschalen
Zu den Spezialsitzschalen für besondere Einsatzbereiche zählen dynamische Sitzschalen mit federndem Sitzgelenk für die Sitzversorgung bei schweren Dyskinesien, Orthoplast-Sitzschalen, die als leichtes, einfaches Modell besonders in den ersten Lebensjahren geeignet sind, und Vakuum-Sitzschalen als Probesitzschalen. Letztere sind zudem bei häufigen und raschen Adaptierungen empfehlenswert.
Rollstühle
Bei Rollstühlen sind zahlreiche Spezifizierungen medizinisch notwendig. Hierzu gehören individuelle Sitzadaptierungen zum Ermöglichen des passiven Sitzens und Aufrichte-Funktionen für zusätzliches passives Stehen. Hinzu kommen Elektro-(E-)Rollstühle für eine unterstützte Fortbewegung, elektrisch verstellbare Rollstühle für zusätzliche passive Bewegung sowie Rollstühle mit Schiebehilfe zur Erleichterung der Betreuung.
Auch bei Therapiestühlen ist es medizinisch notwendig, dass sie über individuelle Sitzadaptierungen verfügen, um das passive Sitzen zu ermöglichen.
Medikamentöse Verfahren
Besonders bei hochgradiger Spastik und Dystonie kann die Sitzfähigkeit durch verschiedene medikamentöse Maßnahmen erleichtert werden.
lntramuskuläre Botulinumtoxin-Injektionen können bei lokaler dynamischer Dystonie oder Spastik ohne strukturelle Veränderungen durch neuromuskuläre Blockaden einzelne Muskeln schwächen. So wird dieses Verfahren z. B. bei Hüftadduktoren‑, Kniebeuge- und Kniestreckspastik vom Autor seit 15 Jahren erfolgreich zur Verbesserung der Sitzfähigkeit eingesetzt.
Zudem kann die perorale systemische Verabreichung von Baclofen, Clonidine/Tizanidine, Dantrolene oder neuen Cannabis-Derivaten eine generalisierte Spastik reduzieren.
Die intrathekale Gabe von wesentlich geringeren Mengen an Baclofen über einen implantierten Katheter – bei längerdauernder Verabreichung mit einem Medikamentendepot in einer zusätzlich subkutan implantierten Pumpe – ermöglicht die Reduktion lokaler Spastik der unteren und oberen Extremitäten und damit, z. B. bei beidseitiger schmerzhafter oder therapieresistenter Hüftstreckspastik, die Verbesserung der Hüftbeweglichkeit und passiven Sitzfähigkeit 13.
Orthopädisch-chirurgische Verfahren
Deutlich und dauerhaft kann die Sitzfähigkeit durch operative Maßnahmen in vielen Fällen struktureller Muskelverkürzungen, Gelenkkapselkontrakturen, Hüftluxationen, Skoliosen und bei hochgradiger Spastik verbessert werden.
Zwei Operationstechniken brachten aufgrund der nun möglichen unmittelbar postoperativen Frühmobilisation in den vergangenen drei Jahren einen großen Fortschritt für Kinder mit Bewegungsstörungen: minimalinvasive Muskelverlängerungen (Myofasziotomien) durch perkutane Einstiche und knöcherne Korrekturen mittels winkelstabiler Platten.
Minimalinvasive Muskelverlängerungen werden mit dem Vorteil kleinster Einstiche an der Haut und sofortiger schmerzfreier Mobilisierung ab dem 1. postoperativen Tag durchgeführt.
Zur Verbesserung der Sitzposition können mithilfe dieser Methode besonders die Hüftadduktoren‑, Hüftbeuger‑, Kniestreck‑, Kniebeuge-Spastik mit Verkürzungen – im Gegensatz zu herkömmlichen Methoden – rasch und wirkungsvoll behandelt werden.
Beispielsweise führt die oft unbemerkte strukturelle Verkürzung der ischiocruralen Muskulatur häufig zu einer langsam progredienten Verschlechterung der Sitzfähigkeit mit zunehmender Kyphose der Lendenwirbelsäule. Ein sorgfältig geplanter Mehrtage-Weichteilrelease kann in diesem Fall eine deutliche Verbesserung der Sitzqualität bewirken.
Auch die minimalinvasive Operation des Musculus pectoralis major bei Spastik und Verkürzung mit kyphotischer Körperhaltung führt bereits in den ersten postoperativen Tagen zu einer Verbesserung von Schulterhaltung und Sitzposition.
Präventive Weichteiloperationen
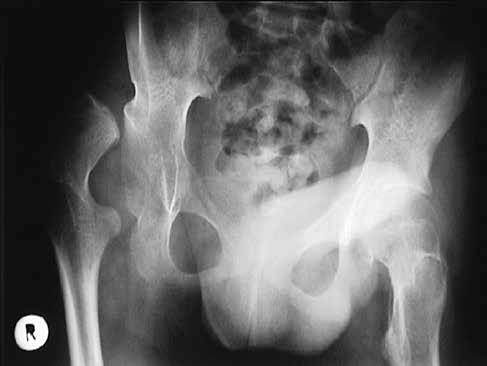
Bei Kindern mit GMFCS 4–5 steht die Behandlung einer progredienten Hüftluxation im Vordergrund, da bei mehr als der Hälfte der Patienten ab dem Jugendalter Schmerzen zu einer massiven Einschränkung der Sitz- und Pflegefähigkeit führen. Präventive Weichteil-Operationen im Kleinkindalter oder kombiniert mit pfannenbildenden Eingriffen im (Vor-)Schulalter verhindern so meist die spätere Notwendigkeit einer auch aufgrund des Alters wesentlich aufwendigeren zusätzlichen offenen Reposition und verbessern neben der Sitzfähigkeit auch die Transfersteh- und Transfergehfähigkeit.
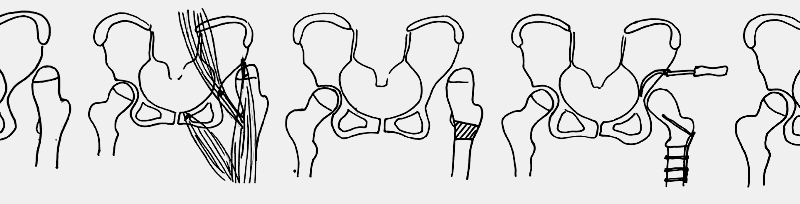
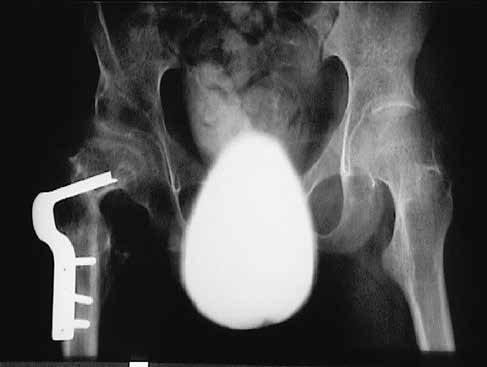
Rekonstruktiver Hüfteingriff
Der rekonstruktive Hüfteingriff mit offener Reposition ist nach Erfahrung internationaler und auch unseres Zentrums bei Hüftluxationen Erwachsener gegenüber anderen Verfahren wie Resektionen zu bevorzugen (Abb. 5 u. 6).Frühere Mobilisierung ohne Gipslagerung brachte in den vergangenen Jahren einen großen Vorteil für die betroffenen Kinder und ihre Familien.
Postoperativ sind eine frühe Mobilisierung, eine symmetrische Lagerung im Sitzen und Liegen sowie eine langsam beginnende regelmäßige Steh- und Gehtherapie mit neuen Bewegungstrainern anzustreben.
Fazit
Diese Beispiele zeigen, dass Kindern oft mit sehr einfachen Maßnahmen neue Entwicklungsmöglichkeiten geboten werden können. Bei schweren Bewegungserkrankungen ist eine bestmögliche Bettung und Unterstützung nur mit großem Aufwand erreichbar, aber immer anzustreben. Bei fortschreitenden Veränderungen des Halte- und Bewegungsapparates ist es gelegentlich notwendig, zum geeigneten Zeitpunkt zusätzlich medikamentöse oder operative Maßnahmen zu ergreifen, um das Sitzen und damit die Wahrnehmungs- und Greifaktivitäten des Kindes zu erleichtern.
Der Autor:
Prof. h. c. Dr. med. Univ. MBA Walter Michael Strobl
Klinik für Kinder‑, Jugend- und Neuroorthopädie
Krankenhaus Rummelsberg gGmbH
Rummelsberg 71
90592 Schwarzenbruck
walter.strobl@sana.de
Begutachteter Artikel / reviewed paper
Strobl W. Das Sitzen aus kinderorthopädischer Sicht. Orthopädie Technik, 2014; 65 (2): 46–53
- Dynamische Hüftabduktions-Lagerungsorthese zur Behandlung pathologisch veränderter Hüften bei neuromuskulären Erkrankungen in der Kinderorthopädie — 5. Juni 2025
- Ein neuronal gesteuertes Exoskelett in der Therapie von Patientinnen und Patienten mit Querschnittlähmung — 5. Juni 2025
- Digitale Wunddokumentation: Warum Papier keine Option mehr ist — 5. Juni 2025
- Rang M et al. Seating for children with cerebral palsy. J Pediatr Orthop, 1981; 1: 279–287
- Strobl W. Medizinische Grundlagen der Sitzschalenversorgung. Orthopädie Technik, 2004; 55: 592–600
- Döderlein L. Grundlagen der Sitzversorgung bei den schweren Formen der infantilen Zerebralparese. Med Orth Tech, 1995; 115: 266–273
- Jarvis S. Wheelchair clinics for children. Physiotherapy, 1985; 71 (3): 132–134
- Strobl W. Planung und Durchführung der Sitzversorgung bei Patienten mit infantiler Zerebralparese. Med Orth Tech, 2002; 121: 152–159
- Myhr U et al. Improvement of functional sitting position for children with cerebral palsy. Dev Med Child Neurol, 1991; 33: 246–256
- Strobl W. Neurogene Wirbelsäulendeformitäten Teil 2: Sitzen und Sitzhilfen – Prinzipien der Anpassung. Orthopäde, 2002; 31: 58–64
- Kim MO, Lee JH, Yu JY, An PS, Hur DH, Park ES, Kim JH. Changes of musculoskeletal deformity in severely disabled children using the custom molded fitting chair. Ann Rehabil Med, 2013; Feb; 37 (1): 33–40
- Strobl W. Behandlungsprinzipien neuromuskulärer Skoliosen – konservativ versus operativ. Orthopädie Technik, 2011; 62 (12): 922–927
- Drehmann A. Einfluss des Sitzwinkels auf die Rumpfaufrichtung. Masterthesis zur Erlangung des MSc Neuroorthopädie Donau-Universität Krems, 2012
- Bächli U. Sitzunterstützung. Masterthesis zur Erlangung des MSc Neuroorthopädie Donau-Universität Krems, 2012
- Strobl et al. Standards für die orthopädietechnische Versorgung von Kindern und Erwachsenen mit neuromotorischen Erkrankungen. Skriptum publ. 10. Symposium für Neuroorthopädie & Rehabilitation. Wien-Speising, 5/2012
- Strobl et al. Sitzhilfen für körper- und mehrfachbehinderte Menschen – Pathophysiologie, Indikationen und Fehler. Orthopädie Technik, 2000; 51: 1042–1051