Einleitung
Die gesunde Wirbelsäule ist in der Frontalebene und in der axialen Ebene orthograd ausgerichtet. Die Krümmungen des sagittalen Profils liefern die notwendige Elastizität und Belastbarkeit für den aufrechten Stand und Gang. Jedes einzelne Wirbelsegment, bestehend aus Wirbelkörper – Bandscheibe – Wirbelkörper, ermöglicht durch seine differenzierte Form somit eine Beweglichkeit in unterschiedlichem Ausmaß. Jede Störung des Gefüges führt daher zwangsläufig zu einem pathologischen Bewegungsmuster. Bei einer aszendierenden oder deszendierenden Betrachtungsweise wird der lumbosakrale Übergang zu einem „locus minoris resistentiae“ 1. Dies wird besonders anhand der Häufigkeit der lumbalen „Bandscheibenläsionen“ schmerzlich bewusst. Damit verlangt die Behandlung von Adoleszentenskoliosen eine genaue Betrachtung dieses mechanisch stark belasteten Segmentes am lumbosakralen Übergang. Die typische idiopathische Skoliose zeigt eine rechtskonvexe thorakale Hauptkrümmung mit kranialer und kaudaler Ausgleichskrümmung. Eine Korrektur der Hauptkrümmung führt gleichzeitig auch zu einer Krümmungsreduktion der angrenzenden Regionen. Bei lumbalen Skoliosen sind die Korrektureffekte bei der Korsettbehandlung viel schwerer vorhersehbar. Dieser Beitrag versucht Ursachen für die eingeschränkte Korrigierbarkeit lumbaler Skoliosen aufzuzeigen.
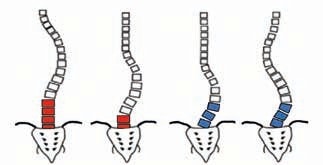
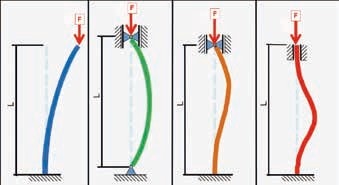
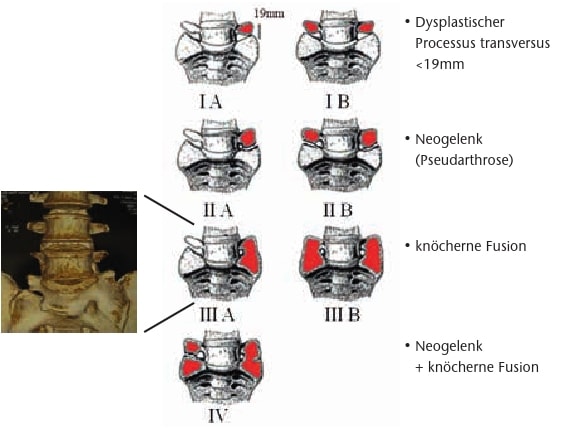
Die Durchsicht der Skoliose-Klassifikation kann darauf reduziert werden, dass der lumbosakrale Übergang sich „lotrecht“ oder „schräg“ eingestellt darstellt (Abb. 1). Wird die Skoliose auf eine mechanische Ursache reduziert, so wird der „Euler buckling mode“ (= „Euler-Biegetest“) zu einem anschaulichen Erklärungsmodell. Dieser besagt, dass die Krümmungsform eines axial belasteten Stabs von seiner Fixierung abhängig ist (Abb. 2) 2. Unter dieser Betrachtung muss dem lumbosakralen Übergang, also der „Fixierung“ der Wirbelsäule am Becken, als Skolioseursache vermehrte Aufmerksamkeit geschenkt werden. Die als Bertolotti-Syndrom oder „LSTV“ („lumbosacral transitional vertebrae)“ bekannte lumbosakrale Übergangsstörung in der Klassifikation nach Castellvi tritt damit in den Fokus des Interesses (Abb. 3).
Methode
Für die vorliegende Arbeit wurden Skoliosepatienten aus der Korsett-Ambulanz mit radiologischem Verdacht auf eine LSTV einer weiterführenden MRI-Untersuchung zugeführt. Als Verdachtsmomente wurden die radiologischen Kriterien der Castellvi-Klassifikation herangezogen, d. h. Verbreiterung des Processus transversus von > 19 mm bis hin zur knöchernen Verschmelzung von L5 mit S1. Alternativ ist auch eine Lumbalisation von S1 (freier oder nur partiell verschmolzener S1 mit S2) zu differenzieren.
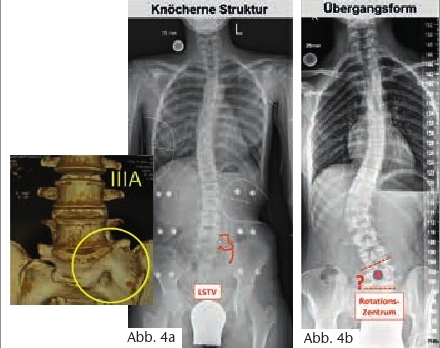
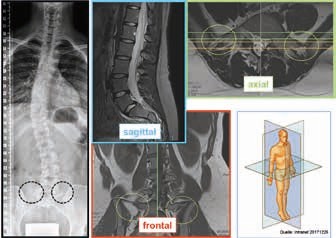
Als zusätzliches Kriterium für eine weiterführende Abklärung wurde die Schrägeinstellung in der A.-p.-Aufnahme von L5 gegenüber S1 von mehr als 5° Cobb-Winkel gewählt (Abb. 4). Die gelieferten ersten 12 MRI-Untersuchungen waren für die gesicherte Festlegung einer LSTV wenig geeignet. Daher wurden 12 weitere Untersuchungen im Sinne einer Kontrollgruppe nach vordefinierten MRI-Aufnahmekriterien von einem Röntgeninstitut durchgeführt, d. h. eine MRI mit Fokus auf den lumbosakralen Übergang und einer Darstellung aller drei Ebenen im Raum (sagittal, axial und koronal).
Ergebnis
Die gelieferten ersten 12 MRI-Untersuchungen waren im Ergebnis ernüchternd: Nur eine MRI-Untersuchung bestätigte eine LSTV Castellvi IIIa. Diese Diagnose war aber bereits im Übersichtsröntgen abgrenzbar; die MRI-Untersuchung bedeutete somit nur eine Befundsicherung. Die Beurteilung der gelieferten MRI-Bilder brachte aber weitere Gründe für dieses Ergebnis ans Tageslicht: In fünf Fällen war die MRI-Untersuchung so stark eingeblendet, dass der zu beurteilende laterale Anteil des Processus transversus nicht mehr gesichert beurteilbar war; in acht Fällen wurden nur axiale und sagittale Schichten geliefert. Die fehlenden koronalen Schichten lassen somit eine Klassifikation nach Castellvi gar nicht zu.
In der Kontrollgruppe der MRI-Untersuchung nach den vorgegebenen Ausführungskriterien (sagittale, axiale und koronale Schichten mit Fokussierung auf L5/S1) konnte bei 12 Patienten bereits 5‑mal eine lumbosakrale Übergangsstörung bestätigt werden (Abb. 5). Insgesamt konnte bei 6 von 24 Patienten, entsprechend den Zugangskriterien, eine LSTV diagnostiziert werden (2 × Castellvi IA, 1 × IB, 2 × IIA und 1 × IIIA).
Schlussfolgerungen
Aus diesem Ergebnis lassen sich die folgenden Schlüsse ziehen:
Das Ergebnis von aktuell 58 PubMed-Eintragungen („LSTV spine“) zum Thema der lumbosakralen Übergangsstörung (LSTV) zeigt, wie wenig Beachtung diesem Thema geschenkt wird. Dies betrifft nicht nur die Korsettbehandlung, sondern darf auch weitgehend verallgemeinert werden. Die Anzahl von acht PubMed-Eintragungen mit den Stichwörtern „buckling mode“ und „spine“ bestätigt, dass diese Betrachtungsweise der Wirbelsäule und der Skoliose nicht präsent ist: Es handelt sich dabei um Beiträge, die bereits viele Jahre alt sind.
Als nächste Erkenntnis muss festgehalten werden, dass die standardisierte MRI-Untersuchung der LWS (Fragestellung: Bandscheibenläsion, Instabilität, Stenose etc.) für die Fragestellung der LSTV nicht geeignet ist. Eine aktuelle Veröffentlichung zeigt weitere diagnostische Schwierigkeiten bei der Diagnostik der LSTV auf. Die „intra- and interobserver reliability“ wird als gering erkannt. Damit wird klar, dass nicht nur die Bildgebung bei Verdachtsmomenten verbesserungswürdig ist, sondern dass auch die radiologische Diagnostik verbessert werden muss 3.
Bei der LSTV Castellvi II bis IV handelt es sich um eine knöcherne Fehlbildung, die sich zwangsläufig einer Korsettkorrektur widersetzt. Die Klassifikation Castellvi I mit nur Verbreiterung und/oder Dysplasie des Processus transversus (> 19 mm Breite) lässt eine Korrektur erwarten, ist jedoch wegen der diagnostischen Ungenauigkeit aufgrund einer Breitenangabe des Processus transversus für eine diagnostische Unschärfe verantwortlich. Auch die Differenzierung zwischen einer Fehlbildung Castellvi I und einer skoliosebedingten Kontaktfläche des Processus transversus mit dem Os sacrum bleibt unbeantwortet.
Die genannten Erkenntnisse sind für den Orthopädie-Techniker nicht beeinflussbar. Das Problem der eingeschränkten Korrigierbarkeit einer lumbalen Krümmung im Rahmen der Korsettbehandlung bleibt jedoch beim Orthopädie-Techniker. Es ist somit ein Erklärungsmodell, weshalb bei einigen Patienten die Korrekturergebnisse im Korsett nicht befriedigend sind. Auch die Bezeichnung „idiopathische Skoliose“ ist damit nicht mehr gerechtfertigt – mit allen Konsequenzen bis hin zu der Frage, ob im Einzelfall eine Korsettindikation überhaupt gegeben ist.
Fazit
Jede eingeschränkte Korrigierbarkeit einer lumbalen Krümmung verlangt nach einer weiterführenden MRI-Untersuchung des lumbosakralen Überganges nach standardisierten Kriterien mit Darstellung aller drei Ebenen im Raum. Jede LSTV muss daher als Fehlbildungsskoliose angesehen und behandelt werden. Damit gelten die Korsettkorrekturkriterien der idiopathischen Skoliose nicht mehr. Dies betrifft nicht nur die Korrektur, sondern auch die Progredienzwahrscheinlichkeit.
Der Autor:
Dr. Franz Landauer
Universitätsklinik für Orthopädie
und Traumatologie der PMU/SALK
Müllner Hauptstr. 48
A‑5020 Salzburg
f.landauer@salk.at
Begutachteter Beitrag/reviewed paper
Landauer F. Biomechanik und Pathomechanik der lumbalen Wirbelsäule. Orthopädie Technik, 2018; 69 (2): 28–30
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Konin GP, Walz DM. Lumbosacral transitional vertebrae: classification, imaging findings, and clinical relevance. AJNR Am J Neuroradiol, 2010; 31 (10): 1778–1786
- Meakin JR, Hukins DW, Aspden RM. Euler buckling as a model for the curvature and flexion of the human lumbar spine. Proc Biol Sci, 1996; 22; 263 (1375): 1383–1387
- Khalsa AS, Mundis GM Jr, Yagi M, Fessler R, Bess S, Hoso gane N, Park P, Than K, Daniels A, Iorio J, Ledesma J, Tran S, Eastlack RK. Variability in Assessing Spinopelvic Parameters with Lumbosacral Transitional Vertebrae: Inter- and Intra-observer Reliability among Spine Surgeons. Spine (Phila Pa 1976), 2017. doi: 10.1097/BRS.0000000000002433 [ahead of print]