Einleitung
In der Bundesrepublik Deutschland leben (2011) ca. 7,3 Millionen schwerbehinderte Menschen. Als schwerbehindert gelten Menschen, denen ein Grad der Behinderung von 50 % und mehr zuerkannt wurde. Zwei von drei schwerbehinderten Menschen haben eine körperliche Behinderung. Bei den durch das Statistische Bundesamt erfassten Menschen mit einer Schwerbehinderung weisen ca. 17.000 Bundesbürger eine Querschnittlähmung auf. Unabhängig vom Grad der Behinderung wird der Anteil der Menschen mit einer Querschnittlähmung in Fachkreisen auf ca. 60.000 geschätzt. Jährlich kommen ca. 1.800 Menschen hinzu 1.
Die Bedürfnisse querschnittgelähmter Menschen sind aufgrund der motorischen, sensiblen und vegetativen Ausfallerscheinungen vielfältig 2 und bedürfen einer lebenslangen medizinischen Nachsorge. Besonderes Augenmerk ist dabei unter anderem auf die Gewährleistung einer ausreichenden Mobilität im Alltag zu legen. Durch eine gute Mobilität im Alltag kann eine hohe Lebensqualität für Menschen mit einer Querschnittlähmung erzielt werden 3 4 5 6 7 8.
Seit mehreren Jahren kommen vermehrt mobile, elektromechanisch betriebene Orthesen, sogenannte Exoskelette, für Menschen mit einer Querschnittlähmung von verschiedenen Firmen auf den Markt. Die Kosten für eine Anschaffung werden mit etwa 50.000 bis 100.000 Euro beziffert. Die Hersteller werben unter anderem mit der Gewährleistung einer höheren Mobilität im Alltag, mit einer verbesserten Orthostase, Gelenkbeweglichkeit und Verdauung sowie einer Verringerung der Spastik und verbesserten psychischen Faktoren („eye-to-eye”). Ziel der Anwendungserprobung war es zu prüfen, inwieweit diese Aspekte im Alltag rollstuhlabhängiger Menschen mit einer Querschnittlähmung konkret umsetzbar sind. Ebenfalls von Bedeutung war dabei die Praktikabilität der Orthese in Bezug auf den zeitlichen Aufwand beim Anlegen, technische Zuverlässigkeit und subjektive Nutzungsmöglichkeiten im Alltag sowie Fragen zur Ökonomie.
Material und Methoden
Probanden
Vier Probanden mit einer chronischen, traumatischen Paraplegie (Trauma vor mehr als 12 Monaten), einem neurologischen Niveau Th1 bis L4 sowie einer von der American Spinal Injury Association (ASIA) vorgegebenen Klassifizierung AIS (ASIA Impairment Scale) A, B oder C sollten eingeschlossen werden. Das zulässige Körpergewicht sollte unter 100 kg liegen, die Körpergröße durfte 190 cm nicht überschreiten. Nach fachärztlicher Untersuchung durften als Einschlusskriterien keine Anzeichen von Osteoporose, instabilen Frakturen, einschränkenden Kontrakturen oder Spastiken sowie Herz-Kreislauf-Erkrankungen gegeben sein.
Projektdesign
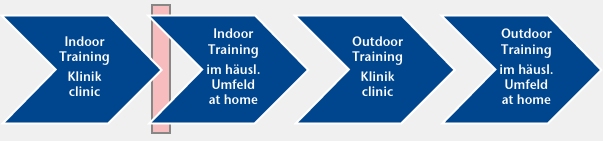
Die prospektive Fallserie wurde in vier Phasen unterteilt (Abb 1):
Phase 1
4 Indoor-Mobilitätstrainingseinheiten pro Woche à 60 Minuten in der Klinik bis zur sicheren Anwendung mit
- Einweisung in die Bedienung
- Schulung von Transfers
- Mobilitätstraining
Phase 2
Indoor-Mobilität im häuslichen Umfeld ca. 4 Wochen ohne therapeutische Begleitung
Phase 3
Outdoor-Mobilität in der Klinik bis zur sicheren Anwendung mit
- Steigungen
- verschiedenen Böden
- Treppen
- verschiedenen Alltagstransfers
Phase 4
Outdoor-Mobilität ca. 4 Wochen im häuslichen Umfeld ohne therapeutische Begleitung
Das Exoskelett „ReWalk”
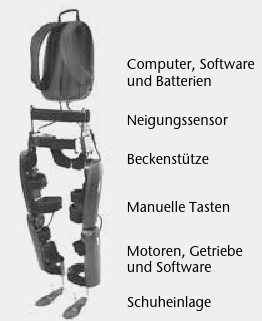
Beim mobilen Exoskelett „ReWalk” handelt es sich um eine computergesteuerte, elektrische Orthese der Firma Argo Medical Technologies, Israel.
Die Orthese (Abb. 2) ermöglicht das passive Gehen trotz einer Lähmung beider Beine. Um die Gehbewegungen bei der Orthese auszulösen, werden Bewegungen des Oberkörpers bei gleichzeitiger frontaler Gewichtsverlagerung durch Bewegungssensoren in reziproke Gehbewegungen umgesetzt. Bewegungsprogramme wie Aufstehen, Hinsetzen und Steigbewegungen zur Bewältigung von Treppen werden durch einen drahtlosen Signalgeber am Handgelenk gesteuert (Abb. 3). Über ein EDV-gestütztes Programm kann per Computer eine Vielzahl an Variablen vom Therapeuten eingestellt und angepasst werden. Der Computer und die den Strom liefernden Batterien sind in einem Rucksack untergebracht. Für die Anwendung werden Unterarmgehstützen empfohlen (Abb. 4).
Datenerhebung
Die Datenerhebung erfolgt anhand eines neu entwickelten Fragebogens. Er umfasst je sechs Items zur Praktikabilität und Effektivität der Orthese, die mit einer Bewertung nach dem Schulnotensystem von 1 bis 6 („sehr gut” bis „ungenügend”) beantwortet werden (siehe Fragebogen). Zusätzlich werden zwei halboffene Fragen zu Komplikationen und zum Grund für einen eventuellen Abbruch des Projekts gestellt. Der reale Zeit- und Personalaufwand am Probanden wird separat erfasst.
Ergebnis
Das Projekt fand im Zeitraum von November 2012 bis Juni 2013 statt. Vier Probanden (Ø 38,5 J. ± 11,5) konnten für die Anwendungserprobung mit zwei identischen Orthesen gewonnen werden. Das neurologische Niveau lag zwischen Th6 und L3 (1 × Th6, 13 Jahre nach Trauma; 1 × Th10, 3 Jahre nach Trauma; 1 × Th11, 15 Jahre nach Trauma; 1 × L3, 4 Jahre nach Trauma) mit einer AIS zwischen A und C (3 × A, 1 × C). Bei keinem der Probanden waren für die getestete Orthese funktionell relevante Muskelfunktionen in den unteren Extremitäten vorhanden. Alle Probanden absolvierten das ambulant stattfindende Indoor-Training (Phase 1). Im Durchschnitt wurden 16,75 Stunden (12 bis 23 Stunden) benötigt, um den Umgang mit dem Exoskelett auf ebenen Flächen zu erlernen.
Je Proband wurden anfänglich bis zu drei Therapeuten als Unterstützung benötigt. Diese konnten im Verlauf der Schulung bei allen Teilnehmern auf eine Hilfsperson reduziert werden. Als durchschnittliche Behandlungskosten für den personellen Aufwand werden 25 Euro für 30 Minuten Therapie in Anrechnung gebracht. Für die Schulung in Phase 1 wurden durchschnittlich zwei Therapeuten benötigt. Die Behandlungskosten summieren sich für zwei Therapeuten à 16,75 Stunden auf 1.675 Euro. Die Lernkurve der Therapeuten fand bei der Berechnung keine Berücksichtigung.
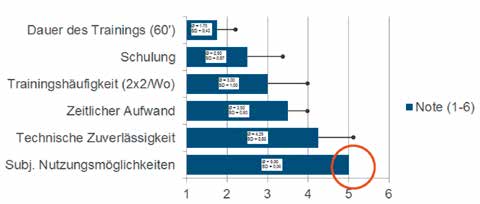
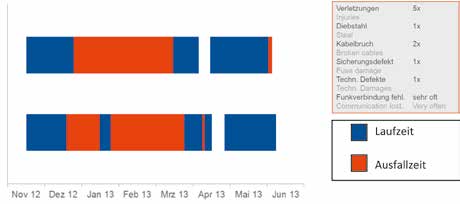
Keiner der Probanden entschied sich dazu, Phase 2 (häusliche Erprobung) zu durchlaufen. Als Gründe wurden u. a. die mangelnde technische Zuverlässigkeit der Orthese (Ø = 4,25; SD = 0,83), die geringe subjektive Nutzungsmöglichkeit im Alltag (Ø = 5,0; SD = 0,00) sowie der relativ hohe zeitliche Aufwand beim Anlegen der Orthese (Ø = 3,5; SD =0,5) genannt (Abb. 5).
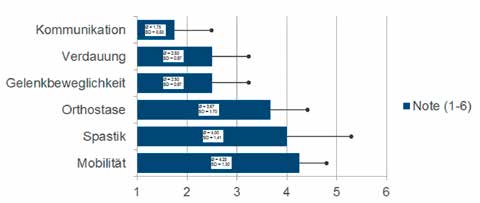
Je zwei der vier Probanden verspürten an 3 bis 5 Gelenken eine Verbesserung der Beweglichkeit, eine befriedigende Senkung der Spastik, eine befriedigende Verbesserung der Kreislaufregulation sowie eine gute Veränderung der Verdauung. Alle Teilnehmer werteten die Kommunikation „auf Augenhöhe” als positiv (Ø = 1,75; SD = 0,83). Die durch das Exoskelett gewonnene Mobilität wurde dagegen lediglich mit 4,25 (Ø = 4,25; SD = 1,30) bewertet (Abb. 6). Drei der Teilnehmer berichteten von Komplikationen während der Erprobung in Form von Hautproblemen im Bereich des Knies. Zudem schilderten sie insbesondere in der Anfangsphase Überlastungsreaktionen in den Handgelenken durch die indizierte Verwendung der Unterarmgehstützen.
Wie schon in einer vorangegangenen Untersuchung ist die technische Zuverlässigkeit der Orthese zum Zeitpunkt der Anwendungserprobung nicht durchgängig gegeben 9. Fehlerhafte Funkverbindungen, Kabelbrüche und weitere technische Defekte traten häufiger auf und führten zu Geräteausfallzeiten von bis zu 3 Monaten (Abb. 7).
Diskussion
Anders als bei den Studien von Zeilig et al. 10 und Esquenazi et al. 11 kam es bei drei von vier Probanden in 5 Fällen zu Hautabschürfungen und Rötungen im Bereich der Kniegelenke trotz Polsterung mit verschiedenen Schaumstoffkissen. Im Gegensatz zu Zeilig et al.12 und Esquenazi et al. 13, die die Verwendung von mechanischen Gehapparaten, Stehtischen und FES als Einschlusskriterien definiert haben, wurden bei zwei von vier Probanden negative Übertragungseffekte, sogenannte Interferenzen, bemerkt.
Die Probanden hatten dabei Schwierigkeiten, sich aus den langjährig ausgeübten Bewegungsmustern mit reziproken, mechanischen Gehapparaten bzw. Rollatoren auf das notwendige Bewegungsmuster des „ReWalk” umzustellen. Den Probanden ohne Vorerfahrung gelang das sowohl nach eigener als auch nach Einschätzung der Therapeuten wesentlich schneller.
Der zeitliche Aufwand beim Anlegen der Orthese könnte mit einigen technischen Änderungen minimiert werden. Sowohl das Anlegen der Orthesengurte zur sicheren Platzierung als auch das Einführen der winkelfixierten Fußorthese in den Schuh des Probanden stellte sich als zeitaufwendig und technisch schwierig dar. Hauptkriterium für den vorzeitigen Abbruch der Anwendungserprobung war jedoch die mangelnde Mobilität durch die Orthese für aktive Anwender. Die Räumlichkeiten der Anwender zu Hause sind in den Dimensionen oftmals nicht mit denen einer Klinik vergleichbar. Somit sind Handhabung in engen Räumen, Wendigkeit und eine gewisse Bewegungsflexibilität sehr wünschenswert. Eine Anwendung in Kombination mit dem Rollstuhl könnte die beschriebenen Mobilitätsdefizite 14 im Alltag eines Rollstuhlanwenders weiter minimieren.
Um die Anschaffungskosten von ca. 90.000 Euro für die verwendete Orthese in Verbindung mit den Behandlungskosten von ca. 1.675 Euro pro Patient für die Phase 1 (indoor) zu rechtfertigen, ist einerseits die technische Zuverlässigkeit zu optimieren und andererseits der wirtschaftliche Nutzen in einem Konzept den Kostenträgern gegenüber individuell nachzuweisen. Die unterschiedlichen Einschätzungen der Effektgrößen differieren patientenabhängig je nach Beschwerdebild. Eine längerfristige, regelmäßige Anwendung über einen Zeitraum von 3 bis 6 Monaten, die über eine Erprobung hinausgeht, könnte die Effekte wie Verbesserung der Verdauung, Erhöhung der Gelenkbeweglichkeit, Orthostase und Reduzierung der Spastik für den einzelnen Anwender konkretisieren und bei der Entscheidung über eine Anschaffung hilfreich sein.
Ausblick
Die Ergebnisse der Anwendungserprobung blieben im Allgemeinen hinter den Erwartungen der Anwender zurück. Es bleibt aber zu bemerken, dass eine sehr gute Kooperation zwischen Herstellerfirma und Klinik herrschte. Zwischenzeitlich konnten verschiedene technische und elektronische Anpassungen erfolgen. Ein Handbuch zur Bedienung durch den Anwender und den Therapeuten ist ebenfalls verfügbar. Eine weitere Entwicklung der Orthese zum häuslichen Gebrauch wird auch zukünftig von Klinikseite gerne begleitet. Sollten die technischen Schwierigkeiten durch die Herstellerfirma gelöst werden, so steht einer größeren Studie nichts mehr im Wege. In diesem Zuge sollen dann auch weitere Instrumente wie der etablierte Fragebogen „QUEST – Quebec User Evaluation of Satisfaction with assistive Technology” sowie objektivierbare Tests wie „ROM – Range of Motion” und „MAS – Modified Ashworth Scale” Anwendung finden.
Möglicher Interessenskonflikt
Das Projekt wird von der Firma Argo Medical Technologies, Israel, unterstützt.
Für die Autoren:
Orpheus Mach
Klinische Studien
Rückenmarkverletztenzentrum
Berufsgenossenschaftliche Unfallklinik
Professor-Küntscher-Straße 8
82418 Murnau am Staffelsee
orpheus.mach@bgu-murnau.de
Begutachteter Beitrag/reviewed paper
Mach O, Bergner U, Maier D, Perlik T, Högel F. Anwendungserprobung mit dem Exoskelett „ReWalk“ – Mobilitätsförderung für Menschen mit einer Querschnittlähmung. Orthopädie Technik, 2014; 65 (9): 28–33
- Myoelektrische Orthesenversorgung bei Plexusverletzung der oberen Extremität – Vorstellung eines hybriden bionischen Konzepts — 6. Mai 2026
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Thietje R, Kienast B, Kowald B, Schulz AP, Hirschfeld S. Problematik der DRG-Abrechnung bei Querschnittgelähmten. Trauma und Berufskrankheit, 2010; 12: 203–207
- Hosseini SM, Oyster ML, Kirby RL, Harrington AL, Boninger ML. Manual wheelchair skills capacity predicts quality of life and community integration in persons with spinal cord injury. Archives of Physical Medicine and Rehabilitation, 2012; 12: 2237–2243
- Finlayson ML, Peterson EW. Falls, aging and disability. Physical Medicine and Rehabilitation Clinics of North America, 2010; 21: 357–373
- Zeilig G, Weingarden H, Zwecker M, Dudkiewicz I, Bloch A, Esqueanzi A. Safety and tolerance of the ReWalkTM exoskeleton suit for ambulation by people with spinal cord injury: A pilot study. Journal of Spinal Cord Medicine, 2012; 35: 96–102
- Esquenazi A, Talaty M, Packel A, Saulino M. The ReWalk Powered Exoskeleton to restore ambulatory Function to Individuals with thoracic Level Motor-Complete Spinal Cord Injury. American Journal of Physical Medicine & Rehabilitation, 2012; 91: 911–921
- Carpino G, Accoto C, Tagliamonte NL, Ghilardi G, Guglielmelli E. Lower Limb wearable Robots for physiological Gait Restoration: State of the Art and Motivations. MEDIC, 2013; 21 (2): 72- 80
- Aach M, Sczesny-Kaiser M, Lissek S, Höffken O, Nicolas V, Meindl R, Schwenkreis P, Sankai Y, Tegenthoff M, Schildhauer TA. Exoskelettales Rehabilitationstraining bei Querschnittgelähmten: Fallserie zum funktionellen Outcome. Trauma und Berufskrankheit, 2014; S1: 13–15
- Kolakowsky-Hayner SA, Crew J, Moran S, Shah A. Safety and Feasibility of using the EksoTM Bionic Exoskeleton to Aid Ambulation after Spinal Cord Injury. J Spine, 2013; S4: 1–8
- Zeilig G, Weingarden H, Zwecker M, Dudkiewicz I, Bloch A, Esqueanzi A. Safety and tolerance of the ReWalkTM exoskeleton suit for ambulation by people with spinal cord injury: A pilot study. Journal of Spinal Cord Medicine, 2012; 35: 96–102
- Finlayson ML, Peterson EW. Falls, aging and disability. Physical Medicine and Rehabilitation Clinics of North America, 2010; 21: 357–373
- Zeilig G, Weingarden H, Zwecker M, Dudkiewicz I, Bloch A, Esqueanzi A. Safety and tolerance of the ReWalkTM exoskeleton suit for ambulation by people with spinal cord injury: A pilot study. Journal of Spinal Cord Medicine, 2012; 35: 96–102
- Finlayson ML, Peterson EW. Falls, aging and disability. Physical Medicine and Rehabilitation Clinics of North America, 2010; 21: 357–373
- Zeilig G, Weingarden H, Zwecker M, Dudkiewicz I, Bloch A, Esqueanzi A. Safety and tolerance of the ReWalkTM exoskeleton suit for ambulation by people with spinal cord injury: A pilot study. Journal of Spinal Cord Medicine, 2012; 35: 96–102
- Hosseini SM, Oyster ML, Kirby RL, Harrington AL, Boninger ML. Manual wheelchair skills capacity predicts quality of life and community integration in persons with spinal cord injury. Archives of Physical Medicine and Rehabilitation, 2012; 12: 2237–2243