Einleitung
Die Versorgung des diabetischen Fußes mit Unterschenkelorthesen (US- Orthesen) ist seit Jahrzehnten ein die Orthopädie-Technik beschäftigendes Thema 1. In diesem Bericht aus der Praxis soll nicht dogmatisch die „einzig richtige“ US-Orthese vorgestellt werden, sondern es sollen Grundprinzipien und Überlegungen verdeutlicht werden, die zur Planung und Durchführung einer US-Orthesenversorgung beim Diabetischen Fußsyndrom notwendig sind. Aus jahrzehntelanger Erfahrung in Planung und Bau solcher Orthesen in einem interdisziplinären Team haben sich die im folgenden Bericht aufgezeigten Punkte als hilfreich oder sogar notwendig herausgestellt.
Leider stehen dem Orthopädie-Techniker nicht immer alle Fakten zu dem zu versorgenden Fuß (Krankheitsverlauf, Therapieverlauf inklusive OPs, Röntgenbilder, Allgemeinzustand des Patienten) zur Verfügung, die aber letztlich notwendig sind, um das individuell im Vordergrund stehende Versorgungsziel zu definieren. Es ist somit unerlässlich, die wichtigsten Parameter in Erfahrung zu bringen, um eine adäquate Entscheidung für die Versorgung treffen zu können. Kenntnisse über die Morphologie und den Verlauf des Diabetischen Fußsyndroms und dessen Besonderheiten – wie Klassifikationen und Stadien (z. B. nach Wagner, Wagner-Armstrong, Levin oder Eichenholz) – sowie Angaben zur Lokalisation (z. B. nach Sanders und Frykberg) sind für die Versorgung unerlässlich 23.
Definition des Versorgungsziels
Wie bei jeder orthopädietechnischen Versorgung sollte auch bei der US-Orthese für den diabetischen Fuß die Definition des Versorgungsziels am Anfang stehen. Als übergeordnetes Ziel ist hierbei sicherlich die Mobilisierung des Patienten bei gleichzeitigem Schutz des Fußes zu definieren. Eine Totalentlastung des Fußes durch Anstützung an die Tibiakondylen ist dafür nur in den seltensten Fällen indiziert – in der Regel erfolgt die Versorgung unter voller axialer Belastung bei gleichzeitiger Druckumverteilung im Fußsohlenbereich und Unterstützung gegen deformierende Achsabweichungen.
In den meisten Fällen stehen zwei unterschiedliche Aufgaben der Orthese im Vordergrund der Versorgung:
- Zum einen soll sie für die Ruhigstellung des OSG und des USG in Ver bindung mit einer geführten axialen Belastung sorgen, um ein mögliches Einsintern gezielt zuzulassen (Levin II) und den Verknöcherungsprozess in optimierter Position zu unterstützen (Levin III). Eine solche Ruhigstellung kommt aber auch nach operativen Stellungskorrekturen mit oder ohne Fixateur in Betracht.
- Zweite mögliche Hauptaufgabe der Orthese ist es, entsprechend der veränderten Fußanatomie, insbesondere aber bei schon vorhandenen Ulzerationen, bestimmte Areale des Fußes, besonders der Fußsohle, zu entlasten. Ein Palpieren des gesamten Fußes ist dabei vor der Versorgung unerlässlich, um veränderte knöcherne Strukturen zu erfassen. Nicht selten kommt es durch den Umbauprozess zu Knochenspitzen, die dann sehr genau ausgearbeitet werden müssen. Sobald sich Verdachtsmomente für knöcherne Umbauprozesse ergeben, ist ein Röntgenbild zur Beurteilung der Situation dringend erforderlich. Um eine möglichst ausgeglichene Druckverteilung herbeizuführen, müssen bislang weniger belastete Areale unter Berücksichtigung ihrer Belastungsfähigkeit stärker in die Belastung einbezogen werden. Dabei darf durchaus eine kontrollierte Korrekturkraft im Sinne einer gewaltlos erreichbaren Stellungsoptimierung auf den Fuß ausgeübt werden. Dies ist vor allem vor dem Hintergrund der Umbauprozesse am Fußskelett 4 entweder zur OP-Vermeidung, zur OP-Vorbereitung oder zur Sicherung des OP-Ergebnisses bei jeder Versorgung zu berücksichtigen.
Ausführungsdetails
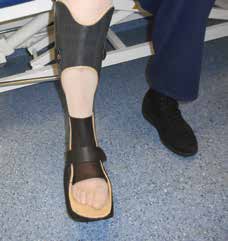
Um die im Vorfeld beschriebenen Aufgaben erfüllen zu können, muss die US-Orthese einige grundlegende Merkmale aufweisen. Hierzu gehört für die geforderte Ruhigstellung auch bei beweglichem anatomischem Sprunggelenk insbesondere der Verzicht auf eine gelenkige Verbindung zwischen Unterschenkel- und Fußteil. Ebenso erforderlich ist eine verspannende Bauweise, also eine frontale, proximal feste Anlage am Unterschenkel und eine distale, hintere Anlage inklusive Fußbettung. Der Fuß sollte über eine den gesamten Fußrücken bedeckende Lasche gehalten werden. An der Wade ist erfahrungsgemäß ein Gurtverschluss ausreichend (Abb. 1a–c). Durch diese Konstruktion wird eine adäquate Fußführung gewährleistet; der Fuß verbleibt in seiner definierten Stellung und kann auch bei unsachgemäßem Handling der Verschlüsse seine Position nur wenig verändern. Durch die Dreiecksform und die Tibiakondylenanstützung der frontalen Anlage ist außerdem eine Rotationskontrolle möglich, die während der Abrollung das deformierte Fußskelett vor Scherkräften schützt (Abb. 2). Die Ruhigstellung des Sprunggelenkkomplexes ermöglicht aber nicht nur eine stärkere Unterstützung durch die Fußbettung, weil weniger Fußverformungen in der Dynamik zu erwarten sind, sondern auch eine Reduktion der Scherkräfte, die sich durch eine Bewegung des Beines in der Orthese zwangsläufig ergeben würden.
Eine diabetesadaptierte Fußbettung mit großflächiger Unterstützung des Fußes in der Orthese sowie eine große Auftrittsfläche unter der Orthese geben Trägern mit verminderter bis aufgehobener Sensorik die nötige Standsicherheit. Gleichzeitig muss aber durch die Einarbeitung einer Absatz- und einer Vorfußrolle die nötige Dynamik bei ruhiggestelltem Sprunggelenk ermöglicht werden. Hier gilt es in der Anprobesituation den optimalen Kompromiss aus Stabilität und Mobilität zu finden.
Neben der Realisierung der Hauptaufgabe (Ruhigstellung und/oder Druckumverteilung) müssen noch weitere Aspekte berücksichtigt werden. Dies betrifft vor allem die Sicherstellung der Passform über die Nutzungsdauer der Orthese. Denn zum einen können sich aus der Grunderkrankung starke Umfangsschwankungen ergeben, zum anderen können aber auch die Ruhigstellung als solche oder die Umbauprozesse in der floriden Phase für Volumenschwankungen des Beines verantwortlich sein. Hier sollte über entsprechende Adaptionsmöglichkeiten oder auch über die Nutzung eines Kompressionsstrumpfes nachgedacht werden. Da der Träger in der Regel ein vermindertes oder aufgehobenes Empfinden hat, ist die regelmäßige genaue Kontrolle der Passform durch den Techniker von besonderer Bedeutung.
Fazit
Als Voraussetzung für eine adäquate Versorgung mit einer US-Orthese bei diabetisch-neuropathischer Osteoarthropathie ist eine sorgsame, indiveduelle Hilfsmittelplanung erforderlich, die auf die speziellen Bedürfnisse des Patienten eingeht. Beeinflussende Faktoren sind das klinische Erscheinungsbild, das Sich-Bewusstmachen der individuellen Anforderung, das Hinzuziehen von Röntgenbildern, eine aufmerksame Weichteilanalyse und das Erkennen eventueller Achsabweichungen und ihrer Korrekturmöglichkeiten. Die US-Orthese muss rigide im Aufbau, ohne Knöchelgelenke sowie mit guter Weichbettung innen und physiologischer Abrollung außen gefertigt werden.
Die oben aufgeführten Aspekte sollen dem Techniker helfen, wichtige Aspekte zu hinterfragen und – auf diese Weise sensibilisiert – eine bessere Einschätzung der Versorgungsproblematik vornehmen zu können.
Allerdings sollte deutlich geworden sein, dass es sich bei dem hier vorgestellten Verfahren nicht um eine schnelle Versorgung handeln kann, da die US-Orthese besonders in der Anpassungsphase, aber auch über die gesamte Tragedauer in regelmäßigen Abständen kontrolliert und nachgepasst werden muss.
Der Autor:
Frank Schulz
UKM ProTec
Orthopädische Werkstätten GmbH
Albert-Schweitzer-Campus 1, Gebäude D5
48149 Münster
frank.schulz@ukmuenster.de
Begutachteter Beitrag/reviewed Papier
Schulz F. Unterschenkelorthesen und ihre klinische Anwendung bei Patienten mit diabetisch-neuropathischer Osteoarthropathie. Orthopädie Technik, 2017; 68 (9): 58–60
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Hafkemeyer U, Koller A, Schulz F, Fiedler R, Wetz HH. Die fußentlastende Unterschenkelorthese und ihre klinische Anwendung bei Patienten mit diabetisch-neuropathischer Osteoarthropathie: Der Orthopäde, 2004; 33 (9): 992–998
- Kellerer M, Matthaei W (Hrsg.). Praxisempfehlungen der Deutschen Diabetes Gesellschaft. Diabetologie und Stoffwechsel, 2012; 7 (Supplement): S83–S200
- Wetz HH. Diabetisch-neuropathische Osteoarthropathie. Behandlungsergebnisse und orthopädisch-chirurgische Aspekte. Deutsches Ärzteblatt, 1998; 95 (43): A‑2701–A‑2705
- Wetz HH. Diabetisch-neuropathische Osteoarthropathie. Behandlungsergebnisse und orthopädisch-chirurgische Aspekte. Deutsches Ärzteblatt, 1998; 95 (43): A‑2701–A‑2705