Einleitung
Der aufrechte Gang ist ein Alleinstellungsmerkmal des Menschen. In der Evolutionsgeschichte wurden Arme und Hände durch die Fortbewegung auf zwei Beinen freier. Dadurch wurde der Weg zur Entwicklung der feineren Handmotorik eröffnet, was die rasante kognitive Entwicklung des Menschen förderte. Der Ausdruck „etwas begreifen“ besagt, etwas mit den Händen zu erfassen und dadurch zu verstehen. Auch die Beschreibung einer gelungenen Zusammenarbeit „auf Augenhöhe“ steht damit in Zusammenhang: Zwei aufgerichtete Wesen kommen in Kontakt und können gleichberechtigt etwas schaffen 1.
Dieser kurze Ausflug in die Evolutionsgeschichte des Menschen deutet darauf hin, wie sehr Stehen und Gehen mit der Menschwerdung verbunden sind. Vielleicht ist es vor diesem Hintergrund einfacher zu verstehen, warum die Versorgung mit Steh- und Gehhilfen so weit oben auf der Prioritätenliste von Menschen mit Bewegungsstörungen steht. Dies gilt umso mehr für Kinder und Jugendliche, die besonders schwach und passiv sind und die zur Aufrichtung sehr viel Unterstützung benötigen.
Im Folgenden wird die Vertikalisierung von Kindern unter Einsatz von Hilfsmitteln diskutiert – zunächst im Stehen und anschließend im Gehen. Vorab werden die Auswirkungen der Aufrichtung im Allgemeinen beschrieben.
Stehen – Grundlagen
Körperfunktionen und ‑strukturen
Brustkorb und Bauchraum sind eng mit Verdauungsorganen, Lunge und Herz gefüllt. Sie müssen sich ausdehnen und zusammenziehen können, um ihre Funktion zu erfüllen. Wenn es zu eng wird, z. B. beim Sitzen, werden diese Funktionen eingeschränkt und der Körper mit all den Stoffen, die er für einen reibungslosen Betrieb benötigt, nur unzureichend versorgt. Unterstützt werden diese Prozesse durch eine aktive Muskulatur (z. B. das Herz durch die Muskelpumpen in den Beinen, um den venösen Rücktransport des Blutes zu gewährleisten). Die Muskulatur ist an die Standposition adaptiert und arbeitet am effektivsten in einer aufrechten Position. Auch Knochen und Gelenke funktionieren am besten, wenn der Körper aufgerichtet ist, und benötigen Belastung für eine ausreichende Entwicklung. Ist das Skelett passiv und bewegungsarm, kommt es zu Blockaden – Verspannungen und Schmerzen sind die Folgen. Die langsam ablaufenden Adaptionsprozesse führen zu verminderter Leistungsfähigkeit.
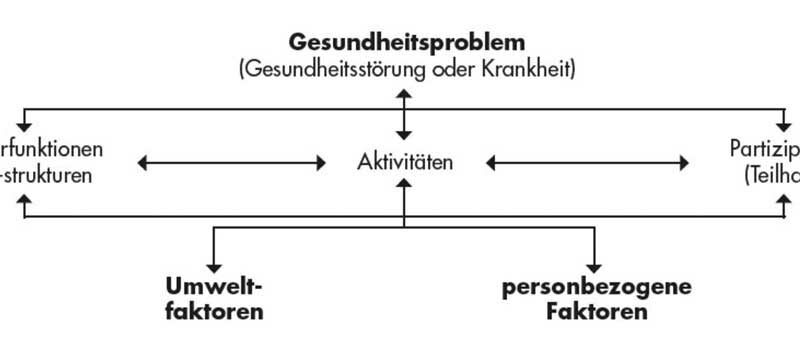
Die von der WHO erarbeitete International Classification of Functioning, Disability and Health (ICF) zur Klassifikation von Gesundheitsstörungen bietet mit dem ihr zugrunde liegenden biopsychosozialen Modell die Möglichkeit, alle für die Gesundheit relevanten Aspekte darzustellen und miteinander in Beziehung zu setzen. Das Hilfsmittelverzeichnis verwendet zur Beschreibung des Bedarfs an manchen Stellen explizit das ICF-Modell, an anderen wird das Vokabular der ICF verwendet. Deshalb wird die ICF auch hier zur Darstellung wesentlicher Aspekte verwandt 2 3 (Abb. 1).
In der Sprache der ICF geht es um „Körperfunktionen und ‑strukturen“ (hier die kardiovaskulären, hämatologischen und Atmungsfunktionen sowie die muskuloskelettalen Strukturen). Für die physiologische Entwicklung der Körperstrukturen ist eine aufrechte Position unabdingbar. Knochen benötigen Belastung durch Körpergewicht, Schwerkraft und Muskelzug als Wachstumsimpuls. Die Richtung der einwirkenden Kräfte beeinflusst dabei die Richtung des Wachstums. Um also die Gelenke die richtige Form annehmen zu lassen, sind physiologisch korrekte Belastungen notwendig. Ein besonderes Augenmerk verdient dabei das Hüftgelenk: Durch eine korrekte Belastung in der aufgerichteten Position erhält es Impulse zur Ausbildung seiner physiologischen Form, unter anderem des Hüftkopfwinkels. Stehen, und zwar so früh wie möglich, ist somit ein wichtiger Teil der Dysplasieprophylaxe.
Aktivitäten
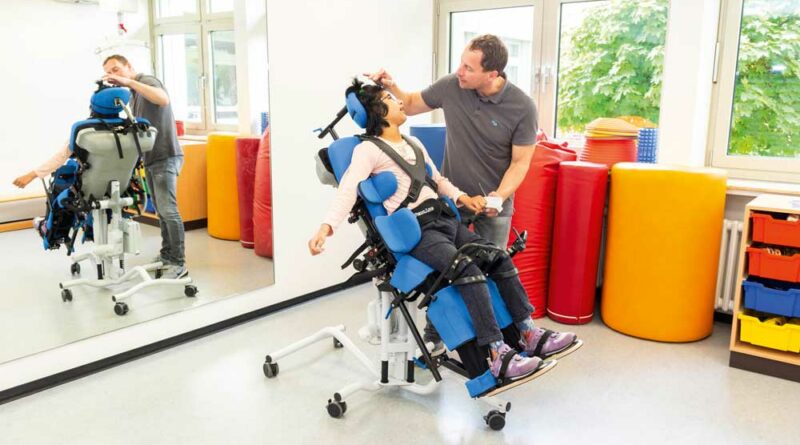
Stehen zu können hat viele Vorteile: Die Anregung bzw. der möglichst reibungslose Ablauf der Stoffwechselfunktionen, der veränderte Tonus, mögliche Lageveränderungen sowie der veränderte Blickwinkel – all das spielt im Stand zusammen und sorgt für mehr Aufmerksamkeit bei den kleinen Patienten. Eine Verlängerung der Konzentrationsspanne und eine bessere kognitive Leistungsfähigkeit durch Stehen konnten nachgewiesen werden 4. Die Benutzer von Stehgeräten bemerken dies teilweise selbst; so verlangt z. B. ein Schüler mit einer spastischen Zerebralparese der Stufe GMFCS 3 in einer inklusiven Schule in Celle für den Mathematikunterricht nach seinem Stehtrainer, weil er sich dann besser konzentrieren kann. Auch die feinmotorischen Fähigkeiten von Kindern werden durch die stehende Position in vielen Fällen gesteigert, ebenso die Koordination von Auge und Hand bzw. von Hand und Mund (Abb. 2). In einer Schule in Leverkusen wird diese Unterstützung für das Mittagessen genutzt: Schüler, denen die Koordination von Hand und Mund im Stehen leichter fällt, nehmen ihre Mittagsmahlzeit im Stehtrainer ein 5.
Aber es gibt noch weitere Vorteile: Dass sich die Wahrnehmung des eigenen Körpers sowie die Raumwahrnehmung in der Vertikalen verändern, ist leicht nachzuvollziehen. Zudem ist die Kopfkontrolle im Stehen oft besser als im Sitzen. Dies kann zur Förderung von Aktivitäten wie Kauen und Schlucken genutzt werden, ebenso zur Sprachförderung und zum Kommunikationstraining. Das Stehtraining ist also ein wichtiger Baustein aller Therapiemaßnahmen.
Verbesserte Teilhabe durch Stehen
Die partnerschaftliche Begegnung auf Augenhöhe, das Ernstnehmen des Gegenübers, der gleichberechtigte Kontakt – all dies fällt im Stehen leichter. Auch in Pausenzeiten, Spielsituationen oder bei Freizeitaktivitäten ist es eine Bereicherung, wenn der Kontakt im Stehen stattfindet. Um dies zu ermöglichen, muss das eingesetzte Stehgerät (s. unten) zur jeweiligen Situation passen – sowohl von seinen Ausmaßen als auch von der Bedienerfreundlichkeit her. Die Anwender der Hilfsmittel, d. h. diejenigen, die den Transfer bei den Benutzern begleiten, sind nicht unbedingt technikaffin, müssen aber bei den kleinen Patienten für eine exakte Positionierung sorgen. Daher sollte die Konstruktion der Mechanik übersichtlich und unkompliziert sein. Für die Benutzerinnen und Benutzer selbst ist es in der jeweiligen Teilhabesituation wichtig, so viel Unterstützung zu erfahren, dass noch Kraft und Energie für dasjenige übrigbleibt, was in der jeweiligen Situation als solcher geschieht.
Als Zwischenresümee lässt sich demnach festhalten, dass alle Menschen und insbesondere Kinder und Jugendliche, die nicht von sich aus eine aufrechte Position einnehmen können – unabhängig von ihrer Erkrankung oder Behinderung sowie deren Schweregrad und unabhängig von ihrem Alter –, vertikalisiert werden sollten, um die positiven Effekte dieser typisch menschlichen Position auf Körperfunktionen, Körperstrukturen, Aktivitäten und Teilhabe zu nutzen. Dabei ist es unabdingbar, dass die Positionierung so erfolgt, dass es zu keinen negativen Einflüssen oder Gefährdungen der Kinder und Jugendlichen kommt. Das physiologische Alignment muss durch geeignete Hilfsmittel gewährleistet werden, soweit es möglich ist. Eine Verschlimmerung von Fehlstellungen durch Belastung im Stehen soll vermieden oder zumindest gegenüber den Vorteilen, die die Vertikalisierung mit sich bringt, abgewogen werden.
Stehen – Behandlungskonzepte
Im Hilfsmittelverzeichnis ist die Produktgruppe 28 „Stehhilfen“ in die Untergruppen „Stehständer“ und „Schrägliegebretter“ unterteilt. Stehständer werden dort definiert als „Geräte zur Stabilisierung der Fuß‑, Knie- und eventuell der Hüftgelenke zur Durchführung von Steh- und Bewegungsübungen des Rumpfes und der oberen Extremitäten“ 6. Schrägliegebretter „dienen ebenfalls der Stabilisierung von Rumpf und Beinen. Schrägliegebretter erleichtern u. a. die Kopfkontrolle und Armfunktion und helfen durch die aufgerichtete Körperposition, dass das Blickfeld und die Raumwahrnehmung erweitert werden. Sie sind winkelverstellbar […] und lassen sich auch zu therapeutischen Zwecken und bei der Nahrungsaufnahme (Nahrung geben) verwenden“ 7.
Beugekontrakturen entgegenwirken
Ziel des Stehtrainings ist die möglichst achsengerechte Aufrichtung des Körpers. Beugekontrakturen in Hüften und Knien, wie sie bei vielen Patienten, die Stehtrainer benötigen, festzustellen sind, sollen möglichst ganz vermieden oder zumindest gestoppt werden. Die meisten Benutzer von Stehtrainern gelangen aus einer sitzenden Haltung in den Stehtrainer. Ihre Muskulatur erscheint dabei allerdings oft stärker verkürzt, als sie es eigentlich ist. Deshalb sollte die Streckung während des Stehtrainings (wenn der Tonus sich durch die Belastung reguliert) optimiert werden. Der entsprechende Mechanismus des Gerätes muss also während der Nutzung gut erreichbar und zu bedienen sein, und die Streckung sollte sanft und ohne Schmerzen erfolgen können. Eine solche Mechanik ist allerdings aufwendig und steht dem Wunsch nach einem klaren Design oder einer Optik, die eher einem Spielgerät ähneln soll, entgegen. Hier muss klar abgewogen werden, ob ein technisch aufwendiges und exakt führendes Hilfsmittel eingesetzt wird oder ob einem Gerät, das aussieht wie ein Spielgerät, aber das physiologische Alignment nicht gewährleisten kann, der Vorzug gegeben wird. Ein Stehtrainer mit der Optik eines Spielgeräts ist emotional leichter zu akzeptieren und muss gegenüber der vorliegenden Diagnose, der Prognose und natürlich dem Alter des Kindes abgewogen werden.
Um tatsächlich einen Effekt auf die Verlängerung der Muskulatur zu erreichen oder zumindest der Verkürzung entgegenzuwirken, ist eine langanhaltende Dehnung von ca. 60 bis 90 Minuten pro Tag notwendig 8. Dabei sollte die Gewichtsverteilung variiert werden. Das gelingt z. B. mit einer Winkelverstellung des Rahmens. Damit können folgende Wirkungen erzielt werden:
- Durch die Neigung nach vorn oder hinten werden Gewichtsverteilung, Belastung der Füße und Kopfkontrolle variiert.
- Durch laterale Gewichtsverlagerungen können Gehbewegungen vorbereitet werden.
- Ein vibrierender Untergrund regt die Muskelspindeln an.
Abduktion
Die Stellung des Femurkopfes im Acetabulum beeinflusst die Ausformung des Gelenkes. Deshalb wird ein Stehen in Abduktion ärztlich immer dann verordnet, wenn es Überdachungsdefizite gibt und/oder wenn eine Hüftluxation droht. Der Abstand des Fußes zur Hüfte in der Frontalebene (Spreizbreite) beeinflusst den Winkel des Femurkopfes in der Gelenkpfanne. Daher sind bei jedem Stehgerät getrennt einstellbare Fußbretter nötig. Diese kompensieren gleichzeitig die häufig vorkommenden (meist funktionalen) Beinlängendifferenzen. Fußschalen halten den Fuß mit seiner Orthesenversorgung im richtigen Torsionswinkel. Sie sollten daher die Möglichkeit bieten, eine genügende Außenrotation einzustellen. Dazu ist es erforderlich, dass sie genügend Fläche bieten, um raumfordernde Orthesen und Schuhversorgungen aufnehmen zu können.
Aufrichtung
Die Thoraxmuskulatur soll in der aufgerichteten Position so aktiv wie möglich bleiben. Es gilt, das richtige Maß an Unterstützung und eine geeignete Balance zwischen Entlastung und Aktivierung zu ermitteln. Gewicht kann entweder durch Anlagepunkte am Becken, an der Brustwirbelsäule oder am Sternum oder aber flächig von hinten (Rückenschrägliegebrett, RSLB) abgenommen werden. Damit kann auch einer Kyphosierung und/oder einer (Hyper-)Lordose entgegengewirkt werden. Seitneigungstendenzen werden durch laterale Pelotten begrenzt. Auch einer Rotationsfehlstellung des Beckens oder der Wirbelsäule wirkt ein RSLB mit seiner flächigen Anlage besser entgegen als ein Stehtrainer (siehe unten), dessen Anlageflächen kleiner sind und punktueller von vorn ansetzen. Ist die Neigung und/oder Torsion der Wirbelsäule zu stark oder die Muskulatur zu schwach, reicht die Stützfunktion der Pelotten der Stehgeräte manchmal nicht aus oder kann nicht exakt genug eingestellt werden. Dann kann eine Kombination aus Korsett und Stehgerät eine sinnvolle Lösung sein.
Stehen – Versorgungskonzepte (Stehtrainer und Liegebretter)
Stehtrainerkonzepte
Das Hilfsmittelverzeichnis unterscheidet innerhalb der Produktarten zwischen feststehenden, fahrbaren, an der Wand montierten und zur selbstständigen Fortbewegung dienenden Stehtrainern 9. Dieser Artikel konzentriert sich unter dem Aspekt der Teilhabe auf die fahrbaren und die zur Fortbewegung dienenden Modelle.
- Klassische Stehtrainer: Der klassische Stehtrainer (Abb. 3) bietet Führung sowie eine Stütze von vorn und setzt an den drei großen Gelenken der unteren Extremität sowie am Thorax an. Die Hauptanlageflächen vorn werden durch den Gegenhalt von dorsal ergänzt. Die Positionierung des Beckens ist im Stand der zentrale Aspekt. Beugung, Rotation und Abduktion sind wichtige Faktoren bezüglich der Qualität des Stehens. Der Stehtrainer muss die Körperstrukturen in die gewünschte, möglichst physiologische Position bringen und dort halten. Ziel ist ein symmetrisch aufgerichtetes Becken. Ein weiterer Anspruch besteht einerseits bezüglich der Anpassung des Stehtrainers an das Körperwachstum und an den Entwicklungsfortschritt des kleinen Benutzers, andererseits an das mögliche Voranschreiten der jeweiligen Erkrankung (z. B. Zerebralparese, neurodegenerative Erkrankungen oder Muskelschwäche). Daher müssen die Positionierungselemente für Becken und Hüfte anpassbar sein, ohne dass dadurch Belastbarkeit und Stabilität des Stehtrainers leiden dürfen. Das Führen der Knie sowie Kraft und Dehnungen, um Kontrakturen aufzuhalten oder sogar zu mildern, sind von größter Bedeutung. Daher wirken klassische Stehtrainer in der Regel von vorn auf Oberschenkel und Schienbein ein, um eine Streckung zu erreichen. Dies ist bei Kontrakturen bis zu ca. 25° möglich; darüber hinaus ist eine Versorgung mit einem Rückenschrägliegebrett (RSLB; siehe unten) meist sinnvoller. Je größer die Kontraktur, desto stärker die beugenden Kräfte, die vom Stehständer kompensiert werden müssen, und desto größer die erforderlichen Halte- bzw. Korrekturelemente. Daher müssen die entsprechenden Pelotten so eingestellt werden können, dass sie den knöchernen Strukturen Halt bieten, ohne dass es zu Schmerzen oder Druckstellen kommt. Die Füße sind bei den Benutzern von Stehgeräten in der Regel orthopädie(schuh)technisch versorgt. Deshalb ist es erforderlich, dass das Stehgerät eine Schuh- bzw. Orthesenversorgung aufnehmen und halten kann. Für Benutzer ohne entsprechende Versorgung muss das Fußbrett an die individuelle Fußposition (z. B. bei einer Spitzfußstellung) anpassbar sein.
- Mobile Stehtrainer: Unter mobilen Stehtrainern (Abb. 4) werden Modelle mit Greifreifen verstanden, die den Nutzern eine selbstständige Fortbewegung ermöglichen. Dabei gelten die gleichen Ansprüche an die Positionierung wie bei einem klassischen Stehtrainer. Durch die großen Antriebsräder ist zusätzlich eine eigenständige Fortbewegung möglich. Wichtige Aspekte wie Unabhängigkeit, Freiheit und Selbstständigkeit werden durch einen mobilen Stehtrainer in weitaus höherem Maße verwirklicht als durch ein klassisches Modell. Durch die Aktivität der Arme, der Schultern und der Hände sowie durch das Steuern und die Anforderungen an die Koordination werden einerseits höhere Anforderungen an den Nutzer gestellt, andererseits aber auch zusätzliche Trainingsmöglichkeiten geboten. Voraussetzungen für eine eigenständige Nutzung sind Schulterkontrolle, Greiffunktion und ausreichende Kraft, hinzu kommen Koordination, Raumwahrnehmung und Visus.
Der Einsatz von Stehgeräten sollte keinesfalls nur auf die Therapie beschränkt werden. Vielmehr sollten Stehgeräte auch im Unterricht, auf dem Spielplatz, evtl. beim Essen, also in möglichst vielen Alltagssituationen genutzt werden. So wird dazu beigetragen, die relativ langen Stehzeiten zu erreichen, die nötig sind, um Effekte auf Muskulatur und Knochen auszulösen.
Schrägliegebretter
Während sich Stehtrainer eher an Menschen mit GMFCS-Level 3 oder 4 wenden, sind Rückenschrägliegebretter (RSLB; Abb. 5) insbesondere dazu geeignet, Menschen mit schwacher Kopfkontrolle bei der Aufrichtung zu stützen. Sie sind dazu vorgesehen, Menschen mit GMFCS-Level 4 oder 5 in die Vertikale zu bewegen und dort zu halten. RSLB vermitteln Unterstützung von hinten und bieten große Anlageflächen, auch für den Kopf. Die Aufrichtung erfolgt aus der liegenden Position und kann dosiert werden. Die große Unterstützungsfläche kann bei einigen Geräten konturiert werden, sodass Knie- oder Hüftbeugekontrakturen abgestützt werden können. Dabei geht es nicht vorrangig um eine Korrektur, sondern um die Aufrechterhaltung der jeweiligen Situation bzw. die Vermeidung einer Verschlimmerung. So können auch Kinder mit komplexen Anforderungen (starke Kontrakturen, deutliche Skoliose) vertikalisiert werden. Auch für Kinder mit einer Zerebralparese der dyskinetischen Form sind Rückenschrägliegebretter meist von Vorteil, da diese so stabil und sicher sind, dass sie auch durch die unkontrollierten Bewegungsausschläge der Extremitäten nicht ins Wanken geraten. Da Benutzerinnen und Benutzer von RSLB in der Regel wenig Eigenaktivität zeigen, sind der Transfer und die Art und Weise der Aufrichtung wichtige Kriterien bei der Entscheidung für oder gegen ein Gerät.
Die Positionierung beginnt im RSLB in der Horizontalen. Der Transfer aus dem (Roll-)Stuhl oder dem Bett ist, zumal wenn ein Lifter eingesetzt wird, relativ einfach und für die Hilfsperson rückenschonend zu leisten. Somit ist es von Vorteil, wenn das Gerät von einem Lifter unterfahren werden kann. Die Rückenlage wird von den meisten der kleinen Patienten als angenehm und entspannt empfunden. Dies begünstigt die Tonusverhältnisse und erleichtert die Positionierung und Aufrichtung. Die meisten Benutzer von Rückenschrägliegebrettern haben eine eingeschränkte Kopfkontrolle, sind im Rückenschrägliegebrett aber gut aufgehoben, weil deren Kopfstütze eine gute Unterstützung bietet. Trotz der flächigen Anlage kommt es jedoch häufig dazu, dass der Kopf immer noch nach vorn fällt. Meist wird dieser Effekt durch eine falsche Positionierung des Beckens eingeleitet. Dieser Zusammenhang soll im Folgenden genauer verdeutlicht werden, weil er für die Aufrichtung des Thorax, der Brustwirbelsäule und des Kopfes zentrale Bedeutung hat.
Bei der Positionierung in der Rückenlage bieten Rückenschrägliegebretter die Möglichkeit, für das Gesäß eine Mulde anzuformen, um so den Weichteilen genügend Platz zu bieten. Mit der Aufrichtung bleibt diese Position erhalten, mit dem Effekt, dass das Becken sich nach hinten verlagert. Im Gegensatz dazu wird die Wirbelsäule wieder nach vorn geschoben, was zu einem Impuls zur Aufrichtung über diese Lordosierung führen soll. Wegen der Rumpfhypotonie ist allerdings häufig zu beobachten, dass der Rumpf sich nicht aufrichtet, sondern nach vorn kippt. Der schwere Kopf, der am oberen Ende dieser großbogigen Kyphose mit seinem Gewicht nach vorne unten zieht, verstärkt diesen Effekt. Um dem entgegenzuwirken, wird in der Regel mit Brustschultergurten, Pelotten und Kopfstützen gearbeitet, die aber der schweren Masse von Oberkörper und Kopf nicht immer genügend Halt bieten können. In diesem Fall wird über das Kippen der Anlagefläche nach hinten versucht, die Haltearbeit des Rumpfes für den Kopf zu erleichtern – allerdings um den Preis, dass die Blickrichtung gegen die Decke schwenkt und der Kontakt zur Umwelt auf diese Weise erschwert wird. Da aber gerade Interaktion und Kommunikation wichtige Ziele eines Stehtrainings sind, ist ein solches Vorgehen nur in Ausnahmefällen akzeptabel.
Eine häufig bessere Möglichkeit der Positionierung ist der sogenannte Tuberstand (Abb. 6). Dabei werden die Füße vor dem Becken positioniert und die Anlagefläche so konturiert, dass die Tubera unterstützt werden. Das Becken bleibt aufrecht, die Wirbelsäule ebenso, und der Kopf bleibt lotrecht. Auf diese Weise wird die Anlehnung an die flächige Kopfstütze erleichtert; die Beweglichkeit des Kopfes zu den Seiten bleibt erhalten, und die Blicksteuerung wird unterstützt.
Kinder mit komplexeren Rotationsfehlstellungen in der Wirbelsäule (fixierte Skoliosen mit Gibbus) und fixierten Kontrakturen stellen besonders hohe Ansprüche an die Vielfalt der Einstellungsmöglichkeiten. Die Liegefläche muss dann so kleinteilig anzupassen sein, dass die einzelnen Körperstrukturen einen angemessenen Halt finden. Auch hier bietet der Markt eine Vielfalt an Produkten an, sodass sich auch in solchen Fällen mit hoher Wahrscheinlichkeit das passende Hilfsmittel finden lässt.
Stehen – Fazit
Zusammenfassend lässt sich festhalten, dass die Aufrichtung des Menschen so viele wertvolle Aspekte bezüglich der Entwicklung der anatomischen Strukturen, der Funktionen des Körpers und für die Förderung der Teilhabe umfasst, dass insbesondere Kinder, die dies nicht aus eigener Kraft leisten können, durch ein Stehgerät bei der Aufrichtung unterstützt werden sollten. Das stärkste Argument gegen eine Aufrichtung sind Schmerzen, die z. B. durch starke Deformitäten (Skoliose, Kontraktur) entstehen. Dann kann es dazu kommen, dass die positiven Aspekte des Stehens die negativen nicht aufwiegen und dass Alternativen gefunden werden müssen.
Gehen – Grundlagen
Im normalen Leben ist das Stehen mit symmetrischer Belastung der unteren Extremitäten nur ein Übergang zum Gehen. Dazu wird die Vertikalisierung aus der Balance gebracht, Koordination und Orientierung im Raum kommen hinzu, und Gehen entsteht. Um die Unterstützung des Gehens von Kindern mit Behinderung durch geeignete Hilfsmittel geht es im folgenden Abschnitt.
„Wir möchten, dass sie einmal zur Schule geht“ – dieser Wunsch einer Mutter mit dem liebevollen Blick auf ihre Tochter, die im Rollstuhl sitzend Schwierigkeiten hat, ihren Kopf zu kontrollieren, ist eine Situation, die in der ergotherapeutischen Beratung hinsichtlich einer Hilfsmittelversorgung nicht selten vorkommt, so die Erfahrung der Autorin.
Gehen ist, wie eingangs beschrieben, typisch menschlich. Es ist tief in uns verankert, dass das aufrechte Gehen wie das Stehen uns zum Teil der menschlichen Gemeinschaft macht. Deshalb ist es verständlich, dass die kleinen Patienten in der Rehabilitation das freie Gehen so oft als ihre höchste Priorität formulieren, und auch, dass alle Eltern sich dies am meisten für ihre Kinder mit Bewegungsstörungen wünschen. Vielleicht hilft es in diesen Beratungssituationen zu wissen, dass es sich bei diesem Wunsch um ein Urbedürfnis handelt. Eine rationale Erklärung, warum die Erreichung dieses Ziels im jeweiligen Fall so schwierig ist und weshalb so vieles dagegensteht, erreicht die Menschen in dieser Phase häufig nicht. Deshalb kann es für Ergotherapeutinnen und Ergotherapeuten notwendig sein, zunächst den gewünschten Weg mitzugehen und auch das mögliche Scheitern der Gehversorgung zu begleiten. Erfahrungen müssen selbst erworben werden; aus dem Misslingen kann ein neuer Impuls hervorgehen. Auch ist es oft schwierig vorherzusagen, welche Richtung die Entwicklung nehmen wird und ob für ein Kind mit Behinderung nicht doch einige wenige Schritte möglich sein werden.
Gehen – Behandlungskonzepte
Interdisziplinäre Analyse
Die Variabilität der Voraussetzungen, die junge Patienten bei einer Versorgung mit Gehhilfen mitbringen, ist riesig: Sie reicht vom Kind, das nur noch ein wenig Halt benötigt, um Schritte voreinander setzen zu können, bis zum Jugendlichen mit GMFCS-Level 4, der – solange es irgendwie mit seiner Muskeldystrophie des Typs Duchenne möglich ist – selbstständig zur Toilette gehen möchte.
Daher ist eine enge Zusammenarbeit der Experten so wichtig. Es gilt, genau den Punkt zu ermitteln, an dem die Motorik des Kindes adäquat unterstützt wird. Im Einzelnen bedeutet das, dass dabei die Ganganalyse ausgewertet, das Therapiekonzept festgelegt, ggf. Operationen geplant und durchgeführt werden, dass eine passende, d. h. fördernde Orthese ausgesucht und gefertigt sowie eine passende Gehhilfe ausgewählt wird. Das interdisziplinäre Behandlerteam betrachtet die Auswahl des Hilfsmittels als Teil des Behandlungskonzepts. Keine Hilfsmittelversorgung zum Gehen sollte ohne Orthesen, Therapie und Alltagsbetrachtung durchgeführt werden.
ICF als geeigneter Rahmen zur Hilfsmittelversorgung für Kinder
Eine adäquate Hilfsmittelversorgung beginnt immer mit der Frage nach dem Ziel: Was möchte der Nutzer (in diesem Fall Kinder mit Bewegungseinschränkungen) mit dem Hilfsmittel erreichen? Liegt der Fokus auf dem Aspekt der Verbesserung einzelner Gangparameter oder auf dem Aspekt des Miteinanders auf dem Schulhof?
Das biopsychosoziale Modell der ICF ist auch hier ein geeigneter Rahmen, um alle relevanten Aspekte in diesem Zusammenhang berücksichtigen und abwägen zu können. Auf diese Weise kann priorisiert werden, wie das wichtigste Ziel einer bestimmten Kinderversorgung lautet und welche Aspekte sekundär dabei sind. Diese lapidar klingende Forderung ist im Alltag jedoch nicht immer leicht umzusetzen. Denn bei einer Hilfsmittelversorgung, bei der unspezifisch versprochen wird, „Gehen“ zu ermöglichen, wird man am Ende möglicherweise mit der Erfahrung konfrontiert werden, dass ein „Gehen mit Hilfsmittel“ nicht so vielfältig und einfach ist wie das Gehen bei gesunden Menschen, und deshalb enttäuscht sein. Wird jedoch von vornherein detailliert beschrieben, was genau mit einer bestimmten Versorgung erreicht werden soll, wird somit auch reflektiert, worauf dabei möglicherweise verzichtet werden muss. Ein präzise formuliertes Ziel, das für alle Beteiligten verständlich ist und hinter dem alle Beteiligten stehen, bietet die beste Ausgangsposition, um eine „wirtschaftliche, ausreichende, zweckmäßige und notwendige“ (Leistungskatalog der GKV gemäß § 12 SGB V), also eine hilfreiche und damit erfolgreiche Hilfsmittelversorgung zu erreichen. Dieses Ziel dient außerdem später als Evaluationsinstrument, um zu überprüfen, ob das Geplante auch erreicht werden konnte. Auf diese Weise kann der Nachweis einer erfolgreichen Arbeit erbracht oder, falls notwendig, eine genaue Analyse vorgenommen werden, was verändert werden muss, um das Ziel doch noch zu erreichen. Ein solches Vorgehen entspricht nach Ansicht der Autorin einem modernen und transparenten Prozess der Hilfsmittelversorgung.
Im Hilfsmittelverzeichnis werden in Produktgruppe 10 „Gehhilfen“ unterschiedlichste Produkte aufgelistet, darunter:
- Gehstöcke,
- Gehstützen,
- Gehgestelle,
- Gehwagen und
- fahrbare Gehhilfen.
Eigene Beobachtungen in Schulen und Kindergärten zeigen, dass Gehstöcke und ‑stützen bei jüngeren Menschen im Alltag nur noch selten eingesetzt werden. In der Rehabilitation von Kindern und Jugendlichen werden dagegen meist „vierrädrige Gehhilfen“ (alltagssprachlich „Rollator“ oder „Walker“) und Gehwagen („Gehtrainer“) eingesetzt. Deshalb werden im Folgenden insbesondere diese Gehhilfen-Konzepte beschrieben und diskutiert.
Gehen – Versorgungskonzepte (Gehhilfen)
Im Hilfsmittelverzeichnis werden Gehhilfen wie folgt definiert: „Gehhilfen dienen gehbehinderten Menschen zum Ausgleich einer verminderten Belastbarkeit oder Leistungsfähigkeit der unteren Extremitäten“ 10. Sie erfordern eine eigene Kraftaufwendung und entlasten so laut HMV die „unteren Extremitäten bei gleichzeitiger Mehrbelastung der oberen Extremität(en)“ 11. Gleichzeitig bieten sie dem HMV zufolge eine „vergrößerte Unterstützungsfläche, wodurch der Stand und der Gang der Versicherten oder des Versicherten stabilisiert werden“ 12. Im Folgenden werden zunächst Rollatoren und Walker, sodann Gehwagen und ‑trainer vorgestellt.
Rollator und Walker
Ein Rollator (Abb. 7) ist angezeigt, wenn es bei den jungen Patienten eine vorhandene, aber nicht ausreichende Gehfähigkeit zu unterstützen gilt. Es gibt Modelle, die geschoben werden (Rollator, Anterior-Walker), und Modelle, die gezogen werden (Posterior-Walker). Beide entlasten die untere Extremität dadurch, dass die obere Extremität Gewicht übernimmt und stützt. Zur Frage, ob die anteriore oder die posteriore Variante die bessere ist, gibt es viele Meinungen, aber nur wenig Evidenz. Die Studienlage zu diesem Thema ist dünn; nur eine ältere Arbeit von Eun Sook Park et al. aus dem Jahr 2001 vergleicht die Effekte der beiden verschiedenen Walker-Typen auf die Gangparameter 13. Die Autoren stellen fest, dass ein Posterior-Walker besser geeignet ist, den Oberkörper aufzurichten und eine größere Schrittlänge zu erzielen. Ein Unterschied bezüglich der Gehgeschwindigkeit oder des Sauerstoffverbrauchs als Indikator für die Anstrengung konnte jedoch nicht festgestellt werden.
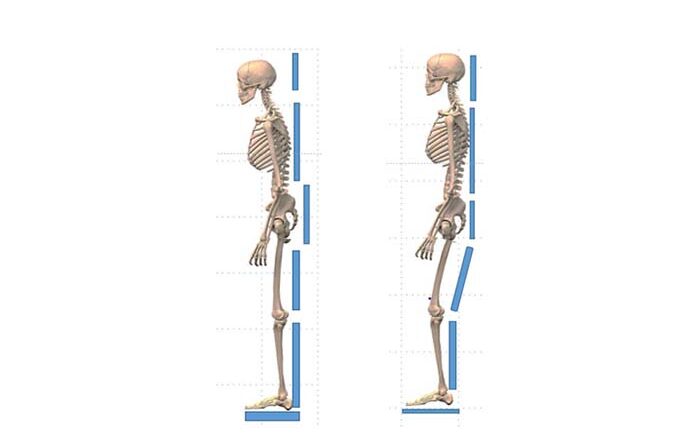
Gleichwohl ist innerhalb der Kinder-Rehabilitation in Deutschland eine deutliche Bevorzugung von Posterior-Walkern festzustellen. Der Grund für diese Entscheidung deckt sich mit den Ergebnissen der zitierten Studie: Im Posterior-Walker befindet der Körper sich mittig (Abb. 8); die Arme stützen seitlich des Körpers in der sagittalen Mitte auf einer Höhe zwischen Bauchnabel und Hüftkopf. Auf diese Weise wird der Oberkörper über die Position der Arme aufgerichtet. Das „Alignment“ (die Ausrichtung der Körpersegmente übereinander) ist auf diese Weise physiologischer. Denn die Muskulatur der Körpermitte ist bei den meisten Benutzerinnen und Benutzern schwach und neigt zu Verkürzungen. Durch die Positionierung der Hände seitlich des Körpers und über die Höheneinstellung der Handgriffe kann das Gerät so eingestellt werden, dass die Hüfte gestreckt wird. Diese Aufrichtung gibt dem Hüftgelenk Freiheit und beeinflusst den Gang: Je aufrechter der Körper und je gestreckter die Schritte, desto schneller (Kadenz) oder weiter (Schrittlänge) kann der Patient gehen. Diese Effekte können in der Versorgungssituation gut beobachtet werden. Aufgrund dieser Analyse kann das Modell ausgewählt werden, das für das analysierte Problem die beste Lösung anbietet.
Diesen positiven Aspekten steht entgegen, dass das Ziehen eines Posterior-Walkers mehr Kontrolle und Koordination als das Schieben eines Anterior-Walkers erfordert. Dies kann den Einsatz in Alltagssituationen (beispielsweise der Weg zum Pausenkiosk in der Schule, das Gehen draußen auf unebenem Grund) beeinflussen. Sind dann zu viele Aspekte auf einmal zu verarbeiten und ist nicht mehr genügend Kapazität für die Konzentration auf das Gehen vorhanden, ist die Alltagstauglichkeit des Geräts eingeschränkt. Diese Überlegungen müssen in den Entscheidungsprozess mit einfließen.
Im Unterschied zum bisher beschriebenen Hilfsmittel wird der Rollator oder Anterior-Walker geschoben, das heißt, der Benutzer geht meist hinter dem Gerät. Der Effekt: Je größer der Abstand zum Rollator, desto größer die Unterstützungsfläche am Boden und desto größer das Gefühl der Sicherheit. Dieser Abstand zum Gerät wird allerdings in der Regel durch eine Beugung der Hüfte erkauft, was die Entwicklung von Hüftkontrakturen begünstigt. Andererseits vermittelt eine Gehhilfe, die sich vor der Person befindet, ein Gefühl der Sicherheit. Sie ist weithin sichtbar und gut zu steuern und vermittelt die Gewissheit, im Falle eines Sturzes aufgefangen zu werden. Dies ist ein psychischer Sicherheitsaspekt, der auch die häufige Auswahl eines Anterior-Walkers bei Senioren bestimmt. Daher sollte man auch bei der Versorgung von Kindern und Jugendlichen kritisch hinterfragen, ob es nicht sinnvoll sein kann, eine Unterstützung zu wählen zugunsten eines Kompetenzzuwachses im Alltag und größerer Selbstständigkeit, auch wenn dabei qualitative Einbußen bei den biomechanischen Parametern in Kauf zu nehmen sind.
ICF-orientierte Checkliste zur Versorgung mit Hilfsmitteln zum Gehen
Das HMV verlangt, dass bei der Versorgung mit Hilfsmitteln zum Gehen die „individuellen Kontextfaktoren in Bezug auf die Person und die Umwelt“ 14 berücksichtigt werden. Damit greift das HMV das Vokabular der ICF auf. Die folgende Checkliste greift die entsprechenden Domänen der ICF auf und verweist so darauf, dass eine Versorgungsbegründung Argumente aus den drei Bereichen Körperfunktionen/-strukturen, Aktivitäten und Partizipation (Teilhabe) enthalten sollte.
Körperstrukturen
- Können die Griffe an Fehlstellungen/Deformitäten der Handgelenke/Unterarme angepasst werden?
- Ist die Höhe der Griffe so anpassbar, dass die Stützfunktion der Arme angepasst werden kann?
- Ist die Rahmenform geeignet, orthesenversorgten Füßen genügend Raum zu lassen, ohne dass die Füße mit dem Rahmen kollidieren?
- Gibt es eine Beckenführung, die die Streckung unterstützt?
Körperfunktionen
- Ist das Gerät leicht genug, dass es auch mit geringer Kraft bewegt werden kann?
- Reichen Ausdauer und Kraft aus, um das Gerät zu nutzen?
Aktivität
- Gibt es einen Sitz, der bei Ermüdung genutzt werden kann?
- Ist das Gerät in verschiedenen Lebensbereichen einsetzbar?
Teilhabe
- Sind die Räder für den Einsatzort geeignet?
- Kann das Gerät im Pkw transportiert werden?
- Kann etwas mit dem Walker transportiert werden?
Diese Checkliste kann dazu genutzt werden, den ICF- bzw. Kontextbezug des Versorgungsvorschlags zu verdeutlichen.
Gehwagen oder ‑trainer
Wenn die Armkraft nicht ausreicht, um einen Rollator zu benutzen, kann ein Gehtrainer eingesetzt werden, der Teilkörperentlastung bietet (Abb. 9). Eine Sitzgelegenheit entlastet bei diesen Geräten die Beine und erleichtert so deren Bewegungssteuerung. Die Benutzer von Gehtrainern sind meist dem GMFCS-Level 4 zuzuordnen. Eine autonome Bewegungsmöglichkeit ist für diesen Personenkreis ein großer Gewinn an Lebensqualität. Dabei kann die Qualität des Gehens nachrangig sein. Sosehr man auch danach streben mag, über den „initial contact“ mit der Ferse die Bodenreaktionskraft möglichst gut auszunutzen und so ein energieeffizientes Gehen zu ermöglichen, kann es für diese Patientenklientel bereits einen großen Gewinn an Lebensqualität bedeuten, sich „irgendwie“ autonom und zielgerichtet zu bewegen. Hier müssen also zugunsten der selbstständigen Fortbewegung häufig Kompromisse im Hinblick auf die optimale Korrektur in Kauf genommen werden. Die Bezeichnung Geh-„Trainer“ besagt, dass sich mit fortschreitender Therapie die Kompromisse mehr in Richtung einer Korrektur verschieben lassen. So kann z. B. in der Physiotherapie mit dem Gehtrainer gezielt an Kraft und Ausdauer der Gluteen gearbeitet werden, um die Schrittlänge zu vergrößern, oder an der Spannkraft des Gastrocnemius, um die Nutzung der Bodenreaktionskraft für ein energieeffizienteres Gehen zu verbessern. Der Einsatz eines Gehtrainers ermöglicht also nicht nur die Fortbewegung, sondern wird auch gezielt zur Therapie eingesetzt.
Gehtrainer mit Schwungfunktionen in der Therapie
Die Entlastung, die ein Gehtrainer bietet, ermöglicht die Konzentration auf ein Detail des Gangzyklus und die gezielte Arbeit daran. Gehen ist ein linearer Prozess, der in zwei Phasen abläuft: Schwungphasen und Standbeinphasen wechseln sich auf jedem Bein ab; die Bewegung alterniert zwischen rechter und linker unterer Extremität. In der Schwungphase muss die Balance auf einem Fuß gehalten werden. Um das dynamische Gleichgewicht zu halten, werden laterale und vertikale Schwingungen genutzt. Die Anstrengung, die nötig ist, um das Bein anzuheben und die Ferse in den Boden zu stoßen, um anschließend über die Fußsohle abzurollen, erzeugt beim physiologischen Gehen die Bodenreaktionskraft, die den Schwung nach vorn unterstützt und dadurch Energie einspart.
Diese komplexen Abläufe (Balance und energieeffizientes Gehen) werden durch Gehtrainer unterstützt und gleichzeitig eingeschränkt. So hilft zwar die Gewichtsentlastung durch einen Sitz bei geringer Beinkraft und bei fehlender Gleichgewichtskontrolle, reduziert aber gleichzeitig die Bodenreaktionskraft und schränkt Kompensationsbewegungen ein, die zum Gehen verwandt werden. Gehtrainer, die durch Federn (lateral und horizontal) dynamische Funktionen aufweisen, unterstützen bzw. erlauben die entsprechenden Schwungbewegungen und können so ein natürlicheres Gangbild erzeugen.
Menschen mit einer dyskinetisch-athetotischen Form der Zerebralparese z. B. benötigen Stabilität, um sich aufrecht halten zu können. Gleichzeitig zeigen sie unwillkürliche Bewegungen, die sie nicht steuern können und die häufig zu Schmerzen führen, wenn sie durch das Gerät begrenzt werden. Dynamische Funktionen bei Gehtrainern, die der Bewegung Raum lassen, ihr bis zu einem gewissen Ausmaß folgen und sie wieder in die Mitte zurückführen, sind also sehr vorteilhaft.
Analog zu den Stehtrainern können die gängigen Fragen zur Modellauswahl in einer an der ICF orientierten Checkliste zusammengefasst werden:
Körperfunktionen
- Ist der Gehtrainer so leicht, dass er auch bei geringer Kraft manövriert werden kann?
- Vermittelt der Gehtrainer genügend Entlastung, um ein Ausdauer- und/oder Krafttraining zu ermöglichen?
Körperstrukturen
- Ist die Sattelhöhe so auf die Beinlänge einstellbar, dass die Fußbelastung variiert werden kann (Osteoporoseprophylaxe)?
- Sind die Gelenke der Beinführung so einstellbar, dass sie kongruent zu den anatomischen Gelenken sind?
Aktivitäten
- Ist die Gewichtsentlastung durch die Sattelhöhe so einstellbar, dass die Schritte mit der vorhandenen Kraft und Koordination ermöglicht werden?
- Können die Unterstützungselemente des Gehtrainers (Thorax, Hüfte, Sattel) der motorischen Entwicklung entsprechend auf- und abgebaut werden?
- Bietet der Gehtrainer je nach Therapieziel die Möglichkeit, Kompensationsbewegungen (laterale Bewegungen des Oberkörpers) zu erlauben oder einzuschränken?
Teilhabe
- Sind die Räder des Gehtrainers so beschaffen und einstellbar, dass sie auf dem Untergrund, auf dem sie eingesetzt werden sollen (Innenraum und/oder draußen), gut greifen?
- Ist der Gehtrainer mit seinen Ausmaßen am Einsatzort manövrierbar?
Dieser aus der praktischen Arbeit entstandene Vorschlag für eine Checkliste verdeutlicht, inwiefern das biopsychosoziale Modell der ICF dazu geeignet ist, eine möglichst ganzheitliche Versorgung mit einem Gehtrainer für Kinder mit Zerebralparese zu konzipieren.
Fazit
Die Versorgung mit Hilfsmitteln zum Stehen und Gehen für Kinder ist ein komplexer Vorgang. Viele Aspekte sind dabei aufzunehmen, zu bewerten und zu einem schlüssigen Konzept zusammenzufassen. Da Vertikalisierung für alle Aspekte des menschlichen Seins bedeutsam ist – vom Aufbau von Körperstrukturen (bei Kindern und Jugendlichen besonders wichtig) bis hin zur Unterstützung der sozialen Interaktion –, ist es ein wichtiges Ziel aller Beteiligten, die Aufrichtung zu ermöglichen. Die Abwägung zwischen psychosozialen Vorteilen einerseits und der Gefahr struktureller, biomedizinischer Folgen einer Belastung des unreifen Skeletts andererseits muss verantwortungsvoll geschehen und stellt hohe Ansprüche sowohl an die gewählten Hilfsmittel (seien es Stehtrainer, Rückenschrägliegebretter oder Gehhilfen) als auch an die an der Versorgung beteiligten Personen. Das biopsychosoziale Modell der ICF stellt in diesem Zusammenhang einen geeigneten Rahmen zur Verfügung, innerhalb dessen die vielfältigen Aspekte dargestellt und im interdisziplinären Team diskutiert werden können. Gelingt es, einem Kind mit Behinderung zur Aufrichtung und damit zu einem besseren Körpergefühl und zu einer adäquaten Kommunikationssituation zu verhelfen, bedeutet dies eine Erweiterung der Lebensqualität, für die es Freude macht, sich einzusetzen.
Die Autorin:
Andrea Jagusch-Espei, B. Sc.
Ergotherapeutin
Schuchmann GmbH & Co. KG
Rudolf-Runge-Straße 3
49143 Bissendorf
a.espei@schuchmann.de
Begutachteter Beitrag/reviewed paper
Espei A. Steh- und Gehhilfen in Kinderversorgung und Kinderreha aus ergotherapeutischer Sicht. Orthopädie Technik, 2021; 72 (4): 56–64
- AMP-Register – aktueller Stand und Perspektiven des deutschen Amputationsregisters — 7. Mai 2026
- Tonusminderung durch sensomotorische Stimulation – ein praxisnaher Versorgungsansatz bei inkompletter Tetraplegie — 7. Mai 2026
- Myoelektrische Orthesenversorgung bei Plexusverletzung der oberen Extremität – Vorstellung eines hybriden bionischen Konzepts — 6. Mai 2026
- Henke W, Rothe H. Stammesgeschichte des Menschen. Eine Einführung. Berlin/Heidelberg: Springer, 1999
- World Health Organization (WHO). ICF. InternationaleKlassifikation der Funktionsfähigkeit, Behinderung und Gesundheit. Herausgegeben vom Deutschen Institut für Medizinische Dokumentation und Information, DIMDI, WHO-Kooperationszentrum für das System Internationaler Klassifikationen. Stand Oktober 2005. Genf: World Health Organization, 2005 (deutsche Ausgabe der englischsprachigen Originalausgabe 2001). https://www.dimdi.de/dynamic/.downloads/klassifikationen/icf/icfbp2005.zip (Zugriff am 12.01.2021)
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action (Zugriff am 17.02.2021)
- Paleg G. A systematic review of supported standing programs. Journal of Pediatric Rehabilitation Medicine, 2010; 3 (3):197–213
- Paleg G. A systematic review of supported standing programs. Journal of Pediatric Rehabilitation Medicine, 2010; 3 (3): 197–213
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action(Zugriff am 17.02.2021)
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action(Zugriff am 17.02.2021)
- Paleg G et al. Systematic Review and Evidence-Based Clinical Recommendations for Dosing of Pediatric Supported Standing Programs. Pediatric Physical Therapy, 2013. doi:10.1097/ PEP.0b013e318299d5e7
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action (Zugriff am 17.02.2021)
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action(Zugriff am 17.02.2021)
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action(Zugriff am 17.02.2021)
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action(Zugriff am 17.02.2021)
- Park ES et al. Comparison of Anterior and Posterior Walkers with Respect to Gait Parameters and Energy Expenditure of Children with Spastic Diplegic Cerebral Palsy. Yonsei Medical Journal, 2001; 42 (2): 180–184
- GKV-Spitzenverband. Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/HimiWeb/home.action (Zugriff am 17.02.2021)