Einleitung
Bei Rhizarthrose (Daumensattelgelenkarthrose) handelt es sich meist um eine idiopathische Erkrankung (primär, degenerativ); in seltenen Fällen kann diese jedoch auch posttraumatisch auftreten (sekundär, posttraumatisch). Es ist eine häufige Erkrankung der Hand, deren Prävalenz mit steigendem Lebensalter zunimmt. Sie tritt häufig beidseits auf (in 20 bis 30 % der Fälle) und betrifft nicht bevorzugt eine Hand 1 2 3 4. Insbesondere in Anbetracht der alternden Bevölkerung steigt die Bedeutung einer wirksamen, symptomgerechten Therapie 5 6 7. Prävalenzdaten zu Arthrosen der Fingergelenke und des Daumengelenks zeigen eine Häufigkeit von 10 bis 13 % in der Bevölkerung 8; speziell von Rhizarthrose sind ca. 10 bis 30 % der Erwachsenen über 50 Jahren betroffen, wobei diese deutlich häufiger bei Frauen als bei Männern auftritt 9 10 11. Die Krankheitsartenstatistik der gesetzlichen Krankenversicherung für 2018 verdeutlicht diesen Unterschied mit 18.520 Fällen bei Frauen und 8.696 Fällen bei Männern 12.
In den letzten Jahren häufen sich Hinweise darauf, dass die intensive Nutzung von Smartphones und Tablets zu einem Anstieg von Daumengelenkerkrankungen und von Erkrankungen der Handsehnen führt, welcher insbesondere bei jüngeren Patienten beobachtet wurde 13. Dies führt in der Gesamtpopulation zu einem früheren Auftreten von Rhizarthrose.
Anamnese, Diagnostik und Therapie
Die wesentlichen klinischen Symptome umfassen Schmerzen im betroffenen Daumensattelgelenk sowie eine damit einhergehende Funktionsbeeinträchtigung des Daumens. Außerdem können Gelenkschwellungen und Kraftminderung im Alltag, Bewegungseinschränkungen sowie – besonders bei erosiven Formen – ausgeprägte Fehlstellungen auftreten. In frühen Stadien wird oft eine Instabilität des Daumensattelgelenks wahrgenommen 14 15 16 17. Der diagnostische Nachweis einer Rhizarthrose erfolgt meist durch Röntgenbilder. Am weitesten verbreitet hat sich die röntgenologische Klassifikation der Rhizarthrose nach Eaton und Littler (1973) 18 19 20.
Zur endgültigen Therapieentscheidung sollte jedoch immer das klinische Bild miteinbezogen werden, da dieses nur moderat mit dem radiologischen Befund korreliert. Klinische Tests wie z. B. der Grinding- oder der Distraktions-Rotations-Test ermöglichen eine Diagnose bei der klinischen Untersuchung. Zusammengefasst sind Schmerz und Funktionsbeeinträchtigungen die wesentlichen Indikationskriterien zur Therapie. Für die Stadien I und II werden konservative Maßnahmen empfohlen. Nach deren Ausreizung können gelenkerhaltende operative Eingriffe, z. B. Arthroskopie, Denervierung oder Umstellungsosteotomie erfolgen 21 22 23 24. Grundsätzlich sollte bei allen Stadien der Rhizarthrose zunächst eine konservative Therapie erfolgen, denn selbst in einem weit fortgeschrittenen Stadium lässt sich durch ein konservatives Vorgehen eine deutliche Besserung der Schmerzsymptomatik erreichen 25. Mögliche konservative Therapieformen sind:
- Bewegungsübungen,
- die Behandlung mit Hilfsmitteln wie Orthesen, Schienen oder Bandagen,
- Analgetika sowie
- Injektionen 26 27.
Ein Übersichtsartikel über mehrere randomisierte und kontrollierte Studien zeigt, dass eine Mobilisation des Daumensattelgelenks mittels Bewegungsübungen zu einer kurzfristigen Schmerzreduktion führt. Andererseits zeigt sich, dass durch Ruhigstellung des betroffenen Gelenks mittels Schienen ebenfalls eine Schmerzreduktion erzielt wird, jedoch keine Funktionsverbesserung 28.
Prinzipien der Behandlung
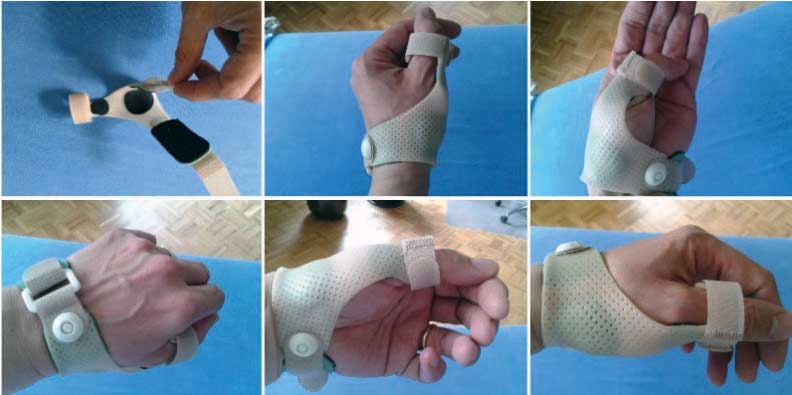
Da durch die alleinige Anwendung von Orthesen keine Funktionsverbesserung erreicht wird und der alleinige Einsatz von mobilisierenden Übungen nur kurzfristige Erfolge erzielt, wurde in der hier vorgestellten Studie ein Therapieansatz unter Anwendung einer speziell entwickelten mobilisierenden Orthese zur alltäglichen Anwendung (Abb. 1) in Kombination mit täglichen ergotherapeutischen Übungen (10 bis 15 Minuten ohne Orthese) angewendet.
Das Prinzip der patientenadaptierten Orthese beruht auf der Entlastung des Daumensattelgelenks durch zwei Aspekte:
- eine aktive individuell patientenadaptierte Extension sowie
- die Führung des Gelenks in die korrekte anatomische Stellung inklusive der Korrektur der Subluxationsstellung.
Auf diese Weise wird der Druck von den betroffenen Knorpelflächen genommen, während gleichzeitig das Gelenk mobil bleibt. Durch die Entlastung kann sich der Kapsel-Band-Apparat regenerieren; durch die Bewegung erfolgt eine Kräftigung. Zusätzlich kann sich durch die schmerz- und patientenadaptierte Distraktion des Gelenks neues festes Bindegewebe („Neogewebe “) im Gelenk bilden.
Das Ziel der hier vorgestellten mobilisierenden Orthese besteht darin, die nahezu normale Handbeweglichkeit bei gleichzeitiger Entlastung des betroffenen Daumensattelgelenks zu erhalten. Die Orthese ist hauptsächlich für Patienten mit Rhizarthrose in den Stadien I und II konzipiert, kann aber auch in fortgeschrittenem Stadium angewendet werden, um die Notwendigkeit zu verzögern oder sogar zu vermeiden.
Studienziel
Klinische Studien zur Verwendung von mobilisierenden Hilfsmitteln bei Rhizarthrose liegen bisher nur vereinzelt vor. Ziel der hier vorgestellten Studie war es daher, die Anwendung der Orthese „Rhizorthes“ hinsichtlich einer Verbesserung sowohl der Schmerzsymptomatik als auch der Funktionsbeeinträchtigung zu prüfen und gleichzeitig die Sicherheit der Anwendung zu untersuchen.
Methoden
Die Studie wurde über einen Zeitraum von Dezember 2014 bis Juli 2020 durchgeführt. Es wurden 171 Patienten mit diagnostizierter Rhizarthrose in die Studie eingeschlossen. Das Mindestalter der Teilnehmer betrug 18 Jahre; die Geschlechterverteilung betrug 10:1 zugunsten der Frauen.
Tragedauer und Anwendungszeit der Orthese sind grundsätzlich abhängig vom Stadium der Erkrankung und wurden somit für jeden Patienten individuell festgelegt. Die Orthese sollte zu Beginn in der Nacht (lockerer anliegend) dauerhaft und am Tag (fester anliegend) mindestens bei Tätigkeiten, die Schmerzen verursachen, getragen werden. Bei eintretender Verbesserung der Schmerzsymptomatik durfte die Orthese tagsüber stundenweise abgenommen werden. Bei fortschreitender Verbesserung durften die Patienten die Orthese ablegen und sie nur noch an bestimmten Tagen bzw. bei bestimmten Tätigkeiten oder bei zeitweise wiederkehrenden Schmerzen tragen. Zudem sollten die Patienten täglich die ihnen verordneten ergotherapeutischen Übungen für die Dauer von 10 bis 15 Minuten durchführen und während der Übungen die Orthese ablegen.
Die Patienten wurden nach dem Schweregrad der bei ihnen vorliegenden Schmerzsymptomatik sowie nach Beschwerden und Problemen bei alltäglichen Aktivitäten, die durch die Rhizarthrose verursacht wurden, befragt. Der Schweregrad der Schmerzsymptomatik wurde mittels Numerischer Analogskala (NAS) und die Beschwerden und Probleme bei alltäglichen Aktivitäten mittels des Fragebogens „Quick DASH“ (Disabilities of the Arm, Shoulder and Hand) ermittelt. Die Schmerzsymptomatik wurde zu Beginn der Behandlung, nach ca. einem halben Jahr und zwischen 1 und 1,5 Jahren erfasst. Die Quick-DASH-Erfassung fand bei Behandlungsbeginn und zwischen 1 und 1,5 Jahren statt. Die Patienten wurden angewiesen, sich bei Problemen oder Komplikationen an den behandelnden Arzt zu wenden. Ergänzend wurde zur Überprüfung der Verträglichkeit bei 92 der Patienten nach 4 und nach 12 Wochen der „Rhizorthes“-Anwendung eine aktive Befragung nach möglichen Nebenwirkungen oder Komplikationen in Zusammenhang mit der Anwendung durchgeführt. Im Zuge dieser wurde die Zufriedenheit sowie die Benutzerfreundlichkeit der Orthese mittels fünfstufiger Likert-Skala für die folgenden Kriterien erfragt:
- Zufriedenheit,
- Tragekomfort,
- Handhabung und
- Aussehen der Orthese.
Alle Daten wurden vor der statistischen Auswertung anonymisiert; die Auswertung wurde unabhängig durchgeführt. Den Berechnungen wurde ein Signifikanzniveau von p = 0,05 zugrunde gelegt.
Ergebnisse
Schmerzen und Beschwerden
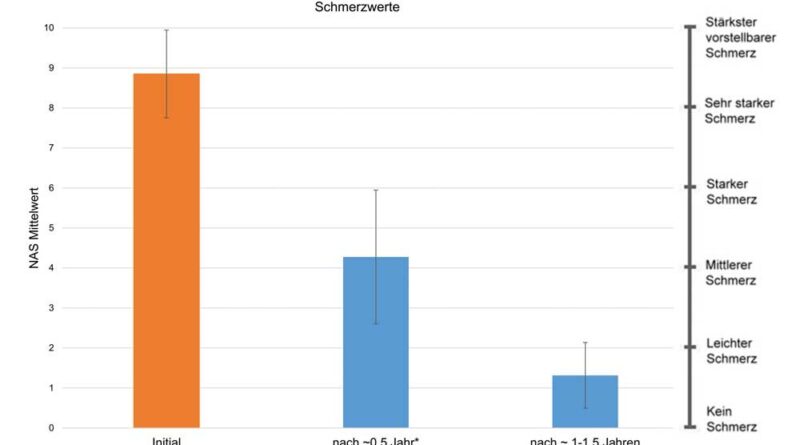
Der mittlere Schmerzwert reduzierte sich nach ca. einem halben Jahr Behandlung signifikant von 8,85 ± 1,10 auf 4,28 ± 1,67 (p < 0,0001). Im Verlauf der weiteren Behandlung zeigte sich nach 1 bis 1,5 Jahren eine weitere signifikante Reduktion auf 1,32 ± 0,82 (p < 0,0001). Insgesamt bewirkte die Behandlung eine signifikante Verbesserung der initialen Schmerzwerte (p < 0,0001) (Abb. 2). Bei Behandlungsbeginn hatten über 96 % der Patienten einen NAS-Wert von 7 bis 10 („sehr starker“ bis „stärkster vorstellbarer Schmerz“); bei 3,5 % lag der NAS-Wert im Bereich von 5 bis 7 („mittlerer“ bis „starker Schmerz“). Nach ca. 1 bis 1,5 Jahren Behandlung sanken die Schmerzwerte bei allen Patienten auf NAS-Werte zwischen 0 und 4. Die meisten Patienten (92 %) hatten keine (16 %) bis leichte (77 %) Schmerzen. Bei 8 % der Patienten lag der Schmerz im mittleren Bereich.
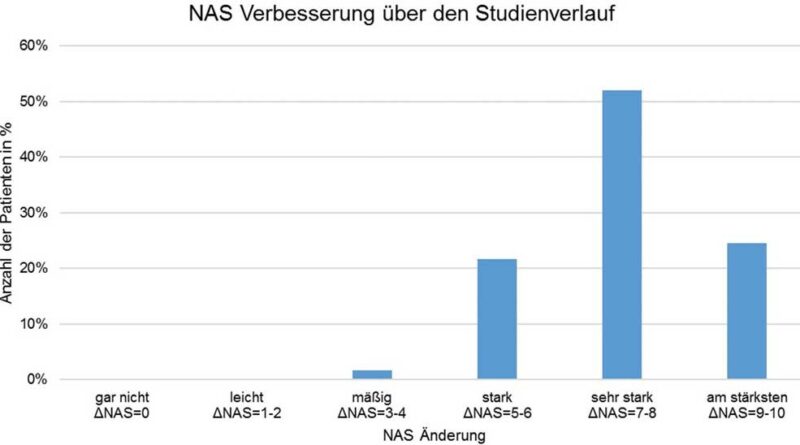
Um die klinische Relevanz der Schmerzwertänderung zu beurteilen, wurde die Differenz der NAS-Werte (ΔNAS; Anfangswert gegenüber Endwert) in Zweier-Schritte unterteilt, da eine klinisch relevante NAS-Reduktion erst ab 2 Skalenpunkten vorliegt 29. Es kam bei keinem Patienten zu einer NAS-Verschlechterung; bei allen Patienten lag eine klinisch relevante Verbesserung der Schmerzwerte vor (Abb. 3).
Beschwerden und Probleme bei alltäglichen Aktivitäten
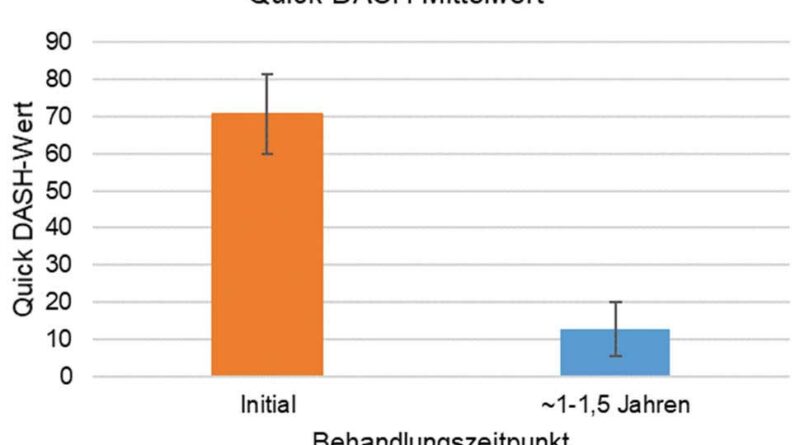
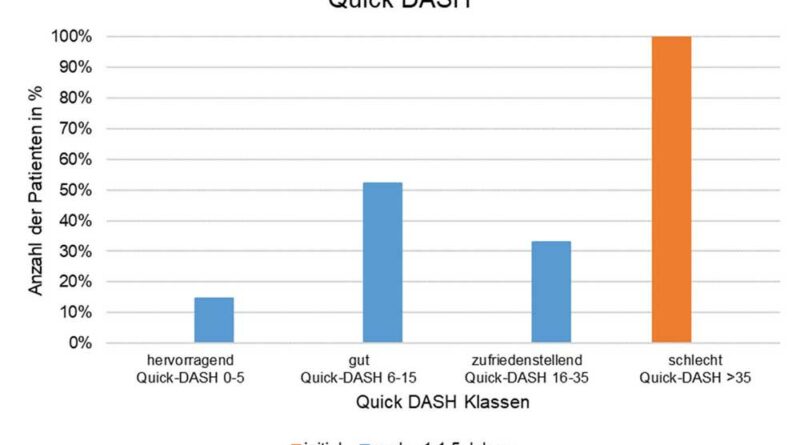
Für den Quick-DASH-Fragebogen konnten Daten von 169 Patienten ausgewertet werden; 2 Patienten hatten keine vollständigen Angaben gemacht. Der mittlere Quick-DASH-Wert betrug bei Therapiebeginn 70,82 ± 10,75 und reduzierte sich nach ca. 1 bis 1,5 Jahren Behandlung signifikant auf 12,64 ± 7,30 (p < 0,0001) (Abb. 4). Alle Patienten zeigten bei vorgenommener Gruppierung der Nachbehandlungsergebnisse nach Phadnis et al. 30 zum zweiten Befragungszeitpunkt gute bis hervorragende Ergebnisse (DASH-Werte < 35). Zur besseren Vergleichbarkeit wurden sowohl die Anfangs- als auch die End-Quick-DASH-Werte in die 4 Klassen nach Phadnis et al. eingeteilt:
- Werte von 0 bis 5 wurden als „hervorragend“,
- Werte von 6 bis 15 als „gut“,
- Werte von 16 bis 35 als „zufriedenstellend“ und
- Werte > 35 als „schlecht“ bewertet 31.
Vor der Therapie hatten alle Patienten einen schlechten Quick-DASH-Wert von über 35. Nach ca. 1 bis 1,5 Jahren Therapie verbesserte sich der Wert bei allen Patienten, sodass kein Patient mehr einen schlechten Quick-DASH-Wert aufwies (Abb. 5). Die meisten Patienten (52 %) zeigten ein gutes, 33 % ein zufriedenstellendes und 15 % ein hervorragendes Quick-DASH-Ergebnis.
Nebenwirkungen und Komplikationen
Insgesamt berichteten 9 % der Patienten über Nebenwirkungen (6 Meldungen nach 4 Wochen, 7 Meldungen nach 12 Wochen; teilweise identische Patienten). In einem dieser Fälle trat nach 12-wöchiger Anwendung eine allergische Reaktion auf; in allen anderen Fällen handelte es sich um ein Schwitzekzem, das mittels eines orthopädischen Unterziehstrumpfs erfolgreich behandelt werden konnte.
Zufriedenheit und Benutzerfreundlichkeit
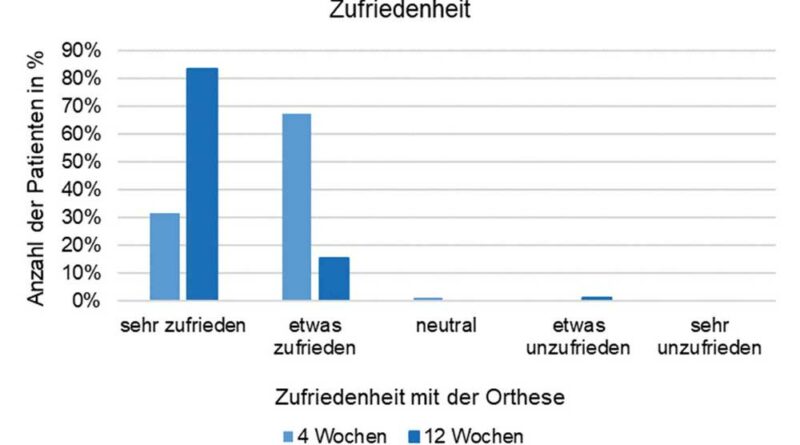
Es zeigte sich, dass 99 % der Patienten insgesamt mit der Anwendung der Orthese zufrieden waren. Nach 4 Wochen waren 32 % der Patienten „sehr zufrieden“ und 67 % „etwas zufrieden“, während nach 12 Wochen 84 % „sehr zufrieden“ und 15 % „etwas zufrieden“ waren (Abb. 6).
Tragekomfort
Die spezifische Befragung zum Tragekomfort zeigte, dass insgesamt 90 % der Patienten nach 4‑wöchiger und 97 % der Patienten nach 12-wöchiger Anwendung mit dem Tragekomfort der Orthese „sehr zufrieden“ bis „etwas zufrieden“ waren. Nach 4 Wochen waren 22 % der Patienten „sehr zufrieden“ und 68 % „etwas zufrieden“, während nach 12 Wochen 71 % „sehr zufrieden“ und 25 % „etwas zufrieden“ waren. Eine neutrale Bewertung haben 10 % der Patienten nach 4 Wochen und nur 1 % der Patienten nach 12 Wochen abgegeben. Jeweils 1 Patient (1 %) gab nach 12 Wochen an, „etwas unzufrieden“ bzw. „sehr unzufrieden“ mit dem Tragekomfort zu sein.
Handhabung
Mit der Handhabung der Orthese waren nach 4‑wöchiger Anwendung 89 % der Patienten und nach 12-wöchiger Anwendung 100 % der Patienten „sehr zufrieden“ bis „etwas zufrieden“. Nach 4 Wochen waren 16 % der Patienten „sehr zufrieden“ und 73 % „etwas zufrieden“, während nach 12 Wochen 64 % „sehr zufrieden“ und 36 % „etwas zufrieden“ waren. Eine neutrale Bewertung haben 10 % der Patienten nach 4 Wochen abgegeben. 1 Patient (1 %) gab nach 4 Wochen Anwendung an, „etwas unzufrieden“ mit der Handhabung zu sein.
Aussehen
Für das Aussehen der Orthese gaben die meisten Patienten eine neutrale Bewertung ab; nach 4 Wochen waren es 70 % und nach 12 Wochen 60 %. „Zufrieden“ bis „sehr zufrieden“ mit dem Aussehen der Orthese waren 22 % nach 4 Wochen und 40 % der Patienten nach 12 Wochen. Nach 4 Wochen waren 8 % und nach 12 Wochen nur noch 1 % mit dem Aussehen der Orthese „etwas unzufrieden“.
Diskussion
Die Studienergebnisse zur „Rhizorthes“-Daumensattelgelenkorthese zeigen eine signifikante Schmerzreduktion, die sowohl nach ca. einem halben Jahr als auch nach 1 bis 1,5 Jahren Behandlung bestand (jeweils p < 0,0001). Bei allen Patienten lag diese im klinisch relevanten Bereich von mindestens zwei Skalenpunkten. Während vor der Therapie alle Patienten einen schlechten Quick-DASH-Wert von über 35 aufwiesen, zeigten nach einer Behandlung von ca. 1 bis 1,5 Jahren 52 % der Patienten ein gutes, 33 % ein zufriedenstellendes und 15 % ein hervorragendes Quick-DASH-Ergebnis. Der mittlere Quick-DASH-Wert reduzierte sich nach ca. 1 bis 1,5 Jahren Behandlung signifikant von 70,82 ± 10,75 auf 12,64 ± 7,30 (p < 0,0001).
Die Ergebnisse zeigen, dass alle Patienten durch die Anwendung der Orthese weniger Einschränkungen bei Alltagsaktivitäten sowie bei Freizeit- und bei sportlichen Aktivitäten aufwiesen und somit eine gesteigerte Lebensqualität zu verzeichnen hatten. Im Verlauf der Studie wurden bei 8 Patienten Nebenwirkungen festgestellt (9 %). Bei einem Patienten (1 %) handelte es sich um eine allergische Reaktion auf das Material der Orthese, während bei den anderen Probanden Schwitzekzeme auftraten, die jedoch erfolgreich behandelt werden konnten. Insgesamt zeigte sich eine hohe Akzeptanz und Zufriedenheit mit der Anwendung der Orthese: 99 % der befragten Patienten waren mit der Anwendung der Orthese insgesamt zufrieden. Mit dem Tragekomfort waren 97 % und mit ihrer Handhabung sogar alle Patienten zufrieden (100 %).
Fazit
Die Ergebnisse der Studie zeigen, dass die Orthese sicher in der Anwendung ist und in Kombination mit den verordneten täglichen ergotherapeutischen Übungen die Schmerzen signifikant reduziert. Außerdem kann sie die Funktionsfähigkeit des Daumens verbessern. Es zeigte sich somit ein guter Behandlungserfolg bei hoher Patientenzufriedenheit.
Interessenkonflikt
Dr. med. Christine Meyer ist Patentinhaberin der vorgestellten Orthese.
Für die Autoren:
Dr. med. Christine Meyer
Fachärztin für Chirurgie, Orthopädie
und Unfallchirurgie
Marienstraße 3
49716 Meppen
dr-chr-meyer@vaerme.de
Begutachteter Beitrag/reviewed paper
Meyer Ch, Otok K, Sander K. Rhizarthrose – Schmerzreduktion und Funktionsverbesserung durch eine mobilisierende Orthese. Orthopädie Technik, 2021; 72 (4): 40–44
- Compliance in der Skoliose-Korsettversorgung – Einflussfaktoren und Herausforderungen einer erfolgreichen Therapie — 5. Juli 2025
- Elektrische Anregung eines Teleskop-Phantoms – Fallstudie an einer beinamputierten Patientin — 4. Juli 2025
- Dynamische Hüftabduktions-Lagerungsorthese zur Behandlung pathologisch veränderter Hüften bei neuromuskulären Erkrankungen in der Kinderorthopädie — 5. Juni 2025
- Spies CK et al. Therapie der primären Finger- und Daumengelenkarthrose. Dtsch Ärztebl Int, 2018; 115: 269–275
- Lautenbach M, Eisenschenk A. Erkrankungen und Verletzungen der Hand. In: Psczolla M et al. (Hrsg.). Weißbuch Konservative Orthopädie und Unfallchirurgie. Berlin, Boston: de Gruyter, 2017: 53–57
- Horch RE, Unglaub F. Rhizarthrose. In: Towfigh H et al. (Hrsg.). Handchirurgie. Berlin, Heidelberg: Springer, 2011: 1402–1406
- Deiler S. Daumensattelgelenkarthrose. Der Orthopäde, 2019; 48 (4): 351–366
- Spies CK et al. Therapie der primären Finge- rund Daumengelenkarthrose. Dtsch Ärztebl Int, 2018; 115: 269–275
- Horch RE, Unglaub F. Rhizarthrose. In: Towfigh H et al. (Hrsg.). Handchirurgie. Berlin, Heidelberg: Springer, 2011: 1402–1406
- Deiler S. Daumensattelgelenkarthrose. Der Orthopäde, 2019; 48 (4): 351–366
- Lautenbach M, Eisenschenk A. Erkrankungen und Verletzungen der Hand. In: Psczolla M et al. (Hrsg.). Weißbuch Konservative Orthopädie und Unfallchirurgie. Berlin, Boston: de Gruyter, 2017: 53–57
- Lögters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Meier R et al. Prävalenz der Rhizarthrose. Obere Extremität, 2011; 6 (2): 115–117
- Bock M et al. Study of Medical Ultrasound for Rhizarthrosis (SUR): study protocol for a randomized controlled Singlecenter pilottrial. Trials, 2020; 21 (1): 1–9
- Bundesministerium für Gesundheit. Arbeitsunfähigkeit: Fälle und Tage nach Diagnosen 2018. Ergebnisse der Krankheitsartenstatistik der gesetzlichen Krankenversicherung. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/Statistiken/GKV/Geschaeftsergebnisse/AUFaelle_nach_Diagnosen_2018.pdf (Zugriff am 03.12.2020)
- Shah PP, Sheth MS. Correlation of smartphone use addiction with text neck syndrome and SMS thumb in physiotherapy students. Int J Community Med Public Health, 2018; 5: 2512–2516
- Lautenbach M, Eisenschenk A. Erkrankungen und Verletzungen der Hand. In: Psczolla M et al. (Hrsg.). Weißbuch Konservative Orthopädie und Unfallchirurgie. Berlin, Boston: de Gruyter, 2017: 53–57
- Lögters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Bock M et al. Study of Medical Ultrasound for Rhizarthrosis (SUR): study protocol for a randomized controlled Singlecenter pilottrial. Trials, 2020; 21 (1): 1–9
- Bundesministerium für Gesundheit. Arbeitsunfähigkeit: Fälle und Tage nach Diagnosen 2018. Ergebnisse der Krankheitsartenstatistik der gesetzlichen Krankenversicherung. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/Statistiken/GKV/Geschaeftsergebnisse/AUFaelle_nach_Diagnosen_2018.pdf (Zugriff am 03.12.2020)
- Spies CK et al. Therapie der primaren Finger- und Daumengelenkarthrose. Dtsch Arztebl Int, 2018; 115: 269–275
- Horch RE, Unglaub F. Rhizarthrose. In: Towfigh H et al. (Hrsg.). Handchirurgie. Berlin, Heidelberg: Springer, 2011: 1402–1406
- Logters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Spies CK et al. Therapie der primären Finger- und Daumengelenkarthrose. Dtsch Ärztebl Int, 2018; 115: 269–275
- Horch RE, Unglaub F. Rhizarthrose. In: Towfigh H et al. (Hrsg.). Handchirurgie. Berlin, Heidelberg: Springer, 2011: 1402–1406
- Deiler S. Daumensattelgelenkarthrose. Der Orthopäde, 2019; 48 (4): 351–366
- Lögters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Horch RE, Unglaub F. Rhizarthrose. In: Towfigh H et al. (Hrsg.). Handchirurgie. Berlin, Heidelberg: Springer, 2011: 1402–1406
- Lautenbach M, Eisenschenk A. Erkrankungen und Verletzungen der Hand. In: Psczolla M et al. (Hrsg.). Weißbuch Konservative Orthopädie und Unfallchirurgie. Berlin, Boston: de Gruyter, 2017: 53–57
- Lögters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Lögters T et al. Aktuelle Aspekte zur Therapie der Rhizarthrose. Der Unfallchirurg, 2016; 119 (12): 1000–1006
- Hilfiker, R. Diagnostik: Schmerzintensität messen mit visueller Analog- und numerischer Ratingskala. Zeitschrift für Komplementärmedizin, 2009; 1 (02): 54–55
- Phadnis J et al. Midterm functional outcome after the internal fixation of distal radius fractures. Journal of Orthopaedic Surgery and Research, 2012; 7 (1): 4
- Phadnis J et al. Midterm functional outcome after the internal fixation of distal radius fractures. Journal of Orthopaedic Surgery and Research, 2012; 7 (1): 4