Die akute Rückenmarkverletzung
Unter Querschnittlähmung versteht man die Folgen einer lokalen Schädigung des Rückenmarks. Der Schädigung kann eine äußere Gewalteinwirkung – z. B. ein Sturz –, eine Durchblutungsstörung oder eine andere innere Ursache wie eine Infektion oder ein Tumor zugrunde liegen. Es können alle Nerven betroffen sein, die an dieser Stelle im Rückenmark verlaufen. Nicht nur motorische Fasern, sondern auch sensible und vegetative Funktionen sind beeinträchtigt. Entsprechend der pathoanatomischen Schädigung kommt es zum Funktionsausfall 1.
Die Schädigung der sensiblen und vegetativen Bahnen wird in der klinischen Praxis immer wieder übersehen, gerade bei inkomplett gelähmten Patienten. Deshalb ist es wichtig zu wissen, dass nicht nur rollstuhlabhängige Patienten mit Rückenmarkverletzung querschnittgelähmt sind, sondern grundsätzlich alle, bei denen das Rückenmark entsprechend geschädigt ist. Gerade für die Prävention von Langzeitkomplikationen müssen diese Zusammenhänge bekannt sein. Nur so lässt sich die notwendige Prävention bzw. Behandlung lähmungsbedingter Schädigungen der Blase oder der Haut rechtzeitig in die Wege leiten. Für die Rehabilitation von Querschnittgelähmten ist nicht nur die Erstbehandlung – die auch das Einüben präventiver Maßnahmen einschließt, die der Patient selbst übernehmen kann – fester Bestandteil der Gesamtbehandlung, sondern auch die lebenslange Behandlungsbegleitung.
Die WHO definiert „Rehabilitation“ wie folgt: „Sie stellt sicher, dass Menschen mit Behinderungen in der Lage sind, ihre physischen und geistigen Möglichkeiten in vollem Umfang auszuschöpfen, die üblichen Angebote und Möglichkeiten wahrnehmen und damit aktiv an der Gemeinschaft und Gesellschaft im Allgemeinen mitwirken können“ (Übers. des Verf.) 2. Für den klinischen Alltag heißt das, dass mit Ergotherapie, Sporttherapie, Physiotherapie, der Anpassung von Hilfsmitteln, einer neurourologischen Versorgung und einem Blasen-Darm-Management versucht wird, die Möglichkeiten und Fähigkeiten, die noch vorhanden sind, maximal auszunutzen, damit der Patient in der Lage ist, möglichst selbstständig und unabhängig zu werden und am alltäglichen Leben wieder teilzunehmen.
Ziele und Möglichkeiten der Therapie
Zentrales Ziel der Therapie ist die Funktionswiederherstellung, soweit dies möglich ist. Dabei ist das, was der Patient sich erhofft, nicht unbedingt das, was erreicht werden kann. Je nach Lähmungstyp und Läsionshöhe stehen nach der Stabilisation der Vitalfunktionen Kommunikation, Mobilität und Selbstständigkeit des Patienten im Mittelpunkt der Bemühungen. Die dabei eingesetzten Hilfsmittel reichen von einfachen Rollstühlen bis zu hochtechnisierten Gangrobotern.
Ganz wichtig ist es, wenn irgend möglich, die Arbeitsfähigkeit wieder herzustellen. Das gelingt nicht immer, aber wo es möglich ist, stellt dies einen großen Gewinn für den Patienten dar. Denn die Arbeitsfähigkeit hat nicht nur eine monetäre Bedeutung, sondern beeinflusst auch die Eigenwahrnehmung: Eine Aufgabe zu haben, gebraucht zu werden, eine Leistung erbringen zu können – all das ist für das Selbstwertgefühl des Patienten wichtig. Alle Bemühungen dienen letztlich dazu, die Teilhabe wiederherzustellen und somit die Beteiligung am alltäglichen Leben zu ermöglichen. Dabei ist es nebensächlich, ob ein Kind wieder in die Schule geht oder ob der Patient mit seinem Rollstuhl einen Ausflug in die Stadt oder sogar eine Reise ans Meer unternehmen kann.
Mobilisation – ein Kernthema der Erstbehandlung querschnittgelähmter Menschen
Immobilität und Bettlägerigkeit sind gleichbedeutend mit einer massiven Einschränkung der individuellen Freiheit. Die Mobilisation des Patienten ist somit eines der wichtigsten Ziele der Behandlung Querschnittgelähmter. Der Patient und das Behandlungsteam werden dabei ganz massiv mit den Auswirkungen des Ausfalls von Motorik und Sensibilität konfrontiert. Zudem wird die Mobilisation durch Schmerzen und eingeschränkte Kompensationsmechanismen für körperliche Belastung eingeschränkt. Weniger beachtet, aber durchaus relevant sind auch Limitationen durch die körperliche Belastung der Behandler: Kleine und leichte Menschen lassen sich besser mobilisieren als große und schwere Personen.
Als Modelleinrichtung zur Behandlung querschnittgelähmter Menschen kann das Stoke Mandeville Hospital im südenglischen Aylesbury in der Nähe von Oxford gelten. Dort wurde eine ganzheitliche Behandlung querschnittgelähmter Patienten bereits in den 40er und 50er Jahren des vergangenen Jahrhunderts etabliert. Für die behandelnden Kollegen zu dieser Zeit war Mobilisation noch ein zeitlich nachgeordnetes Ziel der Behandlung 3. Das änderte sich mit der Entwicklung moderner Stabilisationsverfahren für Wirbelsäulenverletzungen: Nun waren keine monatelangen Liegezeiten mehr notwendig, um Wirbelsäulenverletzungen ausheilen zu lassen – die Patienten konnten wenige Tage oder Wochen nach dem Unfall bereits wieder mobilisiert werden. Zu diesem Zeitpunkt zeigte sich dann aber umso mehr, dass die Querschnittlähmung neben der motorischen und sensiblen Lähmung auch die vegetativen Funktionen, z. B. die Blutdruckregulation, betrifft: War eine frühe Mobilisation zuvor durch die instabile Wirbelsäule ohnehin unmöglich, mussten Patienten und Behandler jetzt erfahren, dass die fehlende Blutdruckregulation beim Aufsetzen bzw. beim Sitzen im Rollstuhl die Mobilisation begrenzt. Sie führt dazu, dass Patienten manchmal bereits nach weniger als fünf Minuten zum Kreislaufausgleich wieder ins Bett gebracht werden müssen. Versuche der medikamentösen Behandlung dieser Blutdruckregulationsprobleme scheiterten weitgehend. Die erste Phase der Mobilisation, also der Transfer des Patienten vom Bett in den Rollstuhl und die anschließende Sitzbelastung, blieb ein mühsames Unterfangen, das sehr personalintensiv ist.
Primäre Mobilisation
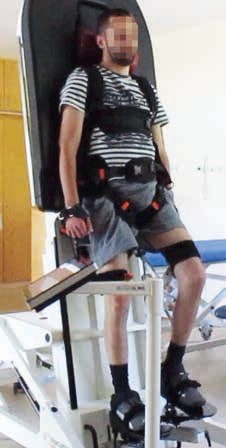
Deshalb lag es nahe, für diese Problematik Therapiehilfsmittel zu entwickeln, die den Patienten schon in dieser frühen Phase der Rehabilitation unterstützen. Ausgehend von der Idee eines Kipptisches sind Stehbretter schon lange im klinischen Einsatz – sie erlauben die schonende Aufrichtung des Patienten in kleinen Schritten. Aufgrund der notwendigen Fixierung des Patienten können auf diesen Stehbrettern aber keine gleichzeitigen Bewegungen der unteren Extremitäten erfolgen – weder passiv noch aktiv. Ursprünglich von der Vorstellung ausgehend, Schrittmacherzentren für die Schreitfunktion auf spinaler Ebene anzuregen, wurde mit dem „Erigo®“ (Abb. 1) ein Stehbrett entwickelt, bei dem die Beine durch Manschettensysteme und Linearmotoren passiv geführt werden. Ein Therapievorteil bezüglich der später erreichten Gehfähigkeit hat sich bislang zwar nicht nachweisen lassen. Es zeigte sich aber rasch, dass diese Therapieform gerade bei hoch gelähmten Patienten deutlich zur Verbesserung der Kreislaufsituation in der Initialsituation beitragen kann 4.
Mobilisation zum Stehen und Gehen
Nachdem sich der gelähmte Körper des Patienten so weit an die neue Situation gewöhnt hat, dass eine ausreichende Rollstuhlmobilisation erreicht ist, ist die Aufrichtung in den Stand und das Erreichen des stabilen Gehens das nächste Ziel. Dabei werden noch vorhandene Restfunktionen des Patienten (bei einer inkompletten Querschnittlähmung) ausgenutzt – bei gut funktionierender Motorik sogar bis zum freien, selbstständigen Gehen. Bis in die 90er Jahre des letzten Jahrhunderts wurde versucht, Patienten mit einer kompletten Paraplegie, also mit erloschener Funktion der Beine bei erhaltener Funktion der Arme, durch die Anwendung äußerer Stützapparate zumindest zum Stehen, wenn möglich aber auch zum Gehen mit Unterarmgehstützen zu bewegen. Grundlage war die Vorstellung, dass die Vertikalisierung des Patienten einen erheblichen Einfluss auf die drohende Atrophie der gelähmten unteren Extremitäten – insbesondere auf die Aufrechterhaltung der Knochenstabilität – hat. Es gab deshalb kaum Patienten, die die stationäre Erstbehandlung ohne angepasste Schienen-Schellen-Apparate verließen. Anhand der Verlaufskontrollen wurde jedoch erkannt, dass diese Form der Vertikalisierung keinen Einfluss auf die Mineraldichte der unteren Extremitäten hat. Zur Jahrtausendwende hatten deshalb die meisten Kliniken die Anwendung dieser Hilfsmittel sowie auch die regelmäßige Verschreibung von Stehgeräten aufgegeben. Zum Stehen mobilisiert wurden nur noch Patienten, bei denen die verbliebene Restfunktion der unteren Extremitäten eine realistische Chance auf die Wiedererlangung der Gehfähigkeit verhieß.
In der Praxis bedeutet anfängliches Geh- und Stehtraining oft, dass der Patient an einen Barren gebracht wird und sich dort unter Einsatz seiner Armkraft mit Hilfe des oder der Therapeuten bis zum Stand hochdrückt. Gerade zu Beginn oder bei massiv geschwächter Beinmuskulatur sind beide (Patient und Therapeut) nach wenigen Schritten erschöpft. Ein Ausweg ist das Gehtraining unter Gewichtsentlastung im Wasser. Hier ist bedeutend weniger Kraft notwendig, um den Körper aufrecht zu halten. Allerdings ist die Schreitbewegung im Wasser deutlich anders als die Belastung und Bewegung beim regulären Gehen.
Wie erwähnt bedeutet die minimale Gehstrecke, die in einem Barren zurückgelegt werden kann, eine erhebliche Einschränkung für ausdauerndes und repetitives Üben. Es lag deshalb nahe, zum Gehtraining zunächst, wo immer möglich, Laufbänder einzusetzen. Der nächste Entwicklungsschritt war der Einsatz von Gurtsystemen, über die der Patient nach einem Flaschenzugprinzip auf dem Laufband von seinem Körpergewicht entlastet wurde. Bei Patienten, bei denen die eigene Kraft auch bei ausreichender Entlastung nicht ausreicht, um die Beine gezielt zum Schreiten auf dem Laufband nach vorne zu bringen, waren ein bis drei Physiotherapeuten notwendig, um die unteren Extremitäten und das Becken entsprechend zu führen. Die Laufbandtherapie unter Gewichtsentlastung war also ein echter, aber sehr personalintensiver Fortschritt.
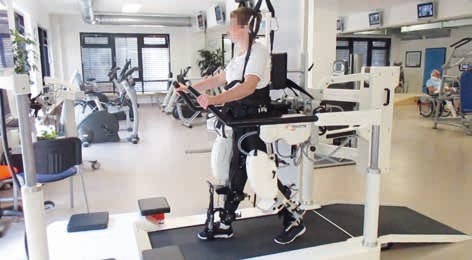
Es ist dem Entwicklungsteam um Gerry Colombo aus Zürich zu verdanken, dass 2001 ein erstes stationäres Exoskelett entwickelt wurde, das neben der Gewichtsentlassung auch eine automatisierte aktive Führung der unteren Extremitäten ermöglichte. Es wurde unter dem Namen „Lokomat®“ (Abb. 2) auf den Markt gebracht und bis zum heutigen Datum immer weiter entwickelt. Mittlerweile sind auch Konkurrenzprodukte erhältlich. Dieses Trainingsverfahren erlaubt ein dem Leistungsvermögen des Patienten gut angepasstes repetitives Ausdauertraining in nahezu allen Phasen der Erstrehabilitation 5.
Während sich diese Trainingsmöglichkeit nach und nach in den Rehabilitationszentren verbreitete, wurde aus einer anderen Motivation heraus die Entwicklung mobiler Exoskelette vorangetrieben: Um Soldaten zu mehr Ausdauer und Tragkraft im Gelände zu verhelfen, finanzierten Militäreinrichtungen die Entwicklung motorgetriebener Schienen-Schellen-Apparate. Diese Geräte versprachen die Erfüllung des Traums, auch Menschen mit vollständiger oder fast vollständiger Querschnittlähmung wieder das Laufen zu ermöglichen. Es schien nur noch eine Frage der Zeit, bis die ersten Patienten auf den Rollstuhl verzichten konnten.
Davon sind die heutigen Produkte jedoch noch weit entfernt: Neben dem Mitführen der benötigten Energie in Form von Batteriepacks und der damit verbundenen Einschränkung der Reichweite hat sich die Aufrechterhaltung des Gleichgewichts – insbesondere auf unebenem Grund – als schwierig erwiesen. Schon auf ebenem Grund lässt kein Hersteller der verfügbaren Exoskelette das Gehen der damit versorgten Patienten ohne führende Begleitperson zu. Auf Treppen oder unebenem Grund ist ein freies Gehen noch viel weniger möglich. Damit erbringt keines der Geräte eine echte Verbesserung der Mobilität gegenüber dem Rollstuhl – im Gegenteil: In der Regel sind die Patienten im Rollstuhl deutlich schneller und flexibler.
Die Herstellerfirmen begannen die mobilen Exoskelette zunächst als Therapiegeräte zu vermarkten. Allerdings fehlt bislang noch jeder Nachweis, dass eine exoskelettgestützte Mobilisation gegenüber den konventionellen Verfahren Vorteile hat oder gar einen greifbaren Gewinn in Bezug auf die Therapieergebnisse verbuchen kann 6 7 8. Lediglich eines der Geräte – das der Firma ReWalk – hat eine Hilfsmittelnummer. Nicht zu vernachlässigen ist allerdings der psychische Schub, den Patienten erleben, wenn sie in einem solchen Gerät aufrecht stehen und gehen können. Zudem ist der Einsatz mobiler Exoskelette für behandelnde Einrichtungen attraktiv, da diese sich damit als modern und auf dem letzten technischen Stand präsentieren können.
Auswertungen der Therapiepraxis in den deutschen Behandlungszentren 9 ernüchtern jedoch: Die wenigsten „Exo-Patienten“ kommen in den Genuss einer länger andauernden Therapie (im Durchschnitt erhält jeder dieser Patienten lediglich 16 – zwischen 2 und 60 – Therapieeinheiten mit einem Exoskelett). Vorteile der Behandlung gegenüber konventionellem Training sind methodisch bedingt nur schwer nachweisbar, und die Zahl der Patienten, die das Privileg haben, ein solches Exoskelett im häuslichen Umfeld benutzen zu können, ist minimal.
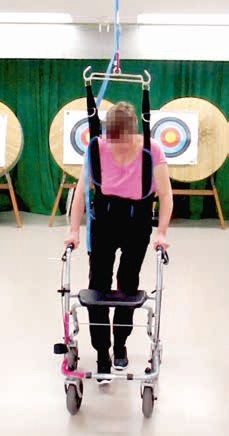
Neben diesen hochtechnisierten Behandlungsformen sind Entlastungssysteme, die das geschützte Gehen über Grund mit Hilfe von in Schienensystemen laufenden Gurten ermöglichen, eine aussichtsreichere Behandlungsform (Abb. 3). Ähnlich der Therapie auf dem Laufband ermöglichen sie den Patienten mit variabler Gewichtsentlastung das Gehen im Raum. Um die Limitation der Schienensysteme zu überwinden, wurden mobile Gewichtsentlastungssysteme mit Gurten entwickelt, die die Entlastung des Patienten der aktuellen Anforderung anpassen (Abb. 4) 10. Sie sind unter den Bezeichnungen „Andago®“ und „LiteGait®“ auf dem Markt.
Für funktionell relevantes Gehen ist es unabhängig von der gewählten Trainingsmethode nach wie vor entscheidend, ob der Patient schlussendlich sicher von A nach B gelangen kann. Eine Gehfunktion, die nur unter Gewichtsentlastung, im Wasser oder mit motorisierten Exoskeletten demonstriert werden kann, ist im Alltag funktionell bislang nicht einzusetzen.
Fazit
In der modernen Therapie von Querschnittgelähmten werden immer mehr hochentwickelte technische Hilfen eingesetzt. Sie erlauben eine frühere und oft auch intensivere Behandlung; im Alltag dienen sie dem Behinderungsausgleich. Trotz allem bleiben das Engagement und die Fachkunde der Behandler sowie die Eigenmotivation des Betroffenen für den Therapieerfolg unersetzlich.
Für die Autoren:
Priv.-Doz. Dr. Rainer Abel
Klinikum Bayreuth
Betriebsstätte Hohe Warte
Hohe Warte 8
95445 Bayreuth
frank-rainer.abel@klinikum-bayreuth.de
Begutachteter Beitrag/reviewed paper
Abel R, Grüninger M. Moderne Therapieverfahren in der Behandlung Querschnittgelähmter. Orthopädie Technik, 2018; 69 (9): 28–31
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- World Health Organization. Concept Paper WHO Guidelines on Health-Related Rehabilitation (Rehabilitation Guidelines). 2011. http://www.who.int/disabilities/care/rehabilitation_guidelines_concept.pdf (Zugriff am 22.07.2018)
- World Health Organization. Concept Paper WHO Guidelines on Health-Related Rehabilitation (Rehabilitation Guidelines). 2011. http://www.who.int/disabilities/care/rehabilitation_guidelines_concept.pdf (Zugriff am 22.07.2018)
- Guttmann L. Spinal cord injuries: comprehensive management and research. Oxford: Blackwell Scientific, 1973
- Chi L, Masani K, Miyatani M, Adam Thrasher T, Wayne Johnston K, Mardimae A, et al. Cardiovascular response to functional electrical stimulation and dynamic tilt table therapy to improve orthostatic tolerance. Journal of Electromyography and Kinesiology, 2008; 18 (6): 900–907
- Schwartz I, Sajina A, Neeb M, Fisher I, Katz-Luerer M, Meiner Z. Locomotor training using a robotic device in patients with subacute spinal cord injury. Spinal Cord, 2011; 49 (10): 1062–1067
- Bach Baunsgaard C, Vig Nissen U, Katrin Brust A, Frotzler A, Ribeill C, Kalke YB, et al. Gait training after spinal cord injury: safety, feasibility and gait function following 8 weeks of training with the exoskeletons from Ekso Bionics. Spinal Cord, 2018; 56 (2): 106–116
- Cahill A, Ginley OM, Bertrand C, Lennon O. Gym-based exoskeleton walking: A preliminary exploration of non-ambulatory end-user perspectives. Disability and Health Journal, 2018; 11 (3): 478–485
- Cheung EYY, Ng TKW, Yu KKK, Kwan RLC, Cheing GLY. Robot-Assisted Training for People With Spinal Cord Injury: A Meta-Analysis. Archives of Physical Medicine and Rehabilitation, 2017; 98 (11): 2320–2031
- Bergner U, Bersch-Porada I. Einsatz mobiler Exoskelette im klinischen Alltag. 31. Jahrestagung der Deutschsprachigen Gesellschaft für Paraplegie e. V. Wien, 2018. http://www.dmgp2018-kongress.de/wp-content/uploads/2018/05/Abstract-BAND-Final.pdf (Abstract S. 47; Zugriff am 22.07.2018)
- Fabara E, O’Brien A, Vergara-Diaz G, Adans-Dester C, Bonato P (eds). Usability of a new over-ground bodyweight support device (Andago® 2.0) for gait training. 93rd Annual Conference of the American Congress of Rehabilitation Medicine, 2016. Chicago: Archives of Physical Medicine and Rehabilitation, 2016. https://www.archives-pmr.org/article/S0003-9993(16)30850–4/pdf (Zugriff am 22.07.2018)