Grundlagen
Ein Lymphödem entsteht aus einer Erkrankung des Lymphgefäßsystems. Ist das Lymphgefäßsystem funktionell oder mechanisch insuffizient und damit nicht mehr in der Lage, die normale anfallende lymphpflichtige Last (LL) zu bewältigen, entsteht ein Lymphödem. Unbehandelt ist ein Lymphödem progredient und führt zu sekundären Gewebeveränderungen. Das Lymphödem ist behandlungsbedürftig 1. Die Komplexe Physikalische Entstauungstherapie (KPE) ist die Methode der Wahl, um Lymphödeme adäquat zu behandeln. Sie besteht aus folgenden aufeinander abgestimmten Maßnahmen:
- Hautpflege, falls erforderlich Hautsanierung,
- Manuelle Lymphdrainage (MLD), ergänzt durch additive manuelle Techniken,
- Kompressionstherapie mit speziellen, mehrlagigen Wechselverbänden (LKV) und/oder lymphologischen medizinischen Kompressionsstrümpfen (MKS),
- entstauungsfördernder Sport- oder Bewegungstherapie sowie
- Aufklärung und Schulung zur individuellen Selbsttherapie 2.
Bei der KPE unterscheidet man zwei Phasen 3:
- In Phase I der KPE, der Phase der Entödematisierung, erfolgen eine bis zwei Behandlungen mit MLD täglich über eine Dauer von ca. 10 bis 14 Tagen. Der LKV in Phase I wird am Ende der Behandlung angelegt und verbleibt bis zur nächsten Behandlung an der betroffenen Stelle. Phase I mündet in die Anpassung einer flachgestrickten MKS durch einen lymphologisch erfahrenen, zertifizierten Kompressionsversorger bzw. ein zertifiziertes Sanitätshaus. Eine effiziente Phase I der KPE ist nur mit einem unterstützenden funktionellen LKV und mit Bewegung möglich.
- Phase II der KPE zielt auf Konservierung und Optimierung ab. Je nach der aktuellen Ödemsituation und der Reödematisierungstendenz werden die Behandlungsfrequenz und der individuelle LKV festgelegt sowie bestimmt, wie häufig die MKS zwischen den Behandlungsterminen getragen werden sollte.
Ein funktioneller lymphologischer Kompressionsverband ist also sowohl in Phase I als auch in Phase II der KPE indiziert und regelmäßiger Bestandteil der Behandlung. Für die ambulante Versorgung von Lymphödempatienten ist eminent wichtig, dass der LKV die Alltagsbedarfe des Patienten und eine optimale Ödemversorgung berücksichtigt.
Wirkungsweise eines LKV
Materialien
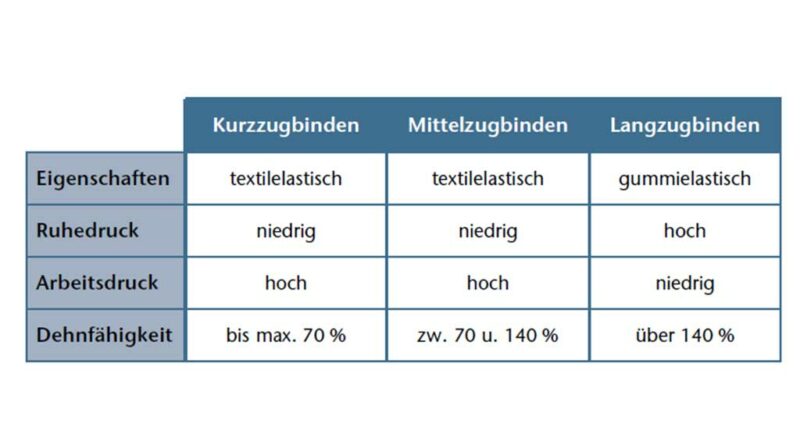
Durch einen LKV erhöht sich der interstitielle Druck an den Extremitäten immer von distal nach proximal abnehmend. Der Druck, der in Ruhestellung von Binden auf das Gewebe ausgeübt wird, wird „Ruhedruck“, der Druck zwischen Bandage und der sich bewegenden Extremität „Arbeitsdruck“ genannt. Dieser Effekt wird durch unterschiedliche Polstermaterialien unterstützt: Textilelastische Binden entwickeln aufgrund ihrer geringeren Elastizität einen höheren Arbeitsdruck, gummielastische Binden dagegen einen hohen Ruhedruck 4. In Tabelle 1 wird die Wirkungsweise eines LKV zusammengefasst. Bei der Therapie von Lymphödemen, phlebo-lymphostatischen Ödemen, Lipödemen und akuten Lymphödemen (posttraumatischen und postoperativen Ödemen) verwenden die Autoren hauptsächlich textilelastische Kurz- oder Mittelzugbinden (Tab. 2).
Kontraindikationen
Eine absolute Kontraindikation für die Anwendung eines LKV ist ein kardiales Ödem. Relative Kontraindikationen sind eine periphere Arterielle Verschlusskrankheit (pAVK) ab Stadium III, Diabetes mellitus oder Polyneuropathien. Nach Rücksprache mit dem behandelnden Arzt ist hier eine modifizierte Behandlung mittels LKV möglich.
Polsterung
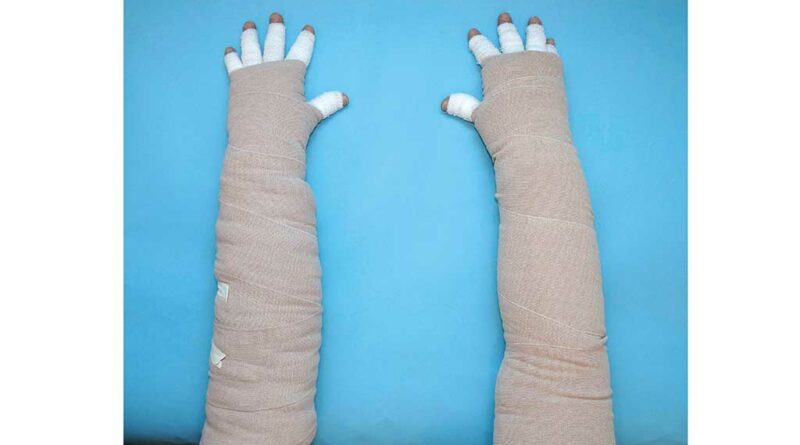
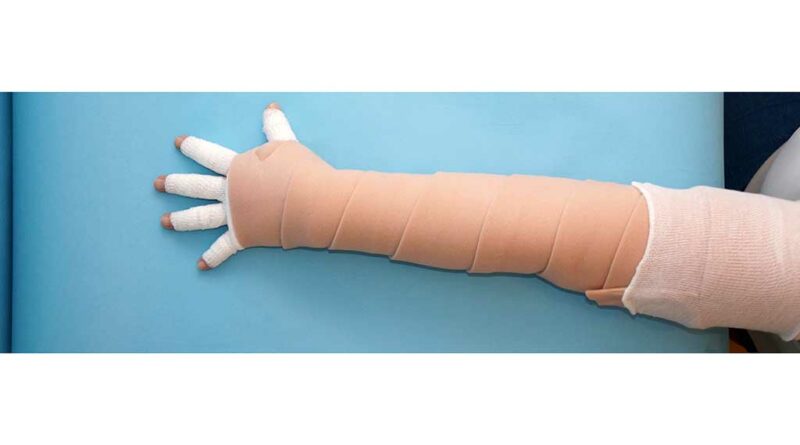
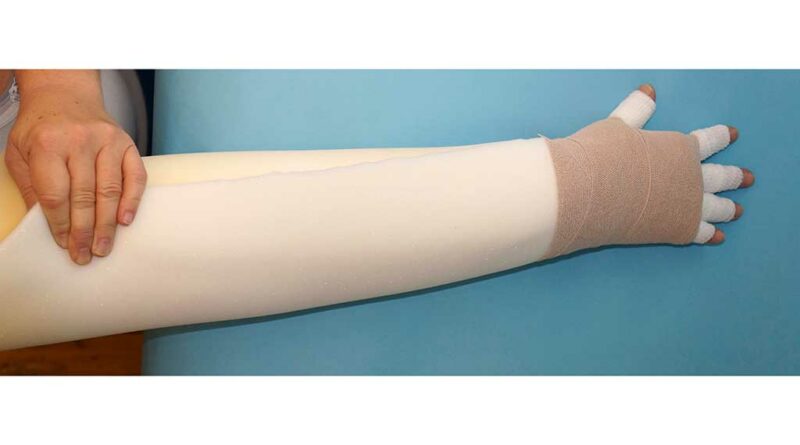
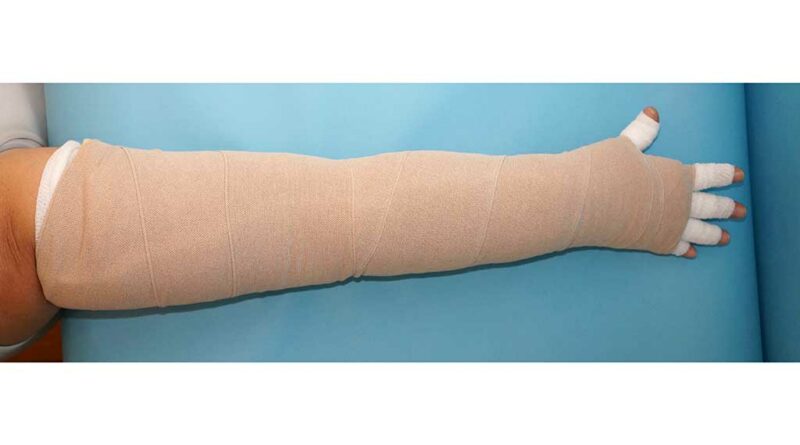
Mit einer Polsterung unter dem LKV wird erreicht, dass sich Bindenkanten nicht quer zur kutanen Lymphabflussrichtung in die Haut abdrücken und dass bei exponierten Knochenvorsprüngen – z. B. der Tibiakanteoder den Malleolen – keine Druckstellen entstehen, was eine Ödemverschlechterung bedeuten würde. Auf diese Weise wird eine gleichmäßige Druckverteilung erreicht. Um möglichen allergischen Reaktionen auf das Polstermaterial vorzubeugen, liegt ein Baumwollschlauchverband zwischen Extremität und Polster. Bei der Polsterung wird zwischen „ruhiger“ (Abb. 1) und „unruhiger“ (Abb. 2a–d) Polsterung unterschieden:
- Ziel einer ruhigen Polsterung ist eine gleichmäßige Druckverteilung. Empfohlen wird sie bei starkem Schmerz aufgrund einer akuten Entzündungsphase, z. B. bei akuten Lymphödemen (postoperativ oder posttraumatisch) oder bei einem Lipödem Stadium I, bei einer Chronischen Venösen Insuffizienz (CVI) Stadium III oder bei einem Morbus
Sudeck. - Ziel einer unruhigen Polsterung ist ein hoher Massageeffekt, um Bindegewebeproliferationen und gegebenenfalls Narbengewebe zu lockern, zum Beispiel bei Lymphödemen, Lipödemen des Stadiums II bis III oder einer CVI des Stadiums II 5.
Funktioneller LKV
„Funktioneller LKV“ bedeutet, dass Gelenkstrukturen komprimiert werden, aber nicht wesentlich in ihrer Beweglichkeit eingeschränkt sind. Zudem können Fußfehlstellungen durch entsprechende Polsterung und Bindenführung korrigiert werden, wodurch der funktionelle Bewegungsablauf optimiert wird.
Der individuelle, effektive, funktionelle LKV
Die Basis für eine individuelle ambulante Lymphödem-Patientenversorgung sind eine adäquate Therapieorganisation und eine gut funktionierende Kommunikation innerhalb der Versorgungskette zwischen Patient, Arzt, Therapeut, zertifiziertem Kompressionsversorger, ggf. Wundmanager und Pflegedienst sowie Kostenträger. Der lymphologisch erfahrene Therapeut mit seiner Fach- und Kommunikationskompetenz ist Schnittstellenmanager im Versorgungsprozess. Auf die Bandagierung bezogen bedeutet das, dass der Therapeut im Bandagieren geübt ist und seinen Patienten eine Selbstbehandlung bzw. eine Selbstbandage vermitteln kann, da beide Aspekte unverzichtbare Bestandteile zur Erreichung des Therapiezieles sind. Hierzu bedarf es einer hohen Kommunikationskompetenz, da der Patient einen LKV nicht immer gerne trägt. Erfahrungsgemäß ist es hilfreich, wenn innerhalb der ambulanten Praxis kollegiale Intervisionen und Fortbildungen zur Patienten-Arzt-Therapeut-Kommunikation durchgeführt werden, die solche Themen aufgreifen 6.
Der aktuelle Zustand des Lymphödems wird durch folgende Aspekte beeinflusst: den Schweregrad der Erkrankung, die lymphologische Kompetenz des behandelnden Therapeuten, das Selbstmanagement der geschulten Patienten, Körpergewicht, Alter, Belastbarkeit, Lebensumstände, Wetter, berufliche Situation, soziopsychologische Belastungen und weitere Faktoren. In der ambulanten LPS verbleibt der Patient während der KPE in seinem gewohnten sozialen und beruflichen Umfeld 7 8. Für einen funktionellen LKV bedeutet das, dass er vom Therapeuten entsprechend individuell und an den Alltag des Patienten angepasst sein muss.
Maßgeblich für die Gestaltung des LKV sind der aktuelle Lymphödemzustand, der Zustand des Patienten sowie das Therapieziel. Empfohlen wird ein „einschleichendes“ Bandagieren, um den Patienten an die Belastung zu gewöhnen. „Stellschrauben“ für einen geeigneten individuellen LKV sind die folgenden Aspekte:
- der Bandage-Druck,
- die Dauer der LKV-Versorgung,
- die Art der Binden,
- die Art der Polstermaterialien,
- die Ausdehnung der Bandage von distal zu proximal,
- die Frage, wie viel sich der Patient im LKV bewegt, sowie
- eine Kombination von LKV und MKS.
Im Folgenden werden stichwortartig Beispiele (nicht abschließend) für ein alltagstaugliches Bandagieren in der ambulanten LPS aufgezeigt:
- einschleichendes Bandagieren mit Mittelzugbinden, z. B., um die Extremitätenwurzel nicht zu überfordern (durch Ödemverschiebung in die Extremitätenwurzel droht ein Genitallymphödem);
- Anlegen von 2 anstatt 3 Binden: geringerer Druck (weniger Ödemverschiebung in die Extremitätenwurzel);
- Bandagieren nur des distalen Bereichs statt der ganzen Extremität (z. B. Unterarm mit Finger oder Unterschenkel mit Fuß);
- Bandagierung auf MKS mit oder ohne Polsterung, z. B., wenn eine Reödematisierungstendenz in Phase II der KPE allein durch MKS und Selbstmanagement nicht beherrschbar ist;
- Anlegen einer ruhigen statt einer unruhigen Polsterung, um z. B. eine Hautreaktion zu beruhigen;
- Materialwechsel bei allergischen Reaktionen auf Polstermaterialien;
- Anlegen einer Vorbandage (Bandage zu Beginn der Behandlung, die wieder abgewickelt wird), z. B. bei neuen Patienten zur Gewöhnung an die Bandage (bezüglich Tragegefühl und Optik);
- Anlegen einer zeitweiligen (maximal 4 Stunden) statt einer ganztägigen Bandage (z. B. bei großer Hitze);
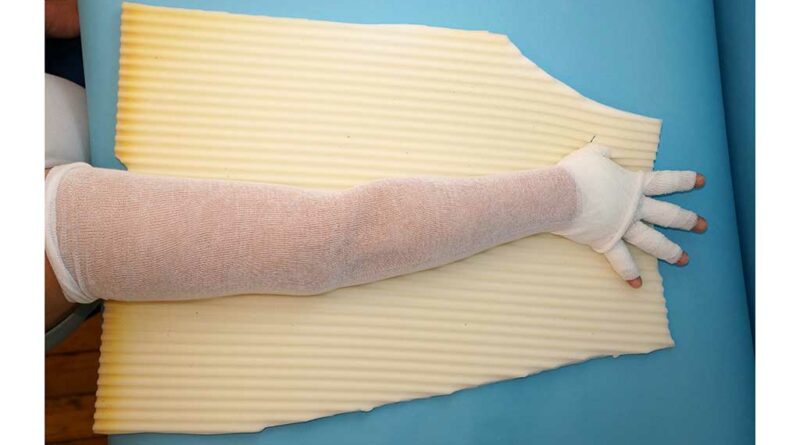
- bei Genitallymphödemen von den Autoren präferierte Nutzung einer „Radlerhose“ mit Hosenträgern und entsprechender ruhiger Polsterung (Druck von distal) (Abb. 3, 4a u. b).
Fallbeispiel
Folgendes Fallbeispiel zeigt auf, wie die Kompressionsbehandlung im Rahmen der KPE praktisch durchführbar ist.
Die vorgestellte Patientin ist 55 Jahre alt und leidet aufgrund einer Ablatio mammae beidseits (2006 rechte Brust, 2016 linke Brust) unter sekundären Armlymphödemen des Stadiums II (beidseits). Das Selbstmanagement der Patientin ist vorbildlich in Form von eingeübter Selbstbehandlung, Bewegungsübungen und Selbstbandage. Aufgrund der hygienischen Anforderungen in ihrem Beruf als Krankenschwester kann die Patientin während der Arbeitszeit keine MKS tragen. Das führt dazu, dass die Reödematisierungstendenz hoch ist, weshalb eine KPE der Phase I erfahrungsgemäß zweimal jährlich indiziert ist. In der ambulanten LPS ist die Vorlaufzeit bezüglich der Planung und Vorbereitung einer KPE der Phase I gering, weshalb entsprechend dem aktuellen Lymphödem-Zustand zeitnah eine Phase-I-Behandlung initiiert werden kann.
In Phase I der KPE erfolgt eine tägliche Behandlung über ca. 10 Tage mit täglichem funktionalem LKV beidseitig; die Patientin trägt den LKV von einer Behandlung auf die nächste. Die Patientin ist während der Phase I krankgeschrieben. Bei jeder Behandlung wird geprüft, welcher Arm stärker betroffen ist. Damit der LKV alltagstauglich bleibt, bandagieren die Autoren die Arme unterschiedlich:
- Der momentan stärker betroffene Arm wird z. B. mit einer vollständigen individuellen Bandage, oft mit unruhiger Polsterung (Abb. 5a; teilweise „Muff“, Abb. 5b; sowie bandagiert in Abb. 6) versehen.
- Der weniger betroffene Arm wird modifiziert bandagiert, sodass Alltagstätigkeiten zumindest mit einer Hand möglich sind.
In Phase II der KPE erfolgt die Behandlung regelmäßig zweimal pro Woche. Auch hier wird bei der Bandage je Arm aufgrund der Alltagstauglichkeit differenziert: Der momentan weniger betroffene Arm wird oft ohne Polsterung mit MKS plus zwei Binden bandagiert (6er- und 10er-Binden). Sowohl in Phase I als auch in Phase II werden nach Anlage des LKV Bewegungsübungen praktiziert. Je nach aktueller Ödemsituation entscheidet der Therapeut zusätzlich über eine mögliche Vorbandage zur Steigerung der Lymphangiomotorik auf die weniger betroffene Extremität mit Schlauchverband und Fingerbandage (Mittelzugbinde erzeugt höheren Druck als Mullbinden) plus 6er-/8er-/10er-Kurzzugbinden.
Fazit
Die Versorgung von Lymphödempatienten in der ambulanten LPS hat zur Folge, dass die Patienten in ihrem gewohnten sozialen Umfeld verbleiben können. Für den jeweils angewandten LKV bedeutet das in der Praxis, dass er effektiv das Therapieergebnis konserviert und optimiert, zugleich aber auch möglichst alltagstauglich sein muss. Voraussetzung dafür ist, dass er dem aktuellen Zustand des Lymphödems, des Patienten und dem Therapieziel angepasst ist.
Wesentliche Erfolgsfaktoren sind ein kompetenter Lymphtherapeut, geeignete Materialien, eine adäquate Anlage des LKV sowie ein taugliches Selbstmanagement des Patienten. Sofern diese Faktoren gut aufeinander abgestimmt sind, ist eine effektive und alltagstaugliche Versorgung mit LKV im Rahmen der KPE möglich, wie das Fallbeispiel zeigt.
Für die Autoren:
Felix Pritschow, Inhaber und Coach
Praxis für Physikalische Therapie und
Lymphologische Schwerpunktpraxis
Hans Pritschow
Felix Pritschow GbR
Goethestr. 17
79183 Waldkirch
felix.pritschow@lymphologischeschwerpunktpraxis.de
Begutachteter Beitrag/reviewed paper
KPE Komplexe Physikalische Entstauungstherapie
LKV lymphologischer Kompressionsverband
LL lymphpflichtige Last
LPS lymphologisch-physiotherapeutische Schwerpunktpraxis
MKS medizinische Kompressionsstrümpfe
MLD Manuelle Lymphdrainage
Pritschow F, Störr K. Effektive und alltagstaugliche Kompressionsbandagierung in der ambulanten lymphologischphysiotherapeutischen Schwerpunktpraxis – ist das möglich? Orthopädie Technik, 2021; 72 (6): 24–28
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Pritschow H, Schuchhardt C (Hrsg.). Das Lymphödem und die Komplexe Physikalische Entsstauungstherapie. 5., erw. u. vollst. überarb. Aufl. Köln: Wirtschafts- und Praxisverlag GmbH, 2018
- S2k-Leitlinie „Diagnostik und Therapie der Lymphödeme“ (AWMF-Leitlinienregister Nr. 058–001). Stand: 23.05.2017, gültig bis 22.05.2022. https://www.awmf.org/uploads/tx_szleitlinien/058–001l_S2k_Diagnostik_und_Therapie_der_Lymphoedeme_2019-07.pdf (Zugriff am 13.04.2021)
- Pritschow H, Schuchhardt C (Hrsg.). Das Lymphödem und die Komplexe Physikalische Entsstauungstherapie. 5., erw. u. vollst. überarb. Aufl. Köln: Wirtschafts- und Praxisverlag GmbH, 2018
- Pritschow H, Schuchhardt C (Hrsg.). Das Lymphödem und die Komplexe Physikalische Entsstauungstherapie. 5., erw. u. vollst. überarb. Aufl. Köln: Wirtschafts- und Praxisverlag GmbH, 2018
- Pritschow H, Schuchhardt C (Hrsg.). Das Lymphödem und die Komplexe Physikalische Entsstauungstherapie. 5., erw. u. vollst. überarb. Aufl. Köln: Wirtschafts- und Praxisverlag GmbH, 2018
- Pritschow H, Schuchhardt C (Hrsg.). Das Lymphödem und die Komplexe Physikalische Entsstauungstherapie. 5., erw. u. vollst. überarb. Aufl. Köln: Wirtschafts- und Praxisverlag GmbH, 2018
- Deutsche Gesellschaft für Lymphologie e. V. Lymphologisch physiotherapeutische Schwerpunktpraxis (LPS) nach den Richtlinien der DGL. https://www.dglymph.de/fileadmin/user_upload/LPS_letzte_Fassung.pdf (Zugriff am 13.04.2021)
- Pritschow H, Schuchhardt C. Die Entödematisierung von Lymphödemen in der ambulanten, physiotherapeutischen, lymphologischen Schwerpunktpraxis. Ergebnisse einer Pilotstudie. LymphForsch, 2012; (1): 20–23