Einleiung
Eine Amputation ist definiert als die vollständige oder teilweise Entfernung eines Körperteils. Dabei sind die unteren Extremitäten mit ca. 56.000 Amputationen pro Jahr deutlich häufiger betroffen als die oberen 1. Ein Drittel der Amputationen der unteren Extremitäten entfällt auf die sogenannten Major-Amputationen, die alle Amputationshöhen oberhalb der Knöchelregion einschließen, vor allem transfemorale und transtibiale Amputationen. Insbesondere bei den Major-Amputationen bedeutet der irreversible Verlust der Extremität einen massiven Einschnitt ins Leben und führt neben der hohen psychischen Belastung zu einer Störung der körperlichen Integrität. Denn abhängig von der Amputationshöhe werden dabei wichtige Muskelgruppen operativ verkürzt oder vollständig entfernt, was muskuläre Dysbalancen induziert.
So führt etwa der partielle Verlust der Hauptmuskelgruppen des Oberschenkels dazu, dass sich der Stumpf von Menschen mit Oberschenkelamputation in einer unnatürlichen Abduktions‑, Flexions- und nach außen rotierten Stellung ausrichtet 2. Infolge der Veränderung der Hebelverhältnisse innerhalb des Stumpfes kommt es zu Einschränkungen des Bewegungsumfangs und der Kraftfähigkeiten.
Ein weiteres Problem ist die Atrophie der nicht beanspruchten Stumpfmuskulatur, welche die Passfähigkeit des Schaftes beeinflusst und somit negative Auswirkungen auf die Haltung und das Gangmuster hervorruft. Sekundärschäden wie chronische Rückenschmerzen können dadurch verstärkt werden und die Lebensqualität beträchtlich mindern 3. Diese Problematiken verdeutlichen die Relevanz von Maßnahmen, um muskuläre Dysbalancen und damit einhergehende Folgeschäden für Patienten mit Amputationen zu minimieren.
Motivation zum Projekt
Das Fehlen eines spezialisierten Untersuchungsgeräts zur Erfassung und Dokumentation des momentanen Leistungsstands eines Menschen mit Amputation und dessen Veränderungen über die Zeit war ein Motivationsfaktor für die Projektidee zur Entwicklung eines multifunktionalen Diagnostikgeräts für Patienten mit Amputationen der unteren Extremitäten. Mit Hilfe dieses Geräts sollte sensorbasiert eine Analyse der Kraft der hüftumgebenden Muskulatur und der Stumpfmuskulatur durchführbar sowie eine Analyse der Beweglichkeit des Stumpfes und der Gleichgewichtsfähigkeit mit Prothese möglich sein.
Ein weiteres Ziel des Projektes war es, auf der Basis der auf diese Weise erhobenen objektiven Messparameter die Einstufung von Patienten mit Amputationen der unteren Extremitäten in eine der Mobilitätsklassen zu unterstützen. Es werden fünf Mobilitätsgrade (MG) unterschieden, die das nach der Amputation voraussichtlich zu erreichende Aktivitätsniveau beschreiben. Sie sind wie folgt klassifiziert:
- MG 0 (nicht gehfähig),
- MG 1 (Innenbereichsgeher),
- MG 2 (eingeschränkter Außenbereichsgeher),
- MG 3 (uneingeschränkter Außenbereichsgeher),
- MG 4 (uneingeschränkter Außenbereichsgeher mit besonders hohen Ansprüchen) 4.
Die Einordnung in die Mobilitätsgrade ist sehr wichtig, da sie in hohem Maße die Prothesenversorgung (Prothesenschäfte, Schaftsysteme, Passteile) bestimmt. In Deutschland werden zur Feststellung des Mobilitätsgrades häufig Fragebögen wie der “Profilerhebungsbogen für die Versorgung mit Beinprothesen” verwendet, in dem neben Art und Umfang der Amputation die Fähigkeiten der Patienten subjektiv vom Arzt oder vom Orthopädietechniker bewertet werden. Als objektiver Parameter wird dabei nur die Bewegungsamplitude im Hüftgelenk erfasst; weitere objektive Bewertungskriterien fehlen. Für die alltägliche Mobilität und das Gangmuster von Menschen mit einer Oberschenkelamputation haben aber sowohl die Gleichgewichtsfähigkeit als auch die Beweglichkeit des Stumpfes und die Kraft der Hüftmuskulatur eine große Bedeutung 5. Daher besteht das Ziel des hier vorgestellten Projekts darin, mit Hilfe des Diagnostikgerätes Leistungsparameter der Kraftfähigkeit und der Beweglichkeit der amputierten Seite sowie die Gleichgewichtsfähigkeit bezüglich beider Beine zu quantifizieren und die Einteilung in die Mobilitätsgrade somit auf objektive und messbare Kriterien zu stützen.
Das multifunktionale Diagnostikgerät
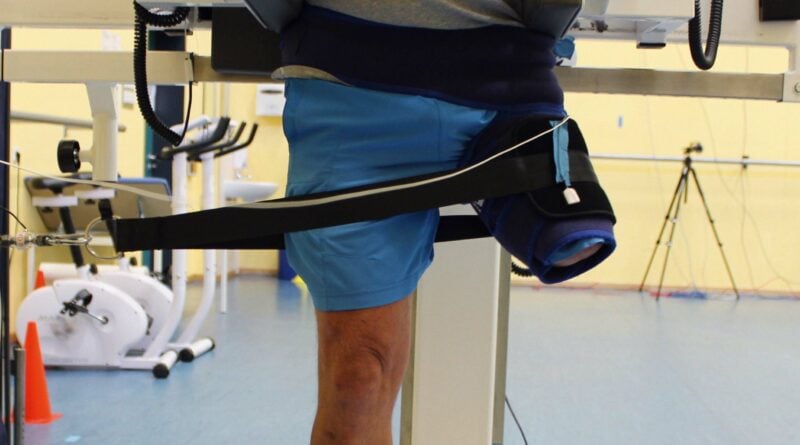
In einem Kooperationsprojekt mit der Technischen Hochschule Brandenburg, dem Orthopädietechnik-Hersteller Guenther Bionics GmbH und dem Sportgerätehersteller Erhard Peuker GmbH wurde die Idee für das multifunktionale Diagnostikgerät für Patienten mit Amputationen der unteren Extremitäten umgesetzt und zwei Prototypen des Gerätes konstruiert und gefertigt. In Abbildung 1 ist der zweite,-optimierte Prototyp des Diagnostikgeräts dargestellt. Bei der Konzeption wurde darauf geachtet, dass die Patienten komfortabel und gestützt im Gerät stehen können. Realisiert wurde dies mit Hilfe einer verschiebbaren und gepolsterten Beckenhalterung. Die um 270° rotierbare Bodenplatte ermöglicht eine Kraftdiagnostik der hüftumgebenden Muskulatur, ohne dass die Patienten die Position im Gerät wechseln müssen. Zur Entlastung des Standbeins in den Pausen zwischen den Untersuchungen wurde ein schwenkbarer Sitz in das Gerät integriert. Per Bildschirm erhält der Patient am Ende der Messung ein Ergebnis über den jeweiligen Versuch. Bei der Kraftanalyse besteht hierbei auch die Möglichkeit eines Live-Feedbacks über die aktuell erzeugten Kräfte während der Messung.
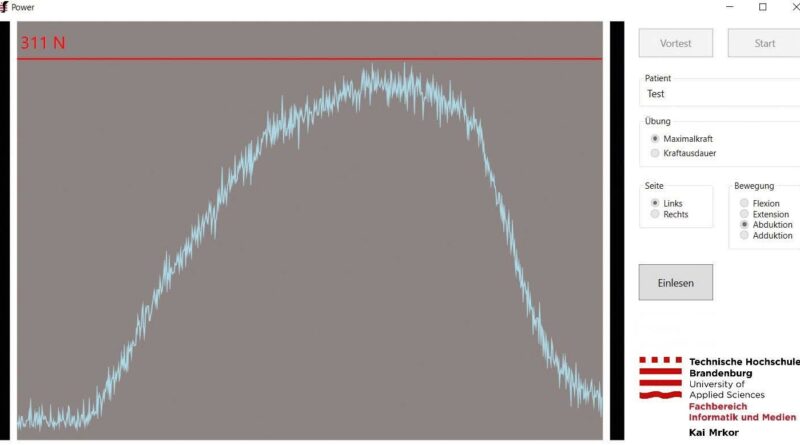
Um Beweglichkeit, Kraftfähigkeit und Gleichgewichtsfähigkeit von Patienten mit Amputationen zu quantifizieren, wurde das Gerät mit einer entsprechenden Sensorik ausgestattet. Die Daten werden durch speziell dafür konzipierte Softwaremodule erfasst und visualisiert. Mit Hilfe eines Beschleunigungssensors (Plux Wireless Biosignals S. A., Lissabon, Portugal), der am Stumpf fixiert ist, wird der Bewegungsumfang der Hüfte gemessen (Abb. 2). Die Kraftfähigkeit des Stumpfes wird durch einen im Kabelzug verbauten Kraftaufnehmer des Typs “U9B” (Hottinger Baldwin Messtechnik GmbH, Darmstadt, Deutschland) bestimmt. Es ist möglich, die isometrische Maximalkraft der hüftumgebenden Muskulatur sowie die dynamische Kraftausdauer zu messen. Mit Hilfe der in der drehbaren Bodenplatte eingelassenen eindimensionalen Kraftmessplatte (Plux Wireless Biosignals S. A., Lissabon, Portugal) können statische und dynamische Gleichgewichtsparameter erhoben sowie die Gewichtsverteilung zwischen Prothesenseite und erhaltener Seite ermittelt werden. Die einzelnen Messverfahren bezüglich Beweglichkeit, Maximalkraft und Gleichgewicht wurden in Evaluierungsstudien auf die Hauptgütekriterien getestet und als valide und reliabel bestätigt.
Untersuchungsablauf
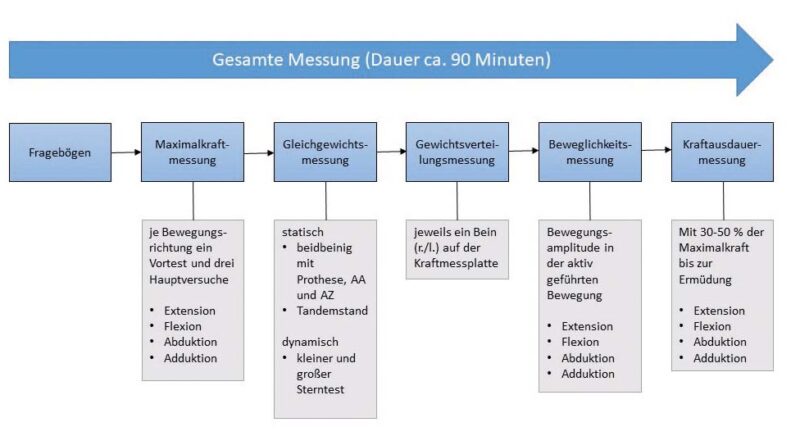
Um potenziell charakteristische Leistungsgrenzen für die einzelnen Mobilitätgrade zu bestimmen, wurden in den einzelnen Messverfahren zahlreiche Parameter erhoben. Abbildung 3 veranschaulicht den Ablauf einer Messung mit einem Patienten mit Amputation.
Da im Ergebnisteil aufgrund der Vielzahl von Parametern nur einige Messgrößen (isometrische Maximalkraftmessung, Beweglichkeitsmessung und Gewichtsverteilungsmessung) dargestellt werden können, werden auch nur diese Messverfahren im Detail erläutert. Die isometrische Maximalkraftmessung in Hüftflexion, ‑extension, ‑abduktion und ‑adduktion wurde stehend in Neutral-Null-Stellung des Hüftgelenks durchgeführt. Um den Oberschenkelstumpf wurde so distal wie möglich eine Schlaufe gelegt und diese mit einem Zugseil zu einem Gewichtsturm verbunden. Der im Zugseil integrierte Kraftaufnehmer ermittelte die in der isometrischen Kontraktion erbrachten Kräfte. Aufgrund dieses Messaufbaus konnten nur Patienten mit einer Stumpflänge von mindestens 20 cm vermessen werden. Pro Bewegungsrichtung (Extension, Flexion, Abduktion und Adduktion) wurden nach jeweils einem Vortest drei Hauptversuche durchgeführt. Der erreichte Kraftwert des Vortests wurde zunächst als Schwellwert auf dem Bildschirm visualisiert und sollte in den Hauptmessungen überschritten werden. Die Probanden konnten während der Messung ihre aktuellen Kraftwerte live auf dem Bildschirm verfolgen. Nach jedem Versuch erhielten die Patienten ein direktes Feedback über ihre Kraftmessung (Abb. 2b). Der Schwellwert wurde nach Überschreiten des vorherigen Schwellwertes neu angepasst, um so zu gewährleisten, dass innerhalb der drei Hauptversuche der maximal mögliche Kraftwert erreicht wurde. Die Distanz zwischen dem Trochanter major und dem Kraftangriffspunkt (Mitte der Schlaufe) diente näherungsweise als Hebelarm, sodass die maximal erzeugten Drehmomente (Kraft mal Hebel) berechnet werden konnten, womit eine Vergleichbarkeit in Bezug auf die Positionierung der Schlaufe erzeugt wurde. Für die Beweglichkeitsmessung wurde der Beschleunigungssensor am distalen Ende des Oberschenkelstumpfs lateral platziert.
Aus der Neutral-Null-Stellung des Hüftgelenks führten die Patienten den Stumpf langsam und so weit wie möglich in die Bewegungsrichtungen Extension, Flexion, Adduktion und Abduktion. Bei der Beweglichkeitsmessung wurde auf ein Live-Feedback verzichtet, damit die Bewegungsausführung nicht durch eine Selbstkorrektur seitens der Patienten unsauber wurde. Des Weiteren unterstützte die Beckenhalterung des Diagnostikgeräts die Patienten dabei, kompensatorische Ausgleichsbewegungen zu vermeiden. Aus drei Versuchen wurde jeweils der maximale Bewegungswinkel ermittelt. Zur Beurteilung der Gewichtsverteilung zwischen Prothesenseite und erhaltener Seite standen die Patienten mit jeweils einem Fuß auf der Kraftmessplatte, sodass die Belastungen pro Seite erhoben werden konnten.
Untersuchte Patienten
An den beiden Mess-Standorten in Brandenburg und Magdeburg konnten insgesamt 22 Patienten mit einer Oberschenkelamputation für die Untersuchung akquiriert werden (Tab. 1). Aufgrund der limitierten Patientenzahlen in den unteren beiden Mobilitätsgraden wurden diese Gruppen in der Analyse zu einer Gruppe zusammengefasst (MG 1/2).
Ergebnisse der Untersuchungen
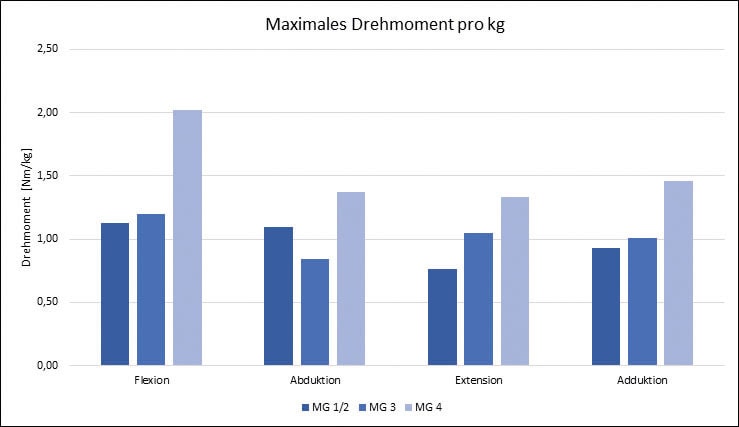
In Abbildung 4 sind die Unterschiede in der Maximalkraft der untersuchten Bewegungsrichtungen der Hüfte zwischen den MG-Gruppen visualisiert. Dargestellt sind die Mittelwerte der maximal erreichten Drehmomente. Um die Gruppen vergleichen zu können, wurden diese Werte durch die Körpermasse (in Kilogramm) dividiert. Es fällt auf, dass die Gruppe MG 4 im Vergleich zu den anderen beiden Gruppen in allen Bewegungsrichtungen die größten Drehmomente erzeugt. Zwischen den Gruppen MG 1/2 und MG 3 sind Unterschiede im Drehmoment nur in Extension und Abduktion zu erkennen.
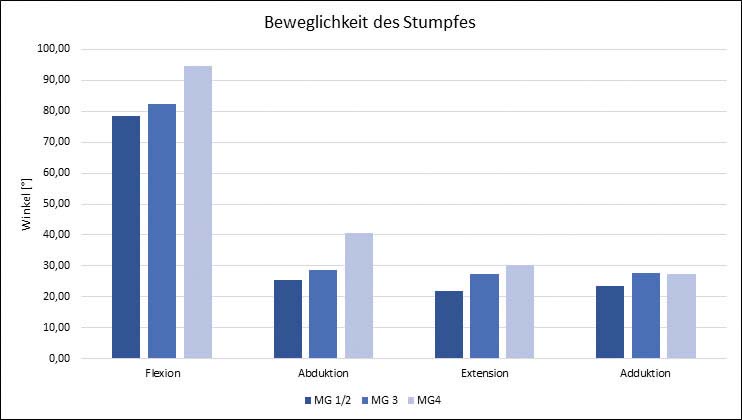
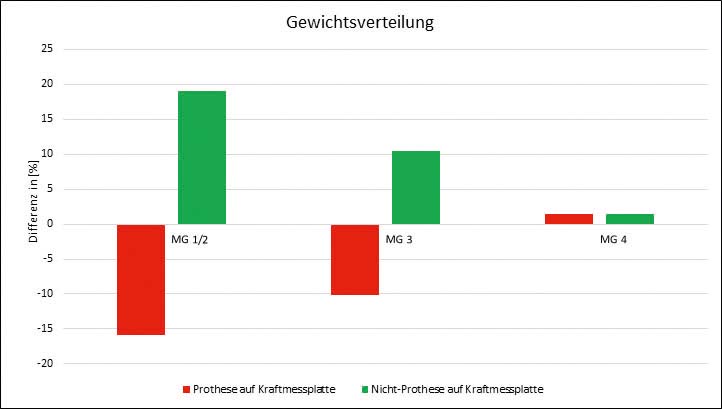
Bei der Beweglichkeitsuntersuchung des Stumpfes zeigten die Patienten aus MG 4 vor allem in Hüftflexion und ‑abduktion den größten Bewegungsumfang (Abb. 5). Die Gruppenunterschiede zwischen MG 1/2 und MG 3 bezüglich Hüftextension und ‑adduktion waren dagegen nur marginal. Die Ergebnisse der Untersuchung der Gewichtsverteilung sind in Abbildung 6 dargestellt. Ideal wäre eine symmetrische Gewichtsverteilung zwischen der Prothesenseite (50 %) und der erhaltenen Seite (50 %). In der Gruppe MG 1/2 wird die erhaltene Seite um bis zu 20 % mehr belastet als die Prothesenseite. In Gruppe MG 3 liegt die Mehrbelastung der erhaltenen Seite bei nur noch 10 %, und in Gruppe MG 4 ist die Belastung fast symmetrisch auf beide Beine verteilt. Es ist erkennbar, dass die Abweichung von der idealen Gewichtsverteilung mit steigendem Mobilitätsgrad kleiner wird.
Diskussion
Mit dem multifunktionalen Diagnostikgerät wurde ein neuartiges Gerät entwickelt, das erstmalig die sensorbasierte Erhebung der Leistungsfähigkeit der unteren Extremitäten von Patienten mit Amputationen erlaubt. Durch die besonderen Funktionen (Beckenhalterung, rotierbare Bodenplatte, schwenkbarer Sitz zum Ausruhen) ist das Gerät spezifisch auf die Bedürfnisse von Patienten mit Amputationen zugeschnitten und bietet eine komfortable und sichere Messumgebung. Es wurden spezielle Software-Module konzipiert und entwickelt, um die aufgenommenen Daten zu analysieren und im Live-Modus zu visualisieren. Mit Hilfe geeigneter Kraft‑, Beweglichkeits- und Gleichgewichtsparameter kann somit eine Einschätzung des gegenwärtigen Leistungsstandes erfolgen. In Zusammenarbeit mit einem Physiotherapeuten können diese Leistungsparameter helfen, muskuläre Dysbalancen und Haltungsfehler bei Prothesenträgern aufzudecken und somit die Basis für ein gezieltes Training zu bilden. Im standardisierten Mess-Setting können Änderungen des Leistungsstands dokumentiert und verglichen werden.
Seitens der untersuchten Patienten mit Amputationen gab es sehr positive Rückmeldungen zum Diagnostikgerät. Sie beschrieben die Messung im Gerät vor allem aufgrund der das Standbein entlastenden Beckenhalterung als angenehm und hoben die motivierende Wirkung des direkten visuellen Feedbacks während der Kraftmessung hervor. Die Nutzerakzeptanz der Untersuchungsleiter, die mit dem Diagnostikgerät arbeiteten, wurde ebenfalls überprüft. Diese sahen vor allem in der objektiven Bestimmung von Kraft, Beweglichkeit und Gleichgewicht eine große bis sehr große Bedeutsamkeit des Diagnostikgeräts für Patienten mit Amputationen. Auch die generelle Handhabung des Geräts sowie die Benutzerfreundlichkeit der Software wurden für alle drei Untersuchungsvarianten als gut bewertet. Schwierigkeiten sahen die Nutzer nur darin, die Messungen mit nur einem Untersucher durchzuführen, da neben der Bedienung des Mess-PCs auf die korrekte Bewegungsausführung der Patienten geachtet werden muss.
Mit den beiden entwickelten Prototypen des multifunktionalen Diagnostikgerätes wurden für die Erprobung umfangreiche Untersuchungen mit Menschen mit einer Oberschenkelamputation durchgeführt. Das Ziel war es, charakteristische Parameter für jeden Mobilitätsgrad zu bestimmen, um die Einteilung mit objektiven Daten zu stützen. Die Analyse der einzelnen Parameter zeigt zumindest Tendenzen auf, die es ermöglichen, Menschen mit Amputation hinsichtlich der einzelnen Mobilitätsgrade basierend auf objektiven Messdaten voneinander zu unterscheiden. Bezüglich der Maximalkraft der hüftumgebenden Muskulatur und der Beweglichkeit des Stumpfes sowie hinsichtlich der Gewichtsverteilung waren vor allem für die Gruppe mit MG 4 erkennbare Unterschiede gegenüber den anderen beiden Gruppen vorhanden. Bei der Maximalkraftmessung konnten allerdings auch Unterschiede in Extension und Abduktion zwischen den Gruppen MG 1/2 und MG 3 beobachtet werden. Die Kraft der Abduktoren ist von großer Relevanz, da schwache Hüftabduktoren, die im Einbeinstand das Becken nicht horizontal stabilisieren können, zum Absinken des Beckens zur Gegenseite und damit einhergehend zum sogenannten Duchenne-Hinken (“Entlastungshinken”) führen 6. Da schon eine geringe Schwäche der Hüftabduktoren Haltungsfehler induziert, ist es wichtig, die muskulären Defizite von Menschen mit Oberschenkel- und Unterschenkelamputation zu detektieren und zu quantifizieren. Mit Hilfe des hier vorgestellten Diagnostikgeräts ist das möglich. Allerdings lassen sich die ermittelten Kraftfähigkeiten anhand der erreichten maximalen Drehmomente in den vier Bewegungsrichtungen der Hüfte nur im Vergleich zu anderen Patienten bewerten. Um Aussagen zu tätigen, wie muskelkräftig die stumpfumgebende Muskulatur ist, müssten Referenzdaten mit einer Vielzahl von Patienten mit Amputationen erhoben werden. Eine Erhöhung der Patientenzahl wäre ebenso nötig, um konkrete, charakteristische Werte für die einzelnen Mobilitätsgrade zu erfassen, sodass diese Werte unterstützend zur Einteilung in die Mobilitätsgrade verwendet werden können. In dieser Studie konnten insbesondere für die Mobilitätsgrade 1 und 2 noch nicht genügend Patienten eingeschlossen werden. Gründe können in der geringeren Mobilität und Aktivität zu finden sein, die unter Umständen auch eine geringere Motivation für solche Aktivitäten zur Folge haben könnten.
Fazit und Ausblick
Abschließend kann festgestellt werden, dass mit dem hier vorgestellten Projektergebnis ein neuartiges multifunktionales sensorbasiertes Diagnostikgerät für Patienten mit Amputationen der unteren Extremität vorliegt, mit dem Leistungsparameter bezüglich Kraft, Beweglichkeit und Gleichgewicht erhoben und analysiert werden können. Diese objektiven Messgrößen können Therapeuten Aufschluss über potenzielle Defizite von Patienten mit Amputationen vermitteln und sind damit für die Reduzierung von muskulären Dysbalancen, Haltungsfehlern und Schmerzensehr wichtig. Ebenfalls können dieseParameter die Einteilung in die Mobilitätsgrade verbessern, indem diesubjektive Beurteilung durch Fragebögen mit objektiven und für die Mobilität relevanten Parametern bezüglich Kraftfähigkeiten, Beweglichkeit und Gleichgewicht ergänzt werden. Im Ausblick könnte der Anwendungsbereich des Diagnostikgeräts aufgrund der Vielzahl seiner Messmöglichkeiten auf viele Krankheitsbilder der unteren Extremitäten – beispielsweise Patienten mit einer Knie- oder Hüfttotalendoprothese – erweitert werden.
Gefördert wurde das Projekt durch das Zentrale Innovationsprogramm Mittelstand (ZIM) des Bundesministeriums für Wirtschaft und Energie (ZF4096303TS6: “Multifunktionales Diagnostikgerät für Patienten mit Amputationen”).
Für die Autoren:
Stefanie John, M. Sc.
Wissenschaftliche Mitarbeiterin
Otto-von-Guericke-Universität Magdeburg
Bereich Sportwissenschaft –
Strukturbereich Sport und Technik/ Bewegungswissenschaft
Universitätsplatz 2
39106 Magdeburg
stefanie.john@ovgu.de
Begutachteter Beitrag/reviewed paper
John ST, Weizel D, Orlowski K, Mrkor K‑U, Edelmann-Nusser J, Witte K. Bestimmung von Kraft, Beweglichkeit und Gleichgewicht nach Amputationen der unteren Extremität – Vorstellung eines neuartigen Diagnostikgeräts. Orthopädie Technik, 2020; 71 (7): 30–35
| MG 1/2 | MG 3 | MG 4 |
|
|---|---|---|---|
| Anzahl (n = 22) | 4 | 6 | 12 |
| Alter [Jahre] | 69,8 ± 13,1 | 63,5 ± 11,6 | 49,3 ± 12,3 |
| Größe [cm] | 177,5 ± 14,1 | 174,8 ± 7,8 | 182,9 ± 7,0 |
| Gewicht [kg] | 88,5 ± 20,4 | 78,1 ± 10,9 | 91,9 ± 16,4 |
| Post-Amputation [Jahre] | 33,0 ± 30,1 | 20,5 ± 13,8 | 13,0 ± 13,1 |
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Spoden M. Amputationen der unteren Extremität in Deutschland – Regionale Analyse mit Krankenhausabrechnungsdaten von 2011 bis 2015. Das Gesundheitswesen, 2019; 81 (5): 422–430
- Baumgartner R. Oberschenkelamputation. Operative Orthopädie und Traumatologie, 2011; 23 (4): 296–305
- Wasser JG, Vincent KR, Herman DC, Vincent HK. Potential lower extremity amputation-induced mechanisms of chronic low back pain: role for focused resistance exercise. Disability and Rehabilitation, 2019: 1–9. doi: 10.1080/09638288.2019.1610507 [online ahead of print]
- Greitemann B. Technische Orthopädie: Prothetik an der unteren Extremität am Beispiel der Oberschenkelamputation. Zeitschrift für Orthopädie und Unfallchirurgie, 2017; 155 (6): 737–749
- Esquenazi A, DiGiacomo R. Rehabilitation after amputation. Journal of the American Podiatric Medical Association, 2001; 91 (1): 13–22
- Mensch G, Kaphingst W. Physiotherapie und Prothetik nach Amputation der unteren Extremität. Berlin, Heidelberg: Springer, 1998