Einleitung
Im Vergleich zu einer Fuß- oder Fußteilamputation stellt eine Amputation im Bereich des Unterschenkels für die Betroffenen eine erhöhte Herausforderung dar, denn sie werden für jede über den reinen Transfer hinausgehende Mobilität auf ein Hilfsmittel angewiesen sein. Schon kurze Wege zur Toilette oder selbst das Umsetzen vom Bett in einen Rollstuhl weisen Sicherheitsrisiken auf. Gerade deshalb kommt es nach einer frischen transtibialen Amputation immer wieder zu Stürzen und daraus resultierenden Stumpfrevisionen. Da Weichteil- und Durchblutungssituation einen bedeutenden Einfluss auf die Stumpfqualität haben, liegen nicht nur aus letzterem Grund viele transtibiale Amputationen im proximalen Drittel des Unterschenkels. Mit jedem Zentimeter, der dabei eingekürzt wird, gehen den Betroffenen wichtige Hebellängen und Bereiche zur Lastaufnahme verloren. Dies erschwert nicht nur das Tragen und Führen der Prothese, sondern stellt auch die Orthopädietechnikerinnen und ‑techniker oftmals vor große Herausforderungen, da sie die im Folgenden genannten Anforderungen an die Prothesenversorgung mit den bei den jeweiligen Patienten vorliegenden Voraussetzungen und Wünschen an die Versorgung in Einklang bringen müssen.
Anatomische Gegebenheiten
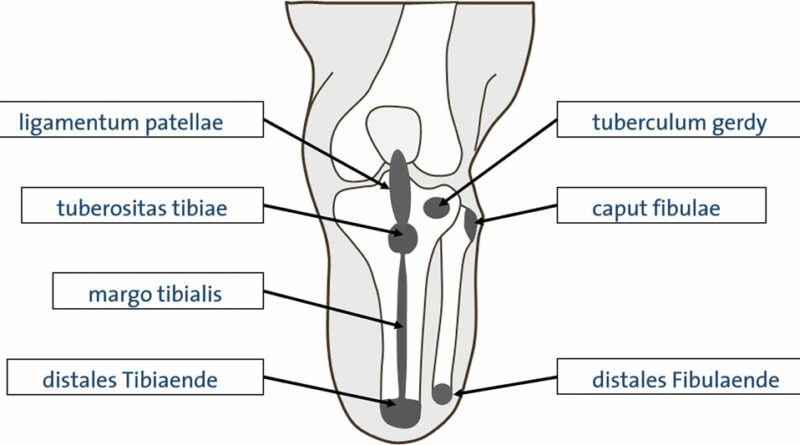
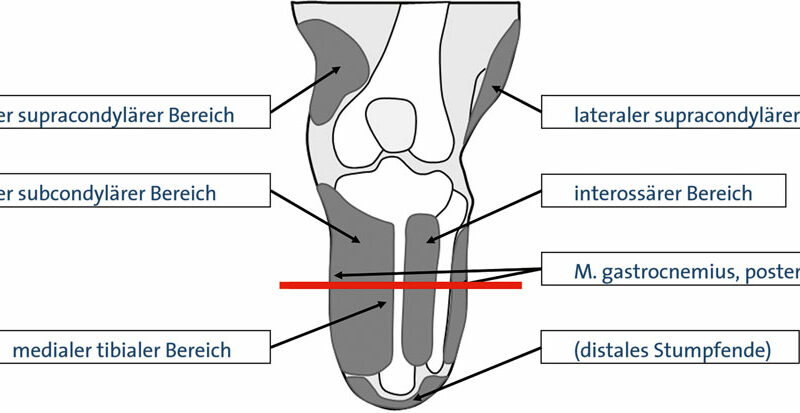
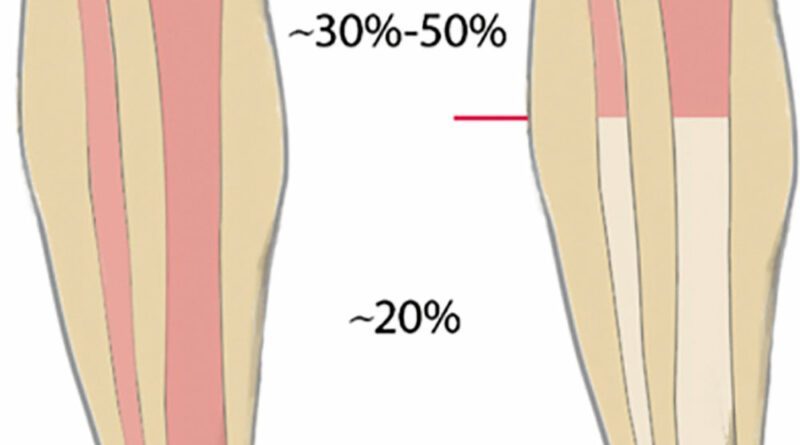
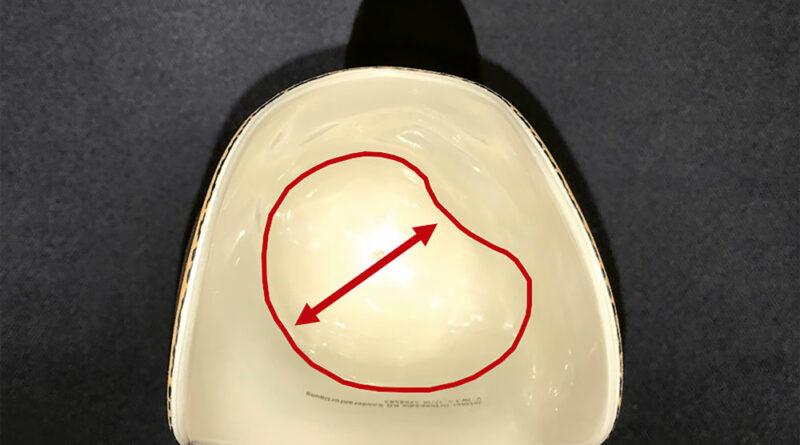
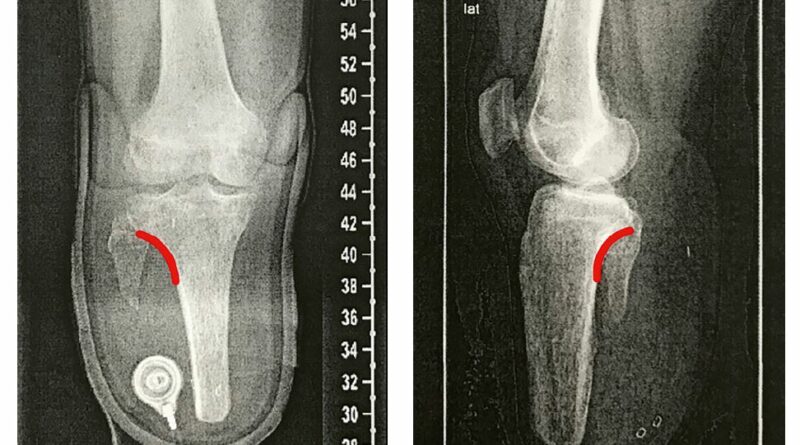
Um eine passgenaue und funktionsfähige Versorgung zu ermöglichen, muss dem Techniker bewusst sein, welche Bereiche des Stumpfes er zur Be- und Entlastung einbeziehen kann. Knöcherne Prominenzen (Abb. 1), eventuelle Neurome und andere empfindliche Areale müssen entsprechend eingebettet werden. Die Bereiche, in denen mehr Weichteile angesiedelt sind, sollten hingegen zur Belastung genutzt werden (Abb. 2). Bei genauerer Betrachtung wird deutlich, dass die Körperlast bei einer Amputation ohnehin nur auf wenige Areale übertragen werden kann. Wenn dann noch ein Amputationsniveau gegeben ist, das relativ weit proximal liegt, verkleinert sich die nutzbare Fläche umso mehr. Aber nicht nur die mangelnde Fläche zur Aufnahme der Körperlast erschwert die Nutzung der Prothese – mit abnehmender Stumpflänge schwindet auch der wirksame Hebelarm zur Steuerung der Prothese. Der Vorteil einer Amputation im proximalen Drittel hingegen zeigt sich bei der erhöhten Stumpfendbelastbarkeit, die bei Amputationen im spongiösen Bereich bei bis zu 100 % liegen kann (Abb. 3). Die roten Bereiche in Abbildung 3 zeigen die geeigneten Amputationsebenen am Unterschenkel – links bei ungestörter, rechts bei gestörter Durchblutung 1.
Um eine optimale Versorgung zu ermöglichen, muss zum einen von Seiten des Operateurs ein belastungsfähiger Stumpf gebildet werden, zum anderen muss der Versorger zahlreiche Anforderungen an die Prothesenversorgung berücksichtigen. Das Kompendium „Qualitätsstandard im Bereich Prothetik der unteren Extremität“ vermittelt zu beiden Bereichen einen umfangreichen Leitfaden 2. Für die Gestaltung eines funktionsfähigen Stumpfes werden dort folgende Empfehlungen formuliert:
- Tibia mit abgerundeter ventraler Knochenkante (kurzer Stumpf)
- Tibia mit gebrochener Knochenkante (ultrakurzer Stumpf)
- Erhaltung der Tuberositas tibiae
- Fibulazurichtung oder Fibulaentfernung (kurzer Stumpf)
- Fibulaentfernung (ultrakurzer Stumpf)
- muskuläre Deckung unter physiologischer Vorspannung
- weit proximal resezierte Nerven
- Hautdeckung 3
Auch wenn diese Anforderungen an die Stumpfgestaltung den Chirurgen prinzipiell bekannt sein sollten, begegnen dem Versorger im Alltag immer wieder Stümpfe, die von den geforderten Idealbedingungen merklich abweichen.
So wie der Chirurg mit seiner Arbeit die Grundlage für eine gute Prothesenversorgung schaffen muss, haben Technikerinnen und Techniker auch gewisse Anforderungen an den Schaft zu berücksichtigen. Dazu sind im Kompendium „Qualitätsstandard im Bereich Prothetik der unteren Extremität“ klare Grundsätze formuliert. Wichtig ist demzufolge, dass Technikerinnen und Technikern die nachfolgenden Anforderungen an einen adäquaten Prothesenschaft bekannt sind und optimal umgesetzt werden:
- Aufnahme des Stumpfvolumens
- Bewegungsübertragung
- Lastübernahme
- vollflächige Haftung zwischen Stumpf und Prothese
- Minimierung von Druck‑, Zug‑, Dreh‑, Torsions- und Scherkräften
- Vollkontakt mit Endkontakt
- Berücksichtigung empfindlicher Knochenprominenzen und des überwiegend langen Sitzens (niedriges Aktivitätsniveau)
- Berücksichtigung empfindlicher Knochenprominenzen und individueller Bedürfnisse außerhalb der normalen Aktivitäten (hohes Aktivitätsniveau) 4
Welche Möglichkeiten es gibt, die genannten Anforderungen in der transtibialen Prothetik adäquat umzusetzen, wird nachfolgend dargestellt.
Versorgungsmöglichkeiten
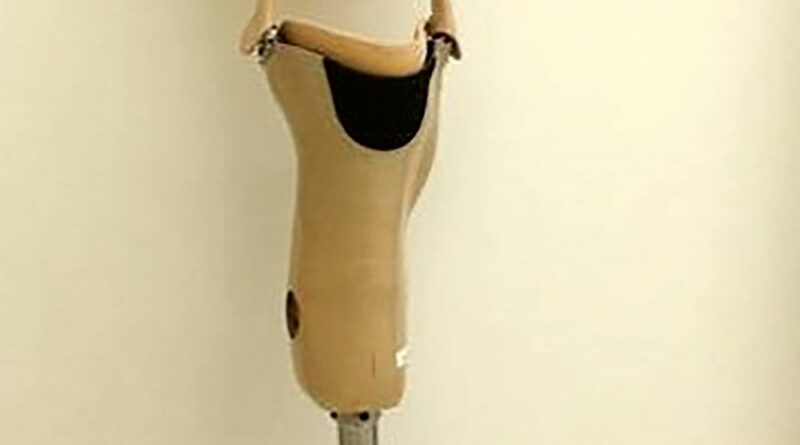
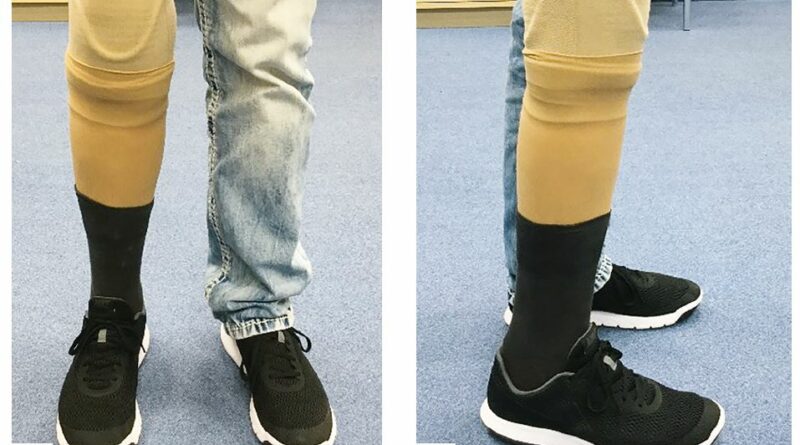
Eine der ältesten transtibialen Prothesenversorgungen ist die Unterschenkelprothese mit Oberschaft (Abb. 4). Die Ausführungsmöglichkeiten reichen dabei vom klassischen Lederoberschaft bis hin zu moderneren Varianten in Silikon- und Prepreg-Technik. Durch die langen Hebel und die großen Kontaktflächen erhält man eine sehr gute Kraftübertragung mit einer sehr guten Kniestabilität in allen Ebenen und einem sehr guten Halt der Prothese. Als negativ anzusehen sind demgegenüber die möglichen Hautmazerationen, der reduzierte Komfort und das höhere Gewicht durch den Oberschenkelanteil. Weiterhin kommt es durch die zirkuläre Einschnürung am Oberschenkel zu einer erheblichen Atrophie der Muskulatur und eventuell zu einem erhöhten Druck auf die Gefäße. Die potenzielle Inkongruenz zwischen dem Kompromissdrehpunkt der Prothese und dem individuellen polyzentrischen Polkurvenverlauf kann, wie Schrader bereits 1929 publiziert hat 5, langfristig zu Schädigungen des Kniegelenkes führen.
Da manche Anwender bei ihren normalen Alltagstätigkeiten mit einer Kurzprothese ausreichend versorgt sind, sie jedoch für bestimmte Aktivitäten einen erhöhten Stabilitätsbedarf beschreiben, besteht die Option, den Oberschaft abnehmbar zu gestalten (Abb. 5). Zu bedenken ist dabei jedoch, dass durch die erforderlichen Bauteile zur Adaptation ein noch höheres Gewicht entsteht. Dies ist aber nur temporär bei der Nutzung der Oberhülse von Bedeutung.
Die meisten Anwender sind aus Sicht des Autors mit einer reinen Kurzprothese ausreichend und sinnvoll versorgt. Durch moderne Materialien und Anbindungsmöglichkeiten erreicht man hiermit die beste Kraftübertragung – sowohl zur Steuerung als auch zur Haftung der Prothese mit geringem Gewicht und hohem Komfort. Bei bestehender Knieinstabilität sollten die benötigte Bauart der Prothese und der Aktivitätsgrad des Anwenders jedoch gründlich überprüft und abgewogen werden, um Folgeschäden zu vermeiden (Abb. 6).
Suspension
Je kleiner die Haftfläche ist, desto größer muss die Haftung zwischen den Oberflächen sein, um eine sichere Fixierung der Prothese am Bein zu gewährleisten. Aus diesem Grund sollte bei einem ultrakurzen transtibialen Stumpf auf die Versorgung mit einem Weichwandinnentrichter bzw. einem Softsocket verzichtet werden. Die bessere Option stellt in einem solchen Fall der Liner dar. Wichtig ist, welche Suspension (Anbindung des Liners an die Prothese) dabei gewählt wird. Folgende Liner-Typen sind zu unterscheiden:
- Ein Locking-Liner ist nicht nur bei kurzen und ultrakurzen transtibialen Stümpfen kritisch zu beurteilen. Denn durch den punktuellen Zug am Stumpfende werden die Weichteile „ausgemolken“ und die knöchernen Prominenzen erheblich belastet. Allgemein sollte daher auf die Versorgung mit einem Liner dieser Art verzichtet und nur in begründeten Ausnahmesituationen auf eine solche Lösung zurückgegriffen werden.
- Je nach Bauart und Amputationsniveau hat ein Dichtlippen-Liner durchaus seine Berechtigung. Es gilt dabei allerdings genau zu prüfen, ob er die nötige Sicherheit über den gesamten Tag gewährleistet. Die Bauhöhe der Dichtlippe und die starke Konturierung können gerade bei kurzen Stümpfen limitierende Faktoren sein.
- Gerade bei proximalen Amputationen erhält man einen deutlich konturierten Stumpf mit knöchernen Prominenzen. Um diese möglichst spannungsfrei einzubetten, erzielt man mit einem Cushion-Liner ein optimales Ergebnis. In Verbindung mit einer Kniekappe und einem Ausstoßventil wird damit die bestmögliche Anbindung erzeugt, die nur noch mittels aktiven Unterdrucks verbessert werden kann. Nachteilig äußert sich lediglich der erschwerte Beugewiederstand durch die Kniekappe.
Eine Abwägung, die bei allen Versorgungen zu treffen ist, ist die Beantwortung der Frage nach der optimalen technischen Lösung im Vergleich zur Akzeptanz der Versorgung. Nur weil aufgrund einer gegebenen Knieinstabilität ein Oberschaft indiziert wäre, muss man diesen nicht zwingend auch verbauen. Wenn nur kurze Wegstrecken zurückgelegt werden, aber durch den höheren Komfort der Kurzprothese die Versorgung den ganzen Tag getragen wird, hat der Anwender einen größeren Mehrwert als mit einer Oberschaftversorgung, die nur temporär getragen wird.
Fallbeispiele
Fallbeispiel 1:
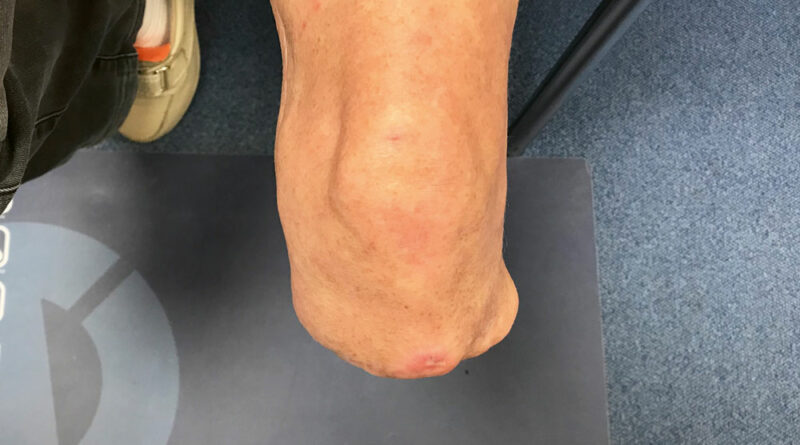
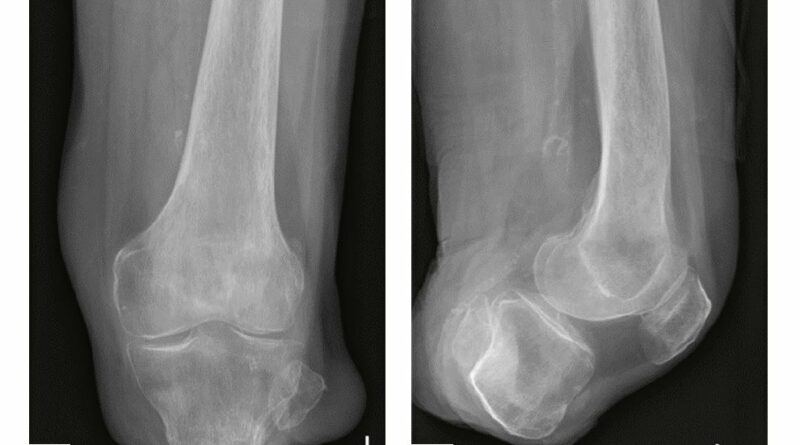
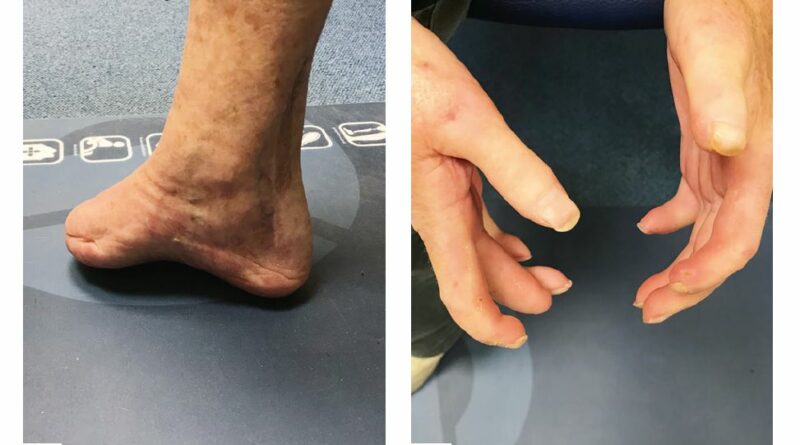
Beim ersten Fallbeispiel handelt es sich um eine 73-jährige Anwenderin (Mobilitätsgrad 2–3), mit einer Körpergröße von 1,53 m und einem Gewicht von 48 kg. Ihre Grunderkrankung besteht in einer Sklerodermie mit daraus resultierender pAVK. Aufgrund dessen wurde im Mai 2014 eine transtibiale Amputation an der linken Seite vorgenommen; eine Revision erfolgte im August 2014. Das Ergebnis ist ein nur 3,5 cm langer Stumpf mit einer Narbenverwachsung am distalen Tibiaende und mit verbliebenem Fibulakopf (Abb. 7 u. 8). An der kontralateralen Seite erfolgte eine Mittelfußamputation (2006); zudem bestehen Einschränkungen der Gelenkbeweglichkeit aller Gelenke mit Greiffunktionsverlust der Hände (Abb. 9). Die besonderen Anforderungen an die Versorgung dieser Patientin ergeben sich aus folgenden Aspekten:
- kurze Hebellänge zur Führung der Prothese
- geringe Stumpfoberfläche, die sowohl die Lastübernahme als auch die Verankerung der Prothese erschwert
- empfindliche Narbenverwachsung an der Tibia
- Handlingprobleme durch eingeschränkte Greiffunktion
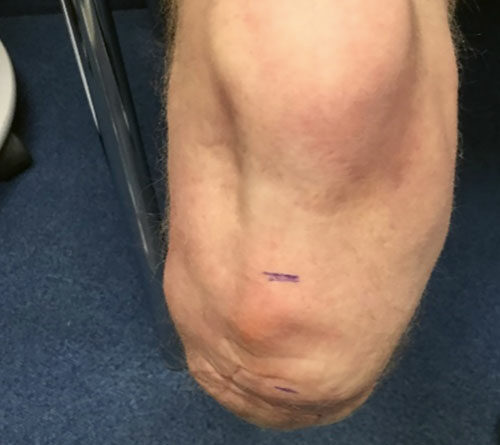
Aus diesen Gründen wurde die Patientin mit einem TPE-Design-Maßliner versorgt, der im distalen Bereich mit Gel aufgebaut ist und zusätzlich einen Pin besitzt (Abb. 10). Diese beiden Zusätze dienen der Hebelverlängerung, um die Steuerung der Prothese zu verbessern. Der Pin hat keine Arretierungsfunktion, um den oben beschriebenen Melkeffekt zu vermeiden. Die Suspension erfolgt über eine Kniekappe in Verbindung mit aktivem Unterdruck. Wie eingangs beschrieben wurde, sollten aufgrund der geringen Fläche alle möglichen Bereiche zur Lastaufnahme einbezogen werden. Daher erfolgte die Schaftgestaltung bei der hier vorgestellten Patientin nach genauer Einbeziehung der anatomischen Strukturen. Der ventrale Tibiabereich ist mit einer maßgefertigten Silikonpelotte ausgekleidet (Abb. 11), um eventuelle Druckspitzen auf die empfindliche Narbenhaut zu minimieren; sie ist nicht dazu gedacht, eine mangelnde Passform zu kompensieren.
Fallbeispiel 2:
Beim zweiten Fallbeispiel handelt es sich um einen Betroffenen im Alter von 55 Jahren (Mobilitätsgrad 3–4) mit 173 cm Körpergröße bei einem Gewicht von 73 kg. Bei ihm wurde im Alter von 16 Jahren der Unterschenkel aufgrund eines Traumas amputiert. Die Tibialänge beträgt 5,5 cm, die Stumpflänge 6,5 cm mit einer gekürzten Fibula (Abb. 12). Vermutlich aufgrund der Vorversorgungen mit einer PTB-Prothese (PTB = „patellar tendon bearing“) zeigt sich ein Patellahochstand mit daraus resultierender Fehlbelastung und arthrotischer Veränderung. Weil diese Komplikationen als typische Folgen einer PTB-Versorgung anzusehen sind, sollte auf eine solche Versorgung generell verzichtet werden.
Ähnlich wie beim ersten Beispiel stellt sich auch hier die kurze Stumpflänge als Herausforderung für die Übertragung der Kräfte dar. Eine Verlängerung des nutzbaren Hebels und eine effektive Lastübernahme standen auch hierbei im Vordergrund.
In der Versorgung trägt der Anwender daher einen Silikon-Cushion-Liner, in den ein maßgefertigtes Silikonendkontaktkissen eingelegt ist. Dieses dient einerseits dem leichten Formausgleich, hauptsächlich jedoch der Hebelverlängerung. Ebenfalls wird hier die Suspension über eine Kniekappe und den aktiven Unterdruck erzielt (Abb. 13). Als Schaftform wurde ein sogenannter TTSM-Schaft (Trans Tibial Socket nach Merbold) gewählt. Dieser zeichnet sich durch eine Verblockung des Tibiaplateaus aus. Dabei befindet sich ein Anlagepunkt im dorso-medialen, der andere im ventro-lateralen Bereich (Abb. 14). Dadurch entsteht ein „boney lock“, eine knöcherne Verspannung, ähnlich wie es aus der MAS-Schafttechnik bekannt ist (Abb. 15).
Als Abformverfahren wurden in beiden Fällen händische Varianten verwendet, da diese nach den Erfahrungen des Autors gerade bei herausfordernden Stümpfen adäquate Ergebnisse liefern.
Eine mögliche Alternative dazu stellt ein Abdruck unter Vollbelastung, in den auf dem Markt erhältlichen Systemen, dar. Dazu sind jedoch die persönlichen Erfahrungswerte momentan zu gering, um eine wegweisende Aussage treffen zu können.
Fazit
Die Versorgung eines kurzen oder ultrakurzen transtibialen Stumpfes erfordert nicht nur anatomisches Wissen, sondern vor allem auch biomechanisches Analysevermögen, um die herausfordernden Hebel- und Druckverhältnisse erfolgreich adressieren zu können. Die vorgestellten Versorgungsvarianten haben bei passender Indikation sicherlich alle ihre Daseinsberechtigung – für kurze und ultrakurze Stümpfe zeigen sich aber nach den Erfahrungen des Autors in der Regel die besten Ergebnisse mit einem Cushion-Liner, einer Kniekappe und aktivem Unterdruck. Die erhaltene Muskulatur kann dabei weiterhin kniestabilisierend genutzt werden und der Druck auf die Gefäße im Oberschenkel ist deutlich geringer als bei einer Versorgung mit Oberschaft. Abschließend ist zu betonen, dass die Versorgung mit einem solchen System möglichst von Beginn an durchgeführt werden sollte, da andernfalls die herabgesetzte Bewegungsfreiheit aufgrund der Kniekappe oftmals zu Akzeptanzproblemen führt.
Der Autor:
Dipl.-OTM Robert Helbing
Jüttner Orthopädie KG
Im Flarchen 5A,
99974 Mühlhausen/Thüringen
r.helbing@juettner.de
Begutachteter Beitrag/reviewed paper
Helbing R. Besonderheiten der Versorgung kurzer (7 bis 11 cm) und ultrakurzer (bis 7 cm) transtibialer Stümpfe. Orthopädie Technik, 2021; 72 (9): 58–62
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- https://link.springer.com/article/10.1007/s00064-011‑0040‑z/figures/1
- Deutsche Gesellschaft für interprofessionelle Hilfsmittelversorgung e. V. (DGIHV) (Hrsg.). Kompendium Qualitätsstandard im Bereich Prothetik der unteren Extremität. Dortmund: Verlag Orthopädie-Technik, 2018
- Deutsche Gesellschaft für interprofessionelle Hilfsmittelversorgung e. V. (DGIHV) (Hrsg.). Kompendium Qualitätsstandard im Bereich Prothetik der unteren Extremität. Dortmund: Verlag Orthopädie-Technik, 2018
- Deutsche Gesellschaft für interprofessionelle Hilfsmittelversorgung e. V. (DGIHV) (Hrsg.). Kompendium Qualitätsstandard im Bereich Prothetik der unteren Extremität. Dortmund: Verlag Orthopädie-Technik, 2018
- Schrader E. Über die Auswirkungen der Verlagerung des technischen Kniescharniers zur physiologischen Gelenkachse. Z.orthop Chir, 1929; 51: 451–463