Einleitung
Die Knieexartikulation ist immer noch ein selten durchgeführter operativer Eingriff in der Amputationschirurgie. In Deutschland werden nur etwa 1,5 % der Amputationen als Knieexartikulation durchgeführt. Häufig ist das darauf zurückzuführen, dass Chirurgen die Vorzüge der Exartikulation nicht kennen, Orthopädie-Techniker die Versorgung problematischer Fälle nicht ausreichend beherrschen und daher die Amputationshöhe immer wieder in Verruf kommt. Eine unselige Rolle hat dabei über Jahrzehnte die Diskussion um die Unterbringung der Kniepassteile gespielt. Der folgende Beitrag stellt die operationstechnischen Voraussetzungen für eine erfolgreiche Prothesenversorgung dar, zudem zeigt er Lösungsmöglichkeiten für Problemfälle auf.
Vorteile
Die Vorzüge der Knieexartikulation sind überzeugend:
- Die Operation verursacht nur einen geringen Blutverlust, weil keine Muskulatur durchtrennt werden muss, da der Zugang durch das Gelenk erfolgt.
- Es entsteht ein voll endbelastbarer Stumpf.
- Die normalen Ansätze der Oberschenkelmuskulatur bleiben weitestgehend erhalten.
- Dadurch besteht ein Gleichgewicht zwischen an- und abspreizender Muskulatur.
- Die normale Propriozeption bleibt erhalten.
- Die Prothesenversorgung erfolgt ohne Abstützung am Becken.
Somit ist eine Knieexartikulation durch den Verlust des eigenen Kniegelenkes zwar qualitativ schlechter als ein Unterschenkelstumpf, aber erheblich besser als ein Oberschenkelstumpf. Der lange, gut muskelbalancierte Stumpf ermöglicht ein wesentlich effektiveres Gehen; es besteht eine deutlich geringere Tendenz zur Hüftbeuge- und Abspreizkontraktur, schließlich eine deutlich verbesserte Mobilität bei Transfers und eine bessere Stabilität beim Sitzen.
Als Indikationen für diese Operation sind nicht mögliche oder fehlgeschlagene Unterschenkelamputationen, nicht mehr beherrschbare Infektionen nach Kniegelenks-Endoprothesen, in seltenen Fällen auch fixierte Beugekontrakturen bei bettlägerigen Patienten zu nennen. Kurzum: Die einzige Indikation für eine Knieexartikulation ist dann gegeben, wenn ein ultrakurzer Unterschenkelstumpf nicht mehr möglich ist.
Vorgehen bei der Operation
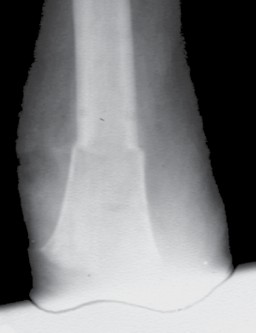
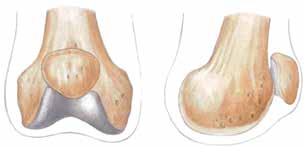
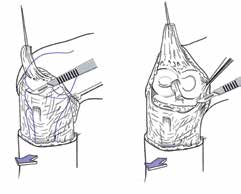
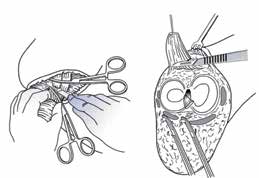
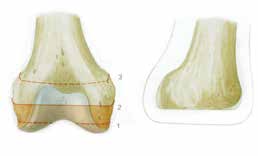
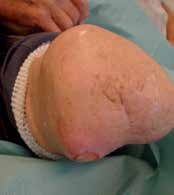
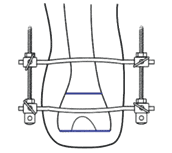
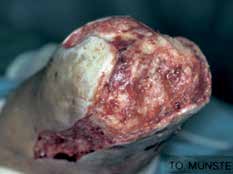
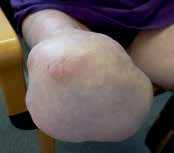
Bei der Operation selbst (Abb. 1–6) geht man so vor, dass zunächst ein zirkulärer Hautschnitt etwa 4 bis 7 cm unterhalb des Tibia-Plateaus erfolgt. Es ist besonders wichtig, darauf zu achten, möglichst viel Haut unterhalb des Gelenkspaltes zu belassen, weil in dieser Region die Haut sich erheblich retrahieren kann. Die Hautnaht muss aber unbedingt ohne Spannung erfolgen. Anschließend präpariert man am Patellaband hoch bis zum Gelenkspalt, eröffnet die Kapsel und durchtrennt dann sukzessive die Kreuzbänder und die Kapsel. Unter fortwährendem Zug am Unterschenkel wird sodann durch das Gelenk die Kapsel bis zur hinteren Kapsel durchtrennt. Dabei werden die auf der Knierückseite liegenden Strukturen geschont. Der Gelenkknorpel wird unberührt belassen. Die bradytrophen Menisci werden entfernt. Die Kniescheibe selbst wird nicht, wie immer wieder in Lehrbüchern beschrieben, an den Kreuzbandstümpfen fixiert, da hieraus oft eine Fehlpositionierung der Kniescheibe unter die Belastungsfläche resultiert. Die Kniescheibe ist in dieser Position nicht endbelastbar, sie verursacht Druckprobleme (s. Abb. 11) und schmerzt. Zudem resultiert hieraus eine Verlängerung des Stumpfes.
Der auf der Rückseite des Gelenkes hinter der hinteren Kapsel direkt anliegende Nervus tibialis und die Arterie werden anschließend versorgt. Dabei wird die Arterie umstochen und ligiert; bei der Versorgung des Nervs ist darauf zu achten, dass dieser mindestens 3 bis 4 Querfinger oberhalb des Tibiaplateaus durchtrennt und ebenfalls mit einer Ligatur versorgt werden muss, weil er oft auch eine Kollateral-Begleitarterie hat.
Das knöcherne Stumpfende wird von den Oberschenkelrollen gebildet; diese sind voll endbelastbar. Sie werden nicht durch Anteile der Wadenmuskulatur gedeckt; hieraus würde ansonsten wieder eine Überlänge resultieren. Zudem ist zu vermuten, dass, falls die Unterschenkelmuskulatur noch vital um das Stumpfende herumgelegt werden könnte, eine Unterschenkelamputation mit kurzem Stumpf möglich gewesen wäre, die funktionell der Knieexartikulation in der Regel überlegen ist. Ist nicht genügend Haut zur spannungsfreien Deckung vorhanden, ist eine Möglichkeit zur Hautspannungsentlastung die Entfernung der Kniescheibe. Diese muss allerdings immer mit einer Synovialektomie im oberen Gelenkrezessus kombiniert werden, um Synovialitiden und Synovialfisteln zu vermeiden. Falls die lokale Durchblutung der Haut keinen sagittalen Schnitt zulässt, sind auch Schnittführungen mit langem Hinteroder Vorderlappen möglich. Die spannungsfreie Deckung mit vitaler Haut hat absoluten Vorrang.
Falls die Haut trotz Kniescheibenentfernung immer noch unter starker Spannung steht, ist auch eine höhere Amputation im Sinne einer transkondylären Amputation möglich. Diese Amputationshöhe zeigt ebenfalls eine annähernd volle Belastbarkeit durch die breite Auflagefläche nach der Regel Druck = Kraft/Fläche. Dabei ist darauf zu achten, dass die Schnittfläche etwas nach lateral ansteigt. Dies ist deshalb notwendig, weil das Femur physiologisch in einer leichten Adduktionsstellung steht, bei der Operation durch die entspannte Muskulatur, verursacht durch die Narkose, allerdings diese Adduktion nicht vorliegt. Legt man dann die Schnittebene einfach quer zur vermeintlichen Oberschenkelachse an, würde daraus bei wiederum normaler Spannung der Muskulatur nach der OP eine tiefere Stellung des lateralen Kondylus resultieren. Die Ecken der Schnittfläche werden nur gering abgerundet, um spätere Druckstellen zu vermeiden. Eine transkondyläre Amputation ist bis zum Übergang in die Femurdiaphyse möglich.
Nachbehandlung
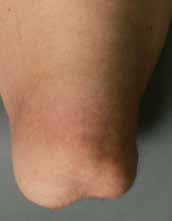
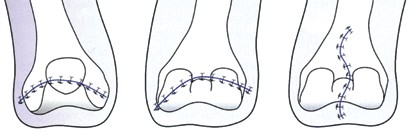
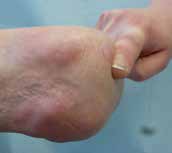
Der direkten postoperativen Nachbehandlung (Abb. 7 u. 8) kommt eine besondere Bedeutung zu. Nach der Amputation kommt es spontan – wie auch beim entspannten Liegen – zu einer Außenrotationslage des Beines. Hierdurch liegt der laterale Femurkondylus dann direkt auf der Bettauflage auf. In der frühen postoperativen Phase kann es leicht zu Drucknekrosen kommen, die das Operationsergebnis zunichtemachen. Oft reibt („shivert“) der Patient mit dem Stumpf in der Aufwachphase auf der Bettoberfläche; teilweise versucht er, sich mit dem Stumpf beim Aufrichten auf dem Bett abzustützen. Daher muss bei der postoperativen Verbandtechnik die Druckreduktion in diesen Bereichen durch Wattewickel garantiert werden (s. Abb. 7); der Operateur muss sich nach der Operation noch am OP-Tag darüber vergewissern.
Probleme
In aller Regel wird bei korrektem operativem Vorgehen ein hoch belastbarer, leistungsfähiger Stumpf geschaffen. Dennoch gibt es diverse Probleme, die auftreten können.
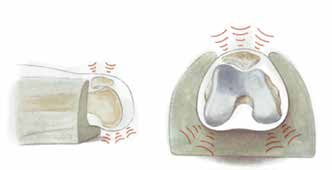
Eine zu hohe Weichteilspannung kann man durch Entfernung der Kniescheibe, eine eventuelle transkondyläre Nachamputation oder auch durch eine suprakondyläre Verkürzungsosteotomie (nur bei nicht durchblutungsgestörten Patienten) operativ behandeln (Abb. 9 u. 10). Letztere sind immer wieder von Seiten der Orthopädie-Technik als primäre Operation bzw. Lösung nachgefragt. Sie sind jedoch primär Einzelfällen (ohne Durchblutungsstörungen) und Problemfällen vorbehalten, weil es im Rahmen der Verkürzung ebenfalls zu einer deutlichen Störung der muskulären Situation kommt, da sich die Weichteile „zusammenschieben“ und es dadurch zu einer Kraftminderung in der Führung des Restbeines kommt – zumindest vorübergehend, teilweise auch längerfristig.
Es kann versucht werden, Hautnekrosen durch konservative Wundbehandlung zur Abheilung zu bringen. Allerdings sind sie oft Grund für eine Nachresektion.
Synovialfisteln bilden sich gerade beim sagittalen Zugang des Öfteren, weil die Knochen nur durch die dünne Haut gedeckt sind und dementsprechend tiefe Nähte, die die Hautnaht entlasten und adaptieren könnten, meist fehlen. Sistiert eine derartige Fistel nicht durch die normale Wundbehandlung, liegt die Ursache meist in einer exzessiven Produktion von Gelenkflüssigkeit durch die gereizte Synovia. In seltenen Fällen ist dann eine Revision und Synovialektomie die Lösung, bevor es zu Infektionen und dann zu notwendigen höheren Amputationen kommt.
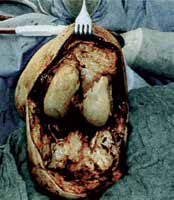
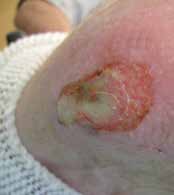
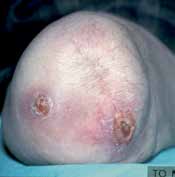
Eine exzessiv hypermobile Kniescheibe verursacht in der Prothesenversorgung sekundäre Probleme. Hier ist der Orthopädie-Techniker gefordert. Meist lässt sich eine stark bewegliche Kniescheibe durch eine Art Laufrinne in der Prothese gut in den Griff bekommen. In seltenen Fällen ist eine Entfernung der Kniescheibe notwendig. Auch bei erheblichen retropatellaren Degenerationen ist bereits bei der primären Operation, in seltenen Fällen sekundär die Entfernung der Kniescheibe angezeigt. Gleiches kann aus einer in der Operation zu tief festgenähten Kniescheibe resultieren (Abb. 11).
Orthopädietechnische Versorgung
Die orthopädietechnische Versorgung von Knieexartikulationen ist anspruchsvoll. Eine wichtige Voraussetzung für ein Gelingen ist, dass der Schaftboden den knöchernen Konturen, die sich unter der Haut befinden, folgt. Oft ist ein „runder Prothesenboden“ die Ursache von Druckzonen und Nekrosen an den Kondylen (Abb. 12).
Folgende Erwartungen an die orthopädietechnische Versorgung können formuliert werden:
- Die Prothesenversorgung sollte sich an den Teilhabenotwendigkeiten und ‑wünschen orientieren; der Orthopädie-Techniker sollte sich detailliert nach den Alltagsbedürfnissen seiner Patienten erkundigen (beispielsweise macht es einen erheblichen Unterschied, ob der Patient die Prothese mehrheitlich zum Gehen oder hauptsächlich zum Sitzen nutzt).
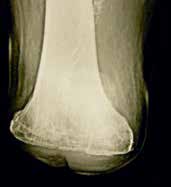
- Der Orthopädie-Techniker muss das postoperative Röntgenbild gesehen haben.
- Der Schaftaufbau hat in normaler Adduktionsstellung zu erfolgen.
- Alle proximalen Weichteile müssen vom Schaft aufgenommen werden.
- Der Schaftboden folgt den knöchernen Konturen.
- Die Kniescheibe darf durch die Prothese nicht zwangsweise fixiert werden.
- Durch die Prothese darf kein „Tilt”, d.h. eine Verkippung der Kniescheibe, erfolgen.
- Eine Laufrinne für die Kniescheibe sollte in der Prothese berücksichtigt werden.
- Die Versorgung mit Linern (weich, kein Silikon) ist vorzuziehen. Aus der Linertechnik dürfen keine Druckspitzen an den knöchernen Ecken resultieren.
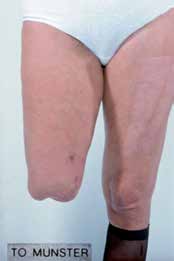
Die immer wieder zu sehenden kosmetischen Probleme bei Knieexartikulationsschäften durch Überlänge des femoralen Anteiles sind heute in der Regel durch eine adäquate Passteilauswahl unproblematisch lösbar; sie sind in keinem Falle eine Indikation für eine höhere Nachamputation. Mit einer gekonnten Operation und einer guten Prothesentechnik erreicht man bei diesen Amputationshöhen hochleistungsfähige, gut versorgte Stümpfe und trägt erheblich zur erfolgreichen Rehabilitation und Reintegration unserer Patienten bei.
Fazit
In dem Beitrag wurden die Möglichkeiten einer adäquaten, modernen orthopädietechnischen Versorgung dargestellt. Zielsetzung der beiden Artikel zum Thema in diesem Heft ist es, die deutlichen Vorteile einer Knieexartikulation gegenüber einer Oberschenkelamputation zu unterstreichen und die Angst vor Problemen in der orthopädietechnischen Versorgung zu nehmen. Abschließend soll aber auch betont werden, dass trotz aller modernen Versorgungsmöglichkeiten inklusive der Passteile eine Unterschenkelamputation in der Regel weitaus leistungsfähiger ist als Amputationen in Kniehöhe.
Der Autor:
Prof. Dr. med. Bernhard Greitemann
Klinik Münsterland der DRV Westfalen
Auf der Stöwwe 11
49214 Bad Rothenfelde
greitemann@klinik-muensterland.de
Begutachteter Beitrag/reviewed paper
Greitemann B. Knieexartikulation und transkondyläre Amputation – operatives Vorgehen, Probleme, Lösungsmöglichkeiten. Orthopädie Technik, 2016; 67 (10): 24–27
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026