Einleitung
Die verbesserte Rehabilitation und die optimale Integration von oberschenkelamputierten Anwendern in das private und vor allem auch in das berufliche Umfeld steht im Fokus jeder Prothesenversorgung. Durch die Einführung mikroprozessorgesteuerter Kniegelenke und die stetige Weiterentwicklung der Prothesenversorgungen wurden kontinuierlich Fortschritte erzielt. Klinische und biomechanische Studien konnten zeigen, dass mikroprozessorgesteuerte Kniegelenke neben einem funktionellen Zugewinn in vielen Teilaspekten der Mobilität vor allem zu einer Verbesserung der Sicherheit des Gehens und des Vertrauens des Anwenders in die Prothese führen 1 2 3 4 5 6 7.
Auch beim Treppabgehen und beim Gehen auf schrägem bzw. unebenem Untergrund zeigen mikroprozessorgesteuerte Kniegelenke deutliche Vorteile gegenüber herkömmlichen mechanischen Gelenken 8 9 10 11 12 13. Dies wird durch die sensorbasierte Messung verschiedenster Parameter des Gangzyklus und deren mikroprozessorgesteuerte Verarbeitung ermöglicht, die wiederum eine optimierte Echtzeit-Adaptation des Gelenkes an alle Mobilitätsanforderungen des Alltags erlaubt 14.
Ein Schwachpunkt in der herkömmlichen Versorgung blieb bislang stets das mechanische Fußpassteil, das rigide mit der Prothese verbunden ist und sich somit nicht mitbewegt bzw. adaptiert. So sind mechanische Prothesenfüße nicht in der Lage, die normale Dorsalextension des menschlichen Fußes nachzubilden, die in der Schwungphase für eine ausreichende Bodenfreiheit und damit den Stolperschutz sorgt. Das Gehen mit mechanischen Prothesenfüßen erfordert daher eine hohe Konzentration des Patienten, insbesondere zur Stolper- und Sturzvermeidung in der Schwungphase. Auch beim Gehen und Stehen auf Schrägen oder beim Treppensteigen zeigen sich die funktionellen Grenzen mechanischer Füße sehr deutlich. Selbst mikroprozessorgesteuerte Kniegelenke können die funktionellen Defizite mechanischer Prothesenfüße nur teilweise kompensieren. Aus den genannten Gründen werden Prothesen für Oberschenkelamputierte aus Sicherheitsgründen meist verkürzt aufgebaut, um das Risiko des Hängenbleibens in der Schwungphase und von Ausgleichsbewegungen in der Hüfte möglichst gering zu halten. Damit ist jedoch eine Fehlstatik des gesamten Körpers verbunden, die wiederum zu Fehlbelastungen, Fehlhaltungen und schließlich zu erheblichen Schmerzen im Bewegungsapparat führen kann.
Es ist daher nicht verwunderlich, dass Hersteller von Prothesenpassteilen in den letzten Jahren die Entwicklung von mikroprozessorgesteuerten Füßen vorangetrieben haben, um die Prothesenversorgung für die Amputierten weiter zu verbessern. Mit dem „Symbionic Leg“ steht nun die nächste Generation der Prothesenversorgung für oberschenkelamputierte Anwender zur Verfügung. Es verbindet die Vorteile von zwei aufeinander abgestimmten mikroprozessorgesteuerten Prothesenpassteilen: dem Kniegelenk und dem aktiven Fuß.
Die Kombination beider mikroprozessorgesteuerter Passteile lässt für den Anwender folgende Vorteile erwarten:
- sichereres Gehen auf unebenem Untergrund,
- geringerer Energieverbrauch beim Gehen mit Ermöglichung längerer Gehstrecken,
- Verbesserungen beim Gehen auf Schrägen und auf unebenem Untergrund,
- vermindertes Risiko für ein Hängenbleiben in der Schwungphase,
- verringerte Ausgleichsbewegungen in der Hüfte,
- Vermeidung von Fehlhaltungen,
- erhöhter Komfort beim Gehen.
Ziel der vorliegenden Untersuchung war es, diese theoretisch zu erwartenden Funktionszuwächse in der Versorgungspraxis zu überprüfen.
Methodik
Im Rahmen einer Tagesversorgung wurde das „Symbionic Leg“ der Firma Össur bei 10 Anwendern mit aktivem Lebensstil (eine Frau, 9 Männer, Durchschnittsalter von 44,0 ± 10,1 Jahre) untersucht, die mit einer Alltagsprothese mit unterschiedlichen Kniesystemen und einem Karbonfederfuß versorgt waren. Als Ausschlusskriterien galten Vorerfahrungen mit einem mikroprozessorgesteuerten, aktiven Fuß, akute Infektionen am Stumpf oder andere Schaftprobleme.
Die Anwender wurden in fünf Testzentren rekrutiert und versorgt. Die Untersuchungen wurden unter anderem durch Tobias Hähnel (Sanitätshaus Rosenau), Lars Jäger und Christian Müller (Jüttner Orthopädie), Martin Tschernig (Mayer & Behnsen) sowie Jan Brandenburg (Seeger hilft) durchgeführt. Von Seiten des Herstellers Össur wurde die Testreihe durch Daniel Merbold begleitet.
Bis auf einen Patienten (Knieexartikulation) waren alle Anwender oberschenkelamputiert. Die durchschnittliche Zeitdauer seit der Amputation betrug 17,6 ± 11,1 Jahre. Der Mobilitätsgrad der Patienten lag im Mittel bei 3,2 ± 0,34. Alle Anwender gaben einen hohen bis sehr hohen Zufriedenheitsgrad mit der vorherigen Versorgung an. Sie wurden ausführlich über den Ablauf der Untersuchung und die Ziele der Erhebung informiert und willigten schriftlich in die Teilnahme ein.
Zunächst wurden die Patienten mittels eines standardisierten Fragebogens (s. u.) zu ihrem Sicherheitsempfinden und ihrer Zufriedenheit sowie 26 Parametern des Prothesengebrauchs ihrer bisherigen Versorgung befragt. Danach absolvierten alle Anwender den Timed-Up-and-Go-Test (TUG) sowie den 6‑Minuten-Gehtest (englisch: 6 minutewalktest = 6MWT).
Vor der Versorgung mit dem „Symbionic Leg“ wurden die Patienten ausführlich zu ihren Versorgungszielen mit der neuen Prothese befragt. Diese wurden am Ende der Tagesversorgung mit den erreichten Ergebnissen abgeglichen.
Anschließend wurden die Anwender mit dem „Symbionic Leg“ (SBL) versorgt. Der statische Aufbau wurde entsprechend den Aufbaurichtlinien des Herstellers angepasst. Nach der dynamischen Anprobe wurden die Anwender in den Gebrauch des SBL eingewiesen und bekamen ca. 2 Stunden Zeit, sich mit dem Prothesensystem vertraut zu machen. Danach durchliefen sie einen vorgegebenen Parcours, der neben Treppen auch unebenen Untergrund sowie Schrägen aufwies. Am darauf folgenden Tag absolvierten die Patienten wie bereits zuvor mit ihrer Alltagsprothese nun mit dem neuen Prothesensystem den TUG und den 6MWT. Danach wurden die Patienten mittels des bereits erwähnten standardisierten Fragebogens (s. u.) zu ihrem Sicherheitsempfinden und ihrer Zufriedenheit in Bezug auf die neue Versorgung sowie zu 26 Parametern des Prothesengebrauchs im Vergleich zu ihrer bisherigen Versorgung befragt.
Fragebogen
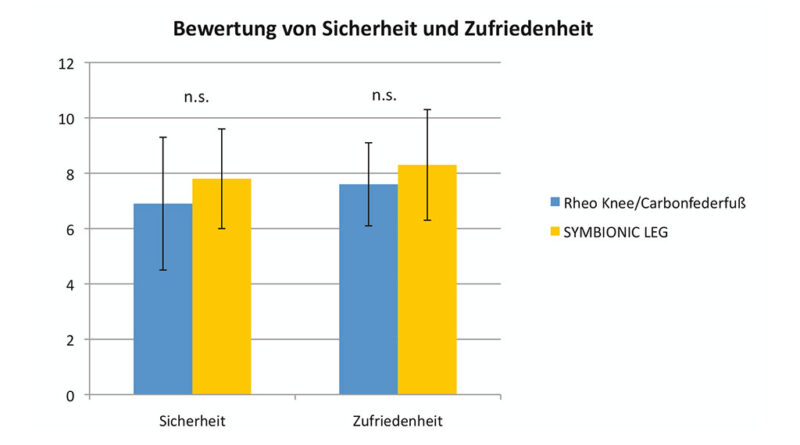
In dem standardisierten Fragebogen bewerteten die Anwender zunächst ihr Sicherheitsempfinden und ihre Zufriedenheit mit beiden Prothesensystemen jeweils getrennt auf eigenen visuellen Analogskalen (VAS) mit 1 (schlechteste Bewertung) bis 10 Punkten (beste Bewertung). Die anderen 26 Parameter (Tab. 1 in Ergebnisse) wurden dagegen nur vergleichend auf jeweils einer visuellen Analogskala (VAS) mit einer Skalierung von ‑5 bis +5 (-5 bis ‑0,1: Vorteil für bisherige Versorgung [je negativer, desto größer der Vorteil]; 0: beide Prothesensysteme gleich; +0,1 bis +5: Vorteil für „Symbionic Leg“ [je positiver, desto größer der Vorteil]) bewertet.
Die Ergebnisse der objektiven Testverfahren TUG und 6MWT sowie die getrennten Bewertungen von Sicherheitsempfinden und Zufriedenheit mit den beiden Prothesensystemen wurden einer statistischen Signifikanzprüfung mit dem WilcoxonSigned Rank Test in WinStat für MSExcel® unterzogen.
Da die vergleichende Bewertung der anderen 26 Parameter des Prothesengebrauchs auf jeweils nur einer VAS erfolgte, konnten die Unterschiede zwischen beiden Prothesensystemen nicht statistisch analysiert werden. Aus diesem Grund wurden folgende Bewertungskategorien definiert:
- Durchschnittswert +4,0 bis +5,0: sehr großer Vorteil für „Symbionic Leg“,
- Durchschnittswert +3,0 bis +3,9: großer Vorteil für „Symbionic Leg“,
- Durchschnittswert +2,0 bis +2,9: Vorteil für das „Symbionic Leg“,
- Durchschnittswert +0,5 bis +1,9: leichter Vorteil für das „Symbionic Leg“,
- Durchschnittswert ‑0,4 bis +0,4: beide Prothesensysteme gleich,
- Durchschnittswert ‑0,5 bis ‑1,9: leichter Vorteil für die bisherige Versorgung,
- Durchschnittswert ‑2,0 bis ‑2,9: Vorteil für die bisherige Versorgung,
- Durchschnittswert ‑3,0 bis ‑3,9: großer Vorteil für die bisherige Versorgung,
- Durchschnittswert ‑4,0 bis ‑5,0: sehr großer Vorteil für die bisherige Versorgung.
Ergebnisse
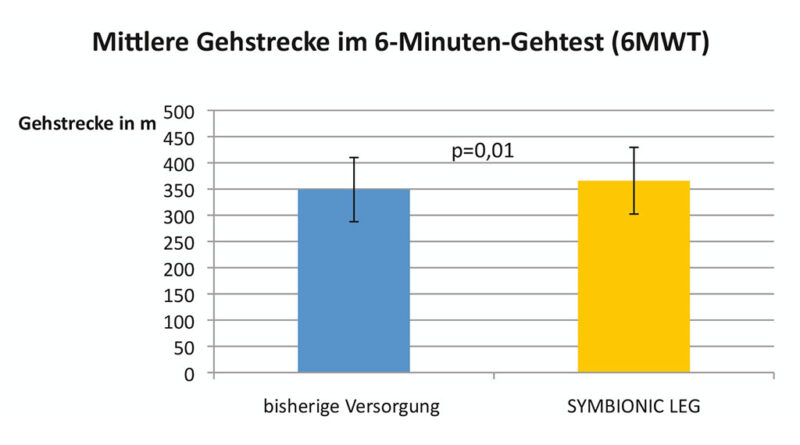
Die mittlere Gehstrecke im 6‑Minuten-Gehtest (6MWT) verlängerte sich von 348,9 ± 61,2 m (bisherige Versorgung) mit dem „Symbionic Leg“ signifikant auf 365,9 ± 63,6 m (p = 0,01) (Abb. 1).
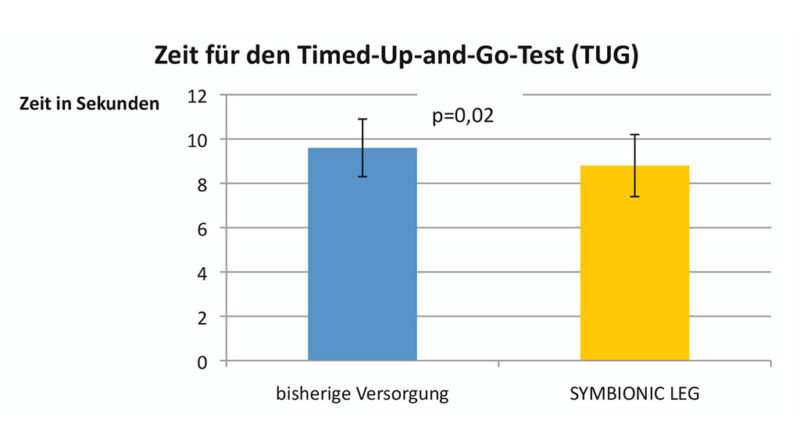
Die mittlere Zeit für die Absolvierung des Timed-Up-and-Go-Tests (TUG) verringerte sich von 9,6 ± 1,3 s (bisherige Versorgung) ebenfalls signifikant auf 8,8 ± 1,4 s (p = 0,02) (Abb. 2).
Mit dem neuen Prothesensystem verbesserte sich das Sicherheitsempfinden der Anwender um durchschnittlich 11,3 % und die Gesamtzufriedenheit im Mittel um 9,2 % (Abb. 3).
Die Prothesenlänge konnte bei 8 der 10 Patienten um 0,5 cm bis 2,5 cm verlängert werden.
Bei der Bewertung der einzelnen Parameter des Prothesengebrauchs fällt zunächst auf, dass das „Symbionic Leg“ in allen Parametern im Mittel durchweg bessere Bewertungen erhält als die Vorversorgung. Die Ergebnisse für die einzelnen Parameter sind in Tabelle 1 dargestellt.
Die vor der Versorgung mit dem neuen Prothesensystem gesteckten Versorgungsziele wurden bei 6 Anwendern voll erreicht, in 3 Fällen teilweise erreicht und in einem Fall nicht erreicht. Der Anwender, der das Versorgungsziel nicht erreicht hat, beschrieb insgesamt keinen merklichen Unterschied der Prothesentypen.
Sieben der zehn Anwender gaben am Ende der Untersuchung an, dass ihre vor der Versorgung mit dem Beinprothesensystem bestehenden Schmerzen unter Belastung merklich zurückgegangen seien.
Diskussion
In der Gesamtschau der Ergebnisse wird deutlich, dass das komplett integrierte Beinprothesensystem „Symbionic Leg“ einen funktionellen Zugewinn an Sicherheit und Mobilität bewirkt und damit einen weiteren Fortschritt in der Versorgung von oberschenkelamputierten Prothesenanwendern darstellt. Der Timed-Upand-Go-Test (TUG) ist ein validierter und allgemein anerkannter Test zur Abschätzung des Sturzrisikos 15 16 17 18 19 20 sowohl von nicht-amputierten 21 22 23 24 25 als auch von amputierten 26 Personen. Bei Nicht-Amputierten zeigen bereits Werte über 10 Sekunden ein erhöhtes Sturzrisiko an 27 28, bei unterschenkelamputierten Personen weisen Werte über 19 Sekunden auf ein Risiko für wiederholte Stürze hin 29. Das untersuchte Anwenderkollektiv wies bereits mit der Vorversorgung gute Werte von knapp unterhalb von 10 Sekunden auf, was den hohen Mobilitäts- und Aktivitätsgrad unterstreicht. Mit dem „Symbionic Leg“ gelang es den Patienten jedoch, die für den TUG benötigte Zeit noch einmal signifikant zu verringern und sich damit einen noch größeren Sicherheitspuffer zum Schwellenwert für ein erhöhtes Sturzrisiko zu verschaffen. Dieses objektive Ergebnis wird von den subjektiven Bewertungen der Patienten unterstrichen, die große Vorteile der neuen Prothesenversorgung z. B. bei der geringeren Gefahr des Hängenbleibens des Fußes in der Schwungphase sahen.
Gehtests mit vorgegebener Gehstrecke oder Zeit wie der 6‑Minuten-Gehtest (6MWT) sind validierte und anerkannte Testverfahren für die allgemeine Gehfähigkeit und Mobilität von Amputierten, die gut mit einer ganzen Reihe anderer Testverfahren für die Funktion und Mobilität von Amputierten korrelieren. Erweiterungen der Gehstrecke in diesen Tests werden daher allgemein als Zeichen für eine verbesserte Gehfähigkeit und Mobilität im Alltag gewertet 30 31 32 33. In dieser Untersuchung konnten die Anwender bereits nach 2 Stunden Training ihre Gehleistung im 6MWT signifikant steigern, was für eine weitere Verbesserung der Funktionalität im Alltag spricht. Auch dieses objektive Ergebnis wird durch die subjektiven Patientenbewertungen bestätigt: In allen 26 Parametern des Prothesengebrauchs sehen die Anwender im Mittel leichte bis sehr große Vorteile des „Symbionic Leg“ gegenüber der bisherigen Prothesenversorgung. Dies zeigt sich besonders in Aktivitäten, die eine Beweglichkeit bzw. Anpassung des Fußes an verschiedene Untergründe oder Körperhaltungen erfordern. Verbesserte Sicherheit und Bewältigung von Aktivitäten des täglichen Lebens sind wichtige Voraussetzungen für eine bessere Teilhabe der Amputierten am familiären, beruflichen und gesellschaftlichen Leben 34.
Besonders hervorzuheben ist die Tatsache, dass mit der neuen Prothesenversorgung die Prothesenlänge, die üblicherweise aus Sicherheitsgründen verkürzt wird, bei 8 der 10 Patienten um 0,5 bis 2,5 cm verlängert werden konnte. Dies ist ein wesentlicher Beitrag zum Ausgleich der durch die Prothesenverkürzung bedingten Fehlstatik und kann die von vielen Anwendern geäußerte Verringerung der Schmerzsymptomatik erklären. Die signifikante Verringerung der für den TUG benötigten Zeit und die subjektiven Bewertungen zum Hängenbleiben des Fußes in der Schwungphase und zu Ausgleichsbewegungen zeigen dabei an, dass die Sicherheit trotz der Prothesenverlängerung größer zu sein scheint als die der vorherigen Alltagsprothese.
Limitationen der Studie
Bei der Interpretation der Ergebnisse dieser Untersuchung ist zu berücksichtigen, dass es sich um eine erste Pilotstudie handelt. Die Zahl der eingeschlossenen Anwender erscheint mit zehn zunächst relativ klein, entspricht jedoch durchaus einer in der Prothetik üblichen Studiengröße. Die Eingewöhnungszeit war mit 2 Stunden sehr kurz, ist aber in diesem Umfang in Deutschland für Testversorgungen mit mikroprozessorgesteuerten Prothesensystemen durchaus üblich. Es ist nicht auszuschließen, dass die Unterschiede bei längerer Eingewöhnungszeit noch deutlich größer gewesen wären. Die durchgeführten klinischen Tests (TUG und 6MWT) sind validiert und als Messinstrumente für das Sturzrisiko und die allgemeine Gehfähigkeit und Mobilität anerkannt. Sie sollten in zukünftigen Untersuchungen jedoch durch zusätzliche Testverfahren ergänzt werden, die Einblicke in weitere Aspekte der Mobilität von Prothesenträgern erlauben.
Schlussfolgerung
Die Pilotstudie hat gezeigt, dass das bionische Beinprothesensystem „Symbionic Leg“ gegenüber einem herkömmlichen Prothesensystem zu einer weiteren Verbesserung der Sicherheit, Mobilität und Bewältigung von Aktivitäten des täglichen Lebens führen kann. Dies wird insbesondere in Aktivitäten deutlich, die eine Beweglichkeit bzw. aktive Anpassung des Fußes an verschiedene Untergründe oder Körperhaltungen erfordern. Die erhöhte Mobilität ist eine wesentliche Voraussetzung für die Verbesserung der Teilhabe am familiären, beruflichen und gesellschaftlichen Leben. Darüber hinaus erlaubt die aktive Dorsalextension des bionischen Fußes in der Schwungphase bei vielen Patienten eine Verlängerung der bei herkömmlichen Prothesen häufig aus Sicherheitsgründen verkürzten Prothesenlänge. Dies trägt zum Ausgleich der durch die Verkürzung bedingten Fehlstatik und zur Linderung der in der Folge entstehenden Schmerzen bei und verringert darüber hinaus die zum Erreichen einer ausreichenden Bodenfreiheit häufig erforderlichen Ausgleichsbewegungen.
Zusammenfassend stellt das neue Prothesensystem einen weiteren wichtigen Schritt in Richtung des sozialrechtlich gewünschten Gleichziehens der Mobilität von Amputierten und Nicht-Amputierten dar 35.
Für die Autoren:
Daniel Merbold
Augustinusstraße 11a
50226 Frechen Königsdorf
dmerbold@ossur.com
Begutachteter Beitrag/Reviewed paper
Merbold D, Hähnel T, Brandenburg J, Müller Ch, Tschernig M. Verbesserte Sicherheit und Mobilität durch ein mikroprozessorgesteuertes Beinprothesensystem – Erste Ergebnisse einer Multicenter-Pilotstudie. Orthopädie Technik, 2013; 64 (3): 34–39
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Bellmann M, Schmalz T, Blumentritt S. Funktionsprinzipien aktueller Mikroprozessor-gesteuerter Prothesenkniegelenke. Orthopädie-Technik 2009; 60 (5): 297–303
- Blumentritt S, Schmalz T, Jarasch R. The safety of C‑leg: Biomechanical tests. J Prosthet Orthot 2009; 21 (1): 2–15
- Blumentritt S, Bellmann M. Potenzielle Sicherheit von aktuellen nicht-mikroprozessor- und mikroprozessor-gesteuerten Prothesenkniegelenken.Orthopädie-Technik 2010; 61 (11): 788–799
- Drerup B, Wetz HH, Tiemeyer K, Schüling St. Langzeitergebnisse mit dem C‑Leg-Kniegelenksystem: Qualitätskontrolle der Indikationsstellung der Klinischen Prüfstellen. Med Orth Tech 2010; 130 (2): 7–16
- Greive H, Lindig R, Rieger M, Heine U. Sozialmedizinische Beurteilung des MDK Westfalen-Lippe bei der Versorgung Oberschenkel-Amputierter mit dem mikroprozessor-gesteuerten C‑Leg. Orthopädie-Technik 2008; 59 (3): 176–178
- Hafner BJ, Smith DG. Differences in function and safety between Medicare Functional Classification Level‑2 and ‑3 transfemoral amputees and influence of prosthetic knee joint control. J Rehabil Res Dev 2009; 46 (3): 417–434
- Wetz HH, Hafkemeyer U, Drerup B. Der Einfluss des C‑Leg Kniegelenk-Passteiles der Fa. Otto Bock auf die Versorgungsqualität Oberschenkelamputierter. Eine klinisch-biomechanische Studie zur Eingrenzung von Indikationskritierien. Der Orthopäde. 2005; 34 (4): 298, 300–314, 316–319
- Drerup B, Wetz HH, Tiemeyer K, Schüling St. Langzeitergebnisse mit dem C‑Leg-Kniegelenksystem: Qualitätskontrolle der Indikationsstellung der Klinischen Prüfstellen. Med Orth Tech 2010; 130 (2): 7–16
- Greitemann et al. Verbesserung der Teilhabe durch ein mikroprozessorgesteuertes Kniegelenk – erste Erfahrungen einer Kohortenstudie.MOT 2011; (1)
- Greive H, Lindig R, Rieger M, Heine U. Sozialmedizinische Beurteilung des MDK Westfalen-Lippe bei der Versorgung Oberschenkel-Amputierter mit dem mikroprozessor-gesteuerten C‑Leg. Orthopädie-Technik 2008; 59 (3): 176–178
- Hafner BJ, Smith DG. Differences in function and safety between Medicare Functional Classification Level‑2 and ‑3 transfemoral amputees and influence of prosthetic knee joint control. J Rehabil Res Dev 2009; 46 (3): 417–434
- Kahle JT, Highsmith MJ, Hubbard SL. Comparison of Non-microprocessor Knee Mechanism versus C‑Leg on Prosthesis Evaluation Questionnaire, Stumbles, Falls, Walking Tests, Stair Descent, and Knee Preference; J Rehabil Res Dev 2008; 45 (1): 1–14
- Wetz HH, Hafkemeyer U, Drerup B. Der Einfluss des C‑Leg Kniegelenk-Passteiles der Fa. Otto Bock auf die Versorgungsqualität Oberschenkelamputierter. Eine klinisch-biomechanische Studie zur Eingrenzung von Indikationskritierien. Der Orthopäde. 2005; 34 (4): 298, 300–314, 316–319
- Bellmann M, Schmalz T, Blumentritt S. Funktionsprinzipien aktueller Mikroprozessor-gesteuerter Prothesenkniegelenke. Orthopädie-Technik 2009; 60 (5): 297–303
- Bischoff HA, Stähelin HB, Monsch AU, Iversen MD, Weyh A, von Decvend M, Akos R, Conzelmann M, Dick W, Theiler R. Identifying a cut-off point for normal mobility: a comparison timed up and go test in community-dwelling and institutionalised elderly women. Age Ageing 2003; 32: 315–320
- Desai A, Goodman V, Kapadia N, Shay BL, Szturm T. Relationship between dynamic balance measures and functional performance in community-dwelling elderly people. Physical Therapy 2010; 90 (5): 748–760
- Dite W, Connor HJ, Curtis HC. Clinical identification of multiple fall risk early after unilateral transtibial amputation. Arch Phys Med Rehabil 2007; 88 (1): 109–114
- Schoppen T, Boonstra A, Groothoff JW, de Vries J, Göeken LN, Eisma WH. The timed up and go test: reliability and validity in personswith unilateral lower limb amputation. Arch Phys Med Rehabil 1999; 80 (7): 825–828
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability of falls in community-dwelling older adults using the Timed Up & Go test. Physical Therapy 2000; 80 (9): 896–903
- Thrane G, Joakimsen RM, Thornquist E. The association between timed up and go test and history of falls: the Tromso study. BMC Geriatrics 2007; 7: 1–7
- Bischoff HA, Stähelin HB, Monsch AU, Iversen MD, Weyh A, von Decvend M, Akos R, Conzelmann M, Dick W, Theiler R. Identifying a cut-off point for normal mobility: a comparison timed up and go test in community-dwelling and institutionalised elderly women. Age Ageing 2003; 32: 315–320
- Desai A, Goodman V, Kapadia N, Shay BL, Szturm T. Relationship between dynamic balance measures and functional performance in community-dwelling elderly people. Physical Therapy 2010; 90 (5): 748–760
- Schoppen T, Boonstra A, Groothoff JW, de Vries J, Göeken LN, Eisma WH. The timed up and go test: reliability and validity in persons with unilateral lower limb amputation. Arch Phys Med Rehabil 1999; 80 (7): 825–828
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability of falls in community-dwelling older adults using the Timed Up & Go test. Physical Therapy 2000; 80 (9): 896–903
- Thrane G, Joakimsen RM, Thornquist E. The association between timed up and go test and history of falls: the Tromso study. BMC Geriatrics 2007; 7: 1–7
- Dite W, Connor HJ, Curtis HC. Clinical identification of multiple fall risk early after unilateral transtibial amputation. Arch Phys Med Rehabil 2007; 88 (1): 109–114
- Bischoff HA, Stähelin HB, Monsch AU, Iversen MD, Weyh A, von Decvend M, Akos R, Conzelmann M, Dick W, Theiler R. Identifying a cut-off point for normal mobility: a comparison timed up and go test in community-dwelling and institutionalised elderly women. Age Ageing 2003; 32: 315–320
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability of falls in community-dwelling older adults using the TimedUp & Go test. Physical Therapy 2000; 80 (9): 896–903
- Dite W, Connor HJ, Curtis HC. Clinical identification of multiple fall risk early after unilateral transtibial amputation. Arch Phys Med Rehabil 2007; 88 (1): 109–114
- Brooks D, Parsons J, Hunter JP, Devlin M, Walker J: The 2‑minute walk test as a measure of functional improvement in persons with lower limb amputation. Arch Phys Med Rehabil 2011; 82: 1478-148
- Datta D, Ariyaratnam R, Hilton S. Timed walk tests – an all-embracing outcome measure for lower limb amputees? ClinRehabil 1996;10: 227–232
- Gremeaux V, Damak S, Troisgros O, Feki A, Laroche D, Perennou D, Benaim C, Castillas JM. Selecting a test for the clinical assessment of balance and walking capacity at the definitive fitting state after unilateral amputation: a comparative study. Prosthet Orthot Int 2012; 36 (4): 415–422
- Parker K, Kirby L, Adderson J, Thompson K. Ambulation of people with lower-limb amputations: relationship between capacity and performance measures. Arch Phys Med Rehabil 2010; 91(4): 543–549
- Miller WC, Deathe AB, Speechley M, Koval J. The influence of falling, fear of falling, and balance confidence on prosthetic mobility and social activity among individuals with a lower extremity amputation. Arch Phys Med Rehabil 2001; 82: 1238–1244
- Urteil des Bundessozialgerichts vom 16.04.2004, Az: B 3 KR 20/04 R