Einleitung
Spastische Syndrome sind die häufigsten Folgen einer infantilen Zerebralparese (IZP). Die Muskeln sind stark angespannt, unkontrolliert und verkrampfen leicht. Dies führt zu einem Funktionsverlust der betroffenen Muskeln; man spricht von einer Lähmung. Man unterscheidet zwischen der spastischen Hemiparese, der spastischen Tetraparese und der spastischen Diparese. Bei der spastischen Hemiparese ist eine Körperhälfte betroffen, bei der spastischen Diparese zeigen beide Körperhälften Lähmungserscheinungen, vor allem die Beine, und bei der spastischen Tetraparese sind alle vier Extremitäten gelähmt – die Patienten können in der Regel nicht laufen. Durch die Muskelimbalance kann es bei allen Formen der IZP zum Spitzfuß sowie zu Kontrakturen der Knie- oder Hüftgelenke kommen.
Die Beeinträchtigung des Muskellängenwachstums spielt bei Patienten mit infantiler Zerebralparese eine besondere Rolle. Die Muskulatur verkürzt sich aufgrund des hohen Tonus und baut sich bindegewebig um, so dass sie ihre Elastizität verliert. Die Fähigkeit der Muskeldehnung stellt jedoch die notwendige Voraussetzung für das Muskellängenwachstum dar. Wenn sie nicht möglich ist, ist das Muskellängenwachstum beeinträchtigt. Es kommt zunehmend zu einer Muskelimbalance mit den entsprechenden Folgen einer zunehmenden Einschränkung der Gelenkbeweglichkeit, die auf Dauer in eine Gelenkdezentrierung mündet 1 2.
Der spastische Spitzfuß ist ein Beispiel für die Folgen der Muskelimbalance. Die Muskelspannung der Wadenmuskulatur (Gastrocnemius und Soleus) ist höher als die fußhebende Muskulatur (Tibialis anterius). Die Plantarflexion überwiegt im oberen Sprunggelenk also gegenüber der Dorsalextension. Auf Dauer verkürzt sich die Wadenmuskulatur und wird immer stärker, die fußhebende Muskulatur dagegen wird immer länger und schwächer. Der Umfang der Dorsalextension wird geringer, und irgendwann ist die Neutralstellung im oberen Sprunggelenk nicht mehr erreichbar. Der Fuß wird spitz, und nur noch die Vorfußballen können belastet werden.
Therapie der Spastik
Es steht eine Vielzahl verschiedener Therapiemethoden zur Verfügung, um den Spitzfuß zu behandeln. Zum einen wird versucht, die spastischen Muskelverkrampfungen zu lockern. Dazu stehen Medikamente, sogenannte Muskelrelaxantien, zur Verfügung (z. B. Botulinumtoxin). Zum anderen ist die Behandlung symptomatisch auf die zunehmende Verkürzung der Muskulatur gerichtet. Dabei wird versucht, krankengymnastisch die verkürzten Muskeln oder Sehnen zu dehnen („manuelle Redression”). Dehnung kann aber auch durch Orthesen ausgeübt werden. Sie ermöglichen sogar eine erhebliche Verlängerung der Therapiezeit, da sie über viele Stunden tagsüber und nachts getragen werden können. Wenn die konservativen Methoden nicht zum gewünschten Erfolg führen, kann eine operative Behandlungsmethode in Erwägung gezogen werden. Hierbei wird die Achillessehne oder die Wadenmuskulatur operativ verlängert. Ziel einer Achillessehnen- oder Wadenmuskulaturverlängerung ist es, die Steh- und Gangfähigkeit zu verbessern. Es ist zu überprüfen, ob der Spitzfuß nur durch die Verkürzung des M. gastrocnemius oder auch durch die Verkürzung zusammen mit dem M. soleus entstanden ist. Dies erfolgt durch den sogenannten Test nach Silverskjöld. Dabei wird die Beweglichkeit im oberen Sprunggelenk einmal bei Kniestreckung und einmal bei Kniebeugung untersucht.
Da der M. gastrocnemius zweigelenkig ist und sowohl über das obere Sprunggelenk als auch über das Kniegelenk zieht, wird er bei Kniestreckung maximal gedehnt und zeigt so, ob er verkürzt ist. Der M. soleus hingegen ist nur eingelenkig über dem oberen Sprunggelenk und kann isoliert bei Kniebeugung untersucht werden.
Ganganalyse
Eine übermäßige Plantarflexion führt in den Standphasen durch eine verkürzte Schrittlänge und reduzierte Gehgeschwindigkeit zu einer Einschränkung der Fortbewegung. Die gleichzeitig vorhandene beeinträchtigte Stabilität erschwert die aufrechte Körperhaltung 3. In den Schwungphasen blockiert eine übermäßige Plantarflexion ein freies Durchschwingen des Beines.
1. Phase: Initialer Bodenkontakt
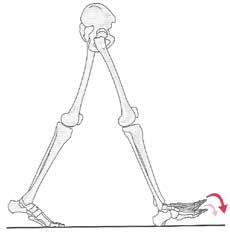
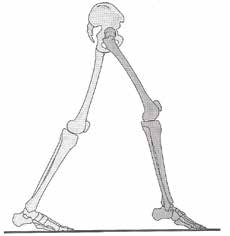
Bei der übermäßigen Plantarflexion gibt es drei verschiedene Formen von Bodenkontakt: den flachen Fersenkontakt, bei dem die Ferse zuerst den Boden berührt (Abb. 1), den Bodenkontakt mit dem gesamten Fuß, den sogenannten Fußsohlenkontakt, und eine dritte Form, den Vorfußkontakt (Abb. 2). Wir betrachten den Bodenkontakt mit dem Vorfuß.
2. Phase: Belastungsantwort
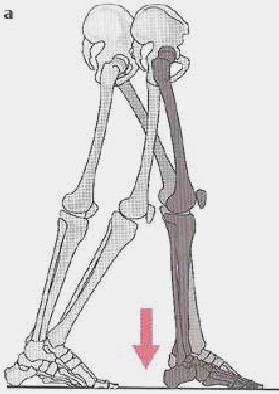
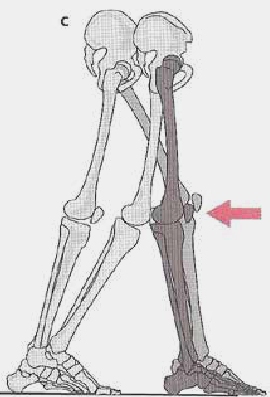
Während der Gewichtsübernahme (Verlagerung des Körpergewichts auf ein Bein) kann der Vorfußkontakt in der ersten Phase, je nach Ursache, zu verschiedenen Bewegungsmustern führen. Wenn das Sprunggelenk beweglich ist, wird durch die Gewichtsübernahme unverzüglich im Anschluss an den Vorfußkontakt die Ferse schnell zu Boden fallen (Abb. 3a). Dabei bleibt die Tibia vertikal ausgerichtet.
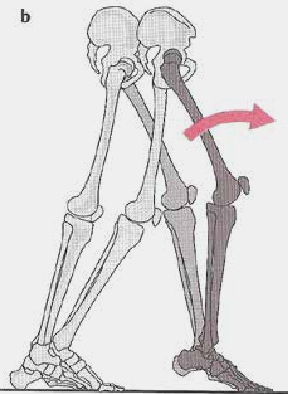
Bei einer starren Plantarflexion kann es zu zwei verschiedenen Bewegungsmustern kommen: Entweder bleibt die Ferse abgehoben (Abb. 3b), oder es kommt durch das Fallen der Ferse in Richtung des Bodens zu einer plötzlichen Hyperextension des Kniegelenks (Abb. 3c) 4 5.
3. Phase: Mittlere Standphase
Die Vorwärtsbewegung der Tibia wird bei einer übermäßigen Plantarflexion des OSG in dieser Phase gehemmt. Drei typische Kompensationsbewegungen können dabei beobachtet werden: vorzeitige Fersenanhebung, Hyperextension des Kniegelenks und vorwärts geneigter Rumpf. Diese drei möglichen Kompensationsbewegungen zeigen den Versuch und die Anstrengung des Körpers, sich trotz exzessiver Plantarflexion fortzubewegen. Welche Form zur Kompensation in Erscheinung tritt, variiert mit der Gehgeschwindigkeit und der vorhandenen Beweglichkeit im Kniegelenk. Oft sind auch Mischformen zu beobachten.
Bei Patienten mit genügend Kraft und ohne weitere größere Einschränkungen zeigt sich oft die vorzeitige Fersenanhebung als Kompensationsbewegung. Die Patienten können sich durchaus über den Vorfuß hinaus vorwärtsbewegen. Die Fersenanhebung erfolgt jedoch zu früh, d. h. in der mittleren statt in der terminalen Standphase.
Die Hyperextension des Kniegelenks findet sich häufig bei Patienten mit zerebraler Lähmung. Das Ausmaß dieser Hyperextension kann sich bei starker Spastik noch vergrößern, hängt aber auch von der Beweglichkeit des Kniegelenkes ab.
Der vorwärtsgeneigte Rumpf dient weniger zur Fortbewegung; diese Kompensationsbewegung hilft dem Patienten, den Körperschwerpunkt nach vorn zu verlagern, um so eine höhere Gangsicherheit und Standstabilität zu erreichen.
4. Phase: Terminale Standphase
Abhängig von der Fähigkeit des Patienten, das Körpergewicht über den Vorfuß hinaus nach vorne zu tragen, wirkt sich eine übermäßige Plantarflexion in dieser Phase auf die Gangmechanik aus. Wenn der Patient in dieser Phase keine Fersenanhebung erreicht, verkürzt sich die Schrittlänge des kontra-lateralen Beines enorm. Dies führt dann in der Fortbewegung zu einem erhöhten Energieaufwand 6.
5. Phase: Vor-Schwungphase
Wenn der Körper in der terminalen Standphase auf dem Vorfuß abgestützt werden konnte, sind in der Vor-Schwungphase keine Gangunterschiede zu erwarten. Eine Plantarflexion in dieser Phase ist normal. Wenn der Körper nicht auf dem Vorfuß abgestützt werden konnte, entfällt diese Phase 7.
6. Phase: Initiale Schwungphase
In dieser Phase lässt sich eine übermäßige Plantarflexion im OSG kaum beobachten, da beim zurückgeneigten Bein die Zehen natürlicherweise zum Boden zeigen. Daher ist es schwierig, eine exzessive Plantarflexion zu erkennen 8.
7. Phase: Mittlere Schwungphase
Im Gegensatz zur initialen Schwungphase ist eine übermäßige Plantarflexion in der mittleren Schwungphase gut sichtbar. Das OSG sollte die Neutral-Null-Stellung erreicht haben. Jedoch befindet es sich noch in der Plantarflexion und führt zum Schleifen der Zehen über den Boden (fehlende Bodenfreiheit bzw. „clearance”). Das kann, weil der Schwung vorzeitig beendet und die Fortbewegung enorm gestört wird, zum Sturz des Patienten führen. Damit dies nicht geschieht, können auch hier kompensatorische Bewegungen vollzogen werden. Um dem Fuß ein Durchschwingen zu ermöglichen, sind die häufigsten Kompensationen eine übertriebene Hüftgelenkflexion („Steppergang”) 9 oder eine verstärkte Oberkörperseitneigung zur Gegenseite.
8. Phase: Terminale Schwungphase
Das Zehenschleifen in der mittleren Schwungphase wird durch das Anheben des Fußes zu Beginn der terminalen Schwungphase beendet. Das gebeugte Hüftgelenk und das gestreckte Kniegelenk positionieren den Fuß auch mit Plantarflexion über dem Boden, so dass eine übermäßige Plantarflexion in dieser Phase selten zu Problemen führt 10. Allerdings kann eine mangelhafte Kniestreckung einen Abbruch des Gangzyklus vor dieser Phase erzwingen.
Komplikationen beim Spitzfuß
Patienten mit einem Spitzfuß bei spastischer Diparese haben häufig auch eine Knieflexionskontraktur, d. h., eine volle Kniestreckung ist – z. B. durch Muskelverkürzungen – nicht mehr möglich. Dies gehört zum Körpermuster der spastischen Diparese. Die Kombination aus Spitzfuß und Knieflexionskontraktur macht es für diese Patienten unmöglich, in die Dorsalextension zu gelangen, um mit der Ferse aufzusetzen. Beim Versuch der Dorsalextension bei fehlender Kniestreckung verlagert sich der Schwerpunkt des Körpers nach hinten, der Patient fällt 11.
Ziel einer Muskel- bzw. einer Achillessehnen-Verlängerung
Ziel einer ASV ist es u. a., die Dorsalextension zu ermöglichen, so dass der Patient mit der Ferse am Boden aufsetzen kann. Eine mögliche Komplikation bzw. Gefahr ist dabei, dass der Patient nach einer ASV und ungebremster Dorsalextension im Kauergang geht.
Orthesen
In erster Linie dienen Orthesen der Fixierung oder Korrektur bei Gliedmaßendeformitäten und Haltungsfehlern. Orthesen ermöglichen durch die Unterstützung der Gelenkfunktion ein physiologisches Gehen. Entscheidend dafür sind Verarbeitungsqualität, Funktion und Passgenauigkeit. Um eine individualisierte Orthese herstellen zu können, bedarf es einer engen Zusammenarbeit zwischen Patienten, Ärzten, Therapeuten und der Werkstatt.
In der Zustandserhebung wird aus ärztlicher Sicht festgelegt, zu welchem Ziel eine orthetische Versorgung führen soll; aus technischer Sicht wird festgestellt, inwiefern diese Vorgabe technisch realisierbar ist. Des Weiteren erfolgen Untersuchungen u. a. zur Analyse des Gangbildes, zur Festlegung der Fußbeweglichkeit und auch zur Diagnose von Allergien. Die Auswahl des Materials für außen und innen wie z. B. Leder, Kunststoffe und kohlenstofffaserverstärkte Kunststoffe (CFK) ist abhängig von der Biokompatibilität und den benötigten Anforderungen 12.
Ziel einer orthetischen Versorgung bei Patienten mit Spitzfuß und Kniebeugekontrakturen ist es, die Streckung im Kniegelenk zu erreichen, um einen möglichen Kauergang zu verhindern und die Spastik zu hemmen. Wichtig bei einer Spastik ist das Erreichen einer Spastikhemmung durch redressive informative Orthetik. Das Hauptelement bei dieser Form der Spastikhemmung ist der sogenannte Hessingschuh. Der Hessingschuh ist ein knöchelübergreifender Leder- oder Kunststoffschuh. Ziel seines Einsatzes ist es, Muskelkontraktionen trotz ankommender Nervenimpulse zu verhindern oder zumindest abzuschwächen.
Es werden zwei Ausführungen des Hessingschuhs hergestellt: mit einer kurzen oder mit einer langen Sohlenplatte. Um einen Kauergang zu verhindern bzw. einem solchen vorzubeugen, verwendet man Unterschenkelorthesen in Kombination mit einem Hessingschuh und langer Sohlenplatte.
Unterschied zwischen kurzer und langer Sohlenplatte
Der Hessingschuh mit kurzer Sohlenplatte führt zur Extension in den Zehengrundgelenken in der terminalen Standphase. Dadurch schwingt die Tibia nach vorn über die Vertikale hinaus. Die Knie- und Hüftgelenke müssen sich, bevor sie zum Abdrücken gestreckt werden, beugen.
Wenn nach einer Achillessehnenverlängerung nicht mehr die Möglichkeit einer Fixierung des OSG besteht, kann die Extension in den Zehengrundgelenken zusammen mit der Beweglichkeit im OSG zur verstärkten Knie- und Hüftbeugung führen („Kauergang”).
Die Beweglichkeit im OSG hängt von der eingestellten Beweglichkeit der Knöchelgelenke an der Orthese ab. Bei freier Dorsalextension nach einer ASV kann die Achillessehne bei Vorbringung des Körperlots über die Vertikale das OSG nicht mehr fixieren. Die Tibia wird nach vorne geschoben, weshalb sich die Knie- und Hüftgelenke beugen müssen. Das verstärkt die Tendenz zum Kauergang. Das Gangbild ist im Prinzip so, als wenn keine Orthese getragen würde.
Der Hessingschuh mit langer Sohlenplatte führt zur Extension des Kniegelenkes in der Standphase. Wenn das Körperlot über das OSG nach vorne verschoben wird, erfolgt keine Flexion in den Zehengrundgelenken, und die Kraft der Tibia wird auf die Ferse zurückverlagert. Der Abrollvorgang des Fußes bricht somit ab, da die Ferse kurz nach der Anhebung wieder auf den Boden zurückgedrückt wird. Bei weiterer Verlagerung des Rumpfes nach vorn zur Einleitung der kontralateralen Standbeinphase muss das Kniegelenk gestreckt werden. Wie weit es gestreckt werden muss, kann durch die Einstellung der Knöchelgelenke an der Orthese individuell angepasst werden.
Allerdings ist zu beachten, dass es auch eine Gruppe von Patienten gibt, die trotz langer Sohlenplatte und gesperrter Dorsalextension in den Knöchelgelenken nur auf den Schuhspitzen und damit im Kauergang laufen.
Für die Autoren:
Dr. med. Volker Diedrichs
Chefarzt der Orthopädischen Klinik III
Klinik für Kinder- u. Neuroorthopädie
Seepark-Klinik Debstedt
27607 Langen-Debstedt
Volker.Diedrichs@kliniken-wesermuende.de
Begutachteter Beitrag/Reviewed paper
Amuthalingam S, Diedrichs V. Unterschenkelorthesen zur Versorgung eines spastischen Spitzfußes – Unterschiedliche Funktionalität von kurzer und langer Sohlenplatte. Orthopädie Technik, 2014; 65 (5): 106–109
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Westhoff B, Weimann-Stahlschmidt K, Krauspe R. Spastischer Spitzfuß. Der Orthopäde, 2011; 40 (7): 637–648
- Raabe A. Spastische Bewegungsstörungen. http://www.neurochirurgie.insel.ch/de/spezialgebiete-erkrankungen/neurochirurgische-erkrankungen/funktionelle-neurochirurgie/spastische-bewegungsstoerungen/
- Götz-Neumann K. Gehen verstehen. Stuttgart, New York: Thieme, 2011
- Götz-Neumann K. Gehen verstehen. Stuttgart, New York: Thieme, 2011
- Perry J. Ganganalyse. München, Jena: Urban & Fischer, 2003
- Götz-Neumann K. Gehen verstehen. Stuttgart, New York: Thieme, 2011
- Perry J. Ganganalyse. München, Jena: Urban & Fischer, 2003
- Perry J. Ganganalyse. München, Jena: Urban & Fischer, 2003
- Perry J. Ganganalyse. München, Jena: Urban & Fischer, 2003
- Götz-Neumann K. Gehen verstehen. Stuttgart, New York: Thieme, 2011
- Hefti F, Grill F, Brunner R, Freuler F. Kinderorthopädie in der Praxis. 2., erw. und vollst. überarb. Aufl. Berlin: Springer Verlag, 2009
- Koenen G. Orthesen. http://www.firmengruppe-koenen.de/index.php?option=com_content&view=articl&id=51&Itemid=58