Einleitung
Im Jahr 1966 veröffentlichte Donabedian seine Arbeit zur Qualitätsbeurteilung ärztlicher Leistungen und legte in diesem Zusammenhang zum ersten Mal die mittlerweile klassischen drei Qualitätsdimensionen „Struktur“, „Prozess“ und „Ergebnis“ dar 1. Unter Strukturqualität wird die Beschreibung der Rahmenbedingungen einer Behandlung sowie der zur Verfügung stehenden personellen und materiellen Ressourcen verstanden; Prozessqualität bezieht sich auf die Art und Weise, wie Leistungen erbracht werden, und umfasst somit alle Aktivitäten, die innerhalb der Planung und im Verlauf der Behandlung vollzogen werden; unter Ergebnisqualität schließlich werden die Patientenzufriedenheit, die Gesamtkosten und die Veränderungen im Gesundheitszustand des Patienten beurteilt, die die erbrachten Interventionen bewirkt haben.
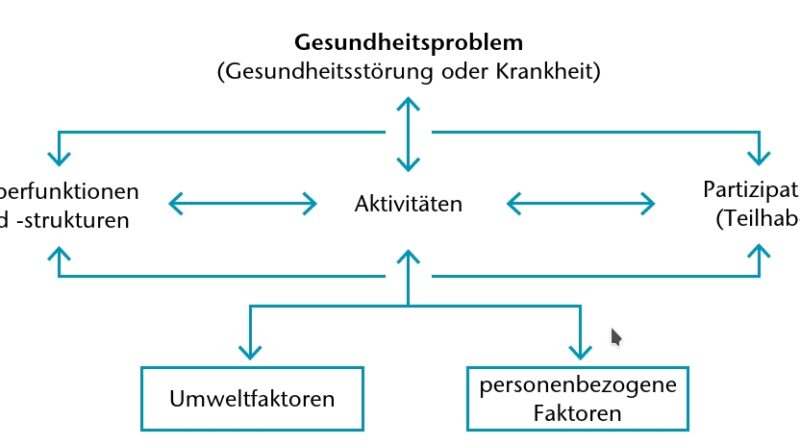
Unter den zahlreichen Publikationen Donabedians in diesem Zusammenhang erschien im Jahr 1988 ein Aufsatz mit dem Titel „The quality of care: how can it be assessed?“ 2 – eine Frage, die Kliniker und Forscher heute mehr denn je beschäftigt. Allerdings fehlte es bislang an einem Rahmenkonzept, um diese Frage systematisch beantworten zu können. Erst im Jahr 2001 wurde von der Weltgesundheitsorganisation die „International Classification of Functioning, Disability and Health“ (ICF) verabschiedet; eine deutsche Übersetzung erschien im Jahr 2002 unter dem Titel „Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit“ 3 (Abb. 1).
In Anlehnung an die ICF ist es innerhalb eines biopsychosozialen Rehabilitationskonzepts nicht mehr zeitgemäß, nur vermeintlich objektive Parameter, die sich aus den körperlichen Einschränkungen ergeben, zur Beurteilung therapeutischer Interventionen heranzuziehen. Da das zugrundeliegende Konzept Interventionen sowohl auf der körperlichen als auch auf der psychischen und sozialen Ebene fordert, muss ein solches Modell auch Aussagen zur Befundung, zur Behandlung und zu den Behandlungsergebnissen enthalten 4.
Auch im Bereich Prothesenversorgung ist ein wachsendes Interesse an Assessmentverfahren zu beobachten 5 6 7 8 9. Da aber die meisten standardisierten Messinstrumente nur in englischer Sprache existieren, stößt man dabei auf eine hohe Barriere in Bezug auf die Akzeptanz und die Anwendbarkeit in deutschsprachigen Ländern. Denn bevor diese Instrumente im klinischen Alltag eingesetzt werden dürfen, müssen sie zunächst anhand eines aufwendigen Prozesses übersetzt und anschließend in der Zielsprache erneut validiert werden.
Der Fragebogen „Trinity Amputation and Prosthesis Experience Scales“ (TAPES)
Der TAPES-Fragebogen wurde am Department of Psychology des Trinity College in Dublin als multidimensionales Assessmentinstrument entwickelt, das dazu dient, den psychosozialen Prozess der Anpassung an eine Amputation und an die Anforderungen des Tragens einer Prothese besser zu verstehen 10. Der Fragebogen besteht aus drei Skalen:
- Psychosoziale Anpassung (15 Items)
- Beeinträchtigung von Aktivitäten (10 Items)
- Zufriedenheit mit der Prothese (8 Items)
Die Skala „Psychosoziale Anpassung“ wiederum besteht aus drei Subskalen:
- Allgemeine Anpassung
- Soziale Anpassung
- Anpassung an Einschränkungen
Zusätzliche Fragen erfassen eventuell bestehende Stumpf- und/oder Phantomschmerzen. Die Ergebnisse einer detaillierten psychometrischen Analyse des ursprünglichen TAPES-Fragebogens führten zu einer revidierten Version mit der Bezeichnung „Trinity Amputation and Prosthesis Experience Scales-Revised“ (TAPES‑R) 11 (Abb. 2). Der Fragebogen leistet im angloamerikanischen Sprachraum einen wertvollen Beitrag innerhalb des Assessmentverfahrens nach Amputation, allerdings fast ausschließlich bei Patienten mit erworbener Amputation der unteren Extremität.
Ziel der Studie
Mit Erlaubnis der Autoren bestand das Ziel der hier vorgestellten Studie darin, den TAPES-R-Fragebogen zu übersetzen und kulturell zu adaptieren. Innerhalb des Prozesses, aus dem TAPES-Rein einsetzbares Instrument auch für den deutschsprachigen Raum zu entwickeln, stellt dies den ersten Schritt dar.
Methode
In Übereinstimmung mit internationalen Richtlinien und Prozessen erfolgten der Übersetzungs- und der kulturelle Adaptationsprozess anhand der sogenannten „forward-backward-forward translation procedure“ 12 13. Dies implizierte folgendes Vorgehen: Zwei deutsche Muttersprachler übersetzten unabhängig voneinander den TAPES‑R aus dem englischen Original ins Deutsche und dokumentierten dabei auftretende Unklarheiten. Sodann wurden die beiden Übersetzungen miteinander verglichen, Probleme bzw. Unterschiede in Bezug auf das Verständnis wurden besprochen, und es wurde sich auf eine Version geeinigt.
Die daraus resultierende Synthese wurde für die „backward translation“ verwendet, die von zwei englischen Muttersprachlern – ebenfalls unabhängig voneinander und ohne Zugriff auf das Original – durchgeführt wurde. Auch diese Übersetzungen wurden verglichen und auf Problemstellen hin diskutiert.
Sodann erfolgten ein Review und die Konsolidierung des Dokuments durch die vier Übersetzer gemeinsam mit einer Psychologin, um seine inhaltliche, semantische und idiomatische Äquivalenz zu sichern. Zum Schluss wurde das Dokument zwei Laien-Reviewern vorgelegt, um seine Verständlichkeit zu überprüfen.
In einem weiteren Schritt wurde die vorläufige deutschsprachige TAPES-R-Version in einer Feldstudie mit Patienten der BG Unfallklinik Ludwigshafen getestet. Ein zusätzlicher Fragebogen erfasste die persönliche Meinung der Patienten zum TAPES-R-Fragebogen bezüglich seiner Praktikabilität und Verständlichkeit. Dies wurde in einem anschließenden kognitiven Interview besprochen, um Probleme oder Missverständnisse zu diskutieren und zu dokumentieren. Laut Pohontsch und Meyer wird die Methode des kognitiven Interviews in den letzten Jahren vermehrt zur Entwicklung und Überprüfung von Messinstrumenten eingesetzt. Sie dient der Identifikation von Fragen oder Unklarheiten 14.
Ergebnisse
Übersetzung
Aufgrund der klaren und präzisen Formulierung der Items gab es bei der Übersetzung nur wenige Probleme. Beispielhafte Items und deren sprachliche Umsetzung sind Tabelle 1 zu entnehmen.
Feldstudie
Sechzehn Personen nahm an der Feldstudie teil: elf Männer und fünf Frauen im Alter von 22 bis 78 Jahren (MV 45,4 Jahre). Sechs Personen wiesen eine Amputation der unteren, zehn Personen eine Amputation der oberen Extremität auf.
Im Allgemeinen wurde der übersetzte TAPES-R-Fragebogen positiv aufgenommen. Mittels einer Skala von 1 bis 10 bewerteten die Patienten anschließend, inwieweit sie den Fragebogen als logisch (8,3), sinnvoll (8,7), gut verständlich (8,4) und angemessen lang (8,2) empfanden. Während der kognitiven Interviews ergaben sich allerdings einige Unklarheiten: Sechs der Patienten mit Amputation der oberen Extremität stellten fest, dass sich ein Item der psychosozialen Anpassungsskala („hinken“) sowie fast alle Fragen zur Aktivität auf die untere Extremität beziehen und somit für sie nicht relevant sind. Bei den Aktivitäten wurde das Item „going to work“ von einigen Befragten der Mobilität zugerechnet und nicht als die Fähigkeit verstanden, einem Beruf nachzugehen. Dies wurde anschließend korrigiert. Bezüglich der Zufriedenheit mit der Prothese vermissten einige Personen den Aspekt „Geräusch“ in der Fragenliste; somit wurde die Liste auf 9 Items erweitert (Tab. 2).
Laut den von Beaton et al. entwickelten Richtlinien ist eine Revision erforderlich, falls zwei oder mehr Teilnehmer Schwierigkeiten mit einem Item haben. Daraufhin wurde die psychosoziale Anpassungsskala mit Erlaubnis der Autoren und basierend auf den Ergebnissen der Feldstudie modifiziert, um sie an Personen mit Amputation der oberen Extremität anzupassen, das heißt, aus dem ursprünglichen TAPES-R-Fragebogen sind zwei Fragebögen hervorgegangen: je einer für Amputationen der oberen und der unteren Extremität (OE/UE).
Diskussion
Im Bereich der Prothesenversorgung wurde in letzter Zeit mehr und mehr erkannt, dass in Zeiten einer „evidencebased practice“ ein verbesserter Austausch zwischen allen am Rehabilitationsprozess beteiligten Fachdisziplinen erforderlich ist 15. Zuverlässige und standardisierte Verfahren sind unerlässlich, um Problembereiche zu identifizieren, Entwicklungen zu dokumentieren und objektiv zu evaluieren, um dadurch Behandlungsverlauf und ‑kosten im Sinne der Nachhaltigkeit zu optimieren 16.
Aber trotz dieses wachsenden Interesses werden Ergebnismessungen, die sich an den Vorgaben der ICF orientieren, noch nicht routinemäßig durchgeführt. Selbst im angloamerikanischen Raum findet ein regelmäßiger Einsatz von „outcome measures“ im klinischen Alltag nur unzureichend statt 17. Auch in Bezug auf die Situation in Europa ist dies unverständlich, wenn man bedenkt, dass in den Gesundheitssystemen mehrerer europäischer Staaten die Kosten einer myoelektrischen Prothese erst dann übernommen werden, wenn eine gründliche Evaluation des Patienten vorliegt 18.
Allerdings müssen Messinstrumente, die im klinischen Alltag eingesetzt werden sollen, einer Reihe von Standards bezüglich ihrer klinimetrischen Eigenschaften genügen – unabhängig davon, ob es sich dabei um sogenannte „perfomance-based tests“ oder um Patientenfragebögen handelt. Derzeit fehlt es aber im deutschsprachigen Raum an einer Auswahl geeigneter Messinstrumente. Ziel dieser Studie war es daher, den Fragebogen TAPES‑R zu übersetzen, um ein prothesenspezifisches Evaluationsinstrument auch für den deutschsprachigen Raum zur Verfügung zu stellen. Dies bedarf, wie gezeigt wurde, einer Übersetzung und anschließenden Validierung des Messinstrumentes nach vorgegebenen Richtlinien.
Ursprünglich als Messinstrument für die untere Extremität entwickelt, haben Desmond und MacLachlan 2005 eine Faktoranalyse des TAPES-Fragebogens mit Personen mit erworbener Amputation der oberen Extremität durchgeführt 19. In dieser Studie wurde das Item „Es macht mir nichts aus, wenn jemand bemerkt, dass ich hinke“ in der psychosozialen Anpassungsskala aufgrund mangelnder Relevanz ausgeschlossen.Die Fragen zur Beeinträchtigung ihrer Aktivität wurden von den Teilnehmern zwar beantwortet, allerdings zeigten die Ergebnisse sehr niedrige Werte, was darauf hindeutet, dass diese Gruppe mit Amputation der oberen Extremität wenig Probleme im Bereich Mobilität aufweist. Die Ergebnisse der hier vorgestellten Feldstudie stehen in Einklang mit denen von Desmond und MacLachlan: Während des kognitiven Interviews wurden mehrere Items auch von den für die hier vorgestellte Studie befragten Teilnehmern als der unteren Extremität zugehörig erkannt und somit für sie als nicht relevant identifiziert, zum Beispiel „Einen Treppenabsatz steigen“, „100 Meter gehen“ oder „Zum Bus rennen“. In Zukunft wird in der adaptierten Version des TAPES‑R die Skala zur Beeinträchtigung der Aktivitäten gänzlich entfernt und durch einen alternativen Fragebogen ersetzt 20.
Im Jahr 2005 wurde die Gruppe ULPOM (Upper Limb Prosthetic Outcome Measures) gegründet 21. Ziel dieser multidisziplinären Arbeitsgruppe war es, einen systematischen Ansatz bezüglich der Erfassung der Funktionsfähigkeit bei Prothesennutzern mit Amputation der oberen Extremität zu identifizieren. Weitere Autoren führten systematische Reviews durch, um geeignete Messinstrumente zur Ergebnismessung von Prothesennutzern zu identifizieren 22 23 24. Im Review von Lindner et al. wurden die Inhalte der identifizierten Instrumente mit den Komponenten der ICF-Klassifikationen verglichen (sogenanntes „linking“). Ihre Ergebnisse zeigen, dass die Instrumente ACMC, OPUS und TAPES mehr als eine ICF-Komponente umfassen und ICF-Domänen berücksichtigen, die in anderen Messinstrumenten nicht beachtet werden 25. Die Ergebnisse der Studie von Lindner und Kollegen zeigen zudem, dass nur OPUS und TAPES‑R die ICF-Kategorie „Emotionale Funktionen” (Klassifikation: b152) und „Körperschema” (Klassifikation: b1801) enthalten. Unter Körperschema wird ein neuropsychologisches Konstrukt verstanden, das die mentale Repräsentation des eigenen Körpers und seine Abgrenzung zur Umwelt umfasst 26. Die subjektive Individualität und das Selbstwertgefühl entwickeln sich auf der Basis des Körperschemas als Vorstellung. Durch psychische und physische Ereignisse wie zum Beispiel eine Amputation kann es in Mitleidenschaft gezogen werden. Bekanntlich weist die Fremdwahrnehmung hinsichtlich des eigenen Körpers Unterschiede zur Selbstwahrnehmung auf. Eine amputierte Person empfindet sich in der Öffentlichkeit häufig als besonders exponiert und fürchtet Ablehnung oder Verachtung. Dies kann in der Folge einen Rückzug aus dem gesellschaftlichen Leben und eine Verringerung der Teilhabe nach sich ziehen. Umso wichtiger ist die rechtzeitige Identifikation solcher Probleme durch die psychosoziale Anpassungsskala des TAPES‑R für die obere Extremität (TAPES-R-OE). Allgemein ist festzustellen, dass trotz der großen Akzeptanz des biopsychosozialen Modells der ICF dessen spezifische Anwendung in der Rehabilitation deutlich begrenzt ist und weit hinter seinem Potenzial zurückbleibt. Allerdings verweist das Gesetz zur Stärkung der Teilhabe und Selbstbestimmung von Menschen mit Behinderungen (Bundesteilhabegesetz, BTHG) von 2016 explizit auf die ICF. So wird etwa in § 118 festgestellt, dass der individuelle Bedarf an Leistungen zur selbstbestimmten Lebensführung durch ein Instrument zu ermitteln ist, das sich an der ICF orientiert 27. Hier hat die Forderung von Klinikern, Wissenschaftlern und Politikern, die eine konkrete Umsetzung der ICF in der Behandlung und Versorgung von Menschen mit Behinderung fordern, einen deutlichen Niederschlag gefunden.
Ausblick
Die Übersetzung des TAPES‑R stellt den ersten Schritt innerhalb des Prozesses dar, ein einsetzbares Instrument zur Validierung prothetischer Versorgungen für den deutschsprachigen Raum zur Verfügung zu stellen. Der zweite Schritt besteht darin, in einer nachfolgenden Studie Reliabilität und Validität der modifizierten psychosozialen Anpassungsskala des TAPES-R-OE bei deutschsprachigen Prothesennutzern mit Amputation der oberen Extremität und Prothesenversorgung zu evaluieren. Im Rahmen einer Kooperation mit der Abteilung Technische Orthopädie der Universitätsklinik Heidelberg, der Firma Orthopädietechnik Brunner, Ludwigshafen, und der Firma Frühauf Armprothetik, Mauer bei Heidelberg, werden bereits Daten erhoben. Die Stichprobe der Validierungsstudie wird aus dem Kundenstamm dieser kooperierenden Institutionen rekrutiert.
Fazit
Eine Befunderhebung und Ergebnismessung nach einheitlichen Richtlinien ist für den Bereich Prothetik der oberen Extremität erforderlich, um eine klare Aussage über den Ausgang eines Rehabilitationsprozesses treffen zu können. Die Vorgabe, dies auf der Basis der ICF zu tun, würde den notwendigen Prozess des interdisziplinären Austausches in diesem Bereich der Rehabilitation unterstützen.
Danksagung
Wir danken Frau Professor Pamela Gallagher, Dublin City University, für ihr Interesse und ihre Unterstützung dieses Projekts.
Interessenkonflikt
Das Projekt wird durch Fördermittel von Össur R & D Iceland, Medical Office, finanziell unterstützt.
Für die Autorinnen:
Susanne Breier
Ergotherapeutin, Cert. Handtherapeutin
(DAHTH, EFSHT)
Össur Deutschland GmbH
Langer Anger 3, 69115 Heidelberg
SBreier@ossur.com
Begutachteter Beitrag/reviewed paper
Breier S, Harth A. TAPES‑R: Neue Aspekte der Ergebnismessung in der Prothetik der oberen Extremität. Orthopädie Technik, 2018; 69 (7): 50–54
|
|
|
|
| nicht zufrieden | zufrieden | sehr zufrieden | |
|---|---|---|---|
| (I) Farbe | [ ] | [ ] | [ ] |
| (II) Form | [ ] | [ ] | [ ] |
| (III) Aussehen | [ ] | [ ] | [ ] |
| (IV) Gewicht | [ ] | [ ] | [ ] |
| (V) Zweckmäßigkeit | [ ] | [ ] | [ ] |
| (VI) Zuverlässigkeit | [ ] | [ ] | [ ] |
| (VII) Passform | [ ] | [ ] | [ ] |
| (VIII) Tragekomfort | [ ] | [ ] | [ ] |
| (IX) Geräusch | [ ] | [ ] | [ ] |
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Donabedian A. Evaluating the quality of medical care. Milbank Q, 1966; 44 (3) Suppl: 166–206
- Donabedian A. The quality of care. How can it be assessed? JAMA, 1988; 260 (12): 1743–1748
- Deutsches Institut für medizinische Dokumentation und Information. Historie zur ICF. DIMDI. https://www.dimdi.de/static/de/klassi/icf/historie.htm (Zugriff am 01.03.2018)
- Schuntermann M. Einführung in die ICF. Landsberg/Lech: Ecomed Medizin, 2005
- Hill W, Kyberd P, Hermansson LN, et al. Upper limb prosthetic outcome measures (ULPOM): A working group and their findings. J Prosthet Orthot, 2009; 21 (9): 69–82
- Wright V. Prosthetic outcome measures for use with upper limb amputees: A systematic review of the peer-reviewed literature, 1970 to 2009. J Prosthet Orthot, 2009; 21 (9): 3–63
- Agrawal V. Outcome measures: Avenues for optimizing prosthetic performance. The O&P Edge, October 2013. https://opedge.com/Articles/ViewArticle/2013–10_02 (Zugriff am 04.03.2018)
- Resnik L, Borgia M, Silver B, Cancio J. Systematic review of measures of impairment and activity limitation for persons with upper limb trauma and amputation. Arch Phys Med Rehabil, 2017; 98 (9): 1863–1892
- Lindner H, Nätterland BS, Hermansson LMN. Upper limb prosthetic outcome measures: Review and content comparison based on International Classification of Functioning Disability and Health. Prosthet Orthot Int, 2010; 34 (2): 109–128
- Gallagher P, MacLachlan M. Development and psychometric evaluation of the Trinity Amputation and Prosthesis Experience Scales (TAPES). Rehabilitation Psychology, 2000; 45 (2): 130–154
- Gallagher P, Franchignoni F, Giordano A, MacLachlan M. Trinity Amputation and Prosthesis Experience Scales: A psychometric assessment using Classical Test Theory and Rasch Analysis. Am J Phys Med Rehabil, 2010; 89 (6): 487–496
- Guillemin F, Bombardier C, Beaton D. Cross-cultural adaptation of health-related quality of life measures: literature review and proposed guidelines. J Clin Epidemiol, 1993; 46: 1417–1432
- Beaton D, Bombardier C, Guillemin F, Bosi Ferraz M. Recommendations for the cross-cultural adaptation of health status measures. Rosemont (IL): American Academy of Orthopedic Surgeons, 2002: 1–9
- Pohontsch N., Meyer T. Das kognitive Interview – Ein Instrument zur Entwicklung und Validierung von Erhebungsinstrumenten. Rehabilitation, 2015; 54: 53–59
- Wright V. Prosthetic outcome measures for use with upper limb amputees: A systematic review of the peer-reviewed literature, 1970 to 2009. J Prosthet Orthot, 2009; 21 (9): 3–63
- Hill W, Kyberd P, Hermansson LN, et al. Upper limb prosthetic outcome measures (ULPOM): A working group and their findings. J Prosthet Orthot, 2009; 21 (9): 69–82
- Agrawal V. Outcome measures: Avenues for optimizing prosthetic performance. The O&P Edge, October 2013. https://opedge.com/Articles/ViewArticle/2013–10_02 (Zugriff am 04.03.2018)
- Loiret I, Leclaire R, Martinet N, Paysant J. Outcomes and evaluation in upper limb amputees. Ann Phys Rehabil Med, 2017; 60 Suppl: e33–e34
- Desmond D, MacLachlan M. Factor structure of the Trinity Amputation and Prosthesis Experience Scales (TAPES) with individuals with acquired upper limb amputations. Am J Phys Med Rehab, 2005; 84 (7): 506–513
- Germann G, Harth A, Wind G, Demir E. Standardisation and validation of the German version of the Disability of Arm, Shoulder, Hand (DASH) questionnaire. Unfallchirurg, 2003; 106: 13–19
- Hill W, Kyberd P, Hermansson LN, et al. Upper limb prosthetic outcome measures (ULPOM): A working group and their findings. J Prosthet Orthot, 2009; 21 (9): 69–82
- Wright V. Prosthetic outcome measures for use with upper limb amputees: A systematic review of the peer-reviewed literature, 1970 to 2009. J Prosthet Orthot, 2009; 21 (9): 3–63
- Agrawal V. Outcome measures: Avenues for optimizing prosthetic performance. The O&P Edge, October 2013. https://opedge.com/Articles/ViewArticle/2013–10_02 (Zugriff am 04.03.2018)
- Resnik L, Borgia M, Silver B, Cancio J. Systematic review of measures of impairment and activity limitation for persons with upper limb trauma and amputation. Arch Phys Med Rehabil, 2017; 98 (9): 1863–1892
- Lindner H, Nätterland BS, Hermansson LMN. Upper limb prosthetic outcome measures: Review and content comparison based on International Classification of Functioning Disability and Health. Prosthet Orthot Int, 2010; 34 (2): 109–128
- Bechstein M. Körperkonzept – Körperschema – Körperbild. In: Bechstein M. Praxis der Motopädie – Psychomotorik. https://www.mbechstein.de/reader_pm/theorie_themen/06_koerperkonzept.pdf (Zugriff am 30.04.2018)
- Sozialgesetzbuch Neuntes Buch (SGB IX) – Rehabilitation und Teilhabe behinderter Menschen. https://www.gesetze-im-internet.de/sgb_9_2018/BJNR323410016.html (Zugriff am 18.03.2018)