Einleitung
Die klinische Symptomatik einer akuten Beinvenenthrombose kann sehr variabel sein, weshalb eine eindeutige Diagnose nur durch bildgebende Verfahren verifiziert werden kann. Das Vollbild beim mobilen Menschen ist durch muskelkaterartige Schmerzen in der Wade beziehungsweise durch die schmerzhafte Schwellung eines Beins charakterisiert, wobei Beschwerden besonders beim Stehen und Gehen auftreten. Daraus resultiert ein natürlicher Reflex, diese Beschwerden durch Bettruhe abklingen zu lassen, wobei eine Immobilisierung besonders bei älteren Menschen eine zweifelhafte Empfehlung sein kann.
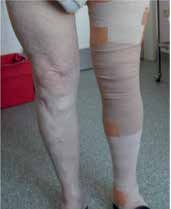
Heinrich Fischer, ein Schüler von Paul Gerson Unna, Erfinder der Zinkleimbinde, war ein früher Pionier einer ambulanten Thrombosebehandlung unter Verwendung der nach ihm benannten Fischer-Verbände. Fischer schrieb in einem 1910 publizierten Artikel zur Behandlung der Beinvenenthrombose: „Kollegen, welche sich zum ersten Mal das Anlegen des Verbandes ansehen, wundern sich am meisten darüber, dass die Patienten, bei denen häufig schon der Druck der Bettdecke unerträgliche Schmerzen verursacht, den enormen Druck des Verbandes ohne Schmerzen ertragen, ja sogar durch ihn fast schmerzfrei werden.“ 1 Diese sofortige Schmerzreduktion ist auch die Voraussetzung dafür, dass Patienten mit einer Thrombose weiter mobil bleiben können (Abb. 1). Bedauerlicherweise droht diese Erfahrung, die sich im klinischen Alltag täglich bestätigt, in Vergessenheit zu geraten.
Leitlinien und randomisierte klinische Studien
Leitlinien medizinischer Fachgesellschaften basieren heutzutage vorwiegend auf den Ergebnissen randomisierter klinischer Studien, wobei der rezenten Datenlage besonderes Augenmerk geschenkt wird. Ein gutes Beispiel dafür, dass einer Kompressionstherapie bei Thrombose in letzter Zeit immer weniger Bedeutung zugemessen wird, sind die weltweit als Referenz angesehenen CHEST-Guidelines des American College of Chest Physicians (ACCP): Während in der Fassung von 2008 noch ausdrücklich auf die raschere Rückbildung von Schmerz und Schwellung hingewiesen wird, wenn der Patient mit einer proximalen Thrombose im akuten Stadium sofort mit Kompression mobilisiert wird 2, geht dieses Argument in den späteren Auflagen völlig verloren. In der darauffolgenden ACCP-Leitlinie von 2012 fehlen diese Hinweise; Kompressionsstrümpfe werden nur mehr zur Verhinderung eines postthrombotischen Syndroms (PTS) empfohlen 3. In der neuesten Fassung wird auch die Indikation der Verhinderung eines postthrombotischen Syndroms in Frage gestellt und gegen eine routinemäßige Strumpf-Verordnung im Anschluss an eine Thrombose votiert 4. In einer etwas mystisch klingenden Zusatzbemerkung wird festgestellt, dass sich diese Empfehlung nur auf die chronische Komplikation eines PTS konzentriere, nicht auf Symptome, und dass bei Patienten mit akuten oder chronischen Symptomen ein Versuch mit Kompressionsstrümpfen oft gerechtfertigt sei. Demgegenüber wird in der neuesten deutschen Leitlinie einer positiven Wirkung der Kompressionstherapie für die akute Thrombose noch Rechnung getragen. In dieser unter Federführung mehrerer Fachgesellschaften im Oktober 2015 erschienenen Leitlinie „Diagnostik und Therapie der Venenthrombose und der Lungenembolie“ 5 heißt es: „Primäres Ziel der Kompressionstherapie ist zunächst die Behandlung der akuten Beschwerden, die durch die Venenthrombose verursacht werden. Dabei ist ein Kompressionsverband vom Typ Fischer ebenso wirksam wie ein angepasster Kompressionsstrumpf der Klasse II [Partsch and Blaettler 2000].“
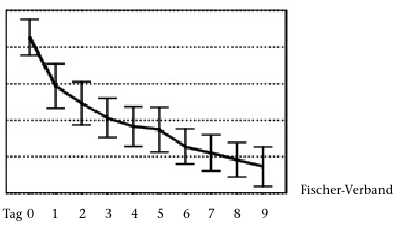
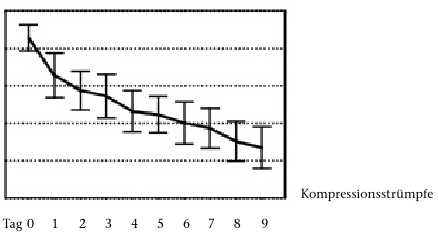
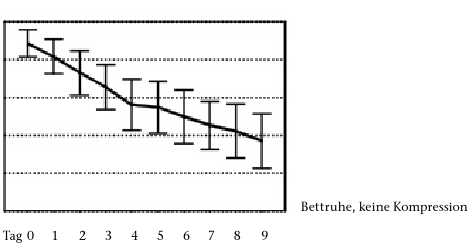
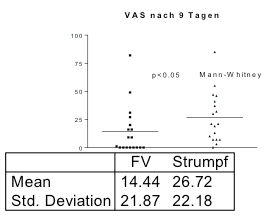
In der zitierten Vergleichsstudie 6 zwischen Fischer-Verband, Kompressionsstrümpfen und Bettruhe ohne Kompression konnten der Verfasser dieses Beitrags und sein Mitautor zeigen, dass sowohl der Schmerz als auch die Schwellung, die in den neueren Publikationen überhaupt nicht berücksichtigt wird, unter Kompression wesentlich rascher abklingen als unter Bettruhe ohne Kompression. Entgegen einer bis dahin gültigen Lehrmeinung konnte gezeigt werden, dass Qualitätskompressionsstrümpfe der Klasse II besonders in den ersten Tagen fast ebenso wirksam waren wie fest angelegte Fischer-Verbände (Abb. 2). In den Händen erfahrener Behandler ist der feste Kurzzugverband trotzdem vorzuziehen. So bestand nach 9 Tagen ein signifikanter Unterschied bezüglich Schmerzhaftigkeit zugunsten des Fischer-Verbandes im Vergleich zum Strumpf, wie Abbildung 3 zeigt.
In der zitierten Studie waren die Patienten exakt antikoaguliert. Verbände und Strümpfe schlossen auch den Oberschenkel mit ein und wurden Tag und Nacht getragen. Unter dieser Therapie wurden die Patienten angehalten, möglichst viel zu gehen, was aufgrund der schlagartig einsetzenden Schmerzreduktion auch möglich war, dokumentiert durch eine Verbesserung der Lebensqualität und eine tägliche Zunahme der zurückgelegten Gehstrecke. Routinemäßige Kontroll-Szintigraphien konnten neu auftretende Lungenembolien ausschließen; Ultraschalluntersuchungen zeigten ein geringeres Thrombosewachstum in den Kompressionsgruppen im Vergleich zur Bettruhe 7.
Weitere randomisierte klinische Studien zur Beeinflussung der akuten Thrombosesymptomatik durch Kompression sind selten. In einer Studie, die sich auf das Auftreten postthrombotischer Beschwerden nach einem Jahr konzentriert, konnte in der akuten Thrombosephase ein signifikanter Rückgang von Beinschmerzen registriert werden, wenn die Patienten in der ersten Woche mit Kompressionsverbänden behandelt wurden 8.
Jünger et al. berichten in einem Vergleich von Bettruhe und Gehen mit Kompression bei Thrombosepatienten über weniger Rückenschmerzen in der Gehgruppe 9.
In Kanada wurde vor Kurzem eine Sub-Analyse der viel zitierten und reichlich kritisierten „SOX-Studie“ präsentiert, in der ein positiver Effekt einer Kompressionstherapie bei akuter Thrombose in Abrede gestellt wird 10. In der SOX-Studie wurde festgestellt, dass Kompressionsstrümpfe nicht imstande seien, die Häufigkeit eines PTS nach zwei Jahren zu reduzieren 11. In dieser Studie wurden Kompressionsstrümpfe [30– 40 mmHg] oder sogenannte PlaceboStrümpfe den Patienten 2 bis 3 Wochen nach Therapieeinleitung per Post nach Hause geschickt. In der Sub-Analyse 12 wurde demnach eine mögliche Wirkung der Kompression auf die akuten Beinbeschwerden der Thrombose erst 2 bis 3 Wochen nach der akuten Phase untersucht, zu einem Zeitpunkt also, zu dem die Schmerzen schon abgeklungen waren. Deshalb ist diese Sub-Analyse nicht imstande, eine gültige Aussage über das akute Thrombosestadium zu treffen 13.
Klinische Erfahrung und wissenschaftliche Evidenz
Medizinische Fakten werden heute in zunehmendem Maße nur mehr aufgrund randomisierter klinischer Studien als gültig anerkannt, wogegen Erfahrungen bzw. Traditionen prinzipiell hinterfragt werden. Dieser Einstellung ist so lange zuzustimmen, solange der Versuchsaufbau tatsächlich dem zu hinterfragenden Vorgehen entspricht und nicht, wie am letzten Beispiel bezüglich des untersuchten Zeitrahmens gezeigt, erheblich davon abweicht.
In Europa hat sich eine Kompressionsbehandlung zusätzlich zur exakten Antikoagulation als Basistherapie bei tiefer Beinvenenthrombose in vielen Zentren etabliert (Tab. 1).
Aus der Analyse von Roche-Nagle geht hervor, dass jüngere Kollegen öfter auf eine Kompression verzichten als ältere. In einer Befragung derselben Arbeitsgruppe, die in Kanada bei 471 Notfallmedizinern durchgeführt wurde, zeigt sich, dass zwar alle Patienten von einer Verbesserung der Symptome durch Kompression berichteten, dass aber trotzdem eine derartige Behandlung nur bei der Hälfte der Patienten angewendet wurde 14.
Analoge Resultate wurden von Kahn et al. schon im Jahr 2003 publiziert: In einer Fragebogenaktion bei 78 Thrombosepatienten und 34 behandelnden Ärzten berichteten 41 % der Patienten unter Kompression über eine Schmerzlinderung und 64 % über eine Rückbildung der Beinschwellung. Trotzdem verordneten nur 26 % der kanadischen Ärzte Kompressionsstrümpfe bei akuter Thrombose 15. Mit Einverständnis von Susan Kahn wurden dieselben Fragen an europäische und japanische Ärzte ausgeschickt, wobei 60 bis 70 % der 318 Antwortenden angaben, mit Kompression schon im akuten Stadium zu beginnen 16.
Wie die angeführten Punkte zeigen, werden patientenorientierte Erfahrungen oft nicht ernst genommen und deshalb auch in randomisierten Studien nicht ausreichend beachtet.
Frühe oder sofortige Mobilisierung des Thrombosepatienten?
Die zunehmende Erkenntnis, dass es sich bei der Thrombose der Beinvenen aufgrund der sehr häufigen Assoziation mit einer Lungenembolie um eine potenziell bedrohliche Erkrankung handelt, hat dazu geführt, derartige Patienten lieber ins Bett zu legen. Wir sprechen heute von einer „venösen Thromboembolie“ und schließen hier auch die früher als harmlos geltende oberflächliche Phlebitis mit ein.
Noch immer werden Patienten mit einer Thrombose stationär aufgenommen, nachdem etwa in einer Notaufnahmestation die Diagnose verifiziert wurde. Nicht selten wird der Patient auch aufgenommen, um seinen Thromboseverdacht zu verifizieren, und währenddessen immobilisiert. Die Alternative, den Patienten zu antikoagulieren und mit einer adäquaten Kompression nach Hause zu entlassen, wird oft schon aus dem banalen Grund nicht wahrgenommen, dass die erstbegutachtende Station zwar eine entsprechende Antikoagulation einleiten kann, aber nicht über geeignete Kompressionsmittel verfügt 17.
Praktische Empfehlungen zur Kompressionstherapie bei akuter Thrombose
Der Verfasser empfiehlt, schon bei Verdacht auf eine Thrombose eines mobilen Patienten gleichzeitig mit Antikoagulation und Kompression zu beginnen und den Patienten weiter mobil zu halten. Wenn etwa die Verdachtsdiagnose aus organisatorischen Gründen erst nach einigen Tagen verifiziert werden kann, sollte niedermolekulares Heparin in therapeutischer Dosis verabreicht werden und der Patient mit guter Kompression weiterhin gehen: Dazu verwendet der Verfasser Kurzzug-Klebebinden (für den Unterschenkel etwa Porelast©, über das Knie bis zur Leiste Panelast©), die mit sattem Druck angelegt und bei Tag und Nacht belassen werden (Abb. 1). Nichtklebende Verbände wie etwa Coban 2 sind eine geeignete Alternative.
Ist die Diagnose verifiziert, wird die Antikoagulation fortgesetzt, entweder mit niedrigmolekularen Heparinen und überlappender oraler Antikoagulation oder mit einem der neueren oralen Faktor-Xa-Inhibitoren, und weiter komprimiert. Zumindest für die ersten Wochen sind feste, unelastische Kompressionsverbände zu empfehlen, z. B. mit Zinkleim (Fischer-Verband) am Unterschenkel und bei Schwellung des Oberschenkels zusätzlich einer adhäsiven oder kohäsiven Binde bis zur Leiste und reichlich Gehübungen (Anfangsdruck im Stehen > 60 mmHg). Nachdem die Beinschwellung rasch zurückgeht, lockert sich ein solcher Verband schnell und wird deshalb in der ersten Woche alle 2 bis 3 Tage gewechselt. Das praktische Problem besteht vor allem darin, dass derartige sehr wirksame Verbände mangels einer entsprechenden Schulung nur selten in ausreichender Qualität angelegt werden 18.
Alternativ können auch Kompressionsstrümpfe im Druckbereich 20 bis 30 mm Hg verwendet werden. Dabei ist zu berücksichtigen, dass vor allem das tägliche An- und Ausziehen als belastend empfunden wird, weshalb zu empfehlen ist, allenfalls die Strümpfe in den ersten Tagen auch in der Nacht zu belassen.
Obwohl bisher keine randomisierten Studien zu diesem Thema vorliegen, kann angenommen werden, dass die neuen Velcro-Systeme (z. B. Circ aid©), die vom Patienten leichter anzulegen sind als stärkere Kompressionsstrümpfe, eine geeignete Alternative zur Reduktion akuter Symptome der Beinvenenthrombose darstellen. Analoges gilt für eine zusätzliche Behandlung mit intermittierender pneumatischer Kompression, speziell bei Patienten mit eingeschränkter Gehfähigkeit. Einschlägige Studien hierzu sind dringend zu befürworten.
Die entscheidenden Wirkmechanismen der Kompression bestehen wahrscheinlich weniger in einer Beeinflussung des Venendurchmessers als vielmehr einer antiinflammatorischen Wirkung, die erst in letzter Zeit auch durch entsprechende Untersuchungen untermauert werden konnte. Vor allem in Kombination mit Gehen führt das unnachgiebige Kompressionsmaterial zu einem rhythmisch pulsierenden Anstieg der Scherkräfte am venösen Endothel, was eine Freisetzung antiinflammatorischer Mediatoren im Bereich der Endstrombahn zur Folge hat.
Patienten, die eine praktisch sofort einsetzende Schmerzlinderung erfahren, berichten, dass sie mit einer guten Kompression weniger Schmerzen beim Auftreten haben und besser laufen können. Diese Erfahrung ist eine wesentliche Voraussetzung sowohl für eine ambulante Behandlung als auch für eine bessere Compliance bezüglich einer längerfristigen Bestrumpfung, wenn es darum geht, Spätfolgen eines postthrombotischen Syndroms zu verhindern. Mit Hilfe einer gleichzeitigen Kompressionsbehandlung können Schmerzen und Beinschwellung derart reduziert werden, dass der Patient auf Bettruhe am Tag verzichten und so auch rascher wieder voll restituiert werden kann. Eine Fortführung der Kompression ist zumindest so lange zu empfehlen, wie Beschwerden bestehen. Der Patient kennt die wohltuende Wirkung einer guten Kompression und wird diese auch anwenden, wenn im späteren Verlauf Beschwerden auftreten oder wenn es darum geht, diese, etwa bei einer längeren Flugreise, zu verhindern.
Ein besonders augenfälliger Behandlungseffekt der Kompressionstherapie ist die sofort einsetzende Rückbildung der Beinschwellung. Diesem einfach nachweisbaren Effekt wurde bisher kaum Rechnung getragen, obwohl es die Betroffenen überaus schätzen, wenn das schwere, geschwollene Bein rasch dünner wird. Der Verfasser konnte zeigen, dass sich damit auch die Lebensqualität signifikant verbessert 19.
Bei Nachkontrolle der Patienten des Verfassers mit proximaler Thrombose nach zwei Jahren fanden sich bei 18 von 26 Patienten, die mit Kompression mobil gehalten wurden, keine klinischen Zeichen für ein PTS, in der Gruppe der mit Bettruhe und ohne Kompression behandelten Patienten war dies nur bei 2 von 11 der Fall 20. Auch dieses Ergebnis unterstreicht die Wichtigkeit einer effektiven Kompression schon im Initialstadium der Thrombose.
Der Autor:
Univ.-Prof. Dr. Hugo Partsch
Steinhäusl 126, Zwackgasse
A‑3033 Altlengbach, Österreich
Hugo.Partsch@meduniwien.ac.at
Begutachteter Beitrag/reviewed paper
| Autoren, Land | Art der Studie | Anzahl der Thrombosepatienten | Kompression bei akuter Thrombose |
|---|---|---|---|
| Blättler und Gerlach21, Deutschland | Registry | 6 Ärzte, 540 Patienten | 92 % Heimbehandlung mit Kompression |
| Arpaia et al. 22, Italien | Registry | 1931 stationäre Patienten | 67 % Kompression bei Entlassung |
| Ouvry et al. 23,Frankreich | E‑Mail-Befragung | 761 Ärzte | 94 % verordnen Kompression bei Entlassung (Strümpfe 57 %, Verbände 43 %) |
| Roche-Nagle et al. 24, Irland | Befragung | 225 Ärzte, 150 Patienten | 75 % des „senior staff“, 21 % des „junior staff“ verordnen Strümpfe; 75 % der Patienten tragen sie täglich |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Fischer H. Eine neue Therapie der Phlebitis. Med Klinik, 1910; 30: 1172–1175. Zitiert nach Haid-Fischer F, Haid H. Venenerkrankungen. 5. Auflage. Stuttgart, New York: Thieme Verlag, 1985
- Kearon C, Kahn SR, Agnelli G, et al.; American College of Chest Physicians. Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest, 2008; 133 (6 Suppl): 454S-545S
- Kearon C, Akl EA, Comerota AJ, et al.; American College of Chest Physicians. Antithrombotic therapy for VTE disease: Antithrombotic Therapy and Prevention of Thrombosis: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (9th Edition). Chest, 2012; 141 (2 Suppl): e419S-e494S.
- Kearon C, Akl EA, Omelas E, et al. Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel Report. Chest, 2016; 149 (2); 315–352. doi:10.1016/j.chest.2015.11.026
- Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin e. V. (DGA). S2k-Leitlinie Diagnostik und Therapie der Venenthrombose und der Lungenembolie (AWMF Leitlinien-Register Nr. 065/002). Stand: 10. Oktober 2015. http://www.awmf.org/uploads/tx_szleitlinien/065–002l_S2k_VTE_2016-01.pdf (Abruf am 14.04.2016)
- Blättler W, Partsch H. Leg compression and ambulation is better than bed rest for the treatment of acute deep venous thrombosis. Int Angiol, 2003; 22 (4): 393–400
- Blättler W, Partsch H. Leg compression and ambulation is better than bed rest for the treatment of acute deep venous thrombosis. Int Angiol, 2003; 22 (4): 393–400
- Roumen-Klappe EM, den Heijer M, van Rossum J, et al. Multilayer compression bandaging in the acute phase of deep-vein thrombosis has no effect on the development of the post-thrombotic syndrome. J Thromb Thrombolysis, 2009; 27 (4): 400–405
- Jünger M, Diehm C, Störiko H, Hach-Wunderle V, et al. Mobilization versus immobilization in the treatment of acute proximal deep venous thrombosis: a prospective, randomized, open, multicentre trial. Curr Med Res Opin, 2006; 22 (3): 593–602
- Kahn SR, Shapiro S, Ducruet T, Wells PS, et al. Graduated compression stockings to treat acute leg pain associated with proximal DVT. A randomised controlled trial. Thromb Haemost, 2014; 112 (6): 1137–1141
- Kahn SR, Shapiro S, Wells PS, Rodger MA, et al. SOX trial investigators. Compression stockings to prevent post-thrombotic syndrome: a randomised placebocontrolled trial. Lancet, 2014; 383 (9920): 880–888
- Kahn SR, Shapiro S, Ducruet T, Wells PS, et al. Graduated compression stockings to treat acute leg pain associated with proximal DVT. A randomised controlled trial. Thromb Haemost, 2014; 112 (6): 1137–1141
- Partsch H. Pain relief by compression in acute DVT. A critique of Kahn et al. Thromb Haemost, 2014; 112: 1137–1141; Thromb Haemost, 2015; 113 (4): 906–907
- Kayssi A, Petrosoniak A, Levenstadt J, Eisenberg N, et al. Rates of elastic compression stockings prescription following the diagnosis of deep venous thrombosis among Canadian emergency physicians and trainees. CJEM, 2015; 17 (3): 248–252
- Kahn SR, Elman E, Rodger MA, Wells PS. Use of elastic compression stockings after deep venous thrombosis: a comparison of practices and perceptions of thrombosis physicians and patients. J Thromb Haemost, 2003; 1 (3): 500–506
- Partsch B, Pannier F, Partsch H, Rabe E. Kompressionsstrümpfe nach tiefer Beinvenenthrombose im internationalen Vergleich: Ergebnisse einer Fragebogenumfrage. Vasomed, 2005; 17: 82–87
- Kayssi A, Petrosoniak A, Levenstadt J, Eisenberg N, et al. Rates of elastic compression stockings prescription following the diagnosis of deep venous thrombosis among Canadian emergency physicians and trainees. CJEM, 2015; 17 (3): 248–252
- Protz K, Heyer K, Dörler M, Stücker M, et al. Compression therapy: scientific background and practical applications. J Dtsch Dermatol Ges, 2014; 12 (9): 794–801
- Blättler W, Partsch H. Leg compression and ambulation is better than bed rest for the treatment of acute deep venous thrombosis. Int Angiol, 2003; 22 (4): 393–400
- Partsch H, Kaulich M, Mayer W. Immediate mobilisation in acute vein thrombosis reduces post-thrombotic syndrome. Int Angiol, 2004; 23 (3): 206–212