Einleitung
Das diabetische Fußsyndrom zeigt sich im Versorgungsalltag in den verschiedensten Ausprägungen, die den Fuß sowohl in seiner Form und Funktion als auch in seinem Bestand gefährden. Ursächlich für das akute Stadium ist oftmals ein Mangel an Prävention in der Therapie der Patienten 1 2. Einerseits mangelt es bei der Diagnostik eines diabetischen Fußsyndroms oder einer diabetischen Neuropathie an der frühzeitigen Versorgung der Patienten mit leidensgerechtem Schuhwerk 3. Andererseits gelingt es selbst nach gelungener Heilung eines Malum perforans, eines Infektes oder einer Teilamputation nicht immer, den Patienten therapeutisch im Rahmen einer sekundären oder tertiären Prävention zu einer leidensgerechten Schuhversorgung zu führen 4. Nach Ansicht der Autoren erschweren auch die mitunter unübersichtlichen Genehmigungsverfahren der Krankenkassen eine optimale Versorgung. Deshalb ist es wichtig, den Vorteil des Verfahrens zu verdeutlichen, dass der betroffene Patient bei einem Antrag für eine Versorgung mit passendem Schuhwerk bereits frühzeitig als Risikopatient identifiziert wurde und dass durch die beantragten präventiven Maßnahmen eventuell teure und langfristige spätere Behandlungen bzw. Amputationen verhindert werden können.
Grundlagen der Behandlung
Die Versorgung eines akut geschwollenen, entzündeten bzw. infizierten Fußes erfolgt in drei Phasen:
- In der anfänglichen Inflammationsphase weist der Fuß alle klinischen Zeichen einer reaktiven Entzündung auf: Rötung, Schwellung, Überwärmung, neuralgische Dysästhäsien und eine gestörte Funktion. Durch die heftige Entzündungsreaktion sind bezüglich der Functio laesa sowohl Extension und Flexion im oberen Sprunggelenk als auch Supination und Pronation eingeschränkt. Eine adäquate Ruhigstellung sowie ergänzende physikalische Behandlungsmaßnahmen sind hierbei zwingend erforderlich. Schlägt diese Behandlung an, geht der Fuß in die nächste Phase über.
- In der Konsolidierungsphase reduzieren sich die oben genannten Entzündungszeichen, und es rekonstruiert sich eine – allerdings noch labile – Funktion des Fußes. In dieser Phase ist der Fuß jedoch noch nicht komplett konsolidiert; entsprechende Fehleinschätzungen durch die Patienten führen teils zu schweren Rezidiven, so die Beobachtung der Autoren (Zitat eines Patienten aus der Klinik: „Es sieht doch ganz gut aus, ich gehe mir mal einen Kaffee holen und eine Zigarette rauchen.“). Somit bedarf der Fuß einer anhaltenden Konsolidierung und wird schließlich beim Verlöschen der gesamten klinischen Entzündungszeichen in die nächste Phase überführt.
- In der sogenannten Stabilisierungsphase schließlich kann der Fuß unter Einsatz von Hilfsmitteln stabilisiert werden. Das heißt, der Patient kann in dieser Phase z. B. mit einer handwerklich gefertigten Rahmenorthese mobilisiert werden, siehe auch 5.
Diagnostik
Zu Beginn stehen eine ausführliche Diagnostik und die Einleitung von Ersthelfermaßnahmen der Physikalischen Therapie sowie der Kompressionstherapie. Ziel dieser detaillierten Eingangsdiagnostik ist es, die weiteren Eingriffe so zu planen, dass sie die grundlegenden Bedingungen des betroffenen Fußes verbessern und der Rettung des Fußes förderlich sind. Schon in dieser Phase sollte man das Ziel einer leidensgerechten Hilfsmittelversorgung im Auge behalten, die Mobilität und Teilhabe der Patienten am Alltagsleben sicherstellt.
Physikalische Therapie und Kompressionstherapie
Bei der Physikalischen Therapie und Physiotherapie steht die Reduktion der Entzündung und Schwellung im Mittelpunkt. Ein wichtiges Element ist dabei die Reiz- und Reaktionstherapie. Sie ist die Grundlage für alle folgenden konservativen oder operativen Maßnahmen. Durch differenzierte physikalische und therapeutische Reize werden unterschiedliche Rezeptoren – Druck, Kälte, Schmerz, Tastsinn – erregt, die in der Folge zu lokalen Reaktionen führen, die sich dann auf den gesamten Organismus ausdehnen 6. Nach der Physikalischen Therapie wird in der Klinik der Autoren eine exemplarische Technik – die Kompressionstherapie – angewendet, die im Rahmen der präoperativen „damage control“ die Schwellung des Fußes reduzieren soll. Auf diese Weise soll, so die Idee, nicht nur die Durchblutung verbessert, sondern auch das Bewegungsausmaß gesteigert und die Ausrichtung des erkrankten Weichteilgewebes an der gewünschten Fußstellung optimiert werden. Auf diese Weise ist es für den Therapeuten möglich, eine orthograde Stellung des Fußes nach 7 zu erreichen, die nach Erfahrung der Autoren der weiteren orthopädischen Therapie zuträglich ist.
Technik der Kompressionstherapie im Vorfeld der orthopädischen konservativen und operativen Therapie
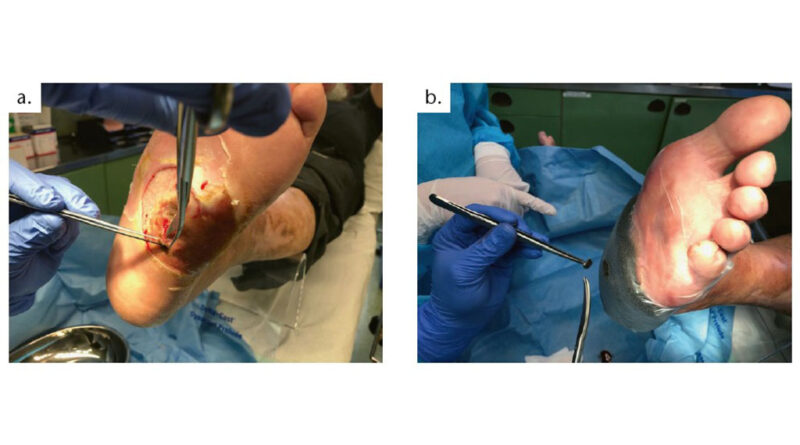
Wenn beispielsweise der akute und infizierte diabetische Fuß, insbesondere der Charcot-Fuß, bei der stationären Aufnahme eine Wunde (Abb.1a u. b) aufweist, beginnt in der Klinik der Autoren nach der Anamnese und klinischen Befundung die akute initiale Wundversorgung. Dabei wird die Wunde nicht nur chirurgisch debridiert oder gereinigt, es werden auch bakteriologische Abstriche vorgenommen, die bei den sich anschließenden Operationen mit den dazugehörigen Resistogrammen die Grundlage des chirurgischen Erfolges bilden 8. Ist hingegen keine Wunde vorhanden, wird der Patient nach der Diagnostik umgehend der TCC-Versorgung innerhalb der Klinik zugeführt. In zahlreichen Publikationen wird von den positiven Effekten einer Kompressionstherapie berichtet, teilweise auch in Kombination mit einem Zinkleimverband 9 10. Allerdings gelten sowohl chronische venöse Insuffizienz als auch periphere arterielle Verschlusskrankheit (pAVK) als Kontraindikationen 11; somit wird diese Behandlungsoption häufig nicht in Erwägung gezogen, obwohl es unter bestimmten Bedingungen sinnvoll wäre 12. Inwiefern auch bei einem akuten und infizierten diabetischen Fuß unter bestimmten Voraussetzungen eine Kompressionstherapie eingesetzt werden kann, wird nachfolgend diskutiert.
Der Total Contact Cast (TCC) mit Zinkleimverband zur Initialversorgung
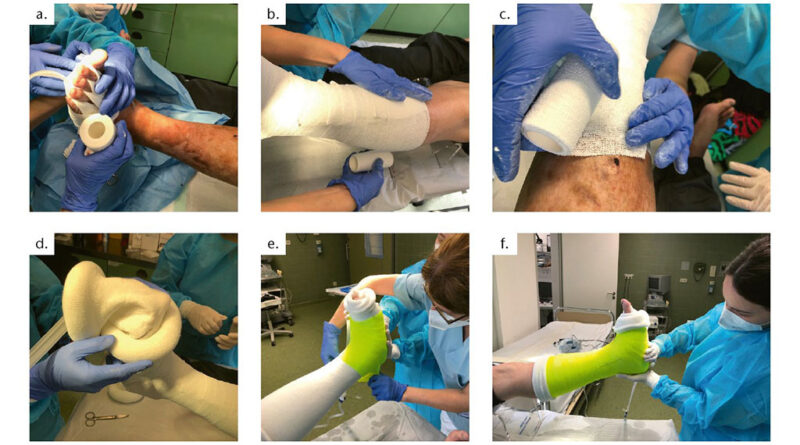
Ist die diagnostische Abklärung beim Patienten abgeschlossen, folgt in der Klinik der Autoren bei infizierten und entzündeten Füßen die erste Maßnahme: das Auftragen des gekühlten Zinkleimverbandes (Abb. 2a–f). Dieser wirkt kühlend und durch milde Kompression im zeitlichen Verlauf abschwellend, mäßigend und im Umfang reduzierend. Zusätzlich neutralisieren die positiv geladenen Zinkatome Entzündungsmediatoren und führen zu einem Verblassen der Rötung 13. Man sollte darauf achten, so die Erfahrung der Autoren, dass der Zinkleimverband nicht zu eng aufgetragen wird, damit es zu keiner Strangulationswirkung kommt. Um in diesem Punkt sicherzugehen, kann der Verband ventral in einer vorderen Schlaufe aufgetragen werden, sodass die Strangulationswirkung verhindert wird. Dabei wird die Binde nicht in strikten Touren um das Bein gewickelt, sondern ventral immer eine Tour in einer halben Schlaufe aufgebracht. Im Rahmen der weiteren Gipsanlage wird der Fuß orthograd reponiert, sodass eine gleichmäßige plantigrade Belastungssituation erreicht wird. Im Anschluss folgt das Aufbringen der inneren Kompressionspolsterung, indem ein Trikot-Kompressionsschlauch, der auf doppelter Länge abgemessen wird, jeweils nach innen und nach außen gerollt wird. Über der inneren Kompressionspolsterung wird nunmehr noch ein drittes Kompressionstrikot aufgebracht, das sich mit dem Gips verbindet. Sobald dieses Aufbringen der gerollten Kompressionstrikots beendet ist, kann der eigentliche Gipsvorgang des reponierten Fußes mit ca. vier Gipsbinden beginnen. Dabei ist darauf hinzuweisen, dass sogar eine zuvor angebrachte Vakuumversiegelung (siehe Abb. 1b) mit eingegipst werden kann. Die Trikotschlauchenden werden am Ende des Gipsvorganges nach außen umgeklappt und liegen abschließend an den Enden des offenen Gipses. Diese Kante ist für die Bewertung des klinischen Verlaufs entscheidend, weil hieran u. a. das Abschwellen des Fußes und des Beines am nächsten Tag beurteilt werden kann. Im besten Falle kann eine ganze Patientenhand unter den Gips geführt werden, wenn unter guter Lagerung eine optimale Basis für die Abschwellung gegeben ist. Auch ein manuelles Klopfen zeigt am nächsten Tag das Maß des Abschwellens im Gipsverband. Zusätzlich kann der orthopädische Chirurg noch Kinesiotapes im anatomischen Verlauf der Lymphbahnen aufbringen und täglich einmal eine Elektrotherapie initiieren. Eine manuelle Lymphdrainage kann jederzeit bereits die Leisten- und Knieregion freimachen. Sie stellt auch deshalb keine Gefahr dar, weil eine intensivierte antibiotische Therapie die Gefahr einer Sepsis und eine manuelle Verschleppung ausschließt. Am Tag nach der Gipsanlage und nach erneuter klinischer Statusuntersuchung wird der Gips gespalten, der Deckel entfernt und nach klinischer Untersuchung ein neuer Zinkleimverband angebracht.
Klinische Beobachtung
In den Jahren 2017 bis 2020 wurden in der Klinik für Technische Orthopädie, Physikalische Medizin und Rehabilitation im Hospital zum Hl. Geist Geseke insgesamt 226 Patienten mit einem TCC in Kombination mit einem Zinkleimverband und erweiterten physikalischen Maßnahmen wie Lymphtapes, Elektrotherapie und Manueller Lymphdrainage versorgt. Die zuvor beschriebene Versorgung erfolgte sowohl im Rahmen der präoperativen Weichteilkonditionierung als auch der konservativen Behandlung eines akuten Charcot-Fußes ohne Malum perforans. Im Ergebnis konnten 15 Patienten mit einem akuten Charcot-Fuß ohne Malum perforans im direkten Anschluss erfolgreich und lediglich mit einer handwerklichen Rahmenorthese versorgt werden. Und obwohl die übrigen 211 Patienten operiert werden mussten, wobei teilweise ein Fixateur externe eingesetzt wurde, konnten schwerwiegende Verläufe gänzlich verhindert werden, und alle Patienten konnten erfolgreich orthetisch oder prothetisch mobilisiert werden. Dabei kam es nur zu einer Fußheberschwäche sowie einer oberflächlichen Fersennekrose, die in der weiteren Behandlung mittels einer „Oscar 3 Plus Fa Neatec“-Orthese ausheilen konnte.
Fazit und Ausblick
Die Kombination aus TCC und Zinkleimverband hat sich als Routineversorgung des akuten geschwollenen diabetischen Fußsyndroms in der Klinik der Autoren bewährt. Die Versorgungsoption mit dem Zinkleimverband scheint nach Abschluss der Beobachtungsstudie bei der Reduzierung der Entzündung hilfreich zu sein; zumindest waren bei den 226 Patienten, die entsprechend versorgt wurden, keine negativen Reaktionen zu erkennen. Hervorzuheben ist jedoch, dass aus Sicht der Autoren ohne diese Versorgungsoption ein deutlich schlechterer Verlauf der Heilung zu erwarten gewesen wäre. Auch die immer wieder geäußerten Befürchtungen bezüglich einer möglichen nekrosebildenden Wirkung der Kompressionstherapie gerade bei arteriovenöser Verschlusskrankheit, bestätigen sich auch im klinischen Alltag der Autoren nicht. Um eine valide Empfehlung für diesen Versorgungpfad auszusprechen zu können, müssten im Nachgang der Beobachtungsstudie jedoch noch weiterführende Studien erfolgen. Die offensichtlich positive Wirkung des Zinkleims beim geschwollenen diabetischen Fuß weckt indessen bei den Autoren die Hoffnung auf weitere Einsatzmöglichkeiten, die in der Klinik der Autoren teilweise bereits umgesetzt werden: Bei einigen Patienten mit postoperativen Reizzuständen beispielsweise an den Verschiebelappenplastiken zeigte ein Zinkleimverband, der unterstützend einsetzt wurde, eine abschwellende, entzündungshemmende und durchblutungsfördernde Wirkung. Wünschenswert wäre es, dass auch hier weitere Studien zum Einsatz von Kompressionstherapien unter Zuhilfenahme eines Zinkleimverbandes bei verschiedenen Diagnosen initiiert werden.
Für die Autoren:
Dr. med. Dirk Theodor Schraeder
Facharzt für Chirurgie, Orthopädie und
Unfallchirurgie, Physikalische und
Rehabilitative Medizin, Physikalische
Therapie und Balneologie, Sozialmedizin
Chefarzt der Abteilung für Technische Orthopädie
Hospital zum Hl. Geist Geseke
Bachstraße 76
59590 Geseke
dirk.schraeder@krankenhaus-geseke.de
Begutachteter Beitrag/reviewed paper
Schraeder DT, Geisen B, Schafran T, Neloska M. Kompressionstherapie als wichtiges Element bei der Behandlung des diabetischen Fußsyndroms – eine lokale klinische Beobachtung. Orthopädie Technik, 2021; 72 (11): 54–57
- Dynamische Hüftabduktions-Lagerungsorthese zur Behandlung pathologisch veränderter Hüften bei neuromuskulären Erkrankungen in der Kinderorthopädie — 5. Juni 2025
- Ein neuronal gesteuertes Exoskelett in der Therapie von Patientinnen und Patienten mit Querschnittlähmung — 5. Juni 2025
- Digitale Wunddokumentation: Warum Papier keine Option mehr ist — 5. Juni 2025
- Schraeder D T. Gibt es eine pedobarographisch meßbare Asymmetrie im Seitenvergleich bei Patienten mit einem einseitigen Malum perforans bei diabetischer Ostearthropathie und wird diese durch die orthopädische Therapie beeinflußt? Dissertation, Universität Münster (Westfalen), 2000
- O’Sulivan SB, Schmitz TJ, Fulk GD. Physical Rehabilitation. 6th ed. Philadelphia: F. A. Davis Company, 2013
- Ehrmann D, Siebert H, Spengler N, Jahn M, Niehbur D, Kulzer B et al. Diabetesadaptierte Schuhversorgung: Erfassung der Patientenzufriedenheit zur Charakterisierung des patientenrelevanten Nutzens. https://fis.uni-bamberg.de/bitstream/uniba/41456/1/ehrmann_schuhse_A3b.pdf (Zugriff am 29.09.2021)
- Chantelau E (Hrsg.). Diabetische Füße und ihre Schuhversorgung. 2. Aufl. Berlin, New York: de Gruyter, 2010
- Schafran T, Schraeder D T, Schramm B, Kullmer G. Postoperative Versorgung des Charcot-Fußes mittels Unterschenkelorthese-aktueller Stand der Versorgung und Perspektiven der additiven Fertigung. In: OTWorld.connect 2020: Internationale Leitmesse und virtueller Weltkongress für Prothetik, Orthetik, Orthopädieschuhtechnik, Kompressionstherapie und Technische Rehabilitation, ePoster, 2020
- Hochlenert D, Engels G, Morbach S. Das diabetische Fußsyndrom – Über die Entität zur Therapie. Berlin, Heidelberg: Springer, 2014
- Baumgartner R, Stinus H. Die orthopädietechnische Versorgung des Fußes. 2., neubearb. und erw. Aufl. Stuttgart: Thieme, 1995
- Morbach S. Diagnostik, Behandlung und Prävention des diabetischen Fußsyndroms. Heidenheim: Hartmann, 2000
- Cardoso LV, Godoy JMP, Godoy MFG, Czorny RCN. Compression therapy: Unna boot applied to venous injuries: an integrative review of the literature. Rev Esc Enferm USP, 2018; 52: e03394. doi: http://dx.doi.org/10.1590/S1980-220X2017047503394
- Partsch H. Applying Unna boot bandages with high pressure: Fischer bandages. Wounds International, 2019; 10 (3): 28–32
- Deutsche Gesellschaft für Phlebologie e. V. (DGP). S2k-Leitlinie „Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK)“ (AWMF-Leitlinienregister Nr. 037–005). Stand: 31.12.2018, gültig bis 31.12.2023. https://www.awmf.org/uploads/tx_szleitlinien/037–005l_S3k_Medizinische-Kompressionstherapie-MKSPKV_2019-05.pdf (Zugriff am 29.09.2021)
- Stücker M. Kompression und periphere arterielle Verschlusskrankheit. https://www.der-niedergelassene-arzt.de/medizin/kategorie/gefaessmedizin‑1/kompression-und-periphere-arterielle-verschlusskrankheit (Zugriff am 23.09.2021)
- Cardoso LV, Godoy JMP, Godoy MFG, Czorny RCN. Compression therapy: Unna boot applied to venous injuries: an integrative review of the literature. Rev Esc Enferm USP, 2018; 52: e03394. doi: http://dx.doi.org/10.1590/S1980-220X2017047503394