Einleitung
Die Anzahl an Nutzern von Gehstützen oder Rollatoren steigt stetig. In den USA sind bereits weit über eine halbe Million Menschen dauerhaft auf Gehstützen angewiesen, meist aufgrund muskuloskelettaler oder neurologischer Erkrankungen 1 2. Dies ist auch deshalb ungünstig, da bei älteren Menschen Mobilität einen Eckpfeiler des sogenannten „gesunden“ Alterns darstellt und eine Einschränkung der Mobilität häufig auch mit einer Verschlechterung des Gesundheitszustandes insgesamt einhergeht 3.
Andererseits reduziert die Nutzung von Gehstützen z. B. bei Menschen mit fortgeschrittener Kniearthrose signifikant Schmerzen, verbessert die Gehfähigkeit und den allgemeinen Gesundheitszustand 4. Deshalb können Gehstützen zumindest unter bestimmten Bedingungen als Alternative z. B. zu Schmerzmitteln angesehen werden. Während in den Vereinigten Staaten überwiegend Achselgehstützen benutzt werden, sind konventionelle Unterarmgehstützen in Europa die Regel. Vorteile der Unterarmgehstützen sind die fehlende Druckbelastung im Bereich der Axilla und der Oberarminnenseite, auf der wichtige Nerven- und Gefäßbündel verlaufen 5. Zudem sind Unterarmgehstützen leichter als Achselgehstützen 6. Allerdings kommt es bei Unterarmstützen zu einer Belastung der Hände und der Unterarme. Deshalb wurden anatomische Handgriffe entwickelt, um die Kontaktfläche mit der Hand zu vergrößern und die Belastung der Hand damit besser zu verteilen 7. Diese Handgriffe sind gespiegelt, das heißt, eine linke und eine rechte Seite sind notwendig, was zu Lasten der Funktionalität für den Patienten geht und die Produktionskosten erhöht. Nichtsdestotrotz haben sich aufgrund des erhöhten Komforts ergonomische Griffe am Markt durchgesetzt und werden von den Patienten bevorzugt.
Das Gehen an Gehstützen benötigt doppelt so viel Energie wie normales Gehen 8 9. Besonders bei Patienten mit asymmetrischem Gehmuster führt dies zu Überlastungen der oberen Extremität 10. Neben den Händen treten diese typischerweise am Unterarm auf, denn immerhin ein Drittel der Kraft beim Gehen an Unterarmstützen wird vom Unterarm absorbiert 11 12. Aufgrund des dünnen Weichteilmantels im Bereich der Elle (ähnlich wie beim Schienbein) ist diese schlecht gegen Druck und Scherkräfte geschützt. Immer wieder treten deshalb Nervenschädigungen am Handgelenk 13 und am Unterarm 14 auf. In eigenen Untersuchungen konnten die Verfasser zeigen, dass die mechanische Hauptbelastung in der Tat im Bereich der Elle 15 verläuft.
In dieser Übersichtsarbeit werden biomechanische Prinzipien und die damit verbundenen Komplikationen beim Gehen an Gehstützen beschrieben und mögliche Lösungen für diese Probleme aufgezeigt.
Biomechanische Aspekte
Biomechanische Faktoren spielen für das Verständnis von Gehstützen eine wichtige Rolle und sind die Basis für die Entwicklung neuer Gehstützen. Sowohl energetische Aspekte als auch die biomechanische Kraftübertragung müssen hierbei berücksichtigt werden. Weniger Energieverlust durch das Gehen an Gehstützen führt zu weniger Muskelschwäche und damit zu einer besseren Mobilität und Zufriedenheit der Patienten und kann eventuell sogar die Notwendigkeit für Gehstützen reduzieren. Dies ist insbesondere wichtig bei besonders fragilen Menschen oder bei Patienten mit Gleichgewichtsstörungen oder limitierter Propriozeption, z. B. bei Polyneuropathie.
Das Gehen an Gehstützen kann in einen Drei-Punkte-Gang, den sogenannten durchgeschwungenen Gang, und einen Vier-Punkte-Gang unterteilt werden. Beim Drei-Punkte-Gang werden die Gehstützen simultan aufgesetzt, und der Patient schwingt mit dem Körper nach vorne, um damit z. B. ein verletztes Bein komplett zu entlasten. Beim Vier-Punkte-Gang setzt der Patient die Gehstützen alternierend auf, um beide Beine während des Gehens zu entlasten. Bei Studien mit Gehstützen müssen diese biomechanisch fundamental unterschiedlichen Gangmuster berücksichtigt werden.
Energieverbrauch beim Gehen mit Gehstützen
Fisher und Patterson haben gezeigt, dass bei gesunden Probanden der Drei-Punkte-Gang mit Unterarm- oder Achselgehstützen im Vergleich zum normalen Gehen die doppelte Energie verbraucht 16. In ihrem Übersichtsartikel beschreiben Thys et al. 17 sogar einen bis zu dreifachen Energieverbrauch. Die Autoren merken jedoch an, dass die erhöhte mechanische Belastung nur für ca. die Hälfte der zusätzlichen Energiebelastung verantwortlich ist und dass vielmehr die Energie-Effizienz beim Gehen mit Gehstützen reduziert ist. Das Gehen an Gehstützen ist von einem energetischen Standpunkt aus also suboptimal. Durch ein verbessertes Gehstützen-Design oder bessere Gangtechniken kann diese Effizienz möglichweise verbessert werden. Interessanterweise wurden die Auswirkungen von Gehstützen auf den Energieverbrauch bislang nur bei gesunden Probanden (ohne Erfahrung mit Gehstützen) und nicht bei Patienten untersucht. Zudem ist nicht bekannt, ob es energetische Unterschiede zwischen kurzzeitiger und längerfristiger Nutzung von Gehstützen gibt.
Muskuloskelettale Belastung durch Gehstützen
Das stark veränderte Gangmuster durch die Benutzung von Gehstützen spiegelt sich in verschiedenen biomechanischen Parametern wider. Allgemeine Veränderungen sind eine reduzierte Trittfrequenz mit erhöhter Schrittlänge 18 sowie eine erhöhte Schrittvariabilität 19. Basierend auf Ergebnissen bei Patienten mit instrumentierten Hüftimplantaten konnten Damm et al. 20 zeigen, dass der dauerhafte Einsatz von Gehstützen zu einem Gangmuster führt, das die Belastung der Hüfte reduziert. Sie schlossen aus ihren Ergebnissen, dass direkt nach einer Verletzung ein Drei-Punkte-Gang mit Gehstützen am effektivsten sei. Im Verlauf der Rehabilitation kann mit einem Zwei-Punkte-Gang eine effiziente und ausreichende Entlastung erzielt werden.
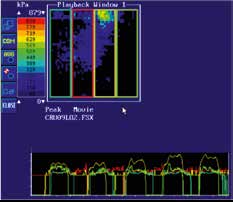
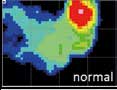
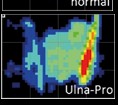
Gehstützen werden in erster Linie eingesetzt, um die Belastung der unteren Extremität zu vermindern. Das bedeutet, dass die obere Extremität im Gegenzug einer erhöhten Belastung ausgesetzt ist. Belastungen, die normalerweise vom Fuß über das Sprunggelenk und die Knie in die Hüfte geleitet werden, werden beim Gehen an Unterarmstützen auf Hände, Unterarm und Schultern umgeleitet. Eine kürzlich durchgeführte In-vivo-Messung bei sechs Patienten mit instrumentierten Schulterprothesen zeigte 1,7‑fach erhöhte Belastungen der Schultern durch axilläre oder Unterarmgehstützen 21. Zwar kann diese Belastung im Bereich der Hände über einen breiteren bzw. anatomischen Griff reduziert werden 22, die Belastung der Schultern kann aber nur durch eine allgemeine Entlastung oder eine Veränderung der Armhaltung modifiziert werden. Diese relativ hohen Belastungen sind bei Patienten mit Gehstützen problematisch und können wie weiter unten beschrieben zum Beispiel eine Tenosynovitis der Bizepssehne 23 oder Nervenschäden an Handgelenk 24 und Unterarm 25 hervorrufen. Bei Unterarmgehstützen wird die vertikale Belastung in erster Linie über den Handgriff aufgefangen, jedoch wie oben erwähnt immerhin zu einem Drittel über die Unterarmschale 26 27. Zudem spielt die Unterarmschale eine wichtige Rolle bei der Stabilisation der Arm-Gehstütze-Einheit. Sämtliche Rotationsbewegungen werden von dieser Verbindung aufgefangen. In einer kürzlich durchgeführten Studie der Verfasser 28 konnte gezeigt werden, dass mit steigender Belastung während der Standphase die Spitzendruckwerte jeweils nach außen-oben in den „ulnaren“ Quadranten verlaufen. Dies impliziert, dass nicht nur Druck, sondern auch horizontale Scherkräfte nach außen auf den Unterarm wirken. Zudem hängt die Kraftübertragung von der Position und der Orientierung der Gehstütze in Bezug auf den Körper ab; insbesondere die Abduktion verstärkt hier den Druck auf den Unterarm (Abb. 1a–c) 29. Sala et al. haben gezeigt, dass das Griffdesign die Belastung auf die Handfläche positiv beeinflusst und Spitzendruckwerte in bestimmten anatomischen Lokalisationen beim Gehen reduziert 30.
Komplikationen beim Gehen mit Gehstützen
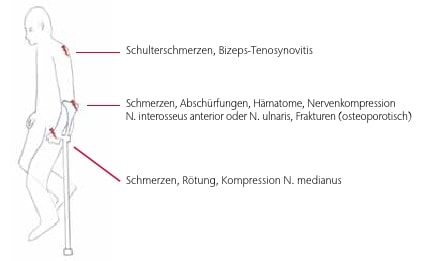
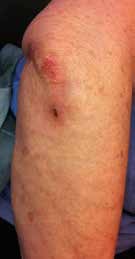
Wie oben aus biomechanischer Sicht erläutert kommt es durch Gehstützen zu einer unphysiologischen Belastung verschiedener anatomischer Strukturen, vor allem im Bereich der oberen Extremität. Beteiligt hieran sind Handgelenke, Muskeln, Sehnen, Haut und Nerven (Abb. 2). Dies ist besonders dann der Fall, wenn ein Bein ganz entlastet werden muss, tritt aber auch auf, wenn Gehstützen nur zu Stabilitätszwecken eingesetzt werden. Das Laufen an Gehstützen kann bereits nach wenigen Tagen zu Schmerzen und wenig später bereits zu Rötungen der Handfläche oder des Unterarms führen (Abb. 3). In der klinischen Erfahrung zeigt sich, dass Patienten mit Unterarmstützen besonders häufig an Schmerzen und Rötungen über der Elle leiden. Auch Hämatome kommen vor; in der Literatur werden sogar Frakturen der Elle durch das Gehen an Unterarmstützen bei Patienten mit Osteoporose beschrieben 31 32. Während die Handflächen durch die Bindegewebsplatte sowie die Thenarund Hypothenarmuskulatur vor Druck geschützt sind, liegt die Knochenhaut der Elle unmittelbar unterhalb der Haut und die Elle verfügt somit über keinen natürlichen Schutz gegen Druckbelastung bzw. gegen Scherkräfte.
Schmerzen können auch durch die Kompression oberflächlicher Nerven wie des N. cutaneus antebrachii posterior (Ast des N. radialis) und medialis (Ast des N. musculocutaneus) entstehen. Am Handgelenk wurden auch Nervenkompressionen in der Guyon-Loge (N. ulnaris) oder im Karpaltunnel beschrieben 33. Am Unterarm wurden Nervenschädigungen des N. interosseus anterior 34 sowie bilaterale Apraxien des N. ulnaris 35 dokumentiert. Tenosynovitiden durch Gehstützen wurden zum Großteil für die lange Bizepssehne beschrieben 36. Dies ist besonders ungünstig bei Patienten mit begleitenden Schulterproblemen wie Arthrose oder Rupturen der Rotatorenmanschette. Bei Achselgehstützen ist die Bizepssehne meist nicht betroffen, aber der N. axillaris kann hier komprimiert werden; eine Schulterarthrose kann das Laufen an Achselstöcken unmöglich machen. Bei Patienten mit Osteoporose wurden durch die Benutzung von Unterarmgehstützen wiederholt Stressfrakturen hervorgerufen 37 38 39. Zu Letzteren ist es auch nach Langzeitbehandlungen mit Bisphosphonaten gekommen 40.
Komplikationen durch Gehstützen werden durch verschiedene Faktoren zusätzlich begünstigt. Hierzu zählen chronische Erkrankungen, Übergewicht 41, Alter, allgemeiner Gesundheitsstatus, Trainingsstatus und schließlich auch das Design bzw. eine falsche Anwendung der Gehstütze 42. Bei älteren Menschen spielen auch Fragilität und Muskelatrophie eine Rolle.
Lösungen
Die beste Möglichkeit, um Komplikationen beim Gehen an Gehstützen zu vermeiden, ist die Verbesserung des Gesamtzustandes des Patienten. Jedoch ist dies bei vielen Menschen aufgrund der Grunderkrankung keine Option. Physiotherapie und Ergotherapie sind dennoch sehr wichtig. Hier können auch inkorrekte Anwendungen der Gehstützen erkannt und korrigiert werden.
Lane und LeBlanc 43 sowie Wu et al. 44 haben gezeigt, dass die fehlerhafte Anwendung von Gehstützen sehr häufig ist, und die Wichtigkeit einer detaillierten Instruktion der Patienten hervorgehoben. Van Hook et al. 45 haben hierzu auch eine Klassifikation über die Indikation von Gehstützen bei der jeweiligen Behinderung erstellt.
Aufgrund der häufigen Symptome am Unterarm ist eine verminderte Druckbelastung hier besonders wünschenswert. Lösungen hierfür können entweder strukturell oder instruktiv sein. Strukturelle Lösungsansätze beinhalten Veränderungen im Bereich des Schaftes, des Griffes oder der Unterarmschale sowie Materialveränderungen.
Ergonomische Griffe reduzieren die Belastung des Handgelenks, verbessern den Komfort und vereinfachen die Kontrolle von Gehstützen 46. Da die Hauptbelastung am Unterarm über dem Ellenknochen liegt 47, helfen Polsterungen der Unterarmschalen-Innenseite, den Druck zu reduzieren bzw. umzuverteilen.
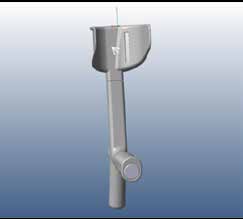
Solche Polsterungen sind kommerziell erhältlich, häufig kreieren die Patienten jedoch eigene Lösungen, z. B. durch selbstgestrickte Polsterungen oder angeklebte Schaumstoffe. Eine neuartige Lösung bietet eine kürzlich entwickelte anatomisch geformte Unterarmschale, durch welche der Druck auf die Elle reduziert und auf umliegendes Weichteilgewebe umverteilt wird (Fa. Rebotec, Quakenbrück, Deutschland, Abb. 4a–d).
Physische Veränderungen können auch den Patienten betreffen. Eine Gewichtsreduktion führt auch zu einer verminderten Belastung der oberen Extremität beim Gehen mit Gehstützen. Die Körperbewegung selbst wird durch Muskelkraft gesteuert; deshalb ist eine gesteigerte Muskelkraft eine Möglichkeit, um energiesparendere Gangmuster sowohl für die untere wie die obere Extremität anzunehmen. Dies kann z. B. durch ein spezifisches Trainingsprogramm erreicht werden. Insgesamt ist die Kombination aus strukturellen, physischen und instruktiven Lösungen am effektivsten, um durch Gehstützen hervorgerufene Komplikationen zu kompensieren.
Zusammenfassung
Durch körperliche Fitness und die richtige Technik können Komplikationen durch Gehstützen vermindert werden. Mechanische Kompressionen treten insbesondere über der Elle auf, die durch einfache geometrische Modifikationen, z. B. im Bereich der Unterarmschale, reduziert werden können.
Für die Autoren:
PD Dr. med. Dr. phil. Thomas Hügle
Schmerzklinik Basel
Hirschgässlein 11–15, CH-4010 Basel
Thomas.Huegle@unibas.ch
Begutachteter Beitrag/reviewed paper
Hügle T, Arnieri A, Mündermann A. Komplikationen beim Gehen an Unterarmgehstützen. Orthopädie Technik, 2016; 67 (1): 36–39
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Kaye HS, Kang T, LaPlante MP. Mobility device use in the United States. Disability Statistics Report. National Institute on Disability and Rehabilitation Research, Report 14. San Francisco: Disability Statistics Center, University of California, 2000. http://files.eric.ed.gov/fulltext/ED444296.pdf (Zugriff am 01.12.2015)
- Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, et al. Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 2013; 380 (9859): 2163–2196
- Brown CJ, Flood KL. Mobility limitation in the older patient: a clinical review. JAMA, 2013; 310 (11): 1168–1177
- Jones A, Silva PG, Silva AC, Colucci M, Tuffanin A, Jardim JR, et al. Impact of cane use on pain, function, general health and energy expenditure during gait in patients with knee osteoarthritis: a randomised controlled trial. Ann Rheum Dis, 2012; 71 (2): 172–179
- Murphy MT, Journeaux SF. Case reports: long thoracic nerve palsy after using a single axillary crutch. Clin Orthop Relat Res, 2006; 447: 267–269
- Borrelli J, Haslach HW, Jr. Experimental characterization of axillary/underarm interface pressure in swing-through crutch walking. J Rehabil Res Dev, 2013; 50 (3): 423–436
- Sala DA, Leva LM, Kummer FJ, Grant AD. Crutch handle design: effect on palmar loads during ambulation. Arch Phys Med Rehabil, 1998; 79 (11): 1473–1476
- Fisher SV, Patterson RP. Energy cost of ambulation with crutches. Arch Phys Med Rehabil, 1981; 62 (6): 250–256
- Thys H, Willems PA, Saels P. Energy cost, mechanical work and muscular efficiency in swing-through gait with elbow crutches. J Biomech 1996; 29 (11): 1473–1482
- Krüger M, Bischof-Leger E. Häufigkeit einer Bizepssehnentenosynovitis bei Gehhilfenverwendung. Eine sonographische Beobachtung [Frequency of biceps tendon tenosynovitis from crutches: a sonographical observation]. Z Rheumatol, 2008; 67 (1): 62, 64–67
- Fisher SV, Patterson RP. Energy cost of ambulation with crutches. Arch Phys Med Rehabil, 1981; 62 (6): 250–256
- Goh JC, Toh SL, Bose K. Biomechanical study on axillary crutches during single-leg swing-through gait. Prosthet Orthot Int, 1986; 10 (2): 89–95
- Ginanneschi F, Filippou G, Milani P, Biasella A, Rossi A. Ulnar nerve compression neuropathy at Guyon’s canal caused by crutch walking: case report with ultrasonographic nerve imaging. Arch Phys Med Rehabil, 2009; 90 (3): 522–524
- Malkan DH. Bilateral ulnar neuropraxia: a complication of elbow crutches. Injury, 1992; 23 (6): 426
- Fischer J, Nuesch C, Gopfert B, Mundermann A, Valderrabano V, Hugle T. Forearm pressure distribution during ambulation with elbow crutches: a cross-sectional study. J Neuroeng Rehabil, 2014; 11 (1): 61
- Fisher SV, Patterson RP. Energy cost of ambulation with crutches. Arch Phys Med Rehabil, 1981; 62 (6): 250–256
- Thys H, Willems PA, Saels P. Energy cost, mechanical work and muscular efficiency in swing-through gait with elbow crutches. J Biomech 1996; 29 (11): 1473–1482
- Sonntag D, Uhlenbrock D, Bardeleben A, Kading M, Hesse S. Gait with and without forearm crutches in patients with total hip arthroplasty. Int J Rehabil Res, 2000; 23 (3): 233–243
- Härdi I, Bridenbaugh SA, Gschwind YJ, Kressig RW. The effect of three different types of walking aids on spatio-temporal gait parameters in community-dwelling older adults. Aging Clin Exp Res, 2014; 26 (2): 221–228
- Damm P, Schwachmeyer V, Dymke J, Bender A, Bergmann G. In vivo hip joint loads during three methods of walking with forearm crutches. Clin Biomech, 2013; 28 (5): 530–535
- Westerhoff P, Graichen F, Bender A, Halder A, Beier A, Rohlmann A, et al. In vivo measurement of shoulder joint loads during walking with crutches. Clin Biomech, 2012; 27 (7): 711–718
- Sala DA, Leva LM, Kummer FJ, Grant AD. Crutch handle design: effect on palmar loads during ambulation. Arch Phys Med Rehabil, 1998; 79 (11): 1473–1476
- Krüger M, Bischof-Leger E. Häufigkeit einer Bizepssehnentenosynovitis bei Gehhilfenverwendung. Eine sonographische Beobachtung [Frequency of biceps tendon tenosynovitis from crutches: a sonographical observation]. Z Rheumatol, 2008; 67 (1): 62, 64–67
- Ginanneschi F, Filippou G, Milani P, Biasella A, Rossi A. Ulnar nerve compression neuropathy at Guyon’s canal caused by crutch walking: case report with ultrasonographic nerve imaging. Arch Phys Med Rehabil, 2009; 90 (3): 522–524
- Malkan DH. Bilateral ulnar neuropraxia: a complication of elbow crutches. Injury, 1992; 23 (6): 426
- Fisher SV, Patterson RP. Energy cost of ambulation with crutches. Arch Phys Med Rehabil, 1981; 62 (6): 250–256
- Goh JC, Toh SL, Bose K. Biomechanical study on axillary crutches during single-leg swing-through gait. Prosthet Orthot Int, 1986; 10 (2): 89–95
- Fischer J, Nuesch C, Gopfert B, Mundermann A, Valderrabano V, Hugle T. Forearm pressure distribution during ambulation with elbow crutches: a cross-sectional study. J Neuroeng Rehabil, 2014; 11 (1): 61
- Fischer J, Nuesch C, Gopfert B, Mundermann A, Valderrabano V, Hugle T. Forearm pressure distribution during ambulation with elbow crutches: a cross-sectional study. J Neuroeng Rehabil, 2014; 11 (1): 61
- Sala DA, Leva LM, Kummer FJ, Grant AD. Crutch handle design: effect on palmar loads during ambulation. Arch Phys Med Rehabil, 1998; 79 (11): 1473–1476
- Venkatanarasimha N, Kamath S, Kambouroglou G, Ostlere SJ. Proximal ulna stress fracture and stress reaction of the proximal radius associated with the use of crutches: a case report and literature review. J Orthop Traumatol, 2009; 10 (3): 155–157
- McGoldrick F, O’Brien TM. Bilateral stress fractures of the ulna. Injury, 1988; 19 (5): 360–361
- Ginanneschi F, Filippou G, Milani P, Biasella A, Rossi A. Ulnar nerve compression neuropathy at Guyon’s canal caused by crutch walking: case report with ultrasonographic nerve imaging. Arch Phys Med Rehabil, 2009; 90 (3): 522–524
- Wu F, Ismaeel A, Siddiqi R. Anterior interosseous nerve palsy following the use of elbow crutches. N Am J Med Sci, 2011; 3 (6): 296–298
- Malkan DH. Bilateral ulnar neuropraxia: a complication of elbow crutches. Injury, 1992; 23 (6): 426
- Krüger M, Bischof-Leger E. Häufigkeit einer Bizepssehnentenosynovitis bei Gehhilfenverwendung. Eine sonographische Beobachtung [Frequency of biceps tendon tenosynovitis from crutches: a sonographical observation]. Z Rheumatol, 2008; 67 (1): 62, 64–67
- Venkatanarasimha N, Kamath S, Kambouroglou G, Ostlere SJ. Proximal ulna stress fracture and stress reaction of the proximal radius associated with the use of crutches: a case report and literature review. J Orthop Traumatol, 2009; 10 (3): 155–157
- McGoldrick F, O’Brien TM. Bilateral stress fractures of the ulna. Injury, 1988; 19 (5): 360–361
- Garcia Suarez G, Garcia Garcia J, Perez Carro L. Stress fracture of the ulna associated with crutch use. J Orthop Trauma, 2001; 15 (7): 524–525
- Grace CS, Kelvin KW, Wei CT, Yeow TB. Stress fracture of the ulna associated with bisphosphonate therapy and use of walking aid. Osteoporos Int, 2014; 25 (8): 2151–2154
- Garcia Suarez G, Garcia Garcia J, Perez Carro L. Stress fracture of the ulna associated with crutch use. J Orthop Trauma, 2001; 15 (7): 524–525
- Wu F, Ismaeel A, Siddiqi R. Anterior interosseous nerve palsy following the use of elbow crutches. N Am J Med Sci, 2011; 3 (6): 296–298
- Lane PL, LeBlanc R. Crutch walking. Orthop Nurs, 1990; 9 (5): 31–38
- Wu F, Ismaeel A, Siddiqi R. Anterior interosseous nerve palsy following the use of elbow crutches. N Am J Med Sci, 2011; 3 (6): 296–298
- Van Hook FW, Demonbreun D, Weiss BD. Ambulatory devices for chronic gait disorders in the elderly. Am Fam Physician, 2003; 67 (8): 1717–1724
- Sala DA, Leva LM, Kummer FJ, Grant AD. Crutch handle design: effect on palmar loads during ambulation. Arch Phys Med Rehabil, 1998; 79 (11): 1473–1476
- Fischer J, Nuesch C, Gopfert B, Mundermann A, Valderrabano V, Hugle T. Forearm pressure distribution during ambulation with elbow crutches: a cross-sectional study. J Neuroeng Rehabil, 2014; 11 (1): 61