Einleitung
Vor 15 Jahren kam mit dem Lokomat der erste klinische Gangroboter in die Patientenversorgung. Er ist nur stationär einsetzbar; Patienten müssen auf einem Laufband gehen und werden dabei zu 30 bis 100 % von ihrem Körpergewicht entlastet. Über 500 Exemplare sind auf der Welt in Kliniken installiert und werden für die Therapie genutzt. Schon diese erste Gangorthese ist mit einer Vielzahl elektronischer Steuerelemente ausgestattet, Sensoren messen aus Sicherheitsgründen Kräfte und Bewegungen. Daher konnten neben den initial behandelten Querschnittpatienten auch recht bald Adaptationen für das Training mit Hemiparesepatienten wie z. B. nach Schlaganfall 1 eingeführt werden.
Mit der Entwicklung besserer Batterietechnik, leistungsstarker kleinerer Regeleinheiten und Antriebsmotoren sowie filigranerer Trägerstrukturen lernten auch die Exoskelette das Gehen. 2013 standen mit Ekso Bionics, HAL und ReWalk bereits drei zertifizierte mobile Gangorthesen auf dem Markt zur Verfügung. Diese Zahl wird rasch weiter wachsen, mit Rex und Indego dürfte die Zahl der „Geschwister“ bis Ende 2015 bereits auf fünf angewachsen sein.
Ein erster Vergleich zwischen den ersten drei Robotern wurde in dieser Zeitschrift bereits publiziert 2. Dabei zeigten sich unterschiedliche Vorteile und Einsatzbereiche. Eines der wesentlichen Entscheidungskriterien besteht in der Benutzbarkeit für den therapeutischen Einsatz in Kliniken im Gegensatz zur stabilen Versorgung eines einzelnen Patienten. Im klinischen Alltag spielt hierbei die Therapeutenzeit eine wesentliche Rolle, weshalb sich die Klinik der Verfasser bei der Anschaffung eines Exoskeletts für den Ekso Bionics entschied, der beim Wechsel zwischen verschiedenen Patienten die kürzesten Rüstzeiten für die Anpassung an die Körpergrößen und ‑gegebenheiten in Anspruch nimmt.
In der Öffentlichkeit bewirkt die Vorstellung, dass querschnittgelähmte Patienten mit Hilfe der Technik wieder gehfähig werden, großes Interesse und Begeisterung. Es muss deshalb zwischen prothetischer und therapeutischer Verwendung unterschieden werden. Eine dauerhafte Versorgung einzelner Patienten ist nach den bisherigen Erfahrungen allerdings nur im Sonderfall indiziert. Lokomotion mit Hilfe von Gangrobotern ist selbst bei eingespielten Nutzern der Rollstuhlmobilität meist unterlegen, und durch die Notwendigkeit, mit Unterarmgehstützen die Balance zu halten, in der Alltagstauglichkeit eingeschränkt. Beim Ekso kommt die Notwendigkeit einer eingewiesenen Begleitperson als limitierender Faktor hinzu. Im Folgenden werden aber einige deutlich werdende positive Effekte der therapeutischen Nutzung beschrieben. Daraus können sich Situationen ergeben, in denen die „lebenslange“ Nutzung der Exoroboter durchaus therapeutisch indiziert ist. Es gibt bereits erste Patienten, bei denen dieser Effekt so überzeugend war, dass ihnen für die Langzeitanwendung vom Gericht im Haftpflichtfall ein Gerät als Teil der Entschädigungsleistung zugesprochen wurde.
Einsatzmöglichkeiten
Nach zwei Jahren Einsatz am Patienten ist ein erstes Resümee erlaubt. In den ersten Monaten wurden fast ausschließlich Paraparese-Patienten, später auch Tetraparetiker getestet. Mit Einführung der Adaptivregelung wurde das Training für Hemiparesen nach ischämischem oder hämorrhagischem Schlaganfall, Schädel-Hirn-Trauma oder anderen Läsionen interessant. Erste Beobachtungen für neue Einsatzbereiche ergeben sich auch bei Patienten mit Ataxie. Häufig nachgefragt wird ein Exoskelett inzwischen von Patienten mit neuromuskulären Erkrankungen oder schweren Polyradikulitiden. Hier dürfte der Vorteil des mobilen Exoskeletts gegenüber anderen Gangtrainingsrobotern (stationären wie dem Lokomat oder gar End-Effektor-Geräten wie GT‑1 oder G‑EO Trainer) noch herauszuarbeiten sein. Derzeit gibt es noch keine Ergebnisse randomisierter kontrollierter Studien zum Einsatz der mobilen Exoskelette, jedoch eine Reihe erster Erfahrungen.
Paraparesen
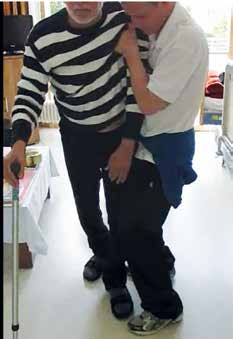
Wesentlicher Vorteil der Gangroboter ist eine erhebliche Entlastung der anstrengenden Sicherungs- und Fazilitierungsarbeit der Therapeuten. Gleichzeitig wird eine hohe Repetitionszahl der Übungsbewegung für den Patienten erreicht. Die individuelle Parametereinstellung ermöglicht, das Training gezielter an die Fähigkeiten des Patienten anzupassen. Schrittweite und Gehgeschwindigkeit können kontinuierlich im Gehen verändert werden. Wenn in der frühen Phase die eigene Gleichgewichtskontrolle noch sehr eingeschränkt ist, muss der erste Übungsabschnitt mit dem Gehrahmen beginnen und der Therapeut an den Handgriffen im Rücken noch kräftigen Halteeinsatz leisten. Auch die Dauer des Gehtrainings, d. h. vor allem die Zahl der möglichen Schritte, ist zu Beginn durch die individuelle Leistungsgrenze des Patienten reduziert und wird im Gehen durch den Therapeuten eingeschätzt. Auch erfahrene Therapeuten benötigen deshalb bei den ersten Gehversuchen eine Hilfsperson, die ihnen bei Problemen eine Sicherung des Patienten erlaubt. Diese Situationen sind in der Praxis allerdings nur sehr selten eingetreten.
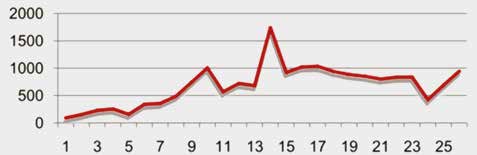
Während die stationären Gangroboter durch den Einsatz von Virtual Reality den motivationalen Charakter der Gehbewegungen verstärken, ist bereits das „reguläre“ Gehen im Ekso hochmotivierend, da es reales Gehen mit Fortbewegung über die Station darstellt. In der Klinik der Verfasser wird in der Regel ein Training dreimal pro Woche über mehrere Wochen durchgeführt. Dabei zeigt sich bei allen Patienten innerhalb von einer bis zwei Wochen eine Steigerung der Gangstrecke als unmittelbarer Trainingseffekt. Die Tagesleistungen des Patienten, die durch den Roboter kontinuierlich aufgezeichnet werden, weisen im Wochenverlauf allerdings Schwankungen im Training auf, da Einschränkungen durch Infekte o. Ä. unmittelbar bemerkt werden (Abb. 1).
Zielsetzungen
Bezüglich der Effektivität muss man unterscheiden zwischen dem Training bei Querschnittpatienten mit erhaltener motorischer Restfunktion, bei denen eine Chance auf Wiedererlangen der Gehfunktion besteht, und Patienten mit vollständiger Lähmung nach Ablauf des ersten Jahres nach Schädigung. Wenn eine Erholung nicht zu erwarten ist, besteht die Gefahr, dass die Patienten trotz Aufklärung zu viel Hoffnung in das Gangtraining setzen. Ob hier noch in Kombination mit transkutaner oder epiduraler Elektrostimulation 3 zukünftig ein Zusatznutzen zu erzielen sein wird, muss die weitere Forschung zeigen.
Auf jeden Fall lassen sich bei beiden Querschnittgruppen wertvolle Sekundäreffekte erzielen. An erster Stelle ist der hohe motivationale Faktor zu nennen, wenn Patienten sich ohne Rollstuhl wieder „auf Augenhöhe“ bewegen können. Dies strahlt auf zahlreiche andere Funktionen aus. Dabei werden nicht nur die Beine bewegt und trainiert, auch Rumpfmuskeln und Gleichgewichtsreaktionen sind stark gefordert. Dabei werden auch entsprechende Muskelketten aktiviert.
Die aufrechte Körperhaltung wird ebenfalls automatisch gefördert, und der Entwicklung von Kontrakturen wird vorgebeugt. Während Spastikreduktion und Kontrakturprophylaxe der Beine auch durch Training am angetriebenen Sitzfahrrad stattfinden können, ermöglicht das Robotertraining eine sehr viel stärkere Beeinflussung aller wesentlichen Muskeln. Hierdurch werden auch Herz und Kreislauf trainiert. Dies wird deutlich während der ersten Gangeinheiten, in denen die Patienten recht früh erschöpft sind. Rasch steigert sich aber die körperliche Belastbarkeit (siehe Abb. 1).
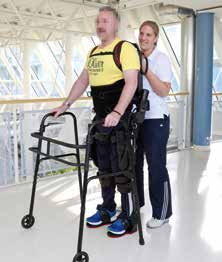
Nach wenigen Therapieeinheiten kann meist vom First-Step-Modus, in dem der Roboter die Bewegung komplett steuert, in den Pro-Step-Modus gewechselt werden. Hierbei initiiert der Patient den jeweiligen Schritt selbst durch eine leichte Gewichtsverlagerung, die von den Sensoren detektiert wird. Dadurch wird ein selbstgesteuertes Gehen über längere Strecken möglich. Gleichzeitig erwirbt der Patient eine bessere Wahrnehmung seiner Gleichgewichtsfunktion, welche sich auch durch Verbesserungen beim freien Sitz auf der Bettkante beobachten lässt. Ein Schema der Behandlung ist in Abbildung 2 dargestellt.
Eine physiologische Bewegung der großen Gelenke bewirkt eine Minderung spastikassoziierter Probleme wie einschießender schmerzhafter Spasmen. Daneben spielen zentrale neuropathische Schmerzen, die mit einigen Monaten Latenz nach einer Läsion im zentralen Nervensystem auftreten, für manche Patienten nach Rückenmarksverletzung eine ungünstige Rolle, da sie nur schwer medikamentös zu kontrollieren sind. Einzelbeobachtungen durch die Verfasser, aber auch in anderen Kliniken deuten an, dass das Gangtraining im mobilen Gangroboter hier eine sehr stark schmerzlindernde Wirkung haben kann. Dies dürfte durch die Aktivierung von Gelenkspropriozeptoren bewirkt werden, da dieser Effekt nur bei mobilen Gangrobotern beobachtet werden konnte, bei denen der Patient ja das volle Körpergewicht auf den Beinen trägt.
Voraussetzungen
Nicht alle Patienten können mit dem Ekso behandelt werden. Insbesondere Körpermaße (Beckenbreite, Oberschenkel-Längendifferenz), Körpergewicht (maximal 100 kg) und Gelenkfehlstellungen können limitierend sein. In der Klinik der Verfasser hat es sich bewährt, vor einer Robotertherapie eine ausreichende Kreislauffunktion durch mindestens 30 Minuten mögliches Stehen im Stehtisch vorauszusetzen, da bei einem Kollaps eine rasche Auslösung des Patienten schwierig sein kann.
Anwendungsbeobachtung an 10 Patienten
In einer ersten Serie von 10 Patienten, davon 8 Patienten mit thorakaler Läsionshöhe (6 ASIA C, 1 ASIA B, 1 ASIA A) und 2 Patienten mit zervikaler Läsionshöhe (ASIA C) wurden die Effekte anhand verschiedener Faktoren durch einfaches Arzt- und Therapeutenrating beobachtet.
Neben den drei wöchentlichen Therapieeinheiten mit dem Ekso erhielten die Patienten weitere Therapie mit Stütz‑, Kraft- und Beweglichkeitstraining. Die Dauer einer Therapieeinheit betrug 60 Minuten, davon wurde eine maximale Gehzeit von 40 Minuten genutzt.
Entsprechend den Anwendungsbedingungen war eine Begleitung durch einen eingewiesenen Physiotherapeuten, der gleichzeitig auch die Sturzsicherung durch Halten an den Handgriffen der Steuereinheit übernahm, sowie eine Hilfsperson erforderlich. Relevante Probleme, Stürze oder Hautabschürfungen wurden nicht beobachtet. Auch ein Eingreifen der Hilfsperson war nur selten erforderlich. Von Patienten, Therapeuten und betreuenden Ärzten wurden die Auswirkungen des Ekso-Trainings als äußerst positiv bewertet. Eine Zusammenstellung der Ergebnisse zeigt Tabelle 1.
Funktionssteigerung
Bei Patienten mit erhaltener Restfunktion besteht neben den oben erwähnten allgemeinen vegetativen und muskulären Zielen als Hauptziel eine Steigerung der Funktion in den paretischen Beinen. Eindeutige evozierbare Willkürmotorik (z. B. Kniestreckung) konnte bei einigen Patienten insbesondere nach längerem Ekso-Training oft einige Stunden anhaltend beobachtet werden. Bei stark ausgeprägten Paresen dagegen konnte ein Wiedererlangen der Gangfunktion während der uns möglichen Beobachtungsdauer nicht gesehen werden. Eine Steigerung der Muskelkraft konnte durch Fremdrater jedoch mehrfach beobachtet werden. Als Beispiel kann ein Patient dienen, der nach einem zwei Jahre zuvor erlittenen Verkehrsunfall mit LWK-1-Fraktur und einem ASIA-C-Wert eine spürbare Verbesserung der Kraftgrade nach MRC in den durch Ekso trainierten Muskeln erreichte, während die nicht spezifisch angesprochenen distalen Beinmuskeln nicht profitierten (Tab. 2). Auch Patienten mit zervikalen Läsionen können im Ekso trainieren, wenn eine ausreichende Stützkraft im Triceps brachii entwickelt werden kann.
Hemiparesepatienten
Für Patienten mit schweren Hemiparesen nach Schlaganfall und anderen Hirnläsionen wie Schädel-Hirn-Trauma stellt das Wiedererlangen des Gehens durch intensive Rehabilitation ein auch heute noch in harter und langwieriger Arbeit zu erlangendes Ziel dar. Dabei gelingt es nach einer Übersicht von Paolucci 4 auch nach mehreren Monaten in stationärer Rehabilitation bis zu 45 % der Patienten nicht, das freie Gehen zu erlangen. Weitere Patienten bleiben abhängig von Gehhilfen. Auch hier haben die stationären Gangtrainingsgeräte (wie Lokomat, G‑EO oder GT‑1) insbesondere für die Physiotherapeuten eine Entlastung und Verbesserung der Trainingseffizienz durch Erhöhung der Schrittzahlen pro Therapieeinheit ermöglicht.
Nach wie vor bleiben jedoch schwer betroffene Patienten eine erhebliche Herausforderung, insbesondere da der Transfer der Gangbewegungen vom stationären Gangtrainingsgerät zum Gehen im Raum eine erhebliche Hürde darstellt. Sturzsicherheit beim Gehen durch ausreichende Gleichgewichtskontrolle ist dabei wesentlich. Für Patienten mit ausreichender Kooperationsfähigkeit ist daher auch im Ekso ein effizientes Gangtraining möglich. Die neue Software ermöglicht es, im Adaptivmodus die Führungskraft des Roboters im Bein an die Restfunktion bzw. an die erhaltene Funktion im gesunden Bein anzupassen. Der Therapeut muss dabei die Sicherung der Balance übernehmen. Er hat aber nicht die Aufgabe, dem Patienten beim Vorsetzen des Beines durch Schieben oder andere Interventionen zu assistieren. Daher ist zwar verlangsamtes, aber doch flüssiges Gehen möglich. Die Entlastung des Patienten ist oft auch daran zu erkennen, dass er dabei nicht ausschließlich auf das Gehen fixiert ist, sondern noch Blicke in die Umgebung und auch ein Gespräch mit dem Therapeuten möglich sind.
Es liegen auch für diese Patientengruppe noch keine systematischen Untersuchungen vor. Die bisherigen Erfahrungen in der Klinik der Verfasser unterstreichen jedoch auch hier, dass die Gleichgewichtsfunktion durch den Ekso nicht nur im Gehen, sondern auch im Stand gebessert wird. Ein tonusregulierender Effekt sowie eine Besserung von Aufmerksamkeit, Neglect, Ausdauer und Kraft konnten beobachtet werden. Die allgemeine Wirkung von Bewegung mit Stimmungsverbesserung, Stabilisierung vegetativer Funktionen bis hin zur Blasen- und Darmfunktion kommt auch hier zum Tragen. Eine Zusammenstellung des Therapieverlaufs im Ekso zeigt Tabelle 3.
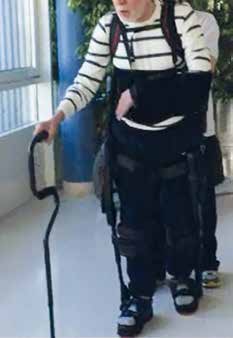
Abbildung 3 zeigt einen Patienten, bei dem erst durch das vorausgehende Gangtraining im Ekso einige Schritte mit massiver physiotherapeutischer Unterstützung möglich wurden. Eine Steigerung von Ganggeschwindigkeit und Gleichgewichtsreaktionen (z. B. anhand der Berg Balance Scale) nach Training mit Ekso lässt sich nachweisen, wenn es über mehrere Monate durchgeführt werden konnte.
Zusammenfassung
Die Entwicklung der mobilen Gangroboter eröffnet neue Möglichkeiten des Gangtrainings für Patienten mit Paraparesen, Tetraparesen und Hemiparesen. Systematische Untersuchungen zum Vergleich der Effektivität zwischen robotergestütztem Training und Therapie mit physiotherapeutischer Führung alleine liegen zwar noch nicht vor. Eine Entlastung der Physiotherapeuten von erheblichem körperlichem Einsatz ist jedoch offensichtlich. Es besteht die Aussicht, dass bei inkomplettem Querschnitt der intensive Einsatz der Gangroboter das Erholungspotenzial bis hin zum freien Gang verbessern kann. Auch bei kompletten Querschnitten kann der Einsatz aufgrund der Verbesserung zahlreicher sekundärer Beschwerden gerechtfertigt werden. Bei Hemiparese-Patienten mit schwerer Gangstörung, die mit normaler Physiotherapie alleine nicht gehfähig werden, besteht die Hoffnung auf eine Verbesserung der Effektivität des Gangtrainings. Randomisierte kontrollierte Studien sind dringend erforderlich, um diese Möglichkeiten einschätzen zu können. Bis zum Vorliegen solcher Studien sind aber auch kontrollierte Anwendungsbeobachtungen eine wichtige Informationsquelle.
Für die Autoren:
Dr. med. Dipl.-Psych. Friedemann Müller Chefarzt
Arzt für Neurologie, Physikalische Therapie und Rehabilitationswesen
Schön Klinik Bad Aibling
Kolbermoorer Str. 72
83043 Bad Aibling
fmueller@schoen-kliniken.de
Begutachteter Beitrag/reviewed paper
Müller F, Schuurmans P, Roth T, Heller S. Gangübungen mit dem Exoskelett Ekso Bionics — Zwei Jahre Erfahrung mit Patienten mit Para‑, Tetra- und Hemiparese. Orthopädie Technik, 2015; 66 (10): 20–25
| 15 min. | Anpassen des Gerätes nach erhobener Erstausmessung (pROM, Ashworth, Körpermaße) Transfer Patient: Stuhl – Ekso Aufstehmodus |
|
| 20 – 40 min. | First-Step-Modus mit Gehrahmen, 100 % Führung | Pro-Step-Modus mit Gehrahmen oder Unterarm-Gehstützen, adaptive Führung |
 |  |  |
| 8 min. |
|
|
| Effekt | Patientenanzahl | Kommentar |
|---|---|---|
| Blasen-Darm-Management | 10/10 | Befragung von Ärzten und Therapeuten |
| Spastikreduktion | 3/10 | bis zu 3 h nach der Therapie |
| Stimmung + Motivation | 10/10 | Stimmung der Patienten |
| Gelenkbeweglichkeit | 5/10 | passiver ROM im Hüftgelenk ➝ dynamischer Gang |
| Gleichgewicht | 7/10 | alleiniger Sitz an Bettkante + Bodenkontakt |
| Kraft/Ausdauer | 10/10 | Gehstrecke vervielfacht |
| Beginn | nach 2 Monaten | ||||
|---|---|---|---|---|---|
| links | rechts | links | rechts | ||
| Hüfte | Flexion | 2 | 4 | 3 | 4 + |
| Extension | 1 | 2 | 1 | 2 | |
| Abduktion | 2 | 3 | 2 | 3 | |
| Adduktion | 3 | 3 | 3 | 3 + | |
| Knie | Flexion | 1 | 2 | 2 | 2 + |
| Extension | 2 | 4 | 3 | 4 + | |
| OSG | Plantarfunktion | 0 | 0 | 0 | 0 |
| Dorsalextension | 0 | 0 | 0 | 0 | |
| Zehen | alle Bewegungen | 0 | 0 | 0 | 0 |
| Patien | Anfang Schritte | Ende Schritte | Minimale Unterstützung | Maximale Unterstützung | Ekso-Einheiten |
|---|---|---|---|---|---|
| AD (SHT) | 410 | 825 | 17 | 80 | 7 |
| AB (SAB) | 853 | 1042 | 71 | 81 | 6 |
| AM (KHblutung) | 873 | 1538 | 76 | 83 | 22 |
| EL (Hemi) | 261 | 800 | 60 | 73 | 14 |
| AL (Hemi) | 300 | 935 | kein adaptiver Modus | 24 | |
| AH‑S (Hemi) | 394 | 1008 | 74 | 83 | 16 |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Husemann B, Müller F, Krewer C, Heller S, Koenig E. Effects of Locomotion Training with Assistance of a Robot-Driven Gait Orthosis in Hemiparetic Patients After Stroke. A Randomized Controlled Pilot Study. Stroke, 2007; 38: 349–354
- Nitschke J, Kuhn D, Fischer K, Röhl K. Vergleich zur klinischen Nutzbarkeit der Exoskelette ReWalk, Ekso und HAL. Orthopädie Technik, 2014; 65 (9): 22–27
- Gerasimenko YP, Lu D, Modaber M, Zdunowski S, Gad P, Sayenko DG, Morikawa E, Haakana P, Ferguson AR, Roy RR, Edgerton VR. Noninvas ive Reactivation of Motor Descending Control after Paralysis. J Neurotrauma, 2015. Epub ahead of print. doi: 10.1089/neu.2015.4008 (Zugriff am 15.8.2015)
- Paolucci S, Bragoni M, Coiro P, De Angelis D, Fusco FR, Morelli D, Venturiero V, Pratesi L. Quantification of the Probability of Reaching Mobility Independence at Discharge from a Rehabilitation Hospital in Nonwalking Early Ischemic Stroke Patients: A Multivariate Study. Cerebrovasc Dis, 2008; 26: 16–22