Einleitung
Die Schätzungen zur weltweiten Inzidenz von Querschnittlähmungen belaufen sich auf 40 bis 80 neue Fälle jährlich pro eine Million Einwohner, basierend auf qualitativ hochwertigen nationalen Studien zur Inzidenz von Querschnittlähmungen aller Ursachen (traumatisch/nichttraumatisch). Das bedeutet, dass jährlich zwischen 250.000 und 500.000 Menschen weltweit eine Querschnittlähmung erleiden 1. Historisch waren bis zu 90 % der Fälle von Querschnittlähmungen traumatischen Ursprungs. Die betroffenen Menschen nichttraumatischer Querschnittlähmungen sind in der Regel älter und leiden an fortschreitenden Erkrankungen. Ein bedeutender Anteil der Unfälle, die zu Querschnittlähmungen führen, ist berufsbedingt – insbesondere in der Baubranche, in der Landwirtschaft und im Bergbau. Die häufigsten äußeren Einwirkungen im Arbeitsumfeld sind Stürze aus der Höhe oder Unfälle, bei denen die Betroffenen von fallenden Gegenständen getroffen oder eingequetscht werden 2.
Der Bedarf an unterstützender Technologie beginnt normalerweise mit dem Eintreten einer Querschnittlähmung und besteht während der gesamten Lebensdauer des Betroffenen. Welche Art der unterstützenden Technologie benötigt wird, hängt ab vom Grad der Querschnittlähmung und den damit verbundenen Beeinträchtigungen, von Umweltfaktoren (z. B. physische Umwelt, Unterstützung, Beziehungen), von personenbezogenen Faktoren (z. B. Alter, Fitness, Lebensweise) und von gegebenenfalls bestehenden sekundären Gesundheitsproblemen. Unterstützende Technologien werden oft gemäß dem Funktionsbedarf gegliedert und schließen deshalb Mobilitätshilfen, Kommunikationsgeräte, Hilfsmittel zur Selbstversorgung, Hilfsmittel bei häuslichen Aktivitäten und Umweltkontrollsysteme ein.
Eine relativ neue unterstützende Technologie ist das robotergestützte Gehtraining mit Hilfe eines Exoskeletts. Die am Markt erhältlichen Exoskelettsysteme etablieren sich zusehends im therapeutischen Behandlungsprozess. Auf der Grundlage intensiver Literaturrecherche und eigener Erfahrungen in der Anwendung einzelner Exoskelettsysteme können die Systeme für verschiedene Einsatzbereiche definiert und ein Entscheidungsalgorithmus zur Testung der Anwendbarkeit von Exoskeletten entwickelt werden.
Das technische Exoskelett
Der Begriff „Exoskelett“ stammt ursprünglich aus der Biologie und wurde vor dem Hintergrund seiner Bedeutung als einer von außen wirksamen stützenden Körperstruktur (etwa bei Insekten) in die Medizin übertragen 3. Das Exoskelett in der Rehabilitation lässt sich auf das Prinzip nichtmotorisierter Orthesen zurückführen, die eine äußere Stützfunktion in Form von Schienen gewährleisten 4. Unter einem „technischen Exoskelett“ versteht man einen anziehbaren und sich außerhalb des Körpers befindlichen batteriegestützten und motorbetriebenen bionischen (Geh-)Roboter zur Führung und Unterstützung der Extremitäten und/oder der Rumpffunktion. Ziel der Verwendung dieser Systeme ist sowohl eine Unterstützung vorhandener normaler Körperfunktionen unter präventiven Gesichtspunkten als auch die Wiedererlangung verlorengegangener Funktionen im Rahmen rehabilitativer Prozesse.
Primär wurden technische Exoskelette für den militärischen Bereich entwickelt, um Soldaten zu befähigen, schwere Lasten über lange Strecken und in unwegsamem Gelände zu transportieren. Der Einsatz dieser unterstützenden Geräte und damit die Gewinnung von Erfahrungen zur Bewertung ihres Nutzens befinden sich in diesem Zusammenhang erst in einem sehr frühen Stadium der wissenschaftlichen Forschung. Somit ist auch die Aussagekraft für die Anwendung dieser Systeme im Bereich der Rehabilitation oder zum Ausgleich von Fähigkeitsstörungen (Behinderungsausgleich) noch limitiert.
Das Exoskelett in der Rehabilitation neurologischer Gangstörungen
Die therapeutische Behandlung von Menschen mit komplexen Verletzungsbildern im muskuloskelettalen und neurotraumalogischen Bereich unterliegt seit Jahren einem stetigen, bisweilen dynamischen Prozess einer vermehrten Integration gerätegestützter und computergesteuerter Systeme 5. Die Integration dieser Systeme in den rehabilitativen Bereich erlaubt es, eine therapeutische Intervention kontinuierlich und kontrolliert durchzuführen. Das erleichtert die Arbeit mit dem Patienten und ermöglicht es dem Anwender mit jeweils voreingestellten und damit vergleichbaren Parametern, eine mehr oder weniger objektivierbare weiterführende Auswertung zu generieren. Das gilt nicht zuletzt für die Unterstützung des Gehens bei Patienten mit erworbenen neurologischen Gangstörungen. Dafür haben sich mittlerweile verschiedene Exoskelettsysteme etabliert. Vor diesem Hintergrund ergibt sich die Fragestellung, wann man welches System als das am besten geeignete einsetzt, um bestmögliche Therapieergebnisse mit dem Patienten zu erzielen.
Die aktuell auf dem Markt befindlichen Systeme, die im rehabilitativen bzw. im therapeutischen Bereich zur Anwendung kommen, werden primär als dynamische Gehtrainingsgeräte verwendet. Sie ermöglichen es Patienten mit einer Schwächung oder Lähmung der unteren Extremität, auf ebenen Flächen zu stehen und zu gehen. Diese Geräte unterscheiden sich insbesondere durch die folgenden Aspekte:
- die Art der Ansteuerung der Motoren,
- ihren Einsatzbereich („Groundwalking“ vs. Laufband),
- die möglichen Einstellparameter,
- den generierten Bewegungsablauf,
- die Aufbaumaße sowie
- den Nutzungszeitraum.
Um eine indikationsspezifische und damit gefahrlose und zielführende Anwendung eines Exoskelettsystems umsetzen zu können, ist die Erhebung und Abklärung verschiedener Parameter notwendig. Dies sind zum einen die gerätebasierten Fähigkeiten der verschiedenen Systeme, zum anderen die anamnetischen Faktoren wie direkt verletzungsbedingte Folgesymptomatiken und allgemein körperorientierte Einflussgrößen.
Exoskelettsysteme auf dem Markt
Die am Markt erhältlichen und zugelassenen Exoskelettsysteme etablieren sich zunehmend im therapeutischen Behandlungsprozess. Allerdings ist nur über die Kenntnis der patientenbezogenen Befunddaten und der technischen Parameter der Systeme eine schlüssige und lückenlose Indikationsstellung für eine sinnvolle Therapie zu erreichen. Im eigenen klinischen Setting (akut, rehabilitativ, ambulant) wurden folgende Exoskelettsysteme angewendet und getestet:
Ekso, Fa. Bionics, vormals Fa. Berkley (USA)
- System bisher nur zur Anwendung in der Therapie zugelassen, CE- und FDA-Zulassung
- Groundwalking
- Ansteuerung über Bewegungssensoren, die durch seitliche Gewichtsverlagerung aktiviert werden
- Begleitperson immer erforderlich
- mögliche Körpergröße: 158–188 cm
- maximales Körpergewicht: 100 kg
- maximale Hüftbreite: 45,7 cm
- Femurlänge: 51–61 cm
- Eigengewicht: 23,5/23,9 kg
- Treppensteigen nicht möglich
- Betriebsdauer: 4–6 Stunden
Indego, Fa. Parker Hannifin (USA)
- System zur Anwendung in der Therapie zugelassen, CE- und FDA-Zulassung
- Groundwalking
- Ansteuerung über Bewegungssensoren in Knie- und Hüftgelenken, die durch die Schritteinleitung aktiviert werden
- Begleitperson immer erforderlich
- mögliche Körpergröße: 155–195 cm, 3 Systemgrößen (klein, mittel, groß)
- maximales Körpergewicht: 113 kg
- maximale Hüftbreite: 42,2 cm
- Femurlänge: 35–47 cm
- Eigengewicht: 12 kg
- Treppensteigen nicht möglich
- Betriebsdauer: 3–4 Stunden aktive Gangzeit, bis zu 8 Stunden bei normalem täglichem Gebrauch
HAL (Hybrid Assistive Limb) – Lower Limb Model, Fa. Cyberdyne (Japan)
- System zur Anwendung in der Therapie zugelassen, CE-Zulassung
- laufbandgebundenes Therapiegerät zur Durchführung von Gehübungen
- Sicherung des Patienten durch Deckenschienensystem oder Aufhängung im Laufband
- Ansteuerung über Oberflächen-EMG-Ableitung und Bewegungssensoren
- Begleitpersonen immer erforderlich
- mögliche Körpergröße: 150–200 cm, 4 Systemgrößen (S‑Size, M‑Size, L‑Size, XL-Size)
- maximales Körpergewicht: 100 kg
- maximale Hüftbreite: 40 cm
- Femurlänge: 36–48 cm
- Eigengewicht: je nach Ausführung 9–14 kg
- Betriebsdauer: ca. 1 Stunde
ReWalk, Fa. Argo Medical (Israel)
- System zur Anwendung in der Therapie zugelassen, CE- und FDA-Zulassung
- Groundwalking
- Ansteuerung über Bewegungssensoren in Knie- und Hüftgelenken, die durch Gewichtsverlagerung nach vorn aktiviert werden und die Schritte einleiten
- Begleitperson laut Hersteller immer erforderlich
- mögliche Körpergröße: 160–190 cm, 3 Systemgrößen (klein, mittel, groß)
- maximales Körpergewicht: 100 kg
- maximale Hüftbreite: 37 cm
- maximale Femurlänge: 48 cm
- Eigengewicht: 18 kg
- Treppensteigen (theoretisch) möglich
- Betriebsdauer: 3–4 Stunden
Indikationen und Kontraindikationen für eine Exoskeletttherapie
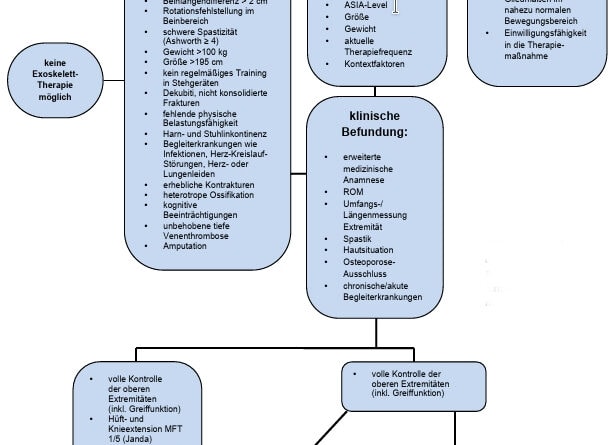
Die Grundlagen zur Einbindung eines Exoskeletts in eine Therapie bilden eine strukturierte initiale Anamnese des Patienten sowie auf der Aktenlage basierende Recherchen. Ergänzend muss regelhaft eine fokussierte klinische Befundung im Sinne einer medizinischen Primäranalyse durchgeführt und diese anschließend bewertet werden.
Für eine Klassifikation und Verlaufsbeschreibung einer Querschnittsymptomatik wird der Grad des Lähmungsausmaßes (der sensiblen, motorischen Funktionen und das neurologische Niveau) in der ASIA-Scale (American Spinal Injury Association Scale) definiert.
A – komplett: Keine sensible oder motorische Funktion ist in den sakralen Segmenten S4/S5 erhalten.
B – inkomplett: Sensible, aber keine motorische Funktion ist unterhalb des neurologischen Niveaus erhalten und dehnt sich bis in die sakralen Segmente S4/S5 aus.
C – inkomplett: Motorische Funktion ist unterhalb des neurologischen Niveaus erhalten, und die Mehrzahl der Kennmuskeln unterhalb des neurologischen Niveaus hat einen Kraftgrad von weniger als 3 (nach Janda).
D – inkomplett: Motorische Funktion ist unterhalb des Schädigungsniveaus erhalten, und die Mehrheit der Kennmuskeln unterhalb des neurologischen Niveaus hat einen Kraftgrad größer oder gleich 3 (nach Janda).
E – normal: Sensible und motorische Funktionen sind normal.
Eine weitere Hilfe zur Festlegung einer Indikation oder Kontraindikation sind die motorischen und sensiblen Funktionstests. Neben der Testung der Beweglichkeit der einzelnen Gelenke (sowohl der unteren als auch der oberen Extremität) wird auch der Muskeltonus mit der Ashworth-Skala untersucht und eingeschätzt. Die Ashworth-Skala misst die Zunahme an Muskelspannung (Muskeltonus) bei passiver Bewegung:
Grad 1 – normaler Muskeltonus
Grad 2 – leichte Tonussteigerung, ruckende Bewegungen bei passiven Bewegungen der Extremität in Beugung und Streckung
Grad 3 – deutliche Tonussteigerung, Extremität kann aber noch einfach durchbewegt werden
Grad 4 – deutlich erhöhter Tonus, passive Bewegung schwierig
Grad 5 – in Beugung und Streckung steife/rigide Extremität
Sowohl die technischen Voraussetzungen der verschiedenen Systeme als auch die körperlichen Voraussetzungen der Patienten bilden – neben allgemeinen Indikationen und Kontraindikationen – die Grundlage zur Entscheidung für oder gegen eine Therapie mit einem Exoskelettsystem.
Indikationen
- Querschnittlähmung sub C7 AIS (ASIA – American Spinal Injury Association – Impairment Scale) A–D
- neurologische Erkrankungen mit muskulärer Schwäche
- Wirbelkörpersegmentsergröße zwischen 160 und 195 cm
- Körpergewicht bis 100 kg
- Hüftweite bis 45 cm
- regelmäßige Nutzung von Stehgeräten
- belastungsstabile Gliedmaßen im nahezu normalen Bewegungsbereich
- Einwilligungsfähigkeit in die Therapiemaßnahme
- Freigabe nach Untersuchung durch einen Arzt
Kontraindikationen
- ernsthafte Begleiterkrankungen: Infektionen, Herz-Kreislauf-Störungen, Herz- oder Lungenleiden, Druckstellen
- schwere Spastizität (Ashworth ≥ 4)
- erhebliche Kontrakturen
- heterotrope Ossifikation
- kognitive Beeinträchtigungen
- Kolostomie
- eingeschränkte Gelenkbeweglichkeit
- Unterschied in den Beinlängen
- unbehobene tiefe Venenthrombose
- Amputation
Entscheidungsalgorithmus
Im Prozess der Einsatzplanung erfolgen weiterhin eine Differenzierung und Betrachtung der Lähmungssituation und des darauf basierenden motorisch-sensiblen Funktionsbildes sowie eine Definition der Zielsetzung der Therapie. Zudem ist abhängig vom möglichen Einsatzbereich eines Exoskelettes eine Differenzierung nach Therapie- bzw. Trainingssystem vorzunehmen. Dazu wurde im Verlauf der Anwendung verschiedener Systeme im klinischen Setting ein Entscheidungsalgorithmus entwickelt (Abb. 1).
Nur in einer Kombination aus der Kenntnis über eine neurologische Gangstörung, dem Wissen über die Kontraindikationen der Anwendung eines Exoskeletts und durch das Verständnis der technischen Parameter des Systems besteht im Ergebnis Klarheit über den möglichen Einsatz und den damit verbundenen Nutzen für den Patienten.
Aktuelle Entwicklungen
Die Exoskelett-Therapie stellt momentan eine hervorragende Ergänzung für die etablierten therapeutischen Verfahren dar – sowohl im Rahmen der Akutbehandlung als auch im Rahmen der lebenslangen Nachsorge. Die Anwendung ist jedoch limitiert durch die jeweiligen Läsionshöhen sowie durch die Größe und das Gewicht der Patienten (Oberschenkellänge etc.), durch das Bewegungsausmaß und die Rotationsstellung im Hüftbereich (Kontrakturen, periartikuläre Ossifikationen/POA), bestehende operative Versorgungen (Hüft-Totalendoprothese) sowie vorbestehende Grunderkrankungen (Osteoporose, Arthrose). Die Exoskelett-Therapie ist daher momentan ausnahmslos als therapeutisches Hilfsmittel zu sehen; ein Exoskelett ist somit derzeit auch keine Alternative zum adaptierten Aktivrollstuhl. Eine intensive weitere Forschung zu diesem Thema ist daher notwendig. Dennoch dient das robotergestützte Gangtraining schon heute als willkommene rehabilitative Unterstützung im Bereich der Gangrehabilitation nach erworbenen neurologischen Gangstörungen.
Neue Untersuchungen beschäftigen sich aktuell mit Fragestellungen zu folgenden Themen:
- Neurodegeneration und Neuorganisation/Plastizität des peripheren und zentralen Nervensystems: Mittels bildgebender Magnetresonanztomographie (MRT) und gestellter Aufgaben konnte eine positive Wirkung durch selbstständige Aktivitäten auf die Regeneration und Reorganisation peripherer und zentraler Strukturen bei Querschnittlähmung/SCI („spinal cord injury“) innerhalb der ersten zwei Jahre nach Schädigung/Trauma nachgewiesen werden 6.
- Erlernen der Funktion und Praktikabilität von Exoskeletten im selbstständigen Einsatz: Untersucht wurde der zeitliche Aufwand für das Erlernen des Umgangs mit einem robotergestützten Gehgerät. Das Ergebnis zeigt, dass tiefer geschädigten und inkompletten Patienten das Erlernen des Umgangs mit einem Exoskelett leichter fällt als komplex geschädigten Patienten 7.
- Anleitung und Betreuung – ambulant oder stationär, alleiniges Hilfsmittel in der Rehabilitation: In einer Literaturrecherche zu robotergestützter Ganganalyse wurden 12 Untersuchungen betrachtet und ausgewertet. Robotergestütztes Gangtraining hat demnach einen positiven Einfluss auf den Patienten, ersetzt aber keine etablierten Therapien in der Behandlung von Querschnittlähmung/SCI („spinal cord injury“) 8.
- Möglicher funktioneller Einsatz im häuslichen Bereich: Die mögliche Wiederaufnahme von Alltagsaktivitäten durch diese Geräte ist zurzeit noch nicht möglich – die etablierten Exoskelettsysteme werden nur für Rehabilitationseinrichtungen unter fachgemäßer Anwendung empfohlen. Das Gerätegewicht, der hohe Energiebedarf, lange An- und Ablegezeiten, die Notwendigkeit des Stützens durch die obere Extremität, Überwachungsanforderungen, ein physiologisches Gangmuster sowie der begrenzte Bewegungsraum schließen eine momentane Nutzung im häuslichen Bereich aus 9.
- Sicherheitsfragen in der Anwendung: Es gibt zurzeit kein Gerät, das einen Sturz oder einen anderen Notfall abfangen bzw. verhindern kann 10.
- Vergleichbare Messinstrumente: Alle bisherigen Untersuchungen haben keine einheitlichen Ein- und Ausschlusskriterien und keine einheitlichen Messinstrumente bzw. Gangregularien.
Fazit
Bei der Anwendung von Exoskelettsystemen in der Rehabilitation ergeben sich nicht nur große positive Effekte auf die sensomotorischen Störungen, sondern auch auf Begleiterkrankungen und Begleitkomplikationen der Grunderkrankungen sowie auf die psychische Gesundheit der Betroffenen. Zum jetzigen Zeitpunkt bildet eine Exoskelett-Therapie in der Rehabilitation neurologischer Gangstörungen eine gute Ergänzung der etablierten therapeutischen Verfahren – sowohl im Rahmen der Akutbehandlung als auch im Rahmen lebenslanger Nachsorge. Für die Anwendung im häuslichen Bereich bieten aktuell zwei Firmen Exoskelette an: die Firma Parker Hannifin (USA) das Indego-System und die Firma Argo Medical (Israel) das ReWalk-System.
Aufgrund der noch hohen Komplexität der Systeme (An- und Ablegen, Eigengewicht, Betriebsdauer, Hilfsmittel zum Gehen, kein Sturzschutz etc.) ist zum momentanen Zeitpunkt eine komplette Wiederaufnahme selbstständiger Alltagsaktivitäten im häuslichen Bereich mit Hilfe eines Exoskeletts allerdings noch nicht möglich. Für die Weiterentwicklung der Systeme in diesem Bereich bedarf es weiterer Erfahrungen, Studien und einer interdisziplinären Zusammenarbeit zwischen Patienten bzw. Anwendern, Ärzten, Entwicklern, Ingenieuren, Therapeuten, IT-Technikern und Angehörigen. Nur ein solches Team ist in der Lage, ein adäquates robotergestütztes Gangsystem für den Hausgebrauch zu konzipieren und zu entwickeln. Dabei steht das Thema Sicherheit im Vordergrund, denn zurzeit gibt es noch keine Geräte, die einen Sturz oder einen Notfall abfangen bzw. verhindern können.
Die Autoren:
René Kleinschmidt, Physiotherapeut
Birgit Freyberg-Hanl, Physiotherapeutin
Dr. Daniel Kuhn, Therapiegesamtleiter
BG Klinikum Bergmannstrost Halle
Merseburger Straße 165
06112 Halle
rene.kleinschmidt@bergmannstrost.de
birgit.freyberg-hanl@bergmannstrost.de
daniel.kuhn@bergmannstrost.de
Begutachteter Beitrag/reviewed paper
Kleinschmidt R, Freyberg-Hanl B, Kuhn D. Exoskelette in der Therapie von Rückenmarkverletzungen. Orthopädie Technik, 2018; 69 (9): 32–37
Produktreferenzen:
- Ekso: https://eksobionics.com/eksohealth/products/
- Indego: http://www.indego.com/indego/en/Indego-Therapy
- HAL: https://www.cyberdyne.jp/english/products/LowerLimb_medical.html
- ReWalk: http://rewalk.com/de/rewalk-rehabilitation/
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- World Health Organization, International Spinal Cord Society. International perspectives on spinal cord injury. World Health Organization, 2013
- World Health Organization, International Spinal Cord Society. International perspectives on spinal cord injury. World Health Organization, 2013
- Yang CJ, Zhang JF, Chen Y, Dong YM, Zhang Y. A review of exoskeleton-type systems and their key technologies. Proceedings of the Institution of Mechanical Engineers, Part C: Journal of Mechanical Engineering Science, 2008; 222 (8): 1599–1612
- Aach M, Meindl RC, Geßmann J, Schildhauer TA, Citak M, Cruciger O. Exoskelette in der Rehabilitation Querschnittgelähmter. Der Unfallchirurg, 2015; 118 (2): 130–137
- Aach M, Meindl RC, Geßmann J, Schildhauer TA, Citak M, Cruciger O. Exoskelette in der Rehabilitation Querschnittgelähmter. Der Unfallchirurg, 2015; 118 (2): 130–137
- Freund P, Weiskopf N, Ward NS, Hutton C, Gall A, Ciccarelli O, Craggs M, Friston K, Thompson AJ. Disability, atrophy and cortical reorganization following spinal cord injury. Brain, 2011; 134 (6), 1610–1622
- Kozlowski A, Bryce T, Dijkers M. Time and effort required by persons with spinal cord injury to learn to use a powered exoskeleton for assisted walking. Topics in spinal cord injury rehabilitation, 2015; 21 (2): 110–121
- Hayes SC, James Wilcox CR, Forbes White HS, Vanicek N. The effects of robot assisted gait training on temporal-spatial characteristics of people with spinal cord injuries: A systematic review. The Journal of Spinal Cord Medicine, 2018. doi: 10.1080/10790268.2018.1426236 [ahead of print]
- Fritz H, Patzer D, Galen SS. Robotic exoskeletons for reengaging in everyday act vities: promises, pitfalls, and opportunities. Disability and Rehabilitation, 2017. doi: 10.1080/09638288.2017.1398786 [ahead of print]
- Fisahn C, Aach M, Jansen O, Moisi M, Mayadev A, Pagarigan KT, et al. The effectiveness and safety of exoskeletons as assistive and rehabilitation devices in the treatment of neurologic gait disorders in patients with spinal cord injury: a systematic review. Global Spine Journal, 2016; 6 (8): 822–841