Einleitung
Die Behandlung von Patienten mit degenerativen Wirbelsäulenerkrankungen und erwachsenen Skoliosepatienten mit chronischen Rückenschmerzen erweist sich in der Praxis als äußerst schwierig. Da die begleitende – in vielen Fällen obligatorische – orthetische Versorgung kompliziert und die Compliance schlecht ist, wird in der Regel eine wirbelsäulenversteifende Operation angestrebt.
Degenerative Veränderungen der Wirbelsäule bei erwachsenen Skoliosepatienten und die damit einhergehenden chronischen Rückenschmerzen werden zunächst therapeutisch behandelt, was in der Regel zu einer erhöhten Lebensqualität der Betroffenen führt. Um eine nachhaltige Verbesserung für Betroffene zu erzielen, ist allerdings häufig eine stationäre Intensivrehabilitation notwendig.
Der Kreuzschmerz bzw. die degenerativen Veränderungen der Wirbelsäule können jedoch auch dann immer noch so stark sein, dass eine Rumpforthese indiziert ist. Technisch und biomechanisch funktionell adaptierte Orthesen scheinen in der Lage zu sein, die Schmerzen zu lindern oder sogar ganz zu beseitigen. Sie unterstützen das Sagittalprofil und tragen zur Optimierung der Körperstatik bei. Sie werden zur Ausübung von bestimmten Tätigkeiten im Alltag oder permanent getragen. Viele Orthesen werden ergänzend zur Therapie eingesetzt. Weitere Gründe für ihren Einsatz können die Vermeidung einer Wirbelsäulenoperation oder deren Undurchführbarkeit aus medizinischen Gründen sein.
Fallbeispiel 1
Symptomatik und Indikation
Im dargestellten Fall handelt es sich um eine siebzigjährige Patientin, die die zur Wirbelsäulenversteifung eingebrachten Implantate nicht vertrug. Sie mussten wieder entfernt werden. Postoperativ stellte sich nach dem Abheilungsprozess wieder die Ursprungssituation ein. Die Diagnose lautete auf degenerative Skoliose und damit einhergehende Kyphose der Lendenwirbelsäule sowie lumbale Spondylolisthesis zwischen L2 und L5.
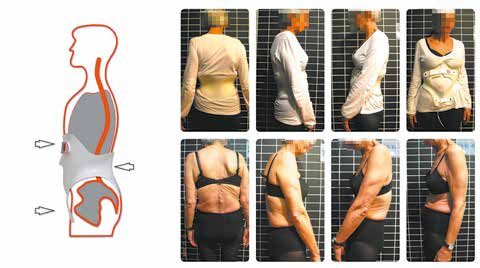
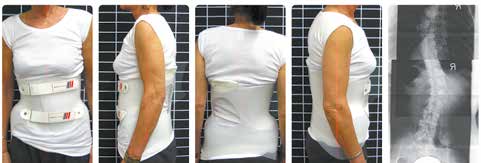
Die Patientin (Abb. 1) litt aufgrund der multiplen degenerativen Veränderungen an starken Schmerzen (NRS 8–9). Selbst die Bewältigung kleinster Alltagssituationen war unmöglich: Sie gab an, dass ihr die Schmerzen das aufrechte Gehen und auch das Autofahren selbst über kurze Strecken unerträglich machten. Da auch mit spezifischen physiotherapeutischen Maßnahmen keine Linderung geschaffen werden konnte, entschied sich die Patientin zu der zunächst erfolglosen Operation der lumbalen Wirbelsäule.
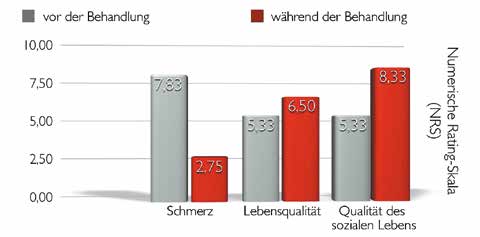
Ohne ein das lumbale Segment stabilisierendes und schmerzreduzierendes Hilfsmittel war eine selbstständige Bewältigung des Alltags unmöglich. Die Patientin bewertete ihre Lebensqualität und ihr gesellschaftliches Leben in dieser Phase auf einer Skala (Abb. 2) von 1 bis 10 mit einer 3.
Anforderung an die Rumpforthese, Design
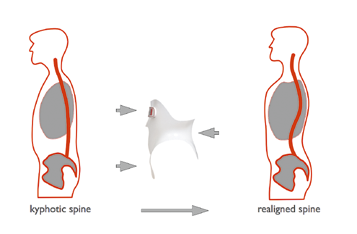
Funktionell musste die Rumpforthese in diesem Fall eine Stabilisierung der Wirbelsäule im betroffenen lumbalen Segment leisten können, um das Abgleiten zu verhindern (die Verengung des Spinalkanals aufhalten bzw. reduzieren). Zugleich musste sie in der Lage sein, den Rumpf in einer schmerzfreien Position zu halten. Des Weiteren waren eine Statikveränderung und eine Normalisierung des Sagittalprofils anzustreben. Die Funktion der thorakolumbosakralen Rumpforthese musste im Stehen, im Liegen und im Sitzen umgesetzt werden. Die Mobilität der umliegenden Bewegungsachsen sollte möglichst uneingeschränkt möglich sein.
Die Patientin wurde mit einem Rumpforthesenmodul sBrace L TLSO versorgt (Abb. 3 u. 4). Das biomechanische Design des Orthesen-Moduls ist vom Hersteller vorgegeben oder kann bei der Bestellung je nach Indikation entsprechend angepasst werden. Die Herstellung der Rumpforthese erfolgte individuell nach den Patientenmaßen, der Schmerzpatientin blieb zusätzlicher Stress durch einen Gipsabdruck erspart.
Die anprobefertige Rumpforthese wurde entsprechend ihrer Indikation am Körper der Patientin angepasst. Randverläufe wurden definiert und Druckzonen entsprechend abgepolstert. Das Rumpforthesen-Modul wurde durch den individuellen Zuschnitt zu einer leichten, steifen TLSO in Rahmenkonstruktion. Die Beweglichkeit der Frontalebene wird durch den Zuschnitt der Orthese definiert und blieb im dargestellten Fall fast uneingeschränkt erhalten.
Ergebnis
Das Sagittalprofil der Patientin konnte signifikant verbessert werden. Damit einhergehend konnten die Schmerzen deutlich reduziert werden (NRS 3–4). Die Patientin konnte die Orthese trotz der starken Fehlstellung der Wirbelsäule und Rumpfdeformierungen sowie der damit einhergehenden Korrekturdrücke innerhalb der TLSO gezielt für Aktivitäten im Alltag und zur Schmerztherapie einsetzen. Sie gab an, mit der Orthese ein nahezu normales Leben führen zu können, und stufte ihr gesellschaftliches Leben nun bei 8 ein. Nach einer weiteren Operation konnte schließlich auch auf die Orthese verzichtet werden.
Fallbeispiel 2
Symptomatik und Indikation
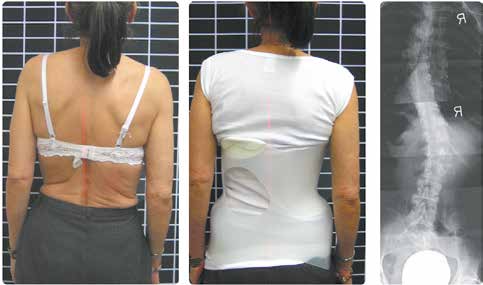
Im zweiten Fall handelt es sich um eine Patientin (Abb. 5 u. 6) mit degenerativer Skoliose und Spätfolgen durch traumatisch bedingte Wirbelkörperfrakturen zwischen L4 und Th8 sowie einer damit einhergehenden Spondylolisthesis zwischen L3 und L4. Die Folge waren chronische Schmerzen (NRS 8), die die selbstständige Mobilität der Patientin im Alltag extrem einschränkten oder sogar unmöglich machten. Die Patientin berichtete von starken Schmerzen besonders im Gehen und Liegen, wobei Letzteres durch die Belastung des Nachtschlafes zu weiteren Beeinträchtigungen führte. Aufgrund der Spondylolisthesis war eine Operation geplant. Diese wurde aber von der Patientin verweigert.
Anforderung an die Rumpforthese, Design
Die Orthesenkonstruktion musste in diesem Fallbeispiel eine Stabilisierung des lumbalen und thorakolumbalen Bereiches der Wirbelsäule leisten. Angestrebt war eine Veränderung der pathomechanischen Statik der Wirbelsäule, um der Spondylolisthesis entgegenzuwirken und der Patientin eine schmerzfreie Körperhaltung zu ermöglichen.
Es wurde die Basisform eines sBraceL-Orthesenmoduls ausgewählt. Die Herstellung der Rumpforthese erfolgte nach Körpermaßen und klinischen Bildern ohne Gipsabdruck. Die Abweichung des Beckens in der Frontalebene nach rechts wurde in das CAD-Modell eingebracht. Das physiologische Sagittalprofil des Basismoduls wurde entsprechend klinischen Tests und der Morphologie der Patientin angepasst. Zudem wurden die links thorakale, die rechts lumbale sowie die linke Glutealanlage in das CAD-Modell eingearbeitet, um das Dreipunkt-Prinzip zur Stabilisierung in der Frontalebene sicherzustellen. Die Anlagepunkte wurden im CAD-Modell entsprechend der Morphologie der Patientin und der funktionellen Anforderung angepasst.
Die auf einer biomechanisch standardisierten Basisform individuell hergestellte Rumpforthese wurde durch den Zuschnitt des Randverlaufes auf die funktionellen Anforderungen der Patientin abgestimmt. Empfindliche Druckzonen wurden mit Pads abgepolstert.
Ergebnis
Das Voranschreiten der Spondylolisthesis konnte mit der Rumpforthese gestoppt werden. Insbesondere wurde eine Operation als Ultima Ratio abgewendet. Die Schmerzen konnten so weit reduziert werden (NRS 2), dass die Mobilität der Patientin zur Bewältigung von Alltagsanforderungen sichergestellt ist. Auch Freizeitaktivitäten wie leichter Sport wurden durch die Orthese möglich.
Fazit
Die orthetische Versorgung von Patienten mit degenerativen Wirbelsäulendeformitäten ist komplex. Besonders die damit einhergehende Schmerzsymptomatik wirksam zu reduzieren oder gar zu beseitigen ist eine große orthopädietechnische Herausforderung – ebenso wie die Wiederherstellung oder Erhaltung der Mobilität der Patienten, um eigenständig den Alltag bewältigen zu können.
Die Fallbeispiele zeigen auf, dass spezifizierte Rumpforthesen und deren Herstellungsweise sinnvoll zur Schmerzbehandlung von Patienten mit degenerativen Erkrankungen und Störungen des sagittalen Profils angewendet werden können.
Es ist möglich, diese Patientengruppe so wenig wie möglich invasiv und dennoch mit der maximalen Funktion rumpforthetisch zu versorgen. Zur Umsetzung dessen sind fundierte Kenntnisse und eine systematische Versorgungsplanung von großer Wichtigkeit.
Der Autor:
Dino Gallo
Ortholutions
Ing.-Anton-Kathrein-Straße 2
83101 Rohrdorf-Thansau
dino@ortholutions.de
Literatur beim Autor.
Gallo D. Die orthetische Behandlung erwachsener Skoliosepatienten mit chronischen Rückenschmerzen. Orthopädie Technik, 2014; 65 (4): 60–62
- Neue Risikogruppeneinteilung beim diabetischen Fußsyndrom (DFS) und bei den analogen Neuro-Angio-Arthropathien — 15. Oktober 2024
- 2‑Schalen-Orthese mit Kondylenabstützung in Carbontechnik zur orthopädischen Schuhversorgung — 4. Oktober 2024
- Orthopädische Versorgung der neuromuskulären Skoliose: Vorteile von biomechanisch optimierten Rumpforthesen am Beispiel des „neuroBrace“-Systems — 4. Oktober 2024