Einleitung
Die Behandlung des diabetischen Fußsyndroms (DFS) erfordert aufgrund der Komplexität der Erkrankung einen interdisziplinären Therapieansatz bei enger Zusammenarbeit zwischen Hausarzt, Diabetologe, Gefäßchirurg, Allgemeinchirurg, Orthopäde, Podologe, Orthopädie-Techniker und Orthopädie-Schuhtechniker. Die Therapiegrundsätze orientieren sich an den Richtlinien der AG Fuß über den Diabetischen Fuß 1. Vor der Anfertigung einer DAF muss der Orthopädie-Techniker bzw. ‑Schuhtechniker den genauen Status des Fußes und dessen Veränderungen durch die Diabeteserkrankung erheben. Im Vordergrund steht dabei die Druckentlastung an den gefährdeten Zonen am Fuß. Dabei ist es wichtig, den Druck auf den ganzen Fuß zu verteilen. Das Zusammenspiel der DAF mit einem geeigneten Schutzschuh bzw. einem orthopädischen Maßschuh ist dabei zu beachten. Eine wirksame Druckentlastung hängt aber auch von anderen Faktoren ab. Dazu gehören die Lebenssituation des Patienten und deren Begleitumstände, sein Aktivitätsgrad, die Akzeptanz der Schuhversorgung (Optik), die Patientencompliance und die Biomechanik.
Fußstatus
Die Versorgung mit einer DAF setzt zunächst eine genaue Untersuchung des Fußes voraus. Neben den orthopädischen Aspekten, die bei jeder Fußversorgung relevant sind, ist vor allem der Neuropathiestatus zu erheben. Die Untersuchung der Fußbeweglichkeit muss grundsätzlich alle Gelenke des Fußes einschließen, da eine eingeschränkte Beweglichkeit immer mit einer erhöhten biomechanischen Belastung beim Gehen einhergeht. Werden Bewegungseinschränkungen festgestellt, sollte zunächst im Behandlungsteam (Arzt, Therapeut) abgeklärt werden, ob sie durch operatives oder therapeutisches Eingreifen dauerhaft beseitigt werden können. Ist das nicht der Fall, muss die orthopädie(schuh)technische Versorgung die funktionellen Auswirkungen der Bewegungseinschränkung kompensieren können. Eine eingeschränkte Dorsalextension der Zehengrundgelenke (insbesondere des ersten Strahls) erfordert beispielsweise immer eine Sohlenverfestigung mit entsprechender Rolle, um wieder eine physiologische Belastung durch Normalisierung des Abrollverhaltens und der Hebellängen zu erreichen. Ähnlich verhält es sich bei Bewegungseinschränkungen im oberen Sprunggelenk: Wird dort eine eingeschränkte Dorsalextension übersehen, führt dies häufig zu einer kompensatorischen Eversionsbewegung im unteren Sprunggelenk mit entsprechender dreidimensionaler Verformung des Fußreliefs, was wiederum zu unphysiologischer Druckbelastung – insbesondere auf eine an die Normalposition adaptierte Fußbettung – führt. Ein Spitzfuß muss also zwingend als solcher erkannt und, wenn nicht anderweitig therapierbar, entsprechend eingebettet werden. Die fehlende Dorsalextension muss dann über die Sohlenkonstruktion kompensiert werden. Bei stark deformierten oder bereits ulzerierten Füßen muss an dieser Stelle auch schon entschieden werden, welche Fußregionen wie stark in die Belastung eingebunden werden können, um die besonders gefährdeten Stellen zu entlasten.
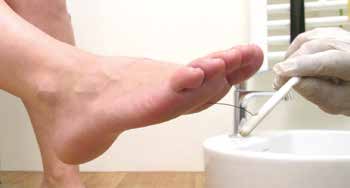
Die Untersuchung des Neuropathiestatus erfolgt mit Hilfe einer Stimmgabel und eines Monofilamentes (Abb. 1). Zusätzlich können die Wärme- bzw. Kälteempfindlichkeit und die Oberflächentemperatur des Fußes gemessen werden. In den Richtlinien der AG Fuß über den Diabetischen Fuß ist vor allem die Nichterkennung des 10-g-Monofilamentes als ausschlaggebendes Entscheidungskriterium benannt. Dieses wird plantarseitig an der Großzehenbeere, am Großzehengrundgelenk und am Kleinzehengrundgelenk in zufälliger Reihenfolge jeweils dreimal für etwa zwei Sekunden aufgesetzt. Dabei ist auch immer eine Scheinanwendung durchzuführen. Der Patient muss mindestens zwei von drei Anwendungen in jeder Region korrekt benennen können. Wichtig ist, dass das Monofilament nicht auf Verhornungen oder Ähnliches aufgesetzt wird 2.
Vervollständigt wird die Untersuchung durch Erfassung des Körpergewichtes und der Schuhgröße. Beim Gespräch mit dem Patienten sollte auch dessen Mobilität erfragt werden. Bei unklarer Durchblutungssituation muss diese vom Orthopädie-Techniker bzw. ‑Schuhtechniker beim behandelnden Arzt bzw. Diabetologen erfragt werden. Alle Untersuchungsergebnisse müssen nachvollziehbar dokumentiert werden.
Nach Erhebung des Fußstatus kann unter Zuhilfenahme der Versorgungsempfehlung „Schuhversorgung und Risikoklassen beim Diabetischen Fußsyndrom – und analogen Neuro-Angio-Arthropathien“ der AG Fuß das Risikopotenzial abgeschätzt und daraus die notwendige Versorgung abgeleitet werden. Als Regelversorgung gilt eine DAF ab Risikogruppe III („Zustand nach plantarem Ulcus“). Liegen definierte Kriterien für eine höhergradige Versorgung vor, kann aber auch schon ab Risikogruppe II („Diabetes mellitus mit Sensibilitätsverlust durch Polyneuropathie/relevante periphere arterielle Verschlusskrankheit“) eine DAF zum Einsatz kommen. Zu beachten ist dabei, dass die Versorgungsempfehlung der AG Fuß die allgemein anerkannte aktuelle Basis für die Therapie des diabetischen Fußsyndroms ist – nicht die ältere abweichende Indikationsliste aus dem Hilfsmittelverzeichnis (HMV) 3.
Maß-/Abformtechnik
Basis für eine adäquate Fußbettung ist neben der korrekten Versorgungsplanung das Maßnehmen und die genaue Abformtechnik des Fußes. Dabei liegt die Herausforderung darin, dass mit einem statischen Abdruckverfahren eine Bettung erstellt werden soll, die den veränderten Spitzenbelastungen in der Dynamik gerecht werden muss. Somit ist vor der Versorgung unbedingt die Druckverteilung in der Bewegung zu messen. Dazu wird mittels elektronischer Pedobarographie eine sogenannte Neutralmessung durchgeführt. Diese sollte in einem Neutralschuh erfolgen. Die Innenschuhmessung hat gegenüber einer Druckmessplatte den Vorteil, dass die realistische Belastung über mehrere Schritte gemessen wird und nicht ein einzelner Schritt dazu genutzt wird, der die Messplatte exakt treffen muss, was das Abrollverhalten beeinflusst. Alternativ kann auch in dem konfektionierten Schutzschuh für Diabetiker gemessen werden, in dem später die Versorgung getragen werden soll. Dadurch kann die Druckbeeinflussung durch den späteren Schuh bereits erfasst werden.
Neben der Analyse der dynamischen Belastung ist es für die Anfertigung der Bettung essenziell, auch die genaue Position der Belastungsstellen am Modell reproduzieren zu können. Dazu wird im Stehen ein Blauabdruck vom Fuß angefertigt, um die Druckspitzen bei voller Belastung zu erkennen. Die Auswertung von Blauabdruck und Druckmessung dienen als Grundlage zur Weiterbearbeitung des späteren Modells und zur Einarbeitung der Entlastungselemente in die Bettung.
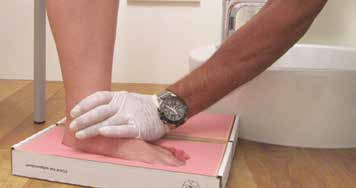
Die eigentliche Abformtechnik erfolgt in der Regel als Schaumabdruck im Sitzen. Diese Technik, den Abdruck in unbelastetem bzw. teilbelastetem Zustand vorzunehmen, hat sich sehr bewährt, denn dabei erhält man ein sehr genaues Bild von den Fußsohlen. Beim Schaumabdruck im Sitzen soll der Unterschenkel in einem Winkel von 90 Grad zum Oberschenkel stehen. Die eine Hand des Orthopädie-Technikers bzw. ‑Schuhtechnikers liegt auf dem Knie des Patienten, während die zweite Hand dessen Ferse umfasst. Dann wird das Knie heruntergedrückt und dabei die Ferse geführt. Anschließend wird durch flächigen Druck am Fußrücken der Außenspann heruntergedrückt, danach der Großzehenballen und die Zehen (Abb. 2). Dabei können die Absatzsprengung des späteren Schuhs und die relative Position des Vorfußes zum Rückfuß bereits individuell eingestellt werden. Dieses Abdruckverfahren erfordert einige Übung, da es zwar relativ leicht ist, die Ferse über das Knie in den Schaum zu drücken, aber erheblich mehr Kraft erforderlich ist, danach den Vorfuß gleichmäßig nachzustellen. Dies führt schnell zu einer Überhöhung der Längswölbungsstütze.
Vor dem Ausgießen der Schäume können bereits die Verlängerung an der Fußspitze und eine moderate Tieferlegung an den Hauptbelastungspunkten eingearbeitet werden. Dies erspart das spätere Auftragen an diesen Stellen.
Am Positivmodell müssen bei adäquater Vorarbeit dann nur noch die Bereiche abgetragen werden, an denen eine verstärkte Belastung stattfinden soll. Dies wird regelhaft im Bereich der Querwölbung stattfinden müssen, da hier die Weichteile beim Schaumabdruck nicht genügend komprimiert werden. Dieses Nachfolgen der knöchernen Querwölbung mit dem Ziel einer gleichmäßigen Druckverteilung darf nicht mit einer korrigierenden Spreizfußpelotte verwechselt werden – Pelotten und Stufen in der Oberfläche sind nach den Ausführungsbestimmungen des HMV in einer DAF obsolet 4. Ebenso ist ein Nachfolgen der knöchernen Form im Übergang von den Metatarsalköpfchen zu den Metatarsalschäften – was optisch wie eine retrokapitale Querbrücke erscheinen mag – nicht als Stufe zu interpretieren, sondern als Vergrößerung der lastaufnehmenden Fläche zur gleichmäßigen Druckverteilung. Diese Nacharbeiten sind immer mit großer Sorgfalt vorzunehmen, da falsch positionierte oder falsch geformte Belastungselemente leicht zu Überlastungen führen können.
Fertigung der diabetesadaptierten Fußbettung/Materialauswahl
Von entscheidender Bedeutung für die lastumverteilende Wirkung der DAF ist neben der Formgebung und der Schuhkonstruktion vor allem die Materialauswahl. Grundsätzlich sollten dazu nur Materialien verwendet werden, die ausreichend lange eine effektive Druckumverteilung ermöglichen. Dazu sind die Prüfnachweise der Hersteller zu beachten. Auswahlkriterien sind unter anderem die Shore-Härte, die Rückstellfähigkeit, die Dauerbelastbarkeit und die hygienischen Eigenschaften. Nur durch einen indikationsabhängigen Materialmix aus mindestens drei verschiedenen Härtegraden 5, bei dem das Gewicht des Patienten und dessen Aktivitätsgrad berücksichtigt werden muss, lässt sich eine optimale Druckverteilung in der Fußbettung erreichen. Allerdings ist die Studienlage zu diesem Thema, vor allem gemessen an der Bedeutung für den Versorgungserfolg, äußerst dürftig. Zwar gibt es Studien 6 7 8, die die grundsätzliche Eignung bzw. Nichteignung bestimmter Materialien für die unterschiedlichen Schichten belegen – konkrete Empfehlungen für bestimmte Gewichtsklassen, Mobilitätsgrade oder Schädigungsarten lassen sich daraus aber nicht ableiten. Einigkeit besteht in den Studien jedoch darüber, dass den unterschiedlichen Lagen bestimmte Aufgaben zukommen und dass sich daraus unterschiedliche Anforderungen an das Material ableiten lassen: Die dem Körper zugewandte Schicht wird als „bettende Schicht“ bezeichnet. Sie dient dazu, der Mobilität des Fußes gerecht zu werden und sich dem unterschiedlichen Fußrelief in verschiedenen Belastungssituationen anzupassen, aber auch den längerfristigen Fußveränderungen nachzufolgen. Die mittlere Schicht hat im Wesentlichen dämpfende Funktion, und die dritte Schicht dient der Stabilisation. Druckspezifische Punkte (wie z. B. Druckspitzen oder Ulzerationen) können zusätzlich mit extraweichem Material gebettet werden. Aus diesen Anforderungen ergibt sich, dass die Schicht mit der weichsten Shore-Härte zum Fuß liegt und die weiteren Schichten vom Fuß weg immer härter werden. Wichtig ist auch, dass zum Fuß hin eine abwaschbare und desinfizierbare Schicht oder ein entsprechender Bezug gewählt wird, damit die hygienischen Anforderungen erfüllt werden können. Unter dem Aspekt der Hygiene ist zu beachten, dass offenzellige Materialien zwar gute Dämpfungseigenschaften aufweisen, andererseits aber Feuchtigkeit wie ein Schwamm aufsaugen und somit nicht im direkten Fußkontakt eingesetzt werden sollten.
Die Hersteller von Polstermaterial für diabetische Fußbettungen bieten verschiedenste Einschichtplatten in unterschiedlichen Shore-Härten an. Diese Schichten werden erhitzt und im Tiefziehverfahren über das Modell gezogen. Dabei müssen die Verarbeitungstemperaturen und Verweilzeiten exakt eingehalten werden, da sich bei einer Überhitzung die Eigenschaften der Polster deutlich verändern. Daneben werden auch sogenannte Sandwich- bzw. Combi-Platten in verschiedenen Kombinationen angeboten, die bereits im Herstellungsprozess miteinander vulkanisiert werden. Sie bieten den Vorteil, dass der sonst notwendige Kleber entfällt, der die Materialeigenschaften negativ beeinflussen kann. Zwar haben Faulí und Kollegen nachgewiesen, dass der Kleber initial keine Beeinflussung darstellt 9, jedoch wurden im Rahmen dieser Studie keine Langzeittests nach Verhärtung des Klebers durchgeführt. Sehr weiche Materialien können nicht unter der Walkmatte verarbeitet werden; dabei ist zunächst ein festeres Material als Platzhalter einzusetzen, das dann von Hand durch das weichere Material ersetzt wird. Das Tiefziehverfahren selbst ist in den Ausführungsbestimmungen des HMV als Qualitätsanforderung festgelegt (Abb. 3) 10. Neuere Verfahren wie das Fräsen von Bettungen oder der 3D-Druck werden im HMV bislang nicht berücksichtigt.
Die DAF sollte idealerweise in dafür vorgesehenen konfektionierten Schutzschuhen für Diabetiker (HMV 31.03.08. xxxx) oder in orthopädischen Maßschuhen getragen werden. Die Stärke der Bettung ist unterschiedlich und abhängig vom Umfang des Fußes und von den Platzverhältnissen im Schuh. Zwar wird nach HMV eine Mindeststärke von 8 mm gefordert 11, dies ist jedoch häufig nur mit speziellen Schuhen mit vergrößertem Innenvolumen zu verwirklichen. Bei orthopädischen Maßschuhen kann man im Vorhinein die Stärke je nach Indikation individuell festlegen.
Abgabe
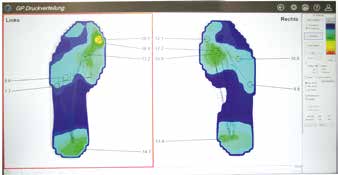
Bei der Abgabe der DAF (Abb. 4) muss diese im ersten Schritt in den dafür vorgesehenen Schuh exakt eingepasst werden. Die DAF wird als integraler Bestandteil des Schuhs angesehen und ist nicht als Wechselbettung für andere Schuhe gedacht – selbst dann nicht, wenn es sich um das gleiche Grundmodell handelt. Ein neuer Schuh erfordert somit immer eine eigens dafür angefertigte Bettung. Dies ist auch der Grund, weshalb die DAF in Produktgruppe 31 (Schuhe) und nicht 08 (Einlagen) gelistet ist.
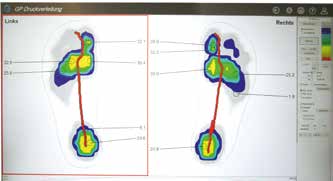
Nach der Einpassung in den Schuh sollte die Bettung an den Fuß angehalten und überprüft werden, ob die eingearbeiteten Be- und Entlastungszonen korrekt positioniert sind. Dies sagt aber noch nichts über die konkrete Belastung in der Dynamik aus, sodass zwingend eine Kontrollmessung zwischen Fuß und Bettung durchgeführt werden sollte. Diese Druckmessung mit Versorgung kann dann mit der Neutralmessung verglichen und so der Versorgungserfolg dokumentiert werden (Abb. 5a u. b). Einen wissenschaftlich nachgewiesenen Grenzwert für die maximal tolerierbare punktuelle Belastung gibt es zwar nicht, jedoch wird häufig auf eine Untersuchung von Owings et al. verwiesen, in deren Zusammenhang bei einer Nachuntersuchung an Patienten, die nach einer abgeheilten Ulzeration über längere Zeit rezidivfrei geblieben waren, ein durchschnittlicher Druck von 207 kPa an der zuvor ulzerierten Stelle gemessen wurde 12. Dieser Wert wurde auch von Bus und Kollegen als Zielparameter für einen erfolgreich erprobten Versorgungsalgorithmus gewählt. Der zweite, alternative Zielparameter bestand in einer Entlastung um mindestens 25 % im Vergleich zur unversorgten Situation 13. Da sich die Fußbelastung über die gesamte Nutzungsdauer der DAF verändern kann – sei es durch Materialermüdung oder durch Veränderung der Fußform –, sollte die Überprüfung der Versorgung in regelmäßigen Abständen wiederholt werden.
Selbst wenn die gemessenen Druckwerte bei einer Neuversorgung unauffällig erscheinen, sollte eine neue Bettung niemals sofort den ganzen Tag getragen werden. Anfangs ist eine Sichtkontrolle der Füße durch den Patienten selbst oder eine Hilfskraft nach einer zeitlich begrenzten Tragedauer dringend angeraten.
Fazit
Die Versorgung mit diabetesadaptierten Fußbettungen stellt hohe Anforderungen an den Orthopädie-Techniker bzw. ‑Schuhtechniker. Fehlerhafte Versorgungen können aufgrund der Neuropathie deutlich gravierendere Folgen haben als bei anderen Indikationen. Daher ist die Abrechnung der DAF auch nur für zugelassene Leistungserbringer mit entsprechendem Zertifikat möglich. Eine lückenlose Dokumentation mit Druckverteilungsmessung ist dringend zu empfehlen, um die Funktionalität des Hilfsmittels bei der Abgabe nachweisen zu können. Die Versorgungsempfehlungen der AG Fuß sowie die Intention der Ausführungsbestimmungen des Hilfsmittelverzeichnisses sollten berücksichtigt werden.
Für die Autoren:
Hermann Trentmann
Trentmann-Gromotka Orthopädie-Schuhtechnik GmbH
Weidenallee 48
20357 Hamburg
info@trentmann-gromotka.de
Begutachteter Beitrag/reviewed paper
Trentmann H, Baasch O. Diabetesadaptierte Fußbettungen. Orthopädie Technik, 2018; 69 (10): 44–48
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Interdisziplinäre Arbeitsgruppe Schuhversorgung beim diabetischen Fußsyndrom. Schuhversorgung und Risikoklassen beim Diabetischen Fußsyndrom – und analogen Neuro-Angio-Arthropathien. Stand: 25.02.2006. http://www.ag-fuss-ddg.de/download/Schuhversorgung_Risikoklassen_Regelversorgung.pdf (Zugriff am 13.08.2018)
- Arbeitsgemeinschaft Diabetischer Fuß in der Deutschen Diabetes Gesellschaft. Fuß-Dokumentationsbogen der AG-Fuß in der DDG. http://www.ag-fuss-ddg.de/download/Fussdokumentationsbogen_DDG.pdf (Zugriff am 13.08.2018)
- Hilfsmittelverzeichnis des GKV-Spitzenverbandes. Diabetes adaptierte Fußbettungen für orthopädische Schuhe nach Maß oder konfektionierte Schuhe (31.03.07.0). Beschreibung/Indikation. https://hilfsmittel.gkv-spitzenverband.de/produktlisteZurArt_input.action?paramArtId=2016 (Zugriff am 13.08.2018)
- Hilfsmittelverzeichnis des GKV-Spitzenverbanden. Diabetes adaptierte Fußbettungen (31.03.07). Medizinische Anforderungen. https://hilfsmittel.gkv-spitzenverband.de/untergruppeAnzeigen_input.action?untergruppeId=708 (Zugriff am 13.08.2018)
- Hilfsmittelverzeichnis des GKV-Spitzenverbanden. Diabetes adaptierte Fußbettungen (31.03.07). Medizinische Anforderungen. https://hilfsmittel.gkv-spitzenverband.de/untergruppeAnzeigen_input.action?untergruppeId=708 (Zugriff am 13.08.2018)
- Paton J, Jones RB, Stenhouse E, Bruce G. The physical characteristics of materials used in the manufacture of orthoses for patients with diabetes. Foot Ankle Int, 2007; 28 (10): 1057–1063
- Faulí AC, Andrés CL, Rosas NP, Fernández MJ, Parreño EM, Barceló CO. Physical evaluation of insole materials used to treat the diabetic foot. J Am Podiatr Med Assoc, 2008; 98 (3): 229–238
- Healy A, Dunning DN, Chockalingam N. Effect of insole material on lower limb kinematics and plantar pressures during treadmill walking. Prosthet Orthot Int, 2012; 36 (1): 53–62
- Faulí AC, Andrés CL, Rosas NP, Fernández MJ, Parreño EM, Barceló CO. Physical evaluation of insole materials used to treat the diabetic foot. J Am Podiatr Med Assoc, 2008; 98 (3): 229–238
- Hilfsmittelverzeichnis des GKV-Spitzenverbandes. Diabetes adaptierte Fußbettungen für konfektionierte Schuhe (31.03.07.0002). Merkmale. https://hilfsmittel.gkv-spitzenverband.de/produktAnzeigen_input.action?produktId=26435 (Zugriff am 13.08.2018)
- Hilfsmittelverzeichnis des GKV-Spitzenverbanden. Diabetes adaptierte Fußbettungen (31.03.07). Medizinische Anforderungen. https://hilfsmittel.gkv-spitzenverband.de/untergruppeAnzeigen_input.action?untergruppeId=708 (Zugriff am 13.08.2018)
- Owings TM, Apelqvist J, Stenström A, Becker M, Bus SA, Kalpen A, Ulbrecht JS, Cavanagh PR. Plantar pressures in diabetic patients with foot ulcers which have remained healed. Diabet Med, 2009; 26 (11): 1141–1146
- Bus SA, Haspels R, Busch-Westbroek TE. Evaluation and optimization of therapeutic footwear for neuropathic diabetic foot patients using inshoe plantar pressure analysis. Diabetes Care, 2011; 34 (7): 1595–1600