Einleitung
Aktuelle Zahlen
Rückenschmerzen zählen zu den am häufigsten vorkommenden Volkskrankheiten in Industrieländern 12. In Deutschland entwickeln zwischen 80 und 85 % der Bevölkerung zumindest einmal in ihrem Leben Beschwerden im Rückenbereich 3. Bei einem Zehntel der Betroffenen manifestieren sich die Schmerzen als chronisch. Die finanzielle Belastung des Staates durch Behandlungskosten und Arbeitsausfall ist beachtlich und betrug 2008 ungefähr 9 Milliarden Euro (6 % aller medizinischen Kosten) in Deutschland 4. Der Großteil der Kosten entsteht hierbei durch den Ausfall am Arbeitsplatz mit 85 %, der verhältnismäßig kleine Anteil von 15 % entfällt auf die medizinische Intervention 5. Im Zeitraum von 2006 bis 2014 stieg die Zahl der stationären Behandlungen von Patienten mit Rückenschmerzen um ungefähr 50 % 6. Der Anteil der Frühberentungen aufgrund von Rückenschmerzen ist mit 18 % ein ernstzunehmender Faktor in einer älter werdenden Gesellschaft 7.
Ursachen
Ursachen Typische Ursachen für den unspezifischen Rückenschmerz sind unter anderem einseitige und/oder übermäßige Belastung (z. B. durch schweres Heben mit falscher Hebetechnik, langes und häufiges Sitzen im Auto etc.) 8. Ein Hauptproblem unserer Zeit ist aber vor allem die ganztätige Bürotätigkeit. Langanhaltendes, dauerhaftes Sitzen kann ebenso dazu führen, dass Muskeln, Bänder und Sehnen verkürzen und Gelenke degenerieren. Bestimmte Formen von Stress bzw. andauernde psychische Belastungssituationen können einen negativen Effekt verstärken. Dies führt in der Regel zu Schmerzen und zu einer eingeschränkten Mobilität der Betroffenen. Eine sofortige Therapie ist in der Regel indiziert und notwendig. Davon abzugrenzen sind spezifische Rückenschmerzen, die in der Regel erworben oder anlagebedingt sind.
Grundsätzlich kann man Rückenschmerzen in zwei ursachenspezifische Bereiche einteilen: in spezifische und nichtspezifische Rückenbeschwerden. Bei spezifischen Rückenleiden können die Beschwerden einer eindeutigen, strukturell nachweisbaren Ursache zugeordnet werden (z. B. Spinalkanalstenosen oder Bandscheibenvorfall). Bei unspezifischen Rückenschmerzen sind die Ursachen für die Beschwerden in der Regel strukturell nicht eindeutig. Der Anteil der Patienten mit unspezifischen Rückenbeschwerden ist mit insgesamt ca. 85 % deutlich größer als der Anteil der Patienten mit spezifischen Ursachen 910.
Therapieansätze
Aufgrund der enormen gesamtwirtschaftlichen Auswirkungen von Rückenbeschwerden stehen Therapieeffizienz und ‑effektivität mehr denn je im Fokus von Politik, Unternehmen und Kostenträgern. Die Therapien sowohl bei spezifischen als auch bei unspezifischen Rückenbeschwerden haben ein gemeinsames Ziel, nämlich die Linderung bzw. Beseitigung der Rückenschmerzen und der eingeschränkten Mobilität. Orthopädische Hilfsmittel können die ärztliche Therapie unterstützen. Schmerzmedikation und Manuelle Therapie sind regelhafte Behandlungsansätze bei Rückenbeschwerden. Für die Anwendung orthopädietechnischer Hilfsmittel wie spezieller Orthesen besteht widersprüchliche Evidenz hinsichtlich ihrer Wirkung 11. Statische Hilfsmittel führen in der Regel nicht zum erwünschten Erfolg, da sie kaum Einfluss auf die muskuläre Reaktion der Rückenschmerzen nehmen; sie unterstützen eher den Teufelskreis aus Schmerzen und hoher lumbaler Muskelsteifigkeit.
Eine allgemeine, auch sekundärpräventive Empfehlung bei Rückenschmerzen ist die regelmäßige Dehnung bzw. Bewegung des Rückens im schmerzfreien Bereich 12. Dies kann zu einer verbesserten Durchblutung, einer Dehnung der verkürzten Muskulatur und der semielastischen Weichteile sowie einer generellen Entlastung der betroffenen Strukturen wie Bandscheiben, Facettengelenken und spinalen Foramina führen 13. Den Ansatz der dynamischen Entlastung der Lendenwirbelsäule durch muskel- und weichteilbeeinflussende Lumbalflexionsorthesen verfolgt die neu entwickelte Orthese „Dyneva“ der Otto Bock HealthCare GmbH. Die neue Lumbalflexionsorthese fördert den dynamischen Prozess der Reduktion der muskelkraftinduzierten Kompression im lumbalen Bereich, entlastet die relevanten betroffenen Strukturen und richtet die Lendenwirbelsäule auf.
Ziel der Beobachtungsstudie war es, erste klinische Erfahrungen mit der neuen Orthese zu sammeln und Hypothesen zu ihrer Wirksamkeit hinsichtlich Schmerzverhalten, Gehstreckenerweiterung und Compliance zu überprüfen.
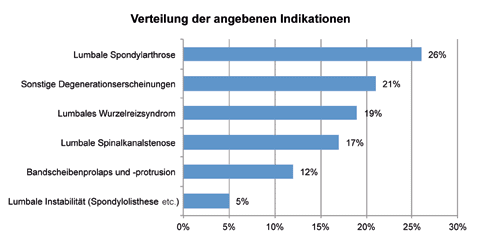
Methodik
Im Fachbereich Orthopädie und Unfallchirurgie der Asklepios Harzklinik Bad Harzburg und im Zentrum für Wirbelsäulentherapie in der Schön Klinik Nürnberg Fürth wurde eine prospektive Beobachtungsstudie an 31 Patienten mit der Dyneva-Rückenorthese durchgeführt. Einschlusskriterium war das Vorliegen zumindest einer der folgenden Indikationen: chronischer (mindestens 6 Monate) spezifischer Rückenschmerz, chronischer (mindestens 6 Monate) unspezifischer Rückenschmerz, eingeschränkte schmerzfreie Gehstrecke. 16 der Patienten waren weiblich, 15 männlich, mit einem durchschnittlichen Alter von 65,0 ± 11,5 Jahren. 26 der Patienten hatten Rückenschmerzen, 5 machten dazu keine Angabe. Bei 19 der Patienten gab es ausstrahlende Schmerzen (z. B. ins Bein), 5 machten hierzu keine Angabe. 23 Personen gaben an, dass sie aufgrund ihrer Rückenschmerzen nur eine eingeschränkte Gehstrecke zurücklegen können. Bei allen Patienten lag mindestens eine spezifische Indikation vor, 86 % der Patienten gaben drei oder mehr Indikationen an (Abb. 1). Die am häufigsten genannten Diagnosen innerhalb der Studienpopulation waren die Spondylarthrose mit 26 %, gefolgt von sonstigen Degenerationserscheinungen (21 %), Wurzelreizsyndrom (19 %), Spinalkanalstenose (17 %), Bandscheibenprolaps und ‑protrusion (12 %) und lumbaler Instabilität (5 %). 17 Patienten standen zum Zeitpunkt des Studienbeginns unter Schmerzmedikation – 13 Patienten mit Bedarfsmedikation (z. B. Voltaren, Ibuprofen, Diclofenac) und 4 Patienten mit Dauermedikation (z. B. Oxycodon, Arcoxia, Tramadol). 20 Patienten waren in therapeutischer Behandlung (Krankengymnastik, Physiotherapie, Massage, Wassergymnastik, Rückenschule, Reha-Sport).
Orthese
Die dynamische Rückenorthese Dyneva besteht aus einer offenen Metallrahmenkonstruktion mit drei Auflagepunkten im Rückenbereich (zwei knapp unterhalb der Schulterblätter und einer auf dem Kreuzbein) und einem Textilverschluss über dem Bauch (Abb. 2). Der obere und der untere Teil der Orthese sind mit einem dynamischen Schenkelfeder-Element miteinander verbunden und gegeneinander beweglich. Die voreingestellte Federkraft wirkt der Bewegung (z. B. beim Gehen) der lumbalen Wirbelsäule in Richtung Lordose entgegen. Durch diesen Effekt kommt es zu einer funktionellen Aufrichtung der Lendenwirbelsäule während der dynamischen Bewegung und einer gleichzeitigen „Entzerrung“ in der frontalen Ebene, nämlich einer Dekontraktion der verspannten (und oftmals verkürzten) paravertebralen Rückenmuskulatur. Die muskelkraftinduzierte Kompression auf Wirbelgelenke und Bandscheiben wird durch die Wirkung der Federelemente nach dem Prinzip einer agonistisch-antagonistischen De-Kontraktion verringert und die betroffenen Strukturen entlastet. Die biomechanische Wirkung der Orthese und die damit verbundene beschriebene Veränderung der lumbalen, pathologisch hohen Muskelsteifigkeit konnten in einer bisher noch nicht veröffentlichten Studie am Institut für Biomechanik und Orthopädie an der Sporthochschule in Köln nachgewiesen werden. Die Dyneva ist ein medizinisches Hilfsmittel zur Führung, Entlastung und Korrektur der Lendenwirbelsäule und kann vom Arzt verordnet werden.
Studienablauf
Von 31 Patienten, die aufgrund ihrer chronischen Rückenschmerzen ambulant behandelt wurden, wurde das Einverständnis zur Studienteilnahme eingeholt. Die Patienten wurden vor Beginn der Intervention mit der Dyneva-Orthese mittels eines Baseline-Fragebogens zu ihrem aktuellen Schmerzbefinden und ihren Gehstreckeneinschränkungen befragt. Ebenso wurde der behandelnde Arzt zu Indikationen und sonstigen Einschränkungen des Patienten kontaktiert. Bezüglich der Begleitbehandlungen und Medikation wurde festgelegt, dass während der Interventionsperiode nach Möglichkeit keine Änderung der bestehenden Therapie durchgeführt werden soll. Es folgte die Versorgung und Anpassung (Auswahl der Größe, Einstellung des Rahmens) der Orthese durch einen Orthopädie-Techniker. Die Tragedauer der Orthese war im Vorfeld festgelegt worden. Nach vier Wochen verordneter Tragedauer der Dyneva speziell bei der Bewegung kam es zu einer erneuten Befragung bezüglich des Gesundheitszustandes und Veränderungen im Alltag beim Tragen der Orthese. Die analysierten Outcome-Elemente der Fragebögen waren: Zufriedenheit mit der Versorgung, Stabilisierung des Rückens durch die Orthese, Compliance (Tragedauer der Orthese), mögliche schmerzfreie Gehstrecke und Schmerzgrad (mittels Numerischer Analog-Skala, NAS).
Ergebnisse
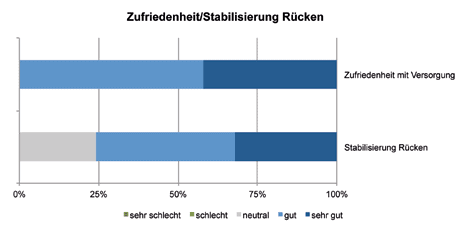
Zufriedenheit mit der Orthese und Stabilisierung
In Abbildung 3 ist die Zufriedenheit mit der Orthese und die Stabilisierung des Rückens, insbesondere des lumbalen Anteils, dargestellt. Bei der allgemeinen Zufriedenheit gab es zu 58 % eine „gute“ und zu 42 % eine „sehr gute“ Bewertung. Kein Patient urteilte hier mit „neutral“ oder „schlecht“ bzw. „sehr schlecht“. Die Stabilisierung des Rückens, also weder eine zu starke noch zu schwache Unterstützung durch das Hilfsmittel, wurde überwiegend positiv bewertet (32 % „sehr gut“, 44 % „gut“); nur ein geringer Anteil von 24 % beurteilte die Wirkung als „neutral“.
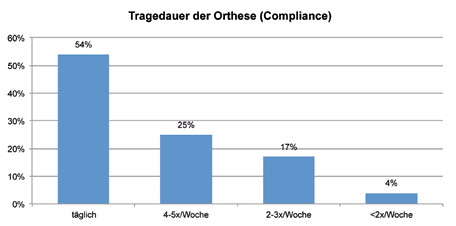
Compliance
Die Tragedauer der Lumbalorthese während der vierwöchigen Interventionsperiode wurde mittels Fragebogen erfasst. Antwortmöglichkeiten waren „täglich“, „4- bis 5‑mal pro Woche“, „2- bis 3‑mal pro Woche“ und „weniger als 2‑mal pro Woche“. Die Patienten wurden zu Beginn darauf hingewiesen, dass die Orthese so oft als möglich, speziell während des Stehens und Gehens (die Wirkung der Orthese entfaltet sich besonders in der Bewegung), angewendet werden soll (Abb. 4). Die Mehrheit der Patienten trug die Orthese täglich (54 %), ein Viertel 4- bis 5‑mal pro Woche, 17 % 2 — bis 3‑mal pro Woche und ein kleiner Anteil von 4 % weniger als 2‑mal pro Woche. Heruntergebrochen auf einen Tag teilte sich die Tragedauer wie folgt auf: ganztägig 8 %, 5 bis 8 Stunden 25 %, 2 bis 4 Stunden 67 % und weniger als 1 Stunde 0 %.
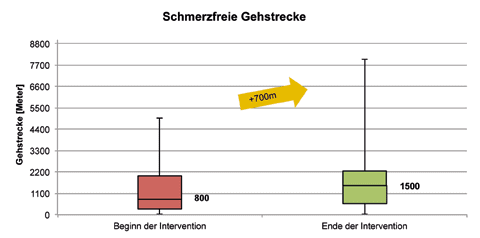
Schmerzfreie Gehstrecke
Die schmerzfreie Gehstrecke wurde über die frei gewählte schmerzfreie Distanz ermittelt. In Abbildung 5 ist die durchschnittliche schmerzfreie Gehstrecke angegeben. Im Mittel verbesserte sich die Gehstrecke von 800 auf 1500 Meter. Dies bedeutet eine durchschnittliche Steigerung um 700 Meter mit einer statistischen Signifikanz von p < 0,01. Die Steigerung der Gehstrecke erfolgte bei 61 % der Patienten; keine Änderung der Gehstrecke gaben 39 % der Patienten an. 29 % der Patienten verdoppelten ihre schmerzfreie Gehstrecke.
Schmerzen
Der Schmerzlevel der Rückenschmerzen nahm auf der NAS von 5,6 auf 4,4 ab. Dies entspricht einer statistisch signifikanten (p < 0.01) Schmerzreduktion von 1,2 Punkten.
Medikation/Therapeutische Intervention
Bezüglich Schmerzmedikation und therapeutischer Behandlung vor und während der Interventionsperiode gab es bei keinem Patienten signifikante Änderungen. Häufigkeit und Stärke der Medikation wurden allerdings quantitativ nicht erfasst.
Fazit
Der Großteil der Patienten trug die Orthese täglich zwischen zwei und vier Stunden, vornehmlich bei körperlicher Aktivität. Die Patienten berichteten, dass sie speziell in diesen dynamischen Situationen von der Orthese profitierten. Diese Patientenrückmeldungen bestätigen die Hypothese über die Wirkweise der Dyneva, die bei der aktiven Dehnung der Federn ihre entlastende Wirkung entfaltet, was mit einer Reduktion der Beschwerden und/oder einer verlängerten Gehstrecke einherging. Compliance und Akzeptanz der Orthese konnten im Mittel mit „gut“ bewertet werden. Bei stark adipösen Patienten kann es notwendig sein, eine individuelle Abschätzung abzugeben, ob die Anlagepunkte der Orthese gut erreicht werden können.
Die neue Lumbalorthese zeigte eine positive Wirkung bei der Steigerung der schmerzfreien Gehstrecke und erreichte einen Zugewinn an Mobilität bei der Mehrheit der Patienten. Die dargestellte Reduzierung des Schmerzes ist zwar statistisch signifikant, allerdings erreicht sie keine klinische Relevanz (die ungefähr bei einer Verbesserung zwischen 2 und 3 Punkten liegt) 1415. Aus dem Ergebnis lässt sich ableiten, dass der Schmerz erst später nach einer verlängerten Gehstrecke eintritt. Auf die verzögert einsetzenden Schmerzen gab es in der Intensität keinen Einfluss. Immerhin gaben 85 % der Patienten an, die Orthese auch nach der Intervention weiterhin zu tragen. Dies lässt vermuten, dass die Patienten einen ausreichend hohen Nutzen durch die Hilfsmittelanwendung haben.
Zusammenfassend kann festgestellt werden, dass die neue Lumbalflexionsorthese die gewünschten Effekte der Entlastung der LWS durch Reduktion der muskelkraftinduzierten Kompression auf Wirbelgelenke, Bandscheibenstrukturen und der spinalen Foramina am Patienten zeigt, Schmerzen reduziert und die Gehstrecke verlängern, zum Teil sogar verdoppeln kann.
Als Limitation dieser Untersuchung ist anzumerken, dass eine Kontrollgruppe fehlt und dass die Quantität der Medikation nicht erfasst wurde. Weitere klinische randomisierte kontrollierte Studien sollten durchgeführt werden, um die Wirkung der dynamischen Orthesenversorgung nachhaltiger studieren zu können.
Für die Autoren:
Michael Lang, M. Sc.
Clinical Project Manager
Otto Bock HealthCare GmbH
Max-Näder-Straße 15
37115 Duderstadt
michael.lang@ottobock.de
Begutachteter Beitrag/reviewed paper
Lang M, Schnake K J, Rembitzki I V, Lidolt K, Vollbrecht M, Wagner K, Liebau C. Der Einfluss einer dynamischen Lumbalflexionsorthese auf Rückenschmerz und schmerzfreie Gehstrecke — Ergebnisse einer prospektiven klinischen Beobachtungsstudie. Orthopädie Technik, 2017; 67 (1): 32–35
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Brömme J, Mohokum M, Disch AC, Marnitz U. Interdisziplinäre, multimodale Schmerztherapie vs. konventionelle Therapie. Der Schmerz, 2015; 29 (2): 195–202
- Slade S, Patel S, Underwood M, Keating J. What are patient beliefs and perceptions about exercise for non-specific chronic low back pain: a systematic review of qualitative research. Physiotherapy, 2015; 101: e1407.
- Brömme J, Mohokum M, Disch AC, Marnitz U. Interdisziplinäre, multimodale Schmerztherapie vs. konventionelle Therapie. Der Schmerz, 2015; 29 (2): 195–202
- Statistisches Bundesamt. Gesundheit 2002, 2004, 2006 und 2008. Krankheitskosten. Fachserie 12, Reihe 7.2. Wiesbaden: Statistisches Bundesamt, 2010. https://www.destatis.de/DE/Publikationen/Thematisch/Gesundheit/Krankheitskosten/Krankheitskosten 2120720089004.pdf (Zugriff am 01.12.2016)
- RKI – Robert Koch-Institut. Gesundheit in Deutschland. Gesundheitsberichterstattung des Bundes. Berlin: Robert Koch-Institut, 2006. http://www.gbe-bund.de/pdf/GESBER2006_kurzfassung.pdf (Zugriff am 01.12.2016)
- Bitzer EM, Lehmann B, Bohm S, Priess H‑W. Barmer GEK Report Krankenhaus 2015 – Schwerpunktthema: Lumbale Rückenschmerzen. Siegburg: Asgard-Verlagsservice GmbH, 2015. http://presse.barmer-gek.de/barmer/web/Portale/Presseportal/Subportal/Presse informationen/Archiv/2015/150721-Report-Krankenhaus/ PDF-Report-Krankenhaus2015, property=Data.pdf (Zugriff am 01.12.2016)
- Werber A, Schiltenwolf M. Kampf dem chronischen Rückenschmerz. Leitliniengerechte Diagnostik und Therapie. CME, 2014; 11 (2): 53–64
- Andersson GB. Epidemiological features of chronic low-back pain. The Lancet, 1999; 354 (9178): 581–585
- Chenot J‑F, Haupt C, Gerste B. Zeitliche Trends bei der Versorgung von Rückenschmerzpatienten. In: Klauber J, Günster C, Gerste B, Robra B, Schmacke N (Hrsg.). Versorgungs-Report 2013/2014. Stuttgart: Schattauer, 2014: 155–183
- Marschall U, L’hoest H, Wolik A. Vergleich der Kosteneffektivität von Operation, multimodaler und interventioneller Schmerztherapie bei Rückenschmerzen: Eine Analyse mit Krankenkassendaten. In: Barmer GEK (Hrsg.). Gesundheitswesen aktuell, 2012: 262–285
- van Duijvenbode I, Jellema P, van Poppel M, van Tulder MW. Lumbar supports for prevention and treatment of low back pain. The Cochrane Library, 2008; (2): CD001823
- Sherman K J, Cherkin DC, Wellman RD, Cook AJ, Hawkes RJ, Delaney K, Deyo RA. A randomized trial comparing yoga, stretching, and a self-care book for chronic low back pain. Archives of internal medicine, 2011; 171 (22): 2019–2026
- Khalil TM, Asfour SS, Martinez LM, Waly SM, Rosomoff RS, Rosomoff HL. Stretching in the rehabilitation of low-back pain patients. Spine, 1992; 17 (3): 311–317
- Ostelo RW, de Vet HC. Clinically important outcomes in low back pain. Best Practice & Research Clinical Rheumatology, 2005; 19 (4): 593–607
- Lauridsen HH, Hartvigsen J, Manniche C, Korsholm L, Grunnet-Nilsson N. Responsiveness and minimal clinically important difference for pain and disability instruments in low back pain patients. BMC Musculoskeletal Disorders, 2006; 7 (1): 1