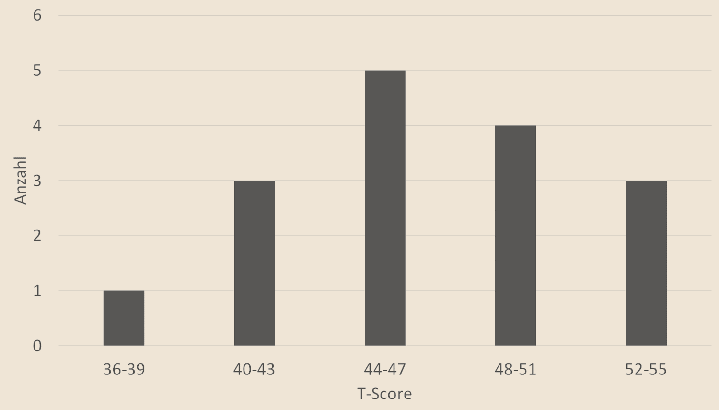Einleitung
Eine objektive Beurteilung von Versorgungsergebnissen in der Orthopädie-Technik ist oft durch die individuelle Natur der jeweils betrachteten Prothesen- oder Orthesenversorgung erschwert. Es ist eine bekannte Tatsache, dass Maßanfertigungen, wie sie in diesem Feld üblich sind, nur schwerlich miteinander verglichen oder auch nur vorbehaltlos hinsichtlich ihrer Qualität begutachtet werden können. Dafür notwendige Kriterien sind oft nicht in konstantem Maße für die gesamte betroffene Population ausschlaggebend, was sicherlich in der Heterogenität der Benutzer von orthopädietechnischen Hilfsmitteln begründet ist – was dem einen Patienten unwichtig erscheint, kann für den nächsten bereits von elementarer Bedeutung sein. Hinzu kommt die Problematik, dass wissenschaftliche Studien, die Aufschluss über die Wirksamkeit verschiedener Produkte und Interventionen geben sollen, häufig keine statistisch belastbaren Ergebnisse zeitigen, was vor allem an den relativ kleinen Stichprobengrößen liegt. Hoher technischer Aufwand, wie er für die Durchführung instrumentierter Ganganalysen nötig ist, verbunden mit den logistischen Schwierigkeiten der Rekrutierung einer großen Zahl geeigneter Studienteilnehmer, verhindert in der Regel, dass Studienergebnisse unmittelbare klinische Signifikanz zugesprochen bekommen 1 2 3.
Die Verwendung von Fragebögen zur Datenerfassung 4 5 kann die letztgenannten Limitationen umgehen, hat allerdings in der Regel den Nachteil, dass Ergebnisse von der subjektiven Wahrnehmung der Befragten beeinflusst werden und dass je nach Art und Umfang des Instruments verschiedene Messartefakte auftreten können. Weiterhin ist oft unzureichend definiert, welches Konstrukt mit einem gegebenen Fragebogen analysiert wird, sodass die Ergebnisse derartiger Studien nicht immer einheitlich interpretiert werden.
Die Schlussfolgerung liegt nahe, dass der Mangel an zuverlässigen und wissenschaftlich soliden Methoden zur Erfassung von Versorgungsergebnissen der Weiterentwicklung in der orthopädietechnischen Praxis im Wege steht. Solange sowohl Verschreibung als auch Kostenübernahme für Prothesen und Orthesen nicht auf einer soliden Beweislage basieren, wird es zwangsläufig immer wieder zu suboptimalen Patientenversorgungen kommen, in deren Ergebnis Hilfsmittel stehen, die entweder das Potenzial des Benutzers nicht unterstützen oder es so weit überfordern, dass ein erheblicher Teil der (teuren) Technik nicht genutzt werden kann 6 7.
Der technische Fortschritt in der Prothetik, der sich über viele Jahre vor allem in der Markteinführung computergesteuerter und funktionsoptimierter Passteile geäußert hat, zeigt sich inzwischen auch verstärkt in der Schafttechnik. Nach der schrittweisen Ablösung des traditionellen querovalen Oberschenkelschaftes durch längsovale Konzepte wie den NSNA- 8 oder den CAT-CAM-Schaft 9 in den 1980er Jahren beschleunigten sich die Entwicklung und die Frequenz, in der neue Schaftkonzepte im Markt eingeführt wurden, sodass Versorger und Patienten heute eine erhebliche Auswahl an Schaftoptionen in Erwägung ziehen können, angefangen beim M.A.S.-Schaft 10 und nicht endend beim Hi-Fi- 11, PBSS- 12 oder Milwaukee-Schaft 13. Angesichts dieser neuen Möglichkeiten stellt sich umso dringender die Frage nach geeigneten Beurteilungsmethoden, die eine informierte Entscheidung für das optimale System erlauben.
Methodik
Der 12-Fragen-PLUS-M-Fragebogen 14 wurde verwendet, um den Einfluss verschiedener Schaftsysteme auf die Mobilität von Oberschenkelprothesenträgern zu untersuchen. Die Hypothese dabei war, dass eine Neuversorgung mit einem modernen Schaftsystem einen positiven Effekt auf die Mobilität des Benutzers hat, der messbar und klinisch relevant ist.
Das Prosthetic Limb Users Survey of Mobility (PLUS‑M™) ist ein Selbstbeurteilungsinstrument, das für den Einsatz in der klinischen Praxis und Forschung unter Verwendung moderner psychometrischer Methodik entwickelt wurde. Sorgfältig austarierte Fragen erfassen die vom Befragten wahrgenommene Fähigkeit zur Nutzung der beiden unteren Extremitäten, angefangen bei der Gehfähigkeit in der häuslichen Umgebung bis hin zu Outdoor-Freizeitaktivitäten. Die Daten zur Entwicklung der PLUS‑M™-Instrumente wurden in einer Querschnittsstudie mit über 1000 Prothesenträgern gesammelt. Das ermöglicht eine Interpretation der individuellen Testergebnisse im Vergleich mit Resultaten der Entwicklungsstichprobe. Während der vollständige Fragebogen mit über 40 Fragen sehr umfangreich ist, stehen Kurzversionen mit 7 oder 12 Fragen zur Verfügung, deren Ergebnisse nur unwesentlich weniger akkurat sind. Ausgabevariable ist in jedem Fall ein T‑Score, eine Zahl, die darüber Aufschluss gibt, in welcher Größenordnung sich die Mobilität des Befragten von der durchschnittlichen Mobilität der Stichprobe unterscheidet. Mögliche T‑Scores reichen von 21.8 bis 71.4, wobei 50 den Durchschnittswert bezeichnet 15.
Im Rahmen der hier diskutierten Studie wurden Patienten, für die ein neuer Oberschenkelschaft angefertigt werden sollte, gebeten, den Fragebogen zweimal auszufüllen: einmal vor der Neuversorgung und ein zweites Mal in den Wochen, nachdem der neue Schaft angepasst worden war. Die T‑Scores wurden zwischen der Erst- und Zweitbefragung quantitativ verglichen. Durchschnittliche Veränderungen der Mobilität in Abhängigkeit von der jeweiligen Schaftform wurden dokumentiert. Die Klassifizierung des Schaftsystems innerhalb der hier verwendeten Nomenklatur wurde durch den jeweils versorgenden Orthopädie-Techniker vorgenommen.
Die Datenerhebung für diese Studie, die auf eine Stichprobengröße von insgesamt 100 Patienten ausgelegt wurde, dauert derzeit noch an. Im Folgenden werden die Ergebnisse einer ersten Gruppe von Teilnehmern vorgestellt, die im Sommer 2014 in drei Orthopädie-Werkstätten gesammelt wurden.
Ergebnisse
Derzeit haben etwa 20 Versuchsteilnehmer die Eingangsbefragung absolviert. Die Ergebnisse der Zweitbefragung von 16 dieser Teilnehmer liegen zum jetzigen Zeitpunkt vor und wurden in der Auswertung berücksichtigt. Alle Teilnehmer sind volljährig, einseitig oberschenkelamputiert und regelmäßige Prothesenbenutzer. Zu Beginn der Datenerfassung waren 4 der Befragten mit einem längsovalen Schaftsystem versorgt, weitere 4 mit dem M.A.S.-System, 6 trugen modifizierte M.A.S.-Versionen, die hier als „anatomische Schaftform” bezeichnet werden sollen, und jeweils einer hatte einen querovalen und einen PBSS-Schaft.
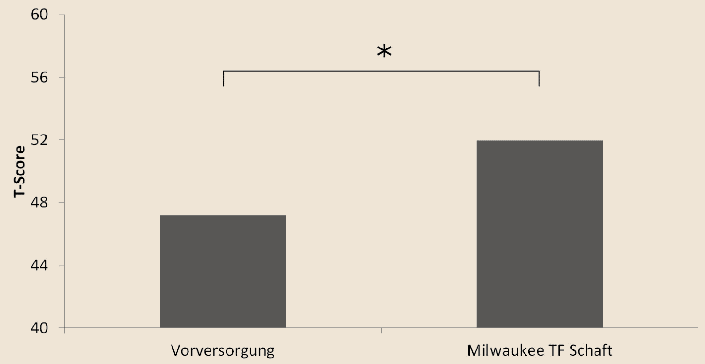
Die Eingangsbefragung mit dem PLUS-M-Instrument ergab T‑Scores zwischen 37.7 und 53.6 mit einem Mittelwert von 47.18 (Standardabweichung 4.79) in einer Normalverteilung (Abb. 1). Alle Teilnehmer wurden für ihre jeweilige Neuversorgung mit einem Milwaukee-TF-Schaft ausgestattet. Die anschließende neuerliche Befragung ergab T‑Scores zwischen 42.7 und 58.4 mit einem Mittelwert von 51.96 (SD 4.87). Die Veränderung um 4.78 Punkte (Abb. 2) ist statistisch signifikant (p < 0,001).
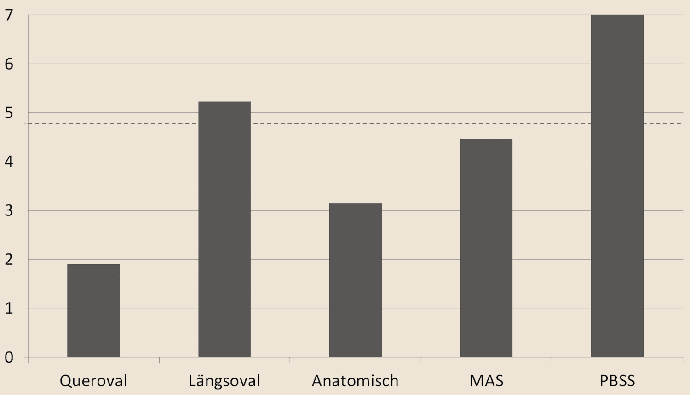
Für keinen der Teilnehmer wurde durch die Neuversorgung eine Veränderung zum Negativen verzeichnet. Zuwächse in der Mobilität für einzelne Befragte rangierten von 1.7 bis 16.9 Punkten auf der 49.6 Punkte umfassenden T‑Score-Skala. Eine Post-hoc-Analyse des Effektes der ursprünglichen Schaftform ergab nur geringfügige Unterschiede (Abb. 3).
Diskussion
Mobilität ist ein wichtiges Ergebniskriterium für die Beurteilung von Prothesenversorgungen. In dieser Studie wurde mit dem PLUS-M-Fragebogen ein zeitgemäßes Instrument zur Quantifizierung der Mobilität von Oberschenkelprothesenträgern angewendet, um den Effekt einer Neuversorgung mit einem modernen Schaftsystem zu untersuchen.
Die untersuchte Stichprobe war verhältnismäßig klein, jedoch in der Hinsicht repräsentativ, dass der durchschnittliche Mobilitätsgrad mit 47.18 (Erstbefragung) beziehungsweise 51.96 (Zweitbefragung) nah am Mittelwert für die Gesamtpopulation der Beinprothesenbenutzer (50) lag und dass die Verteilung weitgehend einer Normalkurve (siehe Abb. 1) folgte. Die zugehörige Gruppenstandardabweichung (4.8) war jedoch nur etwa halb so groß wie die Populationsstandardabweichung (10).
Obwohl die verzeichnete Änderung in der Messvariable statistisch signifikant war, steht zur Diskussion, ob der Unterschied auch von klinischer Signifikanz ist. Eine dahingehende Untersuchung des PLUS-M-T-Scores steht derzeit noch aus. Die Autoren des Instruments halten einen Unterschied im Bereich von 3 bis 5 T‑Score-Punkten für die Schwelle zur klinischen Signifikanz 16. 11 der 16 Befragten verzeichneten eine Verbesserung von mehr als 3 Punkten, und die beiden größten gemessenen Unterschiede entsprachen mit 10.1 und 16.9 Punkten sogar mehr als einer Standardabweichung vom Mittelwert (10 Punkte gemäß T‑Score-Definition).
Einige Ergebnisse der Post-hoc-Analyse waren etwas unerwartet. Die größte Veränderung ergab sich demnach beim Wechsel vom PBSS- zum Milwaukee-Schaft. Etwas geringer, aber immer noch prägnant fiel der Mobilitätszugewinn beim Umstieg von längsovalem, M.A.S.- beziehungsweise anatomischem Schaft aus. Der vergleichsweise geringe Unterschied, der von dem vormaligen Benutzer eines querovalen Schaftes angegeben wurde, ist in diesem Zusammenhang schwer zu erklären. Möglicherweise haben hier die unvermeidlichen Umstellungsschwierigkeiten beim Verlassen des gewohnten Tuberaufsitzes für ein etwas zurückhaltendes Fazit gesorgt. Auch kann nicht ausgeschlossen werden, dass die einzelnen Patienten, die jeweils mit PBSS und längsovalem Schaft versorgt waren, nicht repräsentativ sind; unter den Befragten mit anderen Schaftformen waren ebenfalls vereinzelt Personen zu finden, deren Mobilitätsgewinn unterdurchschnittlich gering oder hoch ausfiel.
Eine Analyse des Einflusses der ursprünglichen Mobilität auf den Effekt des neuen Schaftes erbrachte keine signifikanten Ergebnisse. Die 5 Probanden mit einem Eingangs-T-Score von unter 45 verzeichneten einen durchschnittlichen Mobilitätszugewinn von 6.4 Punkten. Lag der ursprüngliche T‑Score zwischen 45 und 50 (4 Probanden), ergab sich eine durchschnittliche Verbesserung um 5.3 Punkte. Auch der Teil der Stichprobe mit T‑Scores größer als 50 (7 Probanden) lag mit einer Steigerung um 3.4 T‑Score-Punkte nahe am Wert der gesamten Stichprobe. Die mittleren Mobilitätssteigerungen der erstgenannten beiden Gruppen sind möglicherweise durch zwei Ausreißer nach oben (T‑Score-Steigerungen von 41.5 auf 58.4 beziehungsweise von 45.2 auf 55.3 Punkte) beeinflusst, die sich in dieser Gruppe befinden.
Die geringe Stichprobengröße stellt eine Limitation dieser Untersuchung dar. Einzelne Ausreißer haben so einen möglicherweise unrealistisch großen Einfluss auf das Gesamtergebnis. Weiterhin können Uneinheitlichkeiten bei der Datenerfassung aufgetreten sein, an der mehrere verschiedene Fachkollegen beteiligt waren. Dies könnte zum Beispiel die Kategorisierung der Vorversorgungen beeinflusst haben.
Schließlich muss vermerkt werden, dass es sich bei dem verwendeten Fragebogen um eine übersetzte Version des amerikanischen Originaltextes handelt. Der umfangreiche Prozess der standardkonformen Übertragung ins Deutsche (an dem der Autor beteiligt ist) ist noch nicht abgeschlossen, und es ist daher möglich, dass die endgültige Version des Fragebogens von der hier verwendeten abweicht, was unter Umständen zu leicht veränderten Studienergebnissen führen würde.
Diese Limitationen beschränken möglicherweise die Allgemeingültigkeit der Ergebnisse. Der dokumentierte Trend, wonach sich in keinem Fall eine Verschlechterung der Mobilität gezeigt hat, macht es aber unwahrscheinlich, dass der beobachtete Effekt ein reines Zufallsprodukt ist. Eine umfangreichere Datensammlung ist vorgesehen, um die Verlässlichkeit der Ergebnisse zu erhöhen.
Zusammenfassend lässt sich feststellen, dass die per Fragebogen ermittelte Mobilität von Prothesenträgern sichtbar durch das verwendete Schaftsystem beeinflusst wird. Der Milwaukee-TF-Schaft hat diesen Ergebnissen zufolge durchweg vorteilhafte Auswirkungen auf die Mobilität der Benutzer, wenn auch in uneinheitlichem Ausmaß.
Danksagung:
Der Autor dankt den Mitarbeitern der Sanitätshäuser, die so freundlich waren, bei der Datenerfassung zu helfen.
Interessenkonflikt:
Der Autor ist Mitentwickler des Milwaukee-TF-Schaftes und Anteilseigner der Firma Guentherbionics GmbH, die den Milwaukee-TF-Schaft vermarktet.
Der Autor:
Göran Fiedler, PhD, OTM
Assistant Professor
Department of Rehabilitation Science and Technology
University of Pittsburgh
Suite 403, Bakery Square
Pittsburgh, PA 15206, USA
gfiedler@pitt.edu
Begutachteter Beitrag/reviewed paper
Fiedler G. Vergleich der Versorgungsergebnisse mit verschiedenen transfemoralen Schaftkonzepten. Orthopädie Technik, 2015; 66 (4): 42–45
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Geil MD. Assessing the state of clinically applicable research for evidence-based practice in prosthetics and orthotics. J Rehabil Res Dev, 2009; 46 (3): 305–313
- Neumann ES. State-of-the-science review of transtibial prosthesis alignment perturbation. Journal of Prosthetics and Orthotics, 2009; 21 (4): 175–193
- Krebs DE, Edelstein JE, Fishman S. Reliability of observational kinematic gait analysis. Physical Therapy, 1985; 65 (7): 1027–1033
- Gauthier-Gagnon C, Grise M‑C. Prosthetic profile of the amputee questionnaire: validity and reliability. Archives of physical medicine and rehabilitation, 1994; 75 (12): 1309–1314
- Legro MW, et al. Prosthesis evaluation questionnaire for persons with lower limb amputations: assessing prosthesis-related quality of life. Archives of Physical Medicine and Rehabilitation, 1998; 79 (8): 931–938
- Morgenroth DC. Prescribing Physician Perspective on Microprocessor-Controlled Prosthetic Knees. Journal of Prosthetics and Orthotics, 2013; 25 (4S): P53-P55
- Andrysek J, Christensen J, Dupuis A. Factors influencing evidence-based practice in prosthetics and orthotics. Prosthetics and Orthotics International, 2011; 35 (1): 30–38
- Long IA. Normal shape-normal alignment (NSNA) above-knee prosthesis. Clin Prosthet Orthot, 1985; 9 (4): 9–14
- Sabolich J. Contoured adducted trochanteric-controlled alignment method (CAT-CAM): introduction and basic principles. Clin Prosthet Orthot, 1985; 9 (4): 15–26
- Fairley M. M.A.S. socket: a transfemoral revolution. The O&P Edge, 2004; 6
- Penn W. The HIFI Socket System – New Ways to Improve the Functionality of Above Knee Prostheses. OTWorld, 2014, Leipzig, Germany. http://www.techcast.com/events/orth-reha/2014/en/fr_1100_3/?q=fr_1100_3
- Schäfer M. PBSS – New Bionic Socket System for Transfemoral Prosthetics. OTWorld, 2014, Leipzig, Germany. http://www.techcast.com/events/orth-reha/2014/en/fr_1100_4/?q=fr_1100_4
- Fiedler G, Günther M. Der Milwaukee-Schaft – wissenschaftliche Ergebnisse als Grundlage für ein verbessertes transfemorales Schaftdesign. [The Milwaukee Socket- an improved trans-femoral socket design based on scientific findings]. Orthopädie Technik, 2011; 62 (2): 93–95
- University of Washington Center on Outcomes Research in Rehabilitation (UWCORR). Prosthetic Limb Users Survey of Mobility (PLUS‑M™), 12-item Short Form (German). Seattle, WA: University of Washington, 2013. http://www.plus‑m.org
- University of Washington Center on Outcomes Research in Rehabilitation (UWCORR). Prosthetic Limb Users Survey of Mobility (PLUS‑M™), Version 1.1 Short Forms Users Guide. Seattle, WA: University of Washington, 2013. http://www.plus‑m.org
- University of Washington Center on Outcomes Research in Rehabilitation (UWCORR). Prosthetic Limb Users Survey of Mobility (PLUS‑M™), Version 1.1 Short Forms Users Guide. Seattle, WA: University of Washington, 2013. http://www.plus‑m.org