Einleitung: Bei der Behandlung posttraumatischer Ödeme erreicht man über entödematisierende Therapien eine Verbesserung der Weichteilheilung und Schmerzhaftigkeit1. Weiterhin wird das Risiko des Entstehens möglicher Komplikationen reduziert. Darüber hinaus nutzen Sportler:innen solche Behandlungsangebote zur Regeneration. Sehr gut lässt sich damit in Verbindung mit anderen Maßnahmen wie Luftsprudelbädern, Kältetherapie (z. B. Eisbäder) und Ruhehalten etc. ein „Muskelkater“ und die damit häufig einhergehenden „schweren Beine“ therapieren2, eine gute Indikation für die KET.
Zielsetzung: Neu ist eine interdisziplinäre Herangehensweise bei der Betrachtung rheologischer Eigenschaften proteinreicher Ödemflüssigkeiten, aus deren Verständnis sich in Zukunft innovative Therapiemodelle entwickeln lassen könnten. Daher macht es Sinn, zunächst eine Betrachtung zu Ursache, Entstehung und den physikalischen Eigenschaften entzündungsbedingter Schwellungen vorwegzunehmen.
Das Ödem der akuten Entzündung
Kommt es als Folge von Überbeanspruchung zu Mikroläsionen in der Muskulatur, einem sogenannten „Muskelkater“, oder haben wir es mit Verletzungen bzw. mit postoperativen Zuständen zu tun, wird die monotone Antwort des Organismus auf jegliche Zellschädigung die Ingangsetzung einer akuten Entzündungsreaktion sein. So kommt es unter dem Einfluss von Entzündungsmediatoren zu Erweiterungen von Blutkapillaren mit einem erhöhten Flüssigkeitsaustritt. Die Permeabilität der Blutkapillaren ist erhöht, sodass entgegen der Norm vermehrt biologische Polymere wie Proteine etc. die Endstrombahn verlassen. Wiederum andere Fraktionen von Entzündungsmediatoren sind für begleitende Schmerzzustände mitverantwortlich3.
Eine weitere Schmerzursache erklärt sich durch schnell entstandene Schwellungen, bei denen die Gewebe der raschen Volumenzunahme nur unzureichend folgen können; hierbei kommt es zu Druck- und Spannungsentwicklungen, unter welche die Gewebe geraten4.
Im Normalfall sollte das Lymphgefäßsystem (LGS) einer Ödembildung über eine Steigerung der Lymphangiomotorik entgegenwirken (Sicherheitsventilfunktion des LGS). Eine Hemmung der Lymphgefäßbewegung erklärt sich durch das Wirken von sofort ausgeschütteten Gewebemediatoren und durch Schmerzen verursachende Spasmen in den Wandungen der Lymphgefäße5. Nach Traumen können aber auch Lymphgefäße lokal und auf Zeit verletzungsbedingt geschädigt sein und somit ihre Aufgaben nicht ausreichend erfüllen. Sehen wir nach den oben dargestellten Szenarien Schwellungen, sind dies Ödeme der akuten Entzündung, wobei noch nicht erwähnt wurde, dass als Folge von Traumen in aller Regel auch Hämatome nach Blutgefäßzerreißungen mit in Betracht gezogen werden müssen. In einem solchen „Entzündungscocktail“ befinden sich dann die oben bereits genannten Biopolymere und Entzündungsmediatoren und zusätzlich wässrige Bestandteile, die in diesem Kontext als Lösungsmittel betrachtet werden. Die Veränderungen sind zum einen Voraussetzung für eine Regeneration geschädigter Gewebestrukturen, die aber auch in Form von überschießenden Reaktionen entgleiten können und somit als eine Ursache für ein Voranschreiten weiterer Komplikationen gesehen werden. In einem solchen Fall spricht man von einem Circulus vitiosus, der in eine folgenreiche Abwärtsspirale münden kann. Ein vermeidlich harmloser „Muskelkater“, in erster Linie als Folge von Mikroläsionen, sollte zwar nicht zu den eben beschriebenen Komplikationen führen; wenn aber vor nicht ausreichender Regeneration weitere Belastungen stattfinden, besteht die Gefahr einer erhöhten Verletzungsanfälligkeit und eines Leistungsabfalls bis hin zu einem vorübergehenden Unvermögen, weiter Leistungen erbringen zu können6. Sofern man die soeben genannten Schilderungen berücksichtigt, ist es nicht verwunderlich, dass den pathophysiologischen Prozessen über ödemreduzierende Maßnahmen und damit der Reduktion von Protein, Zelltrümmern, Entzündungsmediatoren und weiteren exsudativen Stoffen gut entgegnet werden kann7. Da der Schmerz für sich alleine schon als Auslöser für eine akute Entzündungsreaktion gesehen wird, sind alle Maßnahmen, die den Schmerz senken, von beträchtlichem therapeutischem Wert.
Therapie und deren Ziele
Gemäß der Leitlinie der Deutschen Gesellschaft für Phlebologie und Lymphologie wird speziell über eine Ödemreduktion bei posttraumatischen Ödemen mittels Manueller Lymphdrainage (MLD) – gegebenenfalls in Kombination mit leichter Kompression – der Heilungsverlauf beschleunigt und die Häufigkeit von Komplikationen wie Lymphozelen, Seromen und Keloidnarben reduziert. Der über die Therapie erlangten Schmerzreduktion wird eine gewichtige Rolle bei der Unterstützung des Heilungsprozesses zugeschrieben8. Tierexperimentelle Untersuchungen zeigten, dass nach Traumen über einen frühen 3‑wöchigen Einsatz von MLD-Behandlungen eine vermehrte Regeneration von Lymphgefäßen im Narbengebiet erreicht wurde9. Gestützt wird diese Erkenntnis auch durch jüngere prospektiv randomisierte Studien, bei denen ein signifikanter Vorteil bzgl. der Prävention sekundärer Lymphödeme nachgewiesen wurde, nachdem zeitnah nach Brustkrebs-Operationen über 3 Wochen MLD-Behandlungen erfolgten10.
Therapieregime: Nach Erste-Hilfe-Maßnahmen wie Hochlagerung, Kühlung und leichter Kompression sollte mit einer KET möglichst frühzeitig ca. 3 Stunden nach Stillstand etwaiger Blutungen begonnen werden. Zuvor erfolgt eine ärztliche Untersuchung. Zu Beginn der Therapie erfolgt diese in der Entzündungsphase über 7 Tage hochdosiert mit bis zu 4 Anwendungen täglich. Vom 7. bis zum 15. Tag, d. h. in der Proliferationsphase, werden 3 Anwendungen pro Woche als ausreichend angesehen. Pritschow et al. empfehlen eine Durchführung der KET mittels MLD und Kompression11. Auf die Darstellung der Kombination mit anderen begleitenden therapeutischen Maßnahmen wird in dieser Abhandlung verzichtet.
Kommentar: Die positive Wirkung einer hochdosierten Anwendung ist nicht von der Hand zu weisen, allerdings dürften Patienten im Normalfall kaum in den Genuss einer solchen Zuwendung gelangen, wenn solche Leistungen nur durch speziell ausgebildetes Personal erbracht werden können. Abgesehen davon ist – global und wirtschaftlich betrachtet – eine nicht gerade kostengünstige, qualitätsgesicherte MLD und Komplexe Physikalische Entstauungstherapie (KPE) weltweit nur einer sehr kleinen Minderheit zugänglich, und noch geringer ist die Zahl derjenigen, welche die Kosten dafür von einer Krankenversicherung erstattet bekommen. Als ein möglicher Beitrag zur Verbesserung dieser Probleme wird nun das von dem Autor entwickelte, klinisch erprobte IPK+-Verfahren vorgestellt, das hochwirksam, wenig personalintensiv, kostengünstig und auch von Laien nach umfassender Aufklärung und Schulung durch dafür ausgebildetes medizinisches Personal anwendbar ist. Nach Ausschluss von Kontraindikationen, beschwerdefreier Durchführung sowie korrekter Geräteanwendung handelt es sich sowohl bei der IPK wie auch der IPK+ um eine sichere Therapiemaßnahme12.
Arbeitsweise der mit definierten Multifunktionspolsterungen durchgeführten Form der IPK = IPK+-Methode
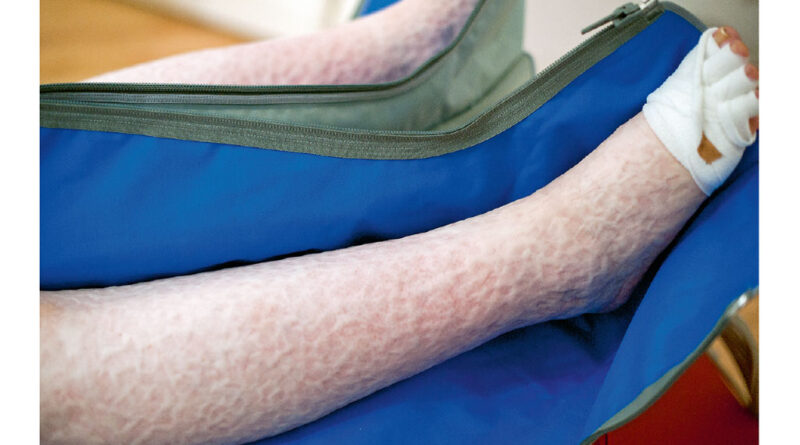
Bei der erstmals 2018 veröffentlichten apparativen IPK+-Methode verwendet man handelsübliches IPK-Equipment, d. h. mit einer Vielzahl von Kammern aus Kunststoff ausgestatteten Manschetten, die steuerbar von Geräten mit Druckluft befüllt werden. Die Manschetten liegen, über Reißverschlüsse verschlossen, rund um die zu behandelnden Körperregionen. Die Drücke, die auf den Hautmantel wirken, nehmen von Zelle zu Zelle ab, um so die im Gewebe krankhaft angesammelte Ödemflüssigkeit abzudrainieren. Diese schon lange bekannte Behandlungsmethode wird im Weiteren als Intermittierende Pneumatische Kompressionstherapie in traditioneller Arbeitsweise (IPK itA) bezeichnet. Bei der IPK+-Methode werden zu dem soeben beschriebenen Prozedere unter den Manschetten reichlich mit 0,5 bis 1 cm großen Schaumstoffwürfeln gefüllte Polsterungen in Form von Kissen oder Rundumversorgungen der Extremitäten mittels Muffen mitverwendet, deren Wandstärke mindestens 7 cm beträgt13 (Abb. 1). Gut gepflegt halten solche Polsterungen, die auch einer Kochwäsche standhalten, selbst bei täglicher Anwendung bis zu ca. 3 Jahre. Durch jahrelanges Experimentieren mit verschiedenen Materialien festigte sich bei dem Anwender die Erkenntnis, dass mit Stoffen, die elektrostatische Eigenschaften aufweisen, signifikant bessere Resultate erzielt werden als mit antistatischen. Die Gründe für diese unterschiedlichen Reaktionsweisen sind bislang nicht geklärt14. Bei der Durchführung einer IPK+-Anwendung wird die untenliegende Würfelschicht unter Druck in den epifaszialen Gewebezylinder mobilisiert, während nachfolgende Würfel der darüber befindlichen Ebenen dehnend in viele verschiedene Richtungen wirken. Nach erfolgten Anwendungen sehen wir ein typisches Hautbild, das vorübergehend eine Unzahl an kleinen Vertiefungen aufweist. Hieraus kann u. a. auf eine Vergrößerung der Behandlungsfläche um mindestens das Doppelte geschlossen werden (Abb. 2). Sofern vor solchen auch gewebemobilisierenden Anwendungen palpatorisch ein indurierter Zustand bestand, kann zum Ende der Therapie eine deutliche Lockerung festgestellt werden.
Erst über das Unterpolstern mit dickwandigen, elastischen und unebenen Oberflächen werden Effekte ermöglicht, über die sich Scherkräfte induzieren lassen. Hingegen werden solche Wirkungen nicht erzielt, wenn wie bei der IPK itA im luftgefüllten Zustand feste, glatte Flächen auf den epifaszialen Hautmantel treffen. Gut verträglich kann IPK+ bei posttraumatischen Zuständen angewendet werden. Freiäugig und palpatorisch kann schon nach einer Anwendung eine außergewöhnlich starke ödemverdrängende Wirkung festgestellt werden; teilweise ist es möglich, Schwellungen innerhalb einer Sitzung vollständig zu eliminieren. Expert:innen aus dem Bereich der Gefäßmedizin, denen die Wirkung an Patient:innen demonstriert wurde, bestätigen dies ausnahmslos. Möglicherweise finden sich über bisher noch nicht ausreichend beachtete wissenschaftliche Erkenntnisse Erklärungen.
Rheologische Grundlagen: chemische und physikalische Eigenschaften nicht Newton‘scher Fluide
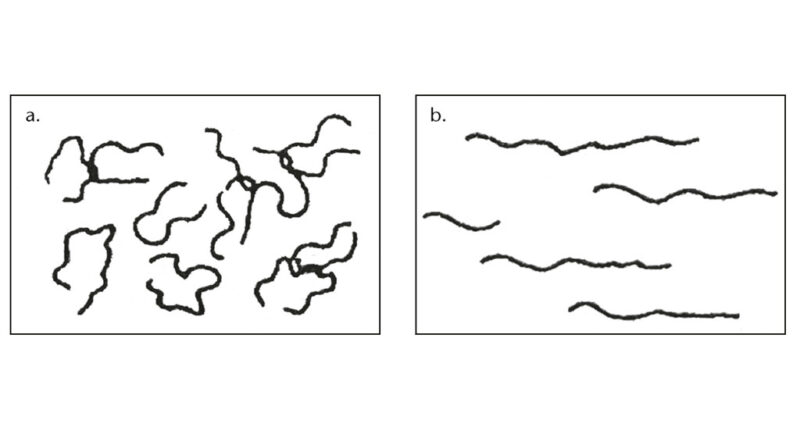
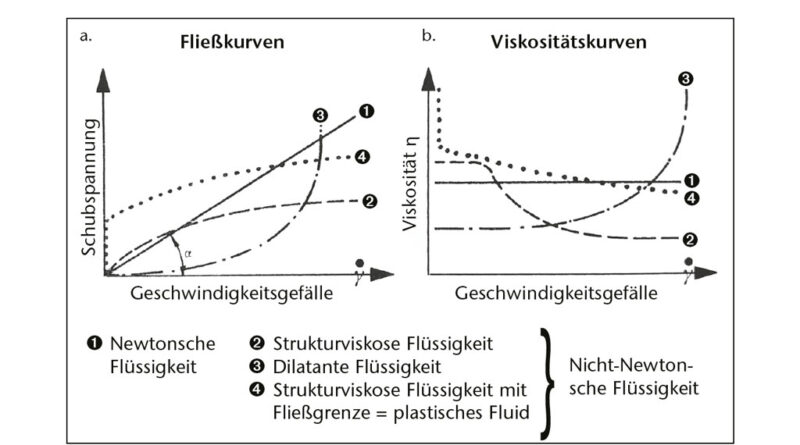
Rheologie – dieser aus dem Griechischen stammende Begriff bedeutet „die Lehre des Fließens“15. Als Teil der Wissenschaft beschäftigt sie sich mit der Gestaltveränderung und dem Fließverhalten von Stoffen. Dieses bereits sehr alte Fachgebiet wurde als eigenständige Disziplin um 1930 von E. C. Bingham und M. Reiner in Easten (USA) begründet16. Umfangreiche Recherchen des Autors ergaben, dass vor ihm wohl noch nie eine Verbindung zwischen Lymphologie und Rheologie hergestellt wurde. Dies erscheint insofern interessant, als proteinreiche Ödeme eine den Abtransport hemmende Viskosität (Zähigkeit) aufweisen; je geringer diese ist, desto dünnflüssiger und daher fließfähiger wird ein Fluid. Da der bereits beschriebene „Entzündungscocktail“ reichlich biologische Polymere enthält, ist es naheliegend, dass eine solche Flüssigkeit sich in Bezug auf das Fließverhalten anders als ein Newton‘sches Fluid wie z. B. Wasser verhält17. In der Rheologie bezeichnet man eine solche als ein nicht Newton‘sches Fluid mit einem strukturviskosen Fließverhalten. Dies bedeutet: Wird die Flüssigkeit Scherkräften ausgesetzt, verringert sich deren Viskosität, synonymhaft spricht man dann von Strukturviskosität oder „pseudoplastic“ 18. Scherkräfte, die z. B. durch Rühren oder ein Durchwalken herbeigeführt werden, führen zu Veränderungen in solchen dann aufgebrochenen Strukturen. Polymere bestehen aus langkettigen Molekülen, die unter Ruhebedingungen eine knäuelartige Struktur einnehmen. In einer Strömung werden die Polymerketten orientiert, und die Anzahl der Verschlaufungen kann reduziert werden. Über einen solchen Vorgang erklärt sich letztlich die Reduktion der Viskosität19 (Abb. 3). Ausgehend von der Erkenntnis, dass die Viskosität eines Fluides hauptsächlich von der inneren Reibung zwischen den Molekülen abhängt, spielen auch thermische Einflüsse eine gewichtige Rolle. Wärme verringert die Zähigkeit und führt darüber hinaus zu einer erhöhten Kinetik der Moleküle20. Zum Ende dieser Betrachtung muss noch festgestellt werden, dass sich unser Fluid unter Ruhebedingungen allmählich wieder in den ursprünglichen Zustand zurückbewegt, diesen Vorgang bezeichnet man in der Rheologie als Thixotropie21. Noch erwähnt sei, dass es nicht Newton‘sche Fluide gibt, die gänzlich andere Reaktionsmuster aufzeigen, so z.B. dilatante Fluide, die sich unter dem Einfluss von Scherung verfestigen. Im Kontext dieser Abhandlung spielen diese aber keine Rolle22 (Abb. 4).
Nach Betrachtung der theoretischen Grundlagen erfolgt nun der Versuch, diese auf die Praxis zu übertragen, denn aus der Erfahrung heraus lassen sich weiche Ödeme immer deutlich schneller beseitigen als schwer dellbare, d. h. feste Schwellungen.
Die Ödemreduktion unter Zuhilfenahme von IPK+: Betrachtet man, was unter einer Ödemtherapie mittels IPK+ geschieht, zeigt sich zunächst, dass unter einer Unzahl von fortlaufend auf den Hautmantel treffenden Schaumstoffwürfeln Scherkräfte induziert werden. Unter dieser dickwandigen Polsterung wird zudem Körperwärme zurückgehalten, die der Ödemflüssigkeit zugeführt wird. Der unter den Manschetten nach zentralwärts abnehmende Druck bewirkt eine starke, kontinuierliche Verdrängung der Ödemflüssigkeit, in deren Strömung es zur Streckung und Orientierung der Kettenmoleküle, verbunden mit reichlich Reibung zwischen diesen, kommt. Der Weg führt dabei durch die im lockeren Bindegewebe befindlichen Interzellularräume, die extrem enge Spalten aufweisen23 24. Beim Hindurchzwängen kommt es abermals zur Scherung, und Abrisse in den Molekularketten wären durchaus denkbar. Die Summe all dieser Faktoren sollte somit zu verbesserten Fließeigenschaften der Ödemflüssigkeit beitragen und solange das Fluid unter der Anwendung gewärmt und im Fluss gehalten wird, wird sich kein thixotropes Verhalten ergeben25. In therapeutisch sinnvoller Weise wird das Ödem zu Körperbereichen mit intakten Lymphgefäßen geführt, wodurch dort die Sicherheitsventilfunktion des Lymphgefäßsystems (LGS) aktiviert wird. Schlussendlich verläuft dadurch die Drainage über aktivierte Lymphgefäße bis hin zum Ziel einer nahegelegenen regionären Lymphknotengruppe26. IPK+ unterstützt dabei insofern, als die Manschetten möglichst nahe an die anzusteuernde Lymphknotengruppe heranreichen oder diese im Optimalfall miteinschließen. Somit kann z. B. mittels einer entsprechend unterpolsterten Hosenmanschette, die bis über den Bauchnabel reicht, nicht nur auf die inguinalen Lymphknoten eingewirkt werden, sondern auch Ödemflüssigkeit aus der unteren Körperhälfte in das Tributargebiet der axillären Lymphknoten verschoben werden (Abb. 5).
Weitere Vorteile der IPK+ bestehen darin, dass über Polsterungen anatomische Strukturen bewusst morphologisch verändert werden, da anwendende Personen nur so Einfluss auf die Druckübertragung von der luftgefüllten Manschette auf die Haut nehmen können. Über diesen Weg lassen sich dann Regionen behandeln, die ansonsten mit der klassischen IPK nicht erreicht werden. Bekannte Schwachstellen in der Knie- und Leistenregion27 sowie der unteren Rumpfquadrante, die ebenfalls von der IPK itA nur schlecht erfasst werden, sind hingegen durch Polsterungen gut in den Griff zu bekommen28 29. Veröffentlicht wurden über Handmessungen und Fotografien gewonnene Ergebnisse aus Praxistests des Autors und seines Teams. Bei Patienten mit Lymphödemen an den Extremitäten wurden dabei nach 60-minütigen IPK-itA- und IPK+-Anwendungen gewonnene Entstauungsergebnisse verglichen. Auffällig waren milde Ödemzunahmen im Kniebereich und proximal am Oberschenkel. Hingegen war die ödemverdrängende Wirkung unter IPK+ weitaus stärker und auch durchgängig feststellbar. In einer im Dezember 2022 veröffentlichten Studie der Universitätsmedizin Greifswald wird dies bestätigt30. In dieser Studie waren 18 Patienten mit Lymphödemen der Beine eingeschlossen und erfuhren eine Komplexe Physikalische Entstauungstherapie bis zu einem Volumenminimum und einer nachweisbaren Ödemreduktion. Hierfür wurden die Patienten täglich mit Hilfe 3D-gestützter Volumenrekonstruktion vermessen. Nach dem Eintreten des Volumenminimums erfolgte eine weitere Entstauungstherapie; verglichen wurden dabei Ergebnisse nach erfolgten IPK- und IPK+-Anwendungen. Über IPK+ konnte eine signifikant stärkere Volumenreduktion insbesondere auch in der Knieregion gezeigt werden als vergleichsweise mittels IPK itA. In der Erhaltungsphase wurden die Patienten mit medizinischen Kompressionsstrümpfen versorgt. Diese zeigten sich nach Entlassung geeignet, das Wiederanschwellen der Beine nach KPE in den Follow-up-Visiten bis zu 6 Wochen zu konservieren.
Bei Patient:innen mit Schwellungen im Genitalbereich wird in der Leitlinie von einer Therapie mittels IPK itA abgeraten. Eine sehr gute ödemverdrängende Wirkung im Rumpf- und Genitalbereich kann aber nach regelgerechtem Aufbringen von Polsterungen erreicht werden. In bisher noch jedem Fall gelang dies unabhängig vom Geschlecht. Fotografien, die den Zustand vor und nach solchen IPK+-Therapien zeigen, wurden bereits veröffentlicht31 32. Bisweilen noch hypothetisch, aber durchaus vorstellbar wäre, dass unter IPK+-Anwendungen, die wie auch bei der MLD nur mit leichtem Druck ausgeführt werden, eine Steigerung der Lymphangiomotorik erzielt wird, da die unebenen Oberflächen die Wandungen der epifaszialen Lymphgefäße erreichen müssten. Selbst zu den reichlich zwischen den derb strukturierten Lymphknoten liegenden Lymphgefäßen, die über MLD kaum erreicht werden, sollten die über die kleinen Schaumstoffwürfel ausgeübten Druckreize auch dort gut appliziert werden können.
Erfahrungen
- Zustand nach Liposuktion: Bei dieser Patientinnen-Gruppe verfügt der Anwender in enger ärztlicher Kooperation seit 2017 über Erfahrung aus der Therapie von weit mehr als 30 Fällen. Bei den Betroffenen Frauen imponieren postoperativ in der gesamten unteren Körperhälfte ausgeprägte posttraumatische von Hämatomen begleitete Ödeme. Die Patientinnen sind 24 Stunden postoperativ und daher zu Beginn der ersten Therapiesitzungen sehr berührungsempfindlich; die Bewegung ist deutlich eingeschränkt; starke Schmerzzustände sind die Regel. Auch wenn ein solcher Zustand nicht in einen direkten Bezug zu posttraumatischen Zuständen, wie sie bei Athletinnen und Athleten vorkommen, gestellt werden kann, sind die gesammelten Erfahrungen übertragbar, weil es letztendlich in der Therapie nicht auf die Ursache einer Traumatisierung ankommt. Interessant ist, dass IPK+-Behandlungen selbst bei einem solch hohen Schweregrad an Traumatisierung in bisher jedem Fall gut verträglich, d. h. schmerzfrei und ohne Komplikationen mit guten Endresultaten, durchgeführt werden konnten. Mehrheitlich sind die Rückmeldungen der Patientinnen u. a. im Hinblick auf die Reduktion von Schmerz und die Verbesserung der Beweglichkeit sehr erfreulich. Unter den IPK+-Anwendungen kommt es verglichen mit MLD zu einer erheblich stärkeren sicht- und tastbaren Ödemreduktion. Ab einem bestimmten Schweregrad gelingt es sogar, die passager wiederkehrenden Schwellungen innerhalb einer Sitzung vollständig zu eliminieren. Palpatorisch stellen sich die entstauten Bereiche letztendlich meist als ein gut gelockertes und unauffälliges Hautbild dar. Unerlässlich ist eine begleitende Therapie mittels qualitativ hochwertiger medizinischer Kompressionsstrumpfversorgung (KSV).
- Zustand nach operativen Eingriffen im Bereich der Knieregion: In enger Analogie zu dem vorangegangenen Bericht bestehen ebenso gute Erfahrungen auch bei dieser Patientengruppe und der Durchführung eines solchen Therapieregimes: Patient:innen erhalten auch hier präoperativ eine KSV und werden im Optimalfall zusammen mit einer weiteren Person aus dem häuslichen Umfeld durch eine Fachkraft in der Anwendung von IPK+ unterwiesen, die auch die erste Anwendung überwacht. Weitere IPK+-Behandlungen können Patient:innen, begleitet von Visiten im Haus oder einer Klinikeinrichtung, stets in Verbindung mit der bereits vorhandenen KSV, selbstständig ausführen. Leihweise steht die Technik den Patient:innen rund um die Uhr zur Verfügung, so ist jede von Ärzt:innen, Therapeut:innen und Patient:innen als sinnvoll zu erachtende Dosierung gewährleistet. Die Therapieziele sind auch hier die Vermeidung möglicher Komplikationen, die Verringerung der Schmerzhaftigkeit und die Beschleunigung des Heilungsverlaufs.
- Regeneration: IPK+-Behandlungen wurden auch mit einer Sportlerin (Leichtathletin) und einer ebenfalls professionell arbeitenden Balletttänzerin durchgeführt, die bereits reichlich Erfahrung mit IPK itA hatten. Beide begaben sich regelmäßig über 2 Monate zu IPK+-Sitzungen nach Training, Auftritten bzw. Wettkämpfen und schätzen diese als eine sehr wirkungsvolle Maßnahme zur Regeneration ein. Die Anwendungen wurden mittels Hosenmanschette durchgeführt, sodass die Unterpolsterung auch über den inguinalen Lymphknoten wirken konnte. Übereinstimmend äußerten sich beide Probandinnen, dass sie eine Anwendung mit IPK+ als wirkungsvoller und angenehmer empfanden als eine ohne solche Unterpolsterung. Palpatorisch konnte der Anwender feststellen, dass sich Schwellungen der regionären Lymphknoten verminderten33.
Wer kann die Methode anwenden, und wie sollte diese eingesetzt werden?
Im Idealfall sollte eine Behandlung von Ärzt:innen und Lymphdrainage-Therapeut:innen mit bereits bestehender Erfahrung in der Therapie von posttraumatischen bzw. postoperativen Ödemen eingeleitet werden; denn eine Unterweisung im therapeutischen Umgang mit dieser Problematik ist zu dem Zeitpunkt bereits über einen Ausbildungslehrgang in MLD/KPE erfolgt. Bezüglich der Intensität, Zeitdauer etc. orientiert man sich bei einem Einsatz der IPK+ analog an einer bereits vermittelten Vorgehensweise. Grundsätzlich steht der Autor darüber hinaus gerne beratend zur Verfügung.
Kontraindikationen: Es gelten bei der Anwendung der IKP+ die für die MLD/KPE bekannten und in den Leitlinien aufgeführten Gegenanzeigen34 35.
IPK+-Anwendungen müssen für die Patienten beschwerdefrei durchgeführt werden können; ist dies nicht gegeben, sollte keine IPK+-Behandlung durchgeführt werden.
Klaustrophobie (Platzangst) macht ab bestimmten Schweregraden eine Anwendung unter Umständen nicht möglich. Sehr selten ereignen sich allergische Hautreaktionen nach einem Kontakt mit Schaumstoffen.
Fazit
IPK+ arbeitet, basierend auf Intermittierender Pneumatischer Kompression in traditioneller Arbeitsweise, mit zusätzlichem Einsatz von definierten Multifunktionsunterpolsterungen. Im Vergleich zu einer herkömmlichen Art der IPK-Anwendung ergeben sich folgende Vorteile:
- Die in einer Zeiteinheit mobilisierte Flüssigkeitsmenge fällt erheblich höher aus als mit der klassischen IPK bzw. mit manueller Lymphdrainage. Ein in diesem Zusammenhang neuer hypothetischer Erklärungsversuch ist, dass es neben anderen Faktoren über IPK+-Behandlungen gelingen könnte, die Viskosität eiweißreicher Ödeme zu reduzieren, um auf diesem Weg eine effektivere und schnellere Entstauung zu erzielen.
- An den Extremitäten wird durchgehend eine gleichmäßige Ödemreduktion erreicht. Die bekannten Schwachstellen im Knie- und Leistenbereich, wie sie bei der IPK itA bestehen, können somit überwunden werden36 37 38.
- War es bisher eine alleinige Domäne der MLD/KPE, kräftezehrend und in zeitaufwendiger Handarbeit krankhaft verfestigtes Gewebe zu behandeln, gelingt es nun auch, den epifaszialen Gewebezylinder großflächig über einen apparativen Weg effektiv zu erweichen und zu entstauen.
- Bisher erschien es so, dass eine entstauende Wirkung genital und in den unteren Rumpfquadranten über IPK nicht möglich ist 39. Ausschließlich MLD/KPE wurde innerhalb der konservativen Therapie zugetraut, dort eine Wirkung zu erzielen. Wird jedoch mittels elastischem Polstermaterial unter der IPK-Manschette ein morphologischer Umbau vorgenommen, ermöglicht diese Maßnahme eine zielgerichtete Druckübertragung und somit auch eine signifikant entstauende Wirkung auf alle Strukturen innerhalb der Rumpfquadranten.
- IPK+ ist kostengünstig, schnell erlernbar und steht Patient:innen jederzeit an jedem Ort zur Verfügung. Darüber hinaus wird eine Anwendung mit Unterpolsterung signifikant als deutlich angenehmer empfunden als IPK auf traditionelle Weise.
Danksagung
Mein besonderer Dank gilt dem Präsidenten der Deutschen Rheologischen Gesellschaft, Prof. Dr. Ulrich Handge, der sich viel Zeit nahm, um sich zum einen mit dem ihm bisweilen fremden Thema der Kompressionstherapie zu befassen und zum anderen den rheologischen Teil dieser Publikation beratend zu begleiten. Außerdem danke ich herzlich Dr. med. Navina Kuß, welche sich wissenschaftlich u. a. im Bereich der Rheologie bewegt, mich ebenfalls gut beriet und mich zu weiterführenden Literaturquellen führte. Die Bestätigung beider Wissenschaftler:innen, dass mein Ansatz in die richtige Richtung geht, erfreut mich sehr und bedeutet mir einen großartigen Ansporn.
Der Autor
Martin Morand
Fachlehrer für Manuelle Lymphdrainage/Komplexe Physikalische Entstauungstherapie
morand@t‑online.de
www.methode-morand.de
Begutachteter Beitrag/reviewed paper
Morand M. Therapie mittels IPK plus definierte Polsterungen (IPK+) bei posttraumatischen bzw. postoperativen Ödemen unter Berücksichtigung der biochemischen und biophysikalischen Eigenschaften. Orthopädie Technik, 2023; 74 (11): 48–54
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Schwahn-Schreiber C. IPK-Leitlinie. In: Raabe E, Reich-Schupke S (Hrsg.). Intermittierende pneumatische Kompressionstherapie. Ein Leitfaden für Klinik und Praxis. Köln: Wirtschafts- und Praxisverlag, 2020: 35
- Lichtenthal A. Regeneration im Sport In: Raabe E, Reich-Schupke S (Hrsg.). Intermittierende pneumatische Kompressionstherapie. Ein Leitfaden für Klinik und Praxis. Köln: Wirtschafts- und Praxisverlag, 2020: 113
- Basbaum A et al. Cellular and molecular mechanisms of pain. Cell, 2009; 139 (2): 267–284
- Pritschow H et al. Das Lymphödem und die KPE. Ein Handbuch für die Praxis. Köln: Viavital, 2014: 62
- Weissleder H, Schuchhardt C (Hrsg.). Erkrankungen des Lymphgefäßsystems. Köln: Viavital, 2015: 47, 269
- Morand M. Mobilisierende Gelenkdrainage (Manuelle Lymphdrainage der Gelenke). In: Raabe E, Reich-Schupke S (Hrsg.). Intermittierende pneumatische Kompressionstherapie. Ein Leitfaden für Klinik und Praxis. Köln: Wirtschafts- und Praxisverlag, 2020: 122
- Winter J. Mobilisierende Gelenkdrainage (manuelle Lymphdrainage der Gelenke). In: Földi M, Földi E, Kubik S (Hrsg.). Lehrbuch der Lymphologie. 6. Auflage. München: Elvisier, 2005: 708
- S2k-Leitlinie Diagnostik und Therapie der Lymphödeme [AWMF Reg.Nr. 058–001]. 2017. http://www.awmf.org/leitlinien/detail/ll/058–001.html
- Hutzschenreuter P, Brümmer H, Ebberfeld K. Experimentelle und klinische Untersuchungen zur Wirkungsweise der manuellen Lymphdrainage-Therapie. Zeitschrift für Lymphologie, 1989; 13 (1): 62–64
- Torres Lacomba M et al. Effectivness of early physitherapy to prevent lymphoedema after surgery for breast cancer: randomised, single blinded, clinical trial. doi: 10.1136/bmj.b5396
- Pritschow H et al. Das Lymphödem und die KPE. Ein Handbuch für die Praxis. Köln: Viavital, 2014: 62
- Schwahn-Schreiber C et al. S1-Leitlinie Intermittierende pneumatische Kompression (IPK, AIK) [AWMF Reg.Nr. 037/007]. 2018. http://www.awmf.org/leitlinien/detail/ll/037–007.html (Zugriff am 15.07.2023)
- Morand M. Führt eine definierte Abpolsterung unter der Intermittierenden pneumatischen Kompressionstherapie (IPK-Plus) zu einer Verbesserung der Entstauung beim Lymphödem? Lymphologie in Forschung und Praxis, 2019; 2 (23): 108–111
- Schrader A. Richtig regenerieren (Teil 1 und Teil 2). https://www.leichtathletik.de/training/grundlagen/richtig-regenerieren‑1, https://www.leichtathletik.de/training/grundlagen/richtig-regenerieren‑2 (Zugriff am15.07.2023)
- Chemie.de. Rheologie. http://www.chemie.de/lexikon/Rheologie.html (Zugriff am 15.07.2023)
- Pahl M, Gleißle W, Laun H‑M. Praktische Rheologie der Technopolymere und Elastomere. 4. überarb. Auflage. Düsseldorf: VDI-Verlag, 1995
- Schröder T. Rheologie der Technopolymere. München: Carl Hanser, 2020
- Schramm G. Einführung in die Rheologie und Rheometrie. Deutschland: Karlsruhe: Thermo Electron, 2004
- Schröder T. Rheologie der Technopolymere. München: Carl Hanser, 2020
- Mahlet A et al. Temperature Dependence of Protein Solution Viscosity and Protein-Protein Interactions: Insights into the Origins of High-Viscosity Protein Solutions. Molecular Pharmaceutics, 2020; 17 (12): 4473–4482. doi: 10.1021/acs.molpharmaceut.0c00552
- Schramm G. Einführung in die Rheologie und Rheometrie. Deutschland: Karlsruhe: Thermo Electron, 2004
- Jelzko F, Koslowski B. Viskosität. Versuchsanleitung Ulm: Universität Ulm, 2023. https://www.uni-ulm.de/fileadmin/website_uni_ulm/nawi.inst.110/Grundpraktikum/Versuchsanleitungen/V05_viskositaet.pdf (Zugriff am 15.07.2023)
- Wilig H, Swartz MA. Interstitial fluidand lymph formationand transport: physiological regulation and roles in inflammation and cancer. Physiological Review, 2012; 92 (3): 1005–1060. doi: 10.1152/physrev.00037.2011
- Asioli S et al. The pre-lymphatic pathway, the rooths of the lymphatic system in breast tissue: a 3D study. Virchows Archiv, 2008; 453 (4): 401–406. doi: 10.1007/s00428-008‑0657‑y
- Schramm G. Einführung in die Rheologie und Rheometrie. Deutschland: Karlsruhe: Thermo Electron, 2004
- Weissleder H, Schuchhardt C (Hrsg.). Erkrankungen des Lymphgefäßsystems. Köln: Viavital, 2015: 47, 269
- Zaleska M et al. Intermittent Pneumatic Compression Enhances Formation of Edema Tissue Fluid Channels in Lymphedema of Lower Limbs. Lymphatic Research and Biologicy, 2015; 13: 146–153. doi: 10.1089/lrb.2014.0010
- Konschake W et al. Optimisation of intermittent pneumatic Compression in patients with Lymphoedema of the legs. European Journal of Dermatology, 2022; 32: 781–792. doi: 10.1684/ejd. 2022.4382
- Jünger M et al. Evaluation der Intermittierend Pneumatischen Kompression (IPK) mit berührungsloser Volumenmessung (BT 600). Vortrag auf dem Jahreskongress der Deutschen Gesellschaft für Lymphologie. Bad Krozingen, Oktober 2019
- Konschake W et al. Optimisation of intermittent pneumatic Compression in patients with Lymphoedema of the legs. European Journal of Dermatology, 2022; 32: 781–792. doi: 10.1684/ejd. 2022.4382
- Morand M. Mobilisierende Gelenkdrainage (Manuelle Lymphdrainage der Gelenke). In: Raabe E, Reich-Schupke S (Hrsg.). Intermittierende pneumatische Kompressionstherapie. Ein Leitfaden für Klinik und Praxis. Köln: Wirtschafts- und Praxisverlag, 2020: 122
- Morand M. Genitallymphödeme / Lymphödem bds. Beine. https://www.methode-morand.de/?lang=de&page=methode-morand_ipk-plus&subpage=anwendungsbeobachtungen&article=beispiel_2 (Zugriff am 15.07.2023)
- Morand M. Führt eine definierte Abpolsterung unter der Intermittierenden pneumatischen Kompressionstherapie (IPK-Plus) zu einer Verbesserung der Entstauung beim Lymphödem? Lymphologie in Forschung und Praxis, 2019; 2 (23): 108–111
- S2k-Leitlinie Diagnostik und Therapie der Lymphödeme [AWMF Reg.Nr. 058–001]. 2017. http://www.awmf.org/leitlinien/detail/ll/058–001.html
- Schwahn-Schreiber C et al. S1-Leitlinie Intermittierende pneumatische Kompression (IPK, AIK) [AWMF Reg.Nr. 037/007]. 2018. http://www.awmf.org/leitlinien/detail/ll/037–007.html (Zugriff am 15.07.2023)
- Konschake W et al. Optimisation of intermittent pneumatic Compression in patients with Lymphoedema of the legs. European Journal of Dermatology, 2022; 32: 781–792. doi: 10.1684/ejd. 2022.4382
- Asioli S et al. The pre-lymphatic pathway, the rooths of the lymphatic system in breast tissue: a 3D study. Virchows Archiv, 2008; 453 (4): 401–406. doi: 10.1007/s00428-008‑0657‑y
- Jünger M et al. Evaluation der Intermittierend Pneumatischen Kompression (IPK) mit berührungsloser Volumenmessung (BT 600). Vortrag auf dem Jahreskongress der Deutschen Gesellschaft für Lymphologie. Bad Krozingen, Oktober 2019
- Schwahn-Schreiber C et al. S1-Leitlinie Intermittierende pneumatische Kompression (IPK, AIK) [AWMF Reg.Nr. 037/007]. 2018. http://www.awmf.org/leitlinien/detail/ll/037–007.html (Zugriff am 15.07.2023)

![IPK+-Anwendung in einer entsprechend unterpolsterten Hosenmanschette, die bis über den Bauchnabel reicht. So kann nicht nur auf die inguinalen Lymphknoten eingewirkt werden, sondern auch Ödemflüssigkeit aus der gesamten unteren Körperhälfte in das Tributargebiet der axillären Lymphknoten verschoben werden [siehe auch: Morand M. Genitallymphödeme / Lymphödem bds. Beine. https://www.methode-morand.de/?lang=de&page=methode-morand_ipk-plus&subpage=anwendungsbeobachtungen&article=beispiel_2 (Zugriff am 15.07.2023)].](https://360-ot.de/wp-content/uploads/2023/10/5-ipk-anwendung-in-einer-entsprechend-unterpolsterten-hosenmanschette-800x445.jpg)