1 Ergo-Handtherapeutin, Össur Academy, Köln
2 Chefarzt der Orthopädie und Unfallchirurgie, Chirotherapie, Physikalischen Therapie, Speziellen Schmerztherapie, Röntgendiagnostik des Skeletts, Notfallmedizin sowie Chefarzt der Orthopädie und Ärztlicher Direktor, MEDIAN Reha-Zentrum Wiesbaden Sonnenberg
3 Orthopädietechniker-Meisterin und Leiterin Orthopädietechnik, Häussler Technische Orthopädie GmbH in Ulm
4 Physiotherapeutin, Fachklinik Ichenhausen
5 Ergotherapeutin, Neurologie der Fachklinik Ichenhausen
Einleitung
Die häufigste Ursache einer Vierfachamputation ist eine Sepsis, die sogenannte „Blutvergiftung“. Diese ist definiert als eine lebensbedrohliche Organfehlfunktion aufgrund einer Überreaktion des Immunsystems auf eine Infektion1. Auf Grundlage der Analyse einer DRG-Statistik fand sich 2015 eine Sepsisinzidenz von 158 pro 100.000 Einwohner in Deutschland2. Dieses entspricht ca. 130.000 Patienten im Jahr. Die Entwicklungen zwischen 2010 und 2015 zeigen eine jährlich durchschnittliche Zunahme um 7,9 % der Sepsispatienten. Die Mortalität sank in dieser Zeit zwar von 47,8 % auf 41,7 %3, zeigt aber die Gefährlichkeit dieses Krankheitsbildes, an welchem trotz Intensivmedizin fast jeder zweite Patient verstirbt.
Im Rahmen des „septischen Schocks“ versagen innerhalb kürzester Zeit mehrere lebenswichtige Organe wie Leber, Niere oder Lunge gleichzeitig und es kommt zu einer Zentralisierung des Kreislaufes, in dessen Folge die Durchblutung in der Peripherie deutlich verringert wird. Im schlimmsten Fall kann es dann zum Absterben von Fingern und Zehen bis hin zu großen Teilen von Armen und Beinen kommen, welche entsprechende Amputationen notwendig machen.
Sepsispatienten haben im Vergleich zur Normalbevölkerung ein 3,3‑fach erhöhtes Risiko, unter bleibenden Einschränkungen im alltäglichen Leben zu leiden4. Diese können sich durch kognitive oder neurologische Defizite sowie motorische Einschränkungen manifestieren. Vor allem in Folge einer Mehrfachamputation kommt es zu erheblichen Mobilitätseinschränkungen und nicht selten durch die hohe psychische Belastung zu posttraumatischen Belastungsstörungen5. Deswegen sollte eine Aufnahme eines Angehörigen zur Unterstützung des Patienten sowohl im Akuthaus als auch in der sich anschließenden Reha erfolgen. Häufig ist aufgrund der vielen und einschränkenden physischen und psychischen Folgen eine intensive Reha notwendig, welche sich über mehrere Monate erstreckt.
Rehabilitationsmaßnahmen
Bei Extremitätenverlusten kommt der Schmerztherapie von Beginn an eine große Bedeutung zu. Hierbei gilt es, sowohl Stumpfschmerzen als auch Phantomschmerzen adäquat zu behandeln. Aus einer systematischen Übersichtsarbeit geht hervor, dass eine präoperative Schmerzbehandlung sowohl das Risiko für Phantomschmerzen reduziert als auch physische und psychische Outcomes verbessern kann6. Dabei stellen unter anderem bilaterale Amputationen sowie schlechte psychische Outcomes einen Risikofaktor für die Entwicklung von Phantomschmerzen dar. Die komplexe Schmerzätiologie muss daher im Rahmen einer interdisziplinären multimodalen Schmerztherapie behandelt werden7. Diese kann aus medikamentösen Anteilen wie Gabapentin, Amitriptylin, Opioiden oder lokalen Anästhetika sowie therapeutischen Modalitäten wie z. B. Sensomotoriktraining, Triggerpunkt- oder Spiegeltherapie bestehen, welche im Akutkrankenhaus begonnen werden sollte. Parallel dazu erfolgt eine allgemeine Roborierung des Patienten. Sobald der Patient kardiopulmonal stabil ist und die Wundverhältnisse unkritisch sind, sollte er in eine spezialisierte Rehaklinik verlegt werden.
Bei Aufnahme dort muss zunächst eine Bewertung von objektiven Befunden des Schädigungsmusters und subjektiven Einschätzungen der Behandler in einem speziell geschulten Team mit allen beteiligten Fach- und Berufsgruppen (Ärzte, Pflegekräfte, Therapeuten, Sozialdienst, Psychologen, Orthopädietechniker) erfolgen8, um die nächsten Schritte der Mobilisierung des Patienten und die dafür notwendigen Hilfsmittel und Prothesen zu planen. Eine begleitende psychologische Therapie ist häufig notwendig, da aufgrund des stark veränderten äußerlichen Körperbildes die Selbstidentität eine große Herausforderung für die Patienten darstellt. Weiterhin sind die Betroffenen vor allem zu Beginn der Reha auf die Hilfe von anderen angewiesen und erleben dies als Abhängigkeit oder Hilflosigkeit.
Hierbei ist es unabdingbar, den Patienten und dessen Angehörige so früh wie möglich in die Aufklärung und den Versorgungsprozess mit einzubeziehen. Ein im o. g. Team für jeden Patienten erstellter Behandlungsplan dient als Leitfaden für die individuelle Patientenversorgung. Er bildet die Grundlage zur Erreichung der identifizierten kurz- und langfristigen Ziele in Bezug auf Aktivitäten und Teilhabe, die der Patient benötigt und durchführen möchte. Dem verantwortlichen Facharzt für Orthopädie/Unfallchirurgie/Rehabilitationsmedizin obliegt die Koordination des Verlaufs. Zur Vereinheitlichung der Behandlungen hat es sich bewährt, ein standardisiertes Vorgehen zu entwickeln. Während der gesamten Rehabilitationsphase wird der Behandlungsplan zwischen allen Beteiligten in regelmäßigen Teamsitzungen (1–2‑mal wöchentlich) immer wieder entsprechend mit den Fortschritten des Patienten abgestimmt.
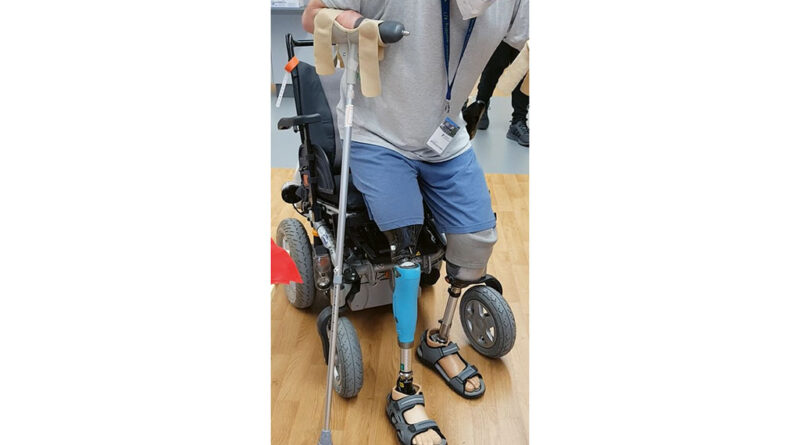
Am Anfang stehen die Konditionierung der Amputationsstümpfe und die erste Versorgung mit Interimsprothesen im Vordergrund (Abb. 1). Da es sich im Bereich der unteren Extremitäten meistens um Amputationen im Fuß- oder Unterschenkel (transtibial) handelt ohne Verlust der Kniegelenksfunktion, empfiehlt sich, hier mit der Versorgung zu beginnen, um dem Patienten zu mehr Selbstständigkeit und dem damit verbundenen Zugewinn an Mobilität zu verhelfen.
Fallbeispiel
Die besondere Bedeutung, die einer ganz auf die individuellen Bedürfnisse des Patienten ausgerichteten stationären Rehabilitationsmaßnahme zukommt, wird anhand eines Fallbeispiels näher erläutert:
Im Januar 2022 erlitt der zu dem Zeitpunkt 33 Jahre alte Patient eine Fraktur des Tuberculum majus und eine vordere Schulterluxation rechts. Die Schulter wurde reponiert und zwei Wochen später erfolgte eine Plattenosteosynthese. Es entwickelte sich ein Schultergelenksempyem mit fulminanter Sepsis, woraufhin eine operative Revision durchgeführt wurde. Die Sepsis (Toxic, Schock Syndrom) führte dazu, dass einen Monat später eine Exartikulation im Handgelenk rechts erforderlich wurde. Eine Nachamputation mit knöcherner Rückkürzung beider Unterarme wurde dann zwei Wochen später aufgrund einer durch Ischämie verursachten trockenen Nekrose durchgeführt. Zudem mussten beide Unterschenkel amputiert werden sowie der distale Oberschenkel rechts.
In der Folgezeit entwickelte der Patient eine Tetraparese und eine depressive Episode. Zudem trat ein neuropathisches Schmerzsyndrom auf. Nachdem die Narben an den Beinen verheilt waren, wurden noch im Krankenhaus zunächst erste Beinprothesen gefertigt und im August 2022 zwei myoelektrische multiartikulierende Prothesen für die rechte und linke Seite angepasst. In den sich anschließenden Wochen erhielt der Patient einen elektrischen Rollstuhl und es wurden individuelle Hilfsmittel zum selbstständigen Essen gefertigt.
Bei der Aufnahme in die Rehaklinik waren ein selbstständiger Lagewechsel und Transfer mit Kompensation möglich. Der Patient erhielt kurz nach Beginn der Rehamaßnahmen seine Beinprothesen als Interimsprothesen. Er war in der Lage, teilweise frei zu stehen. Einige Meter konnte er frei gehen, ansonsten verwendete er Unterarmgehstützen. Im elektrischen Rollstuhl war der 33-Jährige auch ohne Prothesen selbstständig mobil.
In der Rehaklinik erhielt der Patient ein individuell auf ihn angepasstes Therapieprogramm von Physio- und Ergotherapie, bei dem unterschiedliche Behandlungsansätze miteinander kombiniert wurden, um ein optimales Ergebnis zu erzielen. Beim Lauftraining wurde anfangs Wert auf das Gleichgewichtstraining gelegt. Mit zunehmender Sicherheit wechselte er vom Gehbarren zu Unterarmstützen, wobei er am Schluss ohne jegliche Stützen lief und somit sein persönliches Rehaziel erreicht hatte. Parallel erfolgte für die obere Extremität ein intensives ergotherapeutisches Prothesentraining mit dem Ziel der bestmöglichen Wiedereingliederung in das soziale und berufliche Leben.
Zum Zeitpunkt des Ereignisses lebte der Patient mit seiner Lebensgefährtin in einer Mietwohnung im 5. Stock eines Hauses mit Aufzug. Bereits während der Rehabilitationsmaßnahmen bemühte sich die Lebensgefährtin, eine neue behindertengerechte Wohnung zu finden. Der Patient hatte bis zum Ereignis als Konstrukteur bei einer großen Firma gearbeitet. Sein Ziel ist es, in den alten Beruf zurückzukehren. Nach drei Monaten konnte der Patient aus der stationären Reha entlassen werden.
Wie wichtig die eigene Resilienz und die emotionale Begleitung ist, schildert er mit eigenen Worten: „Als ich anfangs in der Klinik war und meine Hände und Füße sah, wusste ich zwar noch nicht, welche Auswirkungen das Ganze haben wird, hatte aber schon eine Befürchtung, die sich letztendlich auch bewahrheitete. Trotzdem hatte ich nie den Gedanken, dass es das jetzt war, sondern überlegte mir während der ganzen Zeit, wie ich alle Alltagssituationen meistern kann, was für ‚Werkzeuge‘ ich ggf. brauche und was ich improvisieren und adaptieren muss. Besonders der Rückhalt meiner Familie und meiner Freundin hat mir dabei geholfen.“
Therapieziele
Eine Mehrfachamputation hat für Betroffene zur Folge, dass sich ihr Alltag in allen Lebensbereichen komplett verändert und sie sich mit vielen Herausforderungen konfrontiert sehen. Diese schwerwiegende Veränderung bedingt zwangsläufig ein Um- und Neulernen, da Mehrfachamputierte ihren individuellen Alltag sowohl ohne als auch mit Prothesen bewältigen müssen.
Nach Amputation und Versorgung mit einer Prothese besteht für alle an der Rehabilitation beteiligten Disziplinen das übergeordnete Ziel darin, die bestmögliche Wiedereingliederung in den beruflichen und sozialen Lebensbereich zu ermöglichen. Im Rahmen der Anpassung der Prothesen für die untere und obere Extremität durch die Orthopädietechnik erlernen Klienten zunächst deren Bedienung, um sie für Mobilität und grundlegende Aufgaben des täglichen Lebens nutzen zu können9. Obwohl es für die therapeutischen Berufe der Physio- und Ergotherapie Überschneidungen gibt, ist die obere Extremität mit den Inhalten Narbenbehandlung, Desensibilisierung, Belastungstraining, Körpersymmetrie- und Muskelaufbau sowie Signal- und Funktionstraining eher der Ergotherapie zuzurechnen. Hingegen stellt die untere Extremität mit präprothetischem Aufbautraining, Kräftigung, Körperbalance, Steh- und Gehtraining eine Domäne der Physiotherapie dar.
Ergotherapie
Eine Unterstützung des Klienten bei der anstehenden ADL- (Aktivitäten des täglichen Lebens) und IADL-Leistung (instrumentelle Aktivitäten des täglichen Lebens) zur Erreichung der größtmöglichen Unabhängigkeit mit und ohne Prothese kann als das generelle Handlungsziel der Ergotherapie beschrieben werden10 11.
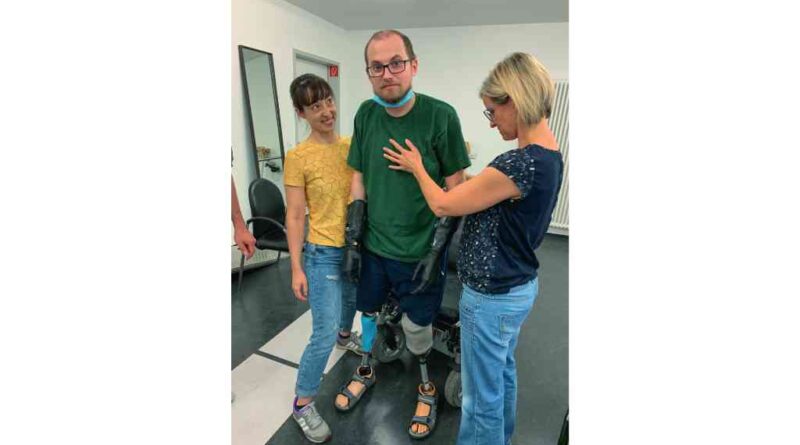
Es ist wichtig, die Selbstständigkeit bei Aktivitäten wie Essen, Körperpflege, Anziehen, Baden, Toilettengang, Transfers, Rollstuhlpositionierung und Mobilität auch ohne Prothese zu trainieren, bevor die Integration der Prothese in den Alltag beginnt (Abb. 2). Das Erreichen der größtmöglichen Selbstständigkeit bei ADLs wird durch das Tragen und Bedienen mindestens einer Prothesenhand erleichtert. Der jeweils längste Stumpf wird häufig zur dominanten Hand, unabhängig von ihrem Status vor der Verletzung. Besonders das An- und Ablegen der Prothesen erfordert Geschicklichkeit, Greifkraft und die Verwendung adaptiver Hilfen. Hier kann die Verwendung eines Anziehbaumes Unterstützung bieten.
Mobilität oder das Führen eines Fahrzeugs ist in unserer Gesellschaft eine wesentliche Voraussetzung für Unabhängigkeit, Integration in die Gesellschaft und damit verknüpft eine höhere Lebensqualität12. Hier empfiehlt es sich, Kontakt zu Firmen aufzunehmen, die sich auf die Umrüstung von Fahrzeugen spezialisiert haben.
Während der gesamten Rehabilitation erfolgt eine umfassende Aufklärung zu möglichen Risikofaktoren wie Adipositas, Hautproblemen, sitzender Lebensweise sowie Tabak- und Alkoholkonsum. Zudem wird auf die Bedeutung von regelmäßigen Fitnessübungen hingewiesen, um die Kraft und Beweglichkeit zu erhalten und die Entwicklung von Überlastungs- und Schmerzsyndromen zu verhindern13.
Physiotherapie
Das Ziel der Physiotherapie besteht darin, Patienten das höchstmögliche Maß an körperlicher Funktion zu ermöglichen14. Ein Systematic Review von Sansam et al. (2009) identifiziert positive und negative Faktoren, die die Mobilität von Menschen nach einer Amputation beeinflussen können.
Als positive Faktoren gelten:
- distale Amputation,
- intakte Kognition und Gedächtnis,
- normaler Body-Mass-Index und
- ein hohes Maß an körperlicher Fitness und Gehfähigkeit vor der Operation.
Folgende Faktoren wurden als negativ identifiziert:
- beidseitige Amputation der oberen und unteren Gliedmaßen,
- verzögerte Wundheilung,
- Abhängigkeit in den ADLs und
- nicht auf einem Bein stehen zu können.
Bei der Therapie von Mehrfachamputierten sollte besonderes Augenmerk auf das intensive Üben von Transfersituationen (z. B. vom Bett zum Stehen oder in den Rollstuhl) und den Wechsel der Ebenen (z. B. Aufstehen und Hinsetzen) gelegt werden (siehe Abb. 1). Betroffene müssen in der Lage sein, sich im Bett zu drehen, den Übergang von der Rücken- oder Seitenlage zum Sitzen an der Bettkante zu vollziehen und das Gleichgewicht im Sitzen ohne Unterstützung aufrechtzuerhalten. Das Risiko eines Sturzes erhöht sich beim Stehen und/oder Gehen durch Veränderung des Körperschwerpunktes oder auch durch auftretende Schmerzen. Strategien zur Sturzprävention werden daher frühzeitig in die Rehabilitation integriert und über alle Phasen hinweg fortgeführt.
Bei Mehrfachamputierten wird bestmögliche Mobilität in erster Linie durch die Stärkung der Rumpf- und proximalen Muskulatur erreicht. Da bei Unterschenkel- als auch Oberschenkelamputierten die intrinsische Fuß- und Knöchelkontrolle fehlt, müssen sie sich stark auf die proximalen Hüftmuskeln stützen, um das Gleichgewicht zu halten. Die Wiedererlangung der Rumpfkraft ist ebenfalls nach Amputation der oberen Gliedmaßen bedeutsam. Sie gewährleistet Stabilität, Gleichgewicht und die korrekte Nutzung der Prothese15.
Das Gehtraining erfordert die Unterstützung auf der rechten und linken Seite, um eine Symmetrie der Bewegungen der unteren Gliedmaßen zu berücksichtigen. Daneben ist auf seitliche Rumpfbeugung und Rotation sowie Ausdauertraining Wert zu legen. Nach Amputation der unteren Gliedmaßen sollte zur Fortbewegung die kombinierte Nutzung von Prothesen und eines Rollstuhls in Betracht gezogen werden16. Auch bei bilateraler Amputation der unteren Gliedmaßen ist anzustreben, dass Klienten ihre Prothesen selbstständig an- und ablegen können.
Interdisziplinäre Versorgung
Beidseitige Amputationen im Unterarm (transradial) beeinträchtigen das Halten und Manipulieren von Gegenständen und wirken sich somit auf alle Aktivitäten des täglichen Lebens aus. Beidseitige Amputationen im Bereich der Unterschenkel (transtibial) führen zu einer starken Einschränkung der Fortbewegung, des Sitzens und des Gleichgewichts, das durch die Beine gewährleistet wird. Demzufolge hat der Verlust mehrerer Gliedmaßen schwerwiegende Auswirkungen auf die Mobilität und die Fähigkeit einer Person, Aktivitäten des täglichen Lebens auszuführen.
Die Belastungen nach Mehrfachamputation mit prothetischer Versorgung bedingen sich gegenseitig und erfordern – wie oben dargestellt – eine hochspezialisierte interdisziplinäre Betreuung. Für Menschen mit einer beidseitigen Amputation der unteren und oberen Gliedmaßen ergeben sich daher besondere Herausforderungen in der Rehabilitation.
Orthopädietechnik
Stephanie Bayer
Die Orthopädietechnik übernimmt in der Rehabilitation von Vierfachamputierten die Aufgabe der Fertigung und Anpassung der Prothesen und Alltagshilfen (siehe Abb. 5a). Besonderes Augenmerk liegt dabei auf der Passteilauswahl und der Alltagstauglichkeit. Zudem müssen die Erwartungen und Ziele des Betroffenen, die er an die Hilfsmittel hat, gemeinsam erarbeitet werden. Dazu gehört auch, dass die Technik nicht alle Erwartungen erfüllen kann. Dies muss im Vorfeld mit dem Betroffenen ehrlich und offen kommuniziert werden. Nur so lassen sich Enttäuschungen vermeiden. Oberstes Ziel bei Mehrfachamputation liegt auf dem selbstständigen An- und Ausziehen der Prothesen und einem einfachen Handling. Zudem müssen die Prothesen so leicht wie möglich gebaut werden und trotzdem so viel Funktion wie möglich ersetzen. Diesen Kompromiss zu finden, ist neben der Anpassung die größte Herausforderung für den Orthopädietechniker.
Beinprothesen
Der nächste Schritt besteht für den Patienten darin, wieder auf die Beine zu kommen. Dafür werden sogenannte Interimsprothesen gefertigt. Diese Beinprothesen sind so konstruiert, dass sie sich schnell an neue Gegebenheiten anpassen lassen. Dies ist nötig, da sich in den ersten sechs Monaten nach einer Amputation die Stümpfe stark verändern können. Im hier beschriebenen Fall war eine wöchentliche Kontrolle und Nachpassung der Schäfte nötig. Auch den statischen Aufbau passten wir an den Fortschritt des Betroffenen an. Zusätzlich testeten wir in dieser Phase unterschiedliche Passteile. Die Interimsphase ist bei Einfachamputierten auf sechs Monate definiert, bei Mehrfachamputierten reicht diese Zeit oft nicht aus. Daher verlängerten wir die Interimsphase und bauten für die Oberschenkelprothese einen zweiten Schaft.
Armprothesen
Als das Gehen mit Gehstützen möglich war, bauten wir die Armprothesen. Bei der Passteilauswahl und der Schaftkonstruktion berücksichtigten wir die unterschiedlichen Stumpflängen. Linksseitig (langer Unterarmstumpf) wählten wir eine multiartikulierende Hand mit einer Zweielektrodensteuerung. Der Schaft ist so gestaltet, dass die körpereigene Pro- und Supination zur Positionierung der Prothese im Raum genutzt werden kann. Auf der Gegenseite (mittellanger Unterarmstumpf) kam ebenfalls eine multiartikulierende Hand zum Einsatz. Sie wird über eine sogenannte Mustererkennung gesteuert. Diese Technik erlaubt einen schnellen Zugriff auf die unterschiedlichen Griffmuster und die Ansteuerung eines Drehmotors (Abb. 3). Dieser ersetzt die Pro- und Supinationsbewegung.
In der Regel ist es für Patienten einfacher, eine einheitliche Steuersystematik zu bedienen, auch wenn die Voraussetzungen der Amputationsstümpfe unterschiedlich beschaffen sind. In diesem Falle entschieden wir uns für unterschiedliche Systeme, da der Patient dies wünschte und auch kognitiv in der Lage war, beide Prothesen zu bedienen.
Für einen sicheren Halt der Prothesen nutzten wir Schaftsysteme aus Silikon. Dieses Material kombiniert eine hohe Haftung mit angenehmem Tragekomfort.
Ausblick
Zum Ende der Interimsphase war der Patient in der Lage, alle vier Prothesen ohne zusätzliche Hilfsmittel selbstständig an- und auszuziehen. Er konnte mit den Beinprothesen frei stehen und die Armprothesen ansteuern, um damit die für ihn wichtigsten Tätigkeiten auszuüben. Im Anschluss stellten wir die Beinprothesen fertig und wählten die endgültigen Passteile aus. Bei regelmäßigen Treffen mit dem Betroffenen fragen wir Orthopädietechniker immer wieder ab, ob die aktuelle Versorgung zu den aktuellen Lebensumständen passt. Wenn dies nicht mehr der Fall ist, muss die Versorgung angepasst werden – denn ein Vierfachamputierter kann mit seinen Prothesen keine Kompromisse eingehen.
Physiotherapie
Doren Trinius
Der Patient kam im Mai 2022 in die Klinik. Im Bett konnte er sich ohne Hilfe drehen und aufsetzen. Er hatte bereits einen elektrischen Leihrollstuhl, mit dem er sich selbstständig im Haus bewegen konnte. Eine Prothesenversorgung erfolgte bis dato aufgrund offener Wunden noch nicht. Bauch, Oberschenkel und Unterarme wiesen rotes, festes und hervorstehendes Narbengewebe als Reaktion des Körpers auf die Infektion an der Schulter auf. Am rechten Oberschenkel befand sich ein Keim in der OP-Wunde.
Besonders erwähnenswert ist schon zu diesem Zeitpunkt die psychische Stabilität des Patienten. Er schaute stets nach vorn, haderte nie mit seinem Schicksal und war jeden Tag bereit, an seine Grenzen zu gehen. Daher war es nicht schwer, funktionelle Ziele zu stecken und mit allen uns zur Verfügung stehenden Mitteln diesen Schritt für Schritt näher zu kommen.
Ziele und Maßnahmen
Zu den Zielen und Maßnahmen gehören:
- Wundheilung fördern durch CO2-Bad, Lymphdrainage, Massage
- Erreichen einer guten Stumpfform durch Wickeln der Arm- und Beinstümpfe
- Erhalt der Beweglichkeit und Kraft in allen Gelenken durch Krankengymnastik in allen Ausgangsstellungen
- Verbesserung der Schulterbeweglichkeit durch Manuelle Therapie und eine Bewegungsschiene
- Kraftaufbau in den Schultern, im Rumpf, in den Hüften und im Knie durch eine Stützhaltung im Unterarmgehwagen, PNF (propriozeptive neuromuskuläre Fazilitation) und den Einsatz von Theraband
Behandlungsverlauf
Unsere Schwerpunkte lagen auf der Mobilisation des rechten Schultergelenkes und dem Kraftaufbau aller Extremitäten und des Rumpfes als Vorbereitung für Stehen, Gehen mit Beinprothesen und Benutzen von Armprothesen. Alle Gelenke bis auf die rechte Schulter waren frei beweglich. Der Patient lag schon immer gern auf dem Bauch. Dies war eine gute Voraussetzung für den Erhalt der Wirbelsäulenbeweglichkeit und Extension in den Hüften für das spätere Stehen mit Beinprothesen.
Durch intensives Training konnte der Patient bald im hohen Gehwagen mit hängenden Beinen stützen. Das gleichzeitige Abduzieren und Extendieren eines Beines, um es hinten auf der Bank abzulegen, verlangte Hochleistung von ihm. Bauchmuskeltraining und Krafttraining der Beine im Liegen gehörte zum Tagesprogramm und Eigentraining. Die Dehnung der Körperrückseite im Langsitz oder in Rückenlage waren ebenfalls Teil unserer physiotherapeutischen Einheiten.
Durch eine schnelle Versorgung mit Beinprothesen durch die Orthopädietechnik konnte der Patient seine ersten Steh- und Gehversuche nach wenigen Wochen im hohen Gehwagen unternehmen. Wir gingen mindestens ein- bis zweimal täglich laufen. Nach zwei Wochen lösten Unterarmgehstützen den hohen Gehwagen ab. Ab diesem Zeitpunkt war das Gehen zwischen zwei Bänken möglich. der Patient war hinsichtlich seines Gleichgewichts mutig und fit genug, um die Stützen zeitweilig wegzulassen. An guten Tagen schaffte er ca. 100 Meter mit kleinen Stehpausen. Eine neue Herausforderung stellte das Tragen der Armprothesen beim Gehen dar (Abb. 4).
Ausblick
Der Patient wird sich künftig entweder mit einem elektronischen Rollstuhl oder sogar frei laufend bewegen können. Somit wird er in der Lage sein, sich selbst zu versorgen und wahrscheinlich auch wieder berufstätig zu werden. Er verfügt über viele Ideen und ausreichend Energie, um seine Lebensträume zu verwirklichen.
Ergotherapie
Stefanie Bosch
Zu Beginn des ergotherapeutischen Behandlungsprozesses wurde mit dem Klienten geklärt, welche für ihn bedeutsamen Aktivitäten er zeitnah wieder selbstständig durchführen will und welche Fernziele für ihn relevant sind.
Neben der Zielformulierung ist es von zentraler Bedeutung, den aktuellen Zustand des Klienten auf Partizipations‑, Aktivitäts- und Funktionsebene zu erheben. Dabei stand vor allem sein rechtes Schultergelenk im Vordergrund, das postoperativ ein aktives Bewegungsausmaß von weniger als 60 Grad in Flexion und Abduktion aufwies. Dies wirkte sich neben der Mehrfachamputation zusätzlich limitierend auf seine Selbstständigkeit im Alltag aus.
Der Klient lernte zu Beginn der Rehabilitation seine Unterarmstümpfe bei Alltagsaktivitäten einzusetzen, zum Beispiel beim Waschen und Anziehen. Dabei klemmte er Objekte zwischen beiden Unterarmstümpfen ein oder balancierte und transportierte sie auf den Stümpfen. Außerdem hielt er Objekte mit den Zähnen fest, etwa eine Zahnpastatube, damit er den Schraubverschluss mit den Stümpfen öffnen konnte. Zudem förderten individuell adaptierte Hilfsmittel wie Besteckmanschetten die Selbstständigkeit des Klienten im Alltag (Abb. 5a). Darüber hinaus bereiteten wir den Patienten auf das Tragen der myoelektrischen Prothesen vor. Das Gewicht einer Handprothese beträgt ca. 500 Gramm plus Gewicht des Schaftes, weshalb die durch die Amputation atrophierte Muskulatur trainiert werden musste.
Zunächst beinhaltete das Prothesentraining die sichere und repetitive Initialisierung der unterschiedlichen Greifbewegungen. Danach trainierten wir diese unter Einbezug von Alltagsgegenständen. Dabei war es wichtig, Objekte in das Training zu integrieren, die sich in Größe, Gewicht und Stabilität unterscheiden (Abb. 5b u. c). Somit konnten wir verschiedene Griffe erproben, wobei er die Greifkraft dosiert an die jeweiligen Objekte anpasste.
Therapieverlauf
Im Behandlungsverlauf reflektierten wir mit dem Anwender regelmäßig, welche Therapieziele bereits erreicht bzw. welche noch nicht erreicht waren. Dabei erörterten wir auch, ob sich Ziele inhaltlich oder im zeitlichen Ablauf verändert haben. Darauf aufbauend und unter Berücksichtigung des physischen Status der rechten Schulter passten wir die Behandlungsmaßnahmen an und stimmten das Hilfsmitteltraining darauf ab.
Das Alltagstraining mit den Handprothesen erweiterten wir im weiteren Verlauf durch das bilaterale Üben von Haushaltstätigkeiten (Abb. 5d). Dabei stellte die Handhabung von Lebensmitteln sowie das Zubereiten einfacher Mahlzeiten einige von vielen unterschiedlichen Aufgaben dar, die wir mit dem Klienten erprobten und übten. Da er beruflich am Computer arbeitet, trainierten wir das Bedienen der Tastatur und Maus mit den Handprothesen. Dabei stellte sich heraus, dass die Prothesenhände zu groß sind, um eine Standardmaus zu bedienen, und dass am Arbeitsplatz entsprechende Vorkehrungen zu treffen waren. Dies verdeutlichte, dass das Erproben von möglichst vielen unterschiedlichen Tätigkeiten Klienten und Behandler für weitere Herausforderungen sensibilisiert, mit denen Mehrfachamputierte im Alltag konfrontiert werden.
Ausblick
Zum Zeitpunkt der Entlassung nach Hause war der vierfach amputierte Anwender bei vielen Alltagsaktivitäten in Bezug auf Körperpflege und Ankleiden selbstständig. Sein Ziel, auf so wenige Hilfsmittel wie möglich angewiesen zu sein, wird in der weiterführenden ambulanten Therapie weiterverfolgt.
Um der herausfordernden Behandlung von Mehrfachamputierten auf Augenhöhe zu begegnen, müssen mehrere Aspekte beachtet werden. Neben dem engmaschigen interdisziplinären Austausch steht jedoch der Klient mehr denn je im Mittelpunkt der Behandlung und nimmt dabei eine Expertenrolle für sich selbst ein. Therapeuten werden zu Co-Behandlern, die Klienten mit ihrem Fachwissen bei der Umsetzung und Erreichen ihrer Ziele unterstützen.
Fazit
Eine enge interdisziplinäre Zusammenarbeit bei der Behandlung nach einer Mehrfachamputation ist unabdingbar. Die adäquate medizinische Behandlung mit einer individuellen Schmerztherapie, Ergo- und Physiotherapien sowie die prothetische Versorgung sind wichtige Bestandteile des Reha-Prozesses. Hierbei spielt die soziale und familiäre Unterstützung der Betroffenen eine wichtige Rolle. Sowohl der Patient als auch die Angehörigen sollten früh und intensiv in den gesamten Behandlungsprozess eingebunden werden. Die Rehabilitation derart komplexer Schädigungsmuster ist daher nur in entsprechenden Fachabteilungen möglich und umfasst in der Regel mehrere Monate.
Erstveröffentlichung
Dieser Beitrag wurde in einer anderen Form unter dem Titel „Fall für Drei – Rehabilitation nach Mehrfachamputation“ in der Ausgabe 6/23 der Fachzeitschrift „ergopraxis“ (Georg Thieme Verlag) veröffentlicht.
Für die Autoren:
Susanne Breier
BSc in Angewandten Therapiewissenschaften, Ergotherapeutin,
zertifizierte Handtherapeutin nach DAHTH, ECHT
Össur Academy, Köln
SBreier@ossur.com
Begutachteter Beitrag/reviewed paper
Breier S, Schröter J, Bayer S, Trinius D, Bosch S. Rehabilitation nach Vierfachamputation und Prothesenversorgung – ein Fall fürs Team, Orthopädie Technik, 2023; 74 (9): 42–48
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Singer M et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis‑3). Journal of the American Medical Association, 2016; 315 (8): 801–810. doi: 10.1001/jama.2016.0287
- Fleischmann-Struzek C et al. Challenges in assessing the burden of sepsis and understanding the inequalities of sepsis outcomes between National Health Systems: secular trends in sepsis and infection incidence and mortality in Germany. Intensive Care Medicine, 2018; 44: 1826–1835. doi: 10.1007/s00134-018‑5377‑4
- Fleischmann-Struzek C et al. Challenges in assessing the burden of sepsis and understanding the inequalities of sepsis outcomes between National Health Systems: secular trends in sepsis and infection incidence and mortality in Germany. Intensive Care Medicine, 2018; 44: 1826–1835. doi: 10.1007/s00134-018‑5377‑4
- Iwashyna TJ, Ely EW, Smith DM, Langa KM. Long-term cognitive impairment and functional disability among survivors of severe sepsis. Journal of the American Medical Association, 2010; 304 (16): 1787–1794. doi: 10.1001/jama.2010.1553
- Davydow DS et al. Posttraumatic stress disorder in general intensive care unit survivors: a systematic review. General Hospital Psychiatry, 2008; 30 (5): 421–434. doi: 0.1016/j.genhosppsych.2008.05.006
- Limakatso K, Bedwell GJ, Madden VJ, Parker R. The prevalence and risk factors for phantom limb pain in people with amputations: A systematic review and meta-analysis. PLoS One, 2020; 15 (10): e0240431. doi: 10.1371/journal.pone.0240431
- Urits I et al. Treatment Strategies and Effective Management of Phantom Limb–Associated Pain. Current Pain Headache Reports, 2019; 23 (64): o. S. doi: 10.1007/s11916-019‑0802‑0
- Neitzke G et al. Grenzen der Sinnhaftigkeit von Intensivmedizin: Positionspapier der Sektion Ethik der DIVI. Medizinische Klinik – Intensivmedizin und Notfallmedizin, 2016; 111: 486–492. doi: 10.1007/s00063-016‑0202‑8
- Cuevas PM et al. Traumatic quadruple amputee rehabilitation: from amputation to prosthetic functionality: a case report. Disability and Rehabilitation: Assistive Technology, 2019; 16 (1), 112–118
- Cuevas PM et al. Traumatic quadruple amputee rehabilitation: from amputation to prosthetic functionality: a case report. Disability and Rehabilitation: Assistive Technology, 2019; 16 (1), 112–118
- Harvey ZT et al. Advanced rehabilitation techniques for the multi-limb amputee. Journal of Surgical Orthopaedic Advances, 2012; 21 (1): 50–57. PMID: 22381511
- Harvey ZT et al. Advanced rehabilitation techniques for the multi-limb amputee. Journal of Surgical Orthopaedic Advances, 2012; 21 (1): 50–57. PMID: 22381511
- Harvey ZT et al. Advanced rehabilitation techniques for the multi-limb amputee. Journal of Surgical Orthopaedic Advances, 2012; 21 (1): 50–57. PMID: 22381511
- Sansam K, Neumann V, O’Connor R, Bhakta B. Predicting walking ability following lower limb amputation: a systematic review of the literature. Journal of Rehabilitation Medicine, 2009; 41 (8): 593–603
- Harvey ZT et al. Advanced rehabilitation techniques for the multi-limb amputee. Journal of Surgical Orthopaedic Advances, 2012; 21 (1): 50–57. PMID: 22381511
- Yoshimoto K et al. Limb fitting for quadruple amputees: report of two cases of symmetrical peripheral gangrene caused by pneumococcal purpura fulminans. Prosthetics and Orthotics International, 2013; 37 (6): 489–494. doi: 10.1177/0309364613481797, PMID: 23558402