Einleitung
Eine Querschnittlähmung ist eine lokalisierte Schädigung des Rückenmarks, die abhängig von der Schädigungshöhe zu motorischen und sensiblen Beeinträchtigungen an Armen und Beinen sowie am Rumpf führt. Neben den sofort erkennbaren Bewegungseinschränkungen (Lähmungen) führt sie in aller Regel zu Einschränkungen der vegetativen Regulationsmechanismen. Querschnittgelähmte mit Lähmungshöhen im Cervicalbereich haben in aller Regel zunächst keine adäquate Kreislaufregulation. Das bedeutet z. B., dass ein querschnittgelähmter Patient, der zu rasch aufgesetzt wird, den Blutdruckabfall durch das „Versacken” des Blutes in die Beine weder durch eine Vasokonstriktion noch durch eine adäquate Anpassung der Herzfrequenz kompensieren kann. Die Störung der vegetativen Bahnen betrifft z. B. auch das Schwitzen. Im Vordergrund steht aber für viele Patienten der Verlust von Blasen- und Darmkontinenz sowie der Sexualfunktionen.
In der Bundesrepublik Deutschland erleiden jährlich 1.500 bis 2.000 Menschen eine frische Querschnittlähmung, gegenwärtig leben hier etwa 100.000 Personen mit einer Rückenmarksschädigung. Die Ursachen dafür sind vielfältig. Nach landläufiger Vorstellung assoziiert man Querschnittlähmung mit äußerer Gewalteinwirkung, etwa durch einen Unfall. Dies ist jedoch nur in rund der Hälfte der Fälle tatsächlich die Ursache der Rückenmarksschädigung. In fast 50 % der beobachteten Querschnittlähmungen liegt die Ursache in einer direkten oder indirekten Schädigung des Rückenmarks durch Tumore, Entzündungen, Durchblutungsprobleme oder Einblutungen (z. B. unter Gerinnungshemmern). Etwa 40 % der Lähmungen betreffen das Rückenmark im Halswirbelsäulenbereich (Tetraplegie, Lähmungen unter Beteiligung der oberen Extremitäten), 60 % betreffen das Rückenmark und die in den Spinalkanal verlaufenden Nerven ab der Brustwirbelsäule und betreffen vorwiegend die Beine und die Abdominalorgane 1.
Querschnittlähmung ist keineswegs synonym mit dem Verlust der Gehfähigkeit in einem Ausmaß, das Rollstuhlabhängigkeit erzwingt. Die Patienten sind nur zu 40 % „komplett” gelähmt, d. h., bei ihnen besteht ab einem bestimmten Lähmungsniveau eine vollständige Aufhebung der Motorik, der Sensorik und der vegetativen Funktion für alle Qualitäten. Sechzig Prozent der Patienten sind inkomplett, d. h., durchgängige Nervenbahnen bis zur sacralen Sensibilität sind erhalten. Für diese Patienten ist die Prognose bezüglich der Wiederkehr funktionsrelevanter Motorik und Sensibilität erheblich besser als bei einer primär kompletten Schädigung des Rückenmarks.
Die Behandlung und Rehabilitation von Querschnittgelähmten mit dem Ziel, sie möglichst wieder in ihre Umgebung zu integrieren, hat mit krankheitsspezifischen Problemen, aber auch mit Besonderheiten der psychischen und sozialen Situation der Betroffenen zu tun. Mit Ausnahme von angeborenen Querschnittlähmungen (Meningomyelocelen) betrifft die Querschnittlähmung nahezu ausnahmslos Patienten, die sich vor Erkrankungsbeginn uneingeschränkter Mobilität erfreuten. Damit sind erhebliche Anpassungsleistungen notwendig, um den Patienten im eigenen Haushalt bzw. in der Familie wieder eingliedern zu können.
Querschnittgelähmte bringen dafür aber auch insofern besondere Voraussetzungen mit, als diese Erkrankung in aller Regel ohne Schädigung der kognitiven Fähigkeiten und ohne hirnorganisch bedingte Anpassungsstörungen verläuft. Patienten verlieren durch die Erkrankung nicht ihre Persönlichkeit, auch nicht ihre soziale Kompetenz und ihren Willen. Sie sind deshalb in der Lage, am Rehabilitationsprozess in viel aktiverer Weise teilzunehmen, als dies für viele andere Erkrankungen des zentralen Nervensystems (z. B. Schlaganfall, Schädel-Hirn-Trauma) gelten kann.
Die Orthopädie-Technik und Hilfsmittelversorgung ist für Querschnittgelähmte in einer Vielzahl von Facetten der Behandlung notwendig. Zunächst einmal lassen sich die Einsatzgebiete der Orthopädie-Technik nach dem Einsatz in der Akutversorgung, der Rehabilitation und Wiedereingliederung im häuslichen Bereich sowie im langfristigen Komplikationsmanagement gliedern.
Orthopädie-Technik in der Akutversorgung
Besondere Bedeutung hat die Orthopädie-Technik in der Akutversorgung in der initialen Sicherung an der Wirbelsäule. Die letzten 25 Jahre haben zumindest für Europa und Nordamerika eine breite Verfügbarkeit komplexer wirbelsäulenchirurgischer Versorgungen bei Verletzungen der Wirbelsäule ermöglicht. Kaum ein Patient mit primär instabiler Wirbelsäule muss heutzutage lange auf eine operative Versorgung warten. Bis zum eigentlichen Operationszeitpunkt sind klar definierte Pflegestandards vorhanden, die die Wirbelsäule in der instabilen Situation schützen und Folgeschäden verhüten.
Bei Anwendung dieser modernen Operationsverfahren im Bereich der Wirbelsäule sind primäre postoperative Übungsbelastungen in der Regel möglich. Für Querschnittgelähmte gelten hier, gerade im Hinblick auf die postoperative Versorgung mit Orthesen für die Wirbelsäule, einige Besonderheiten.
Gerade an der Halswirbelsäule werden Querschnittlähmungen häufig durch massive Zerreißungen der Wirbelsäule, die sowohl die ventralen als auch die dorsalen Elemente der Halswirbelsäule betreffen, verursacht. Es genügt in aller Regel nicht, lediglich die ventrale Wirbelsäule durch Ausräumung der zerstörten Bandscheibe und Plattenosteosynthese zu versorgen. Zur Herstellung einer stabilen Wirbelsäule wird vielmehr entweder ein zweiter dorsaler Eingriff mit hinterer Verschraubung der Wirbelsäule oder die langfristige (6 bis 12 Wochen) Anwendung einer Cervicalorthese notwendig.
Wirbelsäulenchirurgen tendieren dazu, den Patienten primär einen zweiten operativen Eingriff anzubieten, um ihm damit inaktive Behandlungszeit im Bett zu ersparen und sofort eine Vollbelastung der Wirbelsäule zu ermöglichen. Nach unserer Erfahrung ist dies jedoch nicht immer der günstigste Weg für den Patienten, da Querschnittgelähmte oft durchaus adäquat im Behandlungsprogramm betreut werden können, während sie eine Cervicalstütze tragen. Unter dem Einsatz einer Cervicalstütze gelingt es dann in der Regel, auch mit einer „instabilen”, lediglich mit ventraler Osteosynthese versorgten Fraktur eine stabile Ausheilung zu erreichen, ohne die für den Patienten aufgrund seiner Lähmungssituation oft eminent wichtige dorsale Nackenmuskulatur weiter zu beschädigen. Gerade für hochgelähmte Patienten ist die Nacken- und Skelettmuskulatur die einzige Motorfunktion, die für Umfeldkontrolle oder Rollstuhlsteuerung zur Verfügung steht. Ausgedehnte Zugänge zur Halswirbelsäule von dorsal können zu erheblichen funktionellen Problemen führen.
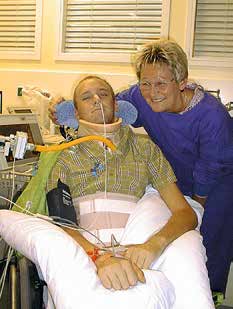
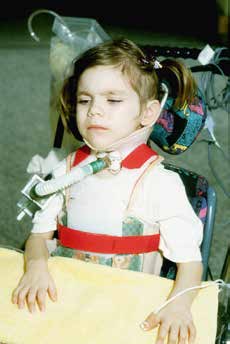
Die orthetische Versorgung der Patienten kann in der Regel durch angepasste Cervicalorthesen erfolgen. Sie müssen aber in vielen Fällen individuell angepasst werden und die Beatmung über eine Trachealkanüle ermöglichen (Abb. 1). In Einzelfällen kommen sogenannte „Halo-Fixateure” zum Einsatz, die am Haupt verschraubt sind und sich über gepolsterte Westen am Rumpf abstützen.
Der Gebrauch von Rumpforthesen nach Frakturen ist überholt, ihr Einsatz wurde durch die Entwicklung moderner operativer Stabilisationsverfahren überflüssig 2 3. Wir sind uns der Diskussion über die nicht sicher nachgewiesenen biomechanischen Schutzwirkungen der Cervicalorthesen zwar bewusst 4 5. Nach unserer Erfahrung ist jedoch bereits die Mahn- und Erinnerungsfunktion für Patient und Krankenhauspersonal eine ausreichende Indikation 6.
Im Brust- und Lendenwirbelsäulenbereich besteht insofern eine besondere Situation, als die Patienten zum einen den an der Wirbelsäule verletzten Bereich nicht ausreichend spüren, zum anderen sekundäre Schutzmechanismen der Rumpfmuskulatur durch die Lähmung verloren haben.
Die klinische Belastbarkeit an sich „primär stabiler” Implantate an Brust- und Lendenwirbelsäule in der Rehabilitation von Querschnittgelähmten ist deshalb noch nicht endgültig gesichert. Die Meinungen gehen hier durchaus in verschiedene Richtungen. Festzuhalten bleibt jedoch, dass die Wirbelsäule von Querschnittgelähmten nach einer operativen Versorgung wesentlich vulnerabler ist, als dies bei einem völlig sensiblen und muskelkompetenten Individuum der Fall ist.
Wir verordnen deshalb in einzelnen Fällen, besonders bei A3-Verletzungen des BWS/LWS-Überganges Rumpforthesen aus Plastazote zum Schutz der osteosynthetisch versorgten Wirbelsäulenbereiche. Auch hier spielt die Mahnfunktion einer solchen Orthese eine große Rolle.
Besonderes Einsatzgebiet von Rumpforthesen in der Akutphase einer Querschnittlähmung sind sogenannte „Bauchbinden”. Sie dienen dazu, die ausgefallene Bauchmuskulatur durch mechanischen Zug zu kompensieren, und unterstützen die Atem- und Kreislaufsituation des Patienten im Sitzen.
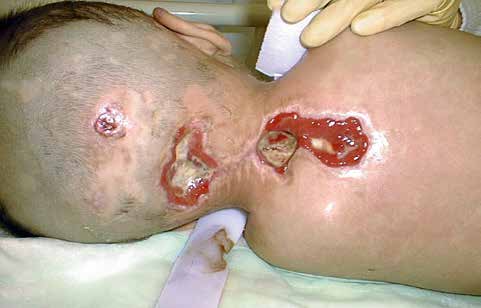
Für all diese Rumpf- und Halsorthesen besteht die größte Gefahr in der Entstehung von Druckschädigungen unter den Orthesen (Abb. 2). Sorgfältige Hautpflege und regelmäßige Hautkontrollen in den von der Orthese belasteten Bereichen durch das Pflegepersonal sind deshalb unerlässlich. Druckschädigungen entstehen relativ rasch und heilen nur sehr zögerlich wieder ab.
Orthopädie-Technik in der Rehabilitation und Wiedereingliederung von Querschnittgelähmten
Das Einsatzgebiet der Orthopädie-Technik im Rehabilitations- und Re-Integrationsprozess von Querschnittgelähmten reicht von Lagerungsorthesen und stabilisierenden Orthesen, z. B. Winkelorthesen, zur Behandlung einer fehlenden Fußheberfunktion bis zu komplexen Hilfsmitteln, die Mobilität, Greiffunktionen und Umfeldkontrolle wiederherstellen.
Orthesen für Wirbelsäule, obere und untere Extremitäten
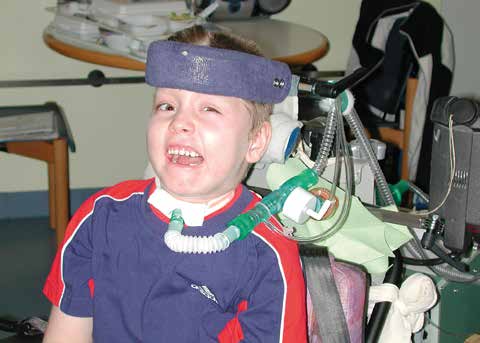
Im Bereich der Halswirbelsäule werden Orthesen erforderlich, wenn der Patient aufgrund einer hohen Lähmung und einer Beatmungssituation der Sicherung des Kopfes gegenüber Lageänderungen bedarf oder den Kopf nicht selbst stabilisieren kann. Die Stabilisation des Kopfes beim Sitzen sollte nie isoliert nur durch eine Orthese an der Halswirbelsäule angegangen werden. Die Versorgung sollte immer zusammen mit der Sitzversorgung des Patienten geplant werden. Wichtig ist, dass die Orthese ermöglicht, dass der Patient entspannt mit gerade eingestelltem Kopf sitzen kann. Erzwungene Schrägstellungen des Kopfes werden oft als unerträglich empfunden.
In den Abbildungen 3 und 4 werden typische Orthesen zur Kopfkontrolle für hochgelähmte Patienten vorgestellt. Beide Arten der orthetischen Versorgung von Kopfhaltungsstörungen aufgrund einer Querschnittlähmung haben Vor- und Nachteile. Gerade bei Kindern ist eine Abstützung des Kopfes am Kiefer problematisch, da das Kieferwachstum dadurch erheblich beeinträchtigt wird. Besondere Anforderungen müssen diese Stützen erfüllen, wenn der Patient im Rollstuhl in einem Pkw transportiert werden soll.
Die Stabilität der Rumpfwirbelsäule wird im Rehabilitationsprozess in der Regel mit einer ausgleichenden Zurichtung der Sitzversorgung erreicht. In aller Regel genügt es dazu, das Gesäß zum Ausgleich zu unterlagern. Die Lendenlordose wird gegebenenfalls mit einem Kissen unterstützt. Diese Sitzversorgungen müssen berücksichtigen, dass zu keiner Zeit über einen speziellen Körperpunkt (z. B. Trochanter major, Sitzbein etc.) kontinuierlicher Druck auf die Haut ausgeübt werden darf. Wenn dies so ist, drohen sehr schnell tiefe Druckgeschwüre in den betroffenen Gewebepartien.
Ungünstig sind stark konturierte Sitzschalen, da sie die Restbewegung meist stark einschränken und meist nur eine sehr begrenzte Variation der Sitzposition zulassen.
Orthetik der oberen Extremitäten
Je nach Lähmungssituation kommen bei Querschnittgelähmten an den oberen Extremitäten Lagerungsorthesen zur Kontrakturprophylaxe, insbesondere der Plantarflexion des Handgelenkes und der Beugekontraktur des Ellenbogens, zum Einsatz.
An dieser Stelle sei ein kurzer Exkurs in die Lagerungsbehandlung der Hand eines hochgelähmten Querschnittgelähmten (oberhalb von C7) gestattet. Diese Patienten können mit einem sogenannten Tenodesegriff erheblichen funktionellen Gebrauch der betroffenen Hände trotz der motorischen Einschränkung erreichen. Diese Funktion setzt allerdings eine kräftige Handgelenksextension (M. extensor carpi radialis) voraus. Wenn diese Funktion erhalten ist, kann eine Schließfunktion der Finger durch das Anheben des Handrückens erreicht werden. Die Effizienz dieser Griffart kann durch eine künstliche Verkürzung der Beugesehnen erheblich verbessert werden. Es ist deshalb kontraindiziert, einem Patienten ohne Fingerfunktion, aber mit erhaltener Dorsalextension des Handgelenkes, die Finger in der Rehabilitationsbehandlung, auch durch spezielle Lagerungs- und Orthesenmaßnahmen, immer wieder zu strecken. Diese Patienten haben einen erheblichen funktionellen Gewinn, wenn der in den Abbildungen 5a und b dargestellte funktionelle Faustschluss durch den Tenodese-Effekt ermöglicht wird.
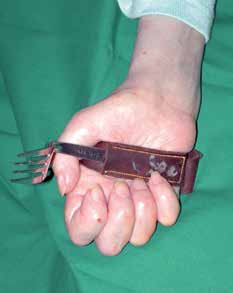
Für diese Verkürzungslagerungen werden entsprechende Lagerungsorthesen verwendet. Wenn die Platzierung der Hand im Raum erhalten ist (intakte Schulterfunktion und mindestens kräftiger M. biceps) kommen Orthesen zum Einsatz (z. B. Spiralorthesen), die Werkzeuge, Stifte oder Besteck aufnehmen können und so den fehlenden Griff ersetzen (Abb. 6a u. b) 7 8 9 10.
Für Patienten mit noch bestehenden Teilfunktionen, die nur unter teilweiser Aufhebung der Schwerkraft eingesetzt werden können, steht als Hilfsmittel der sogenannte Help-Arm zur Verfügung. Er ermöglicht durch Entlastung des Armes das Anheben und Platzieren der Hand bzw. eines an der Hand befestigten Gegenstandes wie eines Löffels im Raum. Nicht wenige Patienten können mit diesem vergleichsweise simplen Hilfsgerät selbstständig essen. Der dadurch erreichte Gewinn an Lebensqualität ist nicht zu unterschätzen.
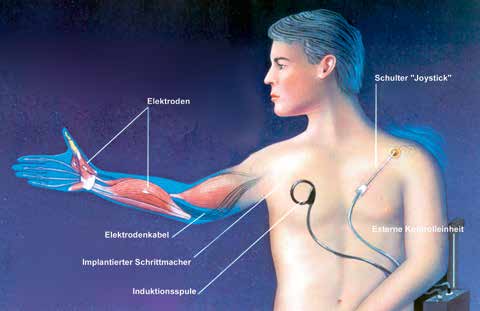
In den vergangenen Jahren wurden immer wieder sogenannte Neuroprothesen entwickelt und zum Teil auch klinisch eingesetzt. Diese Apparate erlauben die vom Patienten selbst ausgelöste elektrische Stimulation von Muskeln über Oberflächenelektroden oder teilimplantierte Systeme. Eines der bekanntesten Modelle war das Freehand-System® (Abb. 7) 11 12. Implantation und Patiententraining waren aufwendig, der funktionelle Gewinn aber erheblich. Da für die Herstellerfirma bei vergleichsweise geringen Fallzahlen (ca. 200 Patienten insgesamt) die Entwicklungskosten und die langfristigen Kosten aus dem notwendigen Service in keiner Relation standen, wurde das Produkt nicht weiterentwickelt und steht nicht mehr zur Verfügung. Die Entwicklung von Neuroprothesen wird jedoch fortgeführt, besonders interessant sind Versuche, diese Orthesen über ein „Brain-Computer-Interface” (BCI) durch EEG-Muster zu steuern 13.
Mittlerweile stehen voll computerisierte mechanische Hilfsgeräte (Jaco-Arm 14) zur Verfügung, die auch Patienten mit höheren Lähmungen zur Teilkompensation ausgefallener Greiffunktionen verhelfen (Abb. 8). Diese Lösungen sind jedoch noch sehr teuer und auf Einzelfälle beschränkt.
Orthetik der unteren Extremitäten
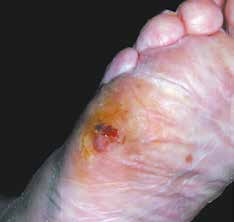
An den unteren Extremitäten spielt die Orthetik bei der Behandlung von Kontrakturen als Lagerungsbehandlung eine Rolle. Die hierzu verwendeten Schienen müssen jedoch gerade bei Querschnittgelähmten mit äußerster Sorgfalt angepasst und immer wieder überprüft werden, da es insbesondere bei zu lockerem Sitz oder bei überzogenen Vorstellungen bezüglich der Aufdehnmöglichkeiten sehr schnell zu Druckstellen mit erheblichen Schädigungen an Ferse und Patella kommen kann (Abb. 9a u. b). Grundsätzlich haben solche Orthesen ihren Einsatz hauptsächlich bei der Versorgung von Kindern. Bei erwachsenen Querschnittgelähmten sind Quengelorthesen an den unteren Extremitäten nur selten indiziert.
Ihre Domäne hat die Orthetik an den unteren Extremitäten bei der Wiederherstellung einer stabilen Belastbarkeit des Beines 15 16 17. Insbesondere bei Defiziten in der Dorsalextension des Fußes leisten Orthesen (meist Karbonfedern) gute Dienste. Bei der Versorgung des Patienten sollte aber berücksichtigt werden, dass in fast allen Fällen die Binnenmuskulatur des Fußes mit beeinträchtigt ist. Ohne ausreichende Stützung kommt es beim langfristigen Belasten des Fußes zum Einbrechen des Fußskelettes mit sekundären Druckschäden.
Die Stabilisation des Beines mit Knie und Sprunggelenk ist sehr schwierig. Während oberschenkelhohe Orthesen bei gelähmten Kindern oft sehr gut funktionieren, ist ihre Anwendung bei Erwachsenen oft ein frustranes Unterfangen. Es gelingt nur wenigen Patienten, damit zu einem zufriedenstellenden Gang zu kommen. Eine große Rolle spielt dabei, dass der Gang mit Orthesen sehr anstrengend ist 18. Es wurden viele Versuche unternommen, um den Orthesengebrauch durch den Einsatz funktioneller Elektrostimulation zu erleichtern oder zu ersetzen 19 20 21 22 23.
Eine besondere Problematik ist die Versorgung des muskulär instabilen Kniegelenkes, da die Orthesen in der Regel am Fuß abgestützt werden müssen, um nicht nach distal abzugleiten. Da bei diesen Patienten die muskuläre Kompetenz der Fußbewegung ebenfalls stark eingeschränkt ist, gehen wir wieder dazu über, dem Patienten Steckachsen am Schuh als distale Verankerung der Orthese zu verordnen. Die Verwendung von Orthesen mit Gelenken in Sprunggelenksebene führt häufig zu mehr Problemen als die Sicherung der Kniefunktion bei gleichzeitig gesperrter Funktion des oberen Sprunggelenkes.
Neuere Entwicklungen sind sogenannte Exoskelette (Abb. 10). Sie erlauben es, den Körper aufzurichten und die Beine durch den Einsatz von Elektromotoren in der für das Gehen notwendigen Weise zu bewegen. Das nicht unerhebliche Gewicht kann ausgeglichen werden, da diese Orthesen selbsttragend sind. Der Einsatz solcher Apparate ist derzeit jedoch noch auf den Einsatz innerhalb einer Klinik beschränkt 24.
Orthetik in der Wiedereingliederung im häuslichen Bereich
Die Leistungen der Orthopädie-Technik für die Wiedereingliederung im häuslichen Bereich beziehen sich vor allem auf Mobilitätshilfen wie adäquat angepasste Rollstühle. Es existiert eine Vielzahl von verschiedenen Modellen, die für bestimmte Einsatzzwecke geeignet sind. Die Bandbreite reicht vom Elektrorollstuhl über Rollstühle mit E‑Antrieb als Schwunghilfe (E‑Fix) bis zu Rollstühlen, die besondere Mobilitätsleistungen des Betroffenen, z. B. beim Sport, ermöglichen. Grundsätzlich sollten Querschnittgelähmte Aktivrollstühle erhalten, es sei denn, die Gesamtsituation oder ihr Lebensalter lässt ein selbstbestimmendes Fortbewegen auch in einer rollstuhlgerechten Umgebung nicht erwarten. Dies ist jedoch eher selten der Fall.
In allen Fällen gilt es zu beachten, dass ein Rollstuhl eine Dauerversorgung für einen Patienten ist und zu erwarten ist, dass er den Großteil seines wachen Lebens sitzend in diesem Hilfsmittel verbringen wird. Bei der Beratung und Verordnung von Rollstühlen sollte jedoch auch nicht außer Acht gelassen werden, dass gerade „erfahrene” Querschnittgelähmte oft überzogene Forderungen an Form und Funktionsgestaltung des Rollstuhls haben. So sind manchmal sportliche Sitzpositionen gewünscht, die für den Patienten nicht unbedingt segensreich sind. Trotz dieser Einschränkungen sollten die Wünsche des Betroffenen, soweit dies irgendwie zu rechtfertigen ist, in der Verordnung Berücksichtigung finden.
Weitere Hilfsmittel, die im häuslichen Umfeld zur Prävention von Sekundärschädigungen eingesetzt werden, sind Lagerungs- und Matratzensysteme. Vor der Verordnung eines Matratzensystems sollte die Eignung, wenn irgendwie möglich, in einer geeigneten Rehabilitations- oder Behandlungseinrichtung überprüft werden. Druckgeschwüre entstehen auch beim Liegen sehr schnell; ungeeignete Matratzen sind tückisch. Auch sollten nicht zu leichtfertig besondere Weichmatratzen oder Airflowmatratzen verordnet werden. Zum einen sind sie teuer, außerdem kann ein an sich selbstständiger Patient in der Regel aus einer Airflowmatratze nicht selbstständig in den Rollstuhl übersetzen. Dazu benötigt er eine festere Unterlage.
Eine Vielzahl von orthopädischtechnischen Hilfsmitteln vom Toilettenstuhl über Gehhilfen bis zur Umfeldkontrolle runden das Indikationsspektrum technischer Hilfen für Querschnittgelähmte ab. Ungezielt eingesetzte Hilfsmittel bergen die Gefahr erheblicher Sekundärschäden wie Druckschädigungen der Haut und verursachen nicht selten erhebliche unnötige Kosten. Mit der entsprechenden Erfahrung dagegen kann aus dem Spektrum der Möglichkeiten unter Beachtung der besonderen Bedürfnisse des Betroffenen und seiner Familie eine erhebliche Verbesserung der Lebenssituation und eine einfachere Reintegration des Patienten erreicht werden.
Danksagung
Ich bedanke mich bei Prof. Dr. Werner Grüninger, Ute Morg und Dr. Maximilian Keil für ihre Hilfe bei der Erstellung des Manuskripts.
Der Autor:
Priv. Doz. Dr. Rainer Abel
Klinik für Querschnittgelähmte und Klinik für Orthopädie
Betriebsstätte Hohe Warte der Klinikum
Bayreuth GmbH
Hohe Warte 8
95445 Bayreuth
abel_rainer@hotmail.com
Begutachteter Beitrag/Reviewed paper
Abel R. Querschnittlähmung – Behandlungskonzept und Anforderungen an die Orthopädie-Technik. Orthopädie Technik, 2014; 65 (6): 62–69
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Deutschland AQdHdgBi. Zahlen der Anlaufstelle für Querschnittlähmungen am BUK Hamburg, 2012
- Stauffer ES. Orthotics for spinal cord injuries. Clinical Orthopaedics and Related Research, 1974; 102: 92–99
- Wharton GW. Stabilization of spinal injuries for early mobilization. The Orthopedic Clinics of North America, 1978; 9 (2): 271–276
- Rohlmann A, Bergmann G, Graichen F, Neff G. Braces do not reduce loads on internal spinal fixation devices. Clinical Biomechanics, 1999; 14 (2): 97–102
- Rohlmann A, Bergmann G, Graichen F, Weber U. Loading on internal spinal fixation devices. Der Orthopäde, 1999; 28 (5): 451–457
- Bruns W, Von Salis-Soglio G, Plitz W. Cervical collars: a clinical and biomechanical study. Zeitschrift für Orthopädie und ihre Grenzgebiete, 2004; 142 (4): 421–427
- Stauffer ES. Orthotics for spinal cord injuries. Clinical Orthopaedics and Related Research, 1974; 102: 92–99
- Garrett AL, Perry J, Nickel VL. Traumatic Quadriplegia. Many of These Patients Can Become Self-Sufficient through the Use of Orthotic Devices and by Means of Resistance Exercises. JAMA (Journal of the American Medical Association), 1964; 187: 7–11
- Rogers JC, Figone JJ. Traumatic quadriplegia: follow-up study of self-care skills. Archives of Physical Medicine and Rehabilitation, 1980; 61 (7): 316–321
- Shepherd CC, Ruzicka SH. Tenodesis brace use by persons with spinal cord injuries. The American Journal of Occupational Therapy, 1991; 45 (1): 81–83
- Cornwall R, Hausman MR. Implanted neuroprostheses for restoration of hand function in tetraplegic patients. The Journal of the American Academy of Orthopaedic Surgeons, 2004; 12 (2): 72–79
- Hobby J, Taylor PN, Esnouf J. Restoration of tetraplegic hand function by use of the neurocontrol freehand system. Journal of Hand Surgery, 2001; 26 (5): 459–464
- Pfurtscheller G, Guger C, Muller G, Krausz G, Neuper C. Brain oscillations control hand orthosis in a tetraplegic. Neuroscience Letters, 2000; 292 (3): 211–214
- Maheu V, Frappier J, Archambault PS, Routhier F. Evaluation of the JACO robotic arm: clinico-economic study for powered wheelchair users with upper-extremity disabilities. IEEE International Conference on Rehabilitation Robotics: [proceedings]. 2011; 2011: 5975397
- Stauffer ES. Orthotics for spinal cord injuries. Clinical Orthopaedics and Related Research, 1974; 102: 92–99
- Saunders LL, Krause JS, DiPiro ND, Kraft S, Brotherton S. Ambulation and complications related to assistive devices after spinal cord injury. The Journal of Spinal Cord Medicine, 2013; 36 (6): 652–659
- Suzuki T, Sonoda S, Saitoh E, Onogi K, Fujino H, Teranishi T, et al. Prediction of gait outcome with the knee-ankle-foot orthosis with medial hip joint in patients with spinal cord injuries: a study using recursive partitioning analysis. Spinal Cord, 2007; 45 (1): 57–63
- Cerny D, Waters R, Hislop H, Perry J. Walking and wheelchair energetics in persons with paraplegia. Physical Therapy, 1980; 60 (9): 1133–1139
- Suzuki T, Sonoda S, Saitoh E, Onogi K, Fujino H, Teranishi T, et al. Prediction of gait outcome with the knee-ankle-foot orthosis with medial hip joint in patients with spinal cord injuries: a study using recursive partitioning analysis. Spinal Cord, 2007; 45 (1): 57–63
- Thoumie P, Le Claire G, Beillot J, Dassonville J, Chevalier T, Perrouin-Verbe B, et al. Restoration of functional gait in paraplegic patients with the RGO-II hybrid orthosis. A multicenter controlled study. II: Physiological evaluation. Paraplegia, 1995; 33 (11): 654–659
- Thoumie P, Perrouin-Verbe B, Le Claire G, Bedoiseau M, Busnel M, Cormerais A, et al. Restoration of functional gait in paraplegic patients with the RGO-II hybrid orthosis. A multicenter controlled study. I: Clinical evaluation. Paraplegia, 1995; 33 (11): 647–653
- Waters RL, Lunsford BR. Energy cost of paraplegic locomotion. The Journal of Bone and Joint Surgery American Volume, 1985; 67 (8): 1245–1250
- Waters RL, Mulroy S. The energy expenditure of normal and pathologic gait. Gait & Posture, 1999; 9 (3): 207–231
- Kolakowsky-Hayner SA, Crew J, Moran S, Shah A. Safety and Feasibility of using the EksoTM Bionic Exoskeleton to Aid Ambulation after Spinal Cord Injury. J Spine, 2013; S4: 003