MRE – Problemkeime in der Krankenhausversorgung
Nosokomiale Infektionen gehören zu den häufigsten Komplikationen eines Krankenhausaufenthaltes und sind mit mannigfaltigen Problemen verbunden: Sie verlängern die Krankenhausverweildauer, erfordern mehr Diagnostikaufwand, verkomplizieren die Therapie und verursachen Zusatzkosten 1. Im Vergleich zu Patienten mit einer antibiotikasensitiven Keiminfektion gilt die Letalität der MRE-Patienten als signifikant höher. Schätzungen zufolge sterben in Europa ca. 25.000 Menschen jährlich an den Folgen der Infektionen 2. Die Verbreitung der Keime wird zusätzlich durch ambulante medizinische Einrichtungen sowie durch Alten- und Pflegeheime beschleunigt und stellt ein zunehmendes Problem des Hygienemanagements im Krankenhaus dar 3. Das System muss also unterscheiden zwischen von außen kommenden und innerhalb des Leistungsgeschehens entstandenen Infektionen.
Für eine solche Analyse fehlt es im deutschen Gesundheitswesen allerdings an Transparenz bei flächendeckenden, aber qualitativ unterschiedlichen Angeboten, an Differenzierungsmerkmalen hinsichtlich der Infektionswege bzw. Pforten und an Sensibilität gegenüber multiresistenten Erkrankungen. Darüber hinaus wird auch die Kostenanalyse erschwert, da eine Besiedelung oder Infektion mit MRE im Allgemeinen nicht als Erkrankung anerkannt ist.
Nichtdestotrotz wurde der Versuch unternommen, mit Hilfe einer bundesweiten Querschnittsstudie auf Grundlage von Routinedaten der Jahre 2008 bis 2011 der Techniker Krankenkasse (TK) die durchschnittlichen Mehrkosten aufgrund von MRE zu berechnen. Das Studiendesign beinhaltet eine Kontrollgruppe, die über ein statistisches Matching nach Geschlecht, Alter, Haupterkrankung, Zeit und Region ausgewählt wurde. Die Bestimmung der Kosten erfolgt über die Abrechnungsbeträge aus dem stationären und ambulanten Sektor sowie aus dem Arzneimittelbereich. Anschließend wurden jeweils für die betrachteten Untersuchungsgruppen die Mittelwerte berechnet und verglichen.
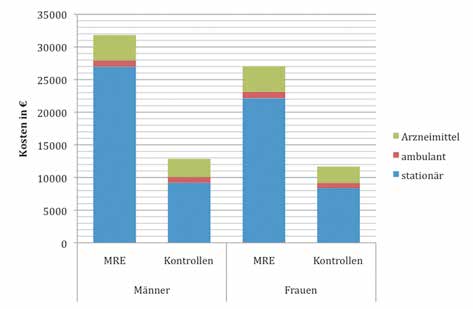
Durchschnittlich ergaben sich in der Untersuchungsgruppe Mehrkosten von 17.518 Euro je Versicherten und Jahr, von denen 92,6 % im stationären Bereich auftraten. Die Höhe der indikationsbezogenen Kosten differenziert sich nach Alter, Geschlecht und Haupterkrankung. Die absoluten durchschnittlichen Mehrkosten betragen bei den 5.614 männlichen Versicherten 18.946 Euro und bei den 3.550 weiblichen Versicherten 15.354 Euro (Tab. 1). Die höchsten Durchschnittskosten bei den Männern liegen mit 41.343 Euro in der Altersklasse der 10- bis 19-Jährigen. Bei den weiblichen Versicherten ergibt die Berechnung, dass die Kosten der Behandlung von Kindern (0–9 Jahre) mehr als 10.000 Euro höher ist als in allen anderen Altersklassen. Sowohl bei allen Altersklassen der Frauen als auch der Männer machen die stationären Kosten den größten Anteil an den Mehrkosten aus. Dieser beträgt 80 bis 90 %. Die ambulanten Kosten unterscheiden sich in den Untersuchungsgruppen minimal. Im Gegensatz dazu ist der Anteil der Apothekenkosten in der Untersuchungsgruppe doppelt so hoch wie in der Kontrollgruppe.
Bei der Interpretation der Ergebnisse ist eine mögliche Über- oder Unterschätzung der Mehrkosten aufgrund unterschiedlicher Ausprägungen der Multimorbidität der Kontroll- und der Untersuchungsgruppe zu berücksichtigen 4.
Zur Verbesserung der Patientensicherheit und zur Optimierung des Einsatzes zunehmend limitierter finanzieller Mittel bedarf es der Entwicklung präventiver MRSA-Management-Programme 5.
Forderungen der TK hinsichtlich einer Verbesserung der Krankenhaushygiene
Im Jahr 2011 hat der Gesetzgeber reagiert und Anpassungen beim Infektionsschutzgesetz vorgenommen. Die Bundesländer haben auf dieser Grundlage bis Ende 2012 Krankenhaushygieneverordnungen erlassen, die die Erfassung und Bewertung von Infektionen, die hygienischen Mindestanforderungen und das benötigte Fachpersonal festschreiben. Außerdem wurde die Rolle des Robert-Koch-Instituts (RKI) gestärkt. Die Empfehlungen der dort ansässigen Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) bilden die fachliche Grundlage der länderspezifischen Hygieneverordnungen.
Im Hinblick auf eine verbesserte Transparenz und Qualitätssicherung wurde der Gemeinsame Bundesausschuss (G‑BA) beauftragt, Kriterien zur Messung der Hygienequalität zu definieren, die Vergleichbarkeit der Hygienesituation in den Kliniken zu ermöglichen und die Ergebnisse in die Qualitätsberichte aufzunehmen 6. Um die Krankenhäuser darüber hinaus mit den notwendigen finanziellen Mitteln auszustatten, wurden im Jahr 2013 Änderungen im Krankenhausentgeltgesetz (KHEntgG) beschlossen. Ziel war es, rasch das notwendige ärztliche und pflegerische Hygienepersonal in den Kliniken aufzustocken sowie die Fort- und Weiterbildung zu qualifiziertem Hygienepersonal zu fördern.
Diese vom Gesetzgeber beschlossenen Regelungen zur Verbesserung der Hygienestandards in den Krankenhäusern werden von der TK ausdrücklich begrüßt. Um Infektionsraten auch überdies zu reduzieren, sieht die TK in folgenden Bereichen weiteren Handlungsbedarf:
1. Erweiterung der medizinischen Dokumentation
Zur Herstellung von Transparenz über multiresistente Erreger (MRE) im medizinischen Leistungsgeschehen sind Differenzierungsmerkmale hinsichtlich der Erreger, der Infektionsquellen, der Pforten und der Infektionswege erforderlich. Auch eine Verschlüsselung, ob Patienten den MRE bereits vor ihrem Krankenhausaufenthalt erworben haben oder erst während der stationären Leistungserbringung durch den Erreger befallen wurden, existiert derzeit noch nicht. Da sich MRE nach dem gültigem ICD-10-Katalog nicht ausreichend differenziert kodieren lassen, sind entsprechende Anpassungen im ICD- und OPS-Katalog durch das Deutsche Institut für Medizinische Dokumentation und Information (DIMDI) unabdingbar.
2. Einführung eines „Hygienekodes” über das DRG-System
Aufgrund der derzeit nicht genügend ausdifferenzierten Kodierung und Kalkulation der DRGs verbleiben die Kosten für den erhöhten Behandlungsaufwand eines MRE-Patienten zum Teil beim Krankenhaus. Die unter Punkt 1 genannten Differenzierungsmerkmale bilden eine neue Kodierbasis. Sie ermöglicht es dem für die Weiterentwicklung des DRG-Systems zuständigen Institut für Entgeltsysteme im Krankenhaus (InEK), MRE im DRG-System differenzierter abzubilden. Damit kann auch der besondere Aufwand der Behandlung von MRE-Patienten durch eine sachgerechtere Vergütung abgebildet werden.
3. Entwicklung ergebnisorientierter Qualitätskriterien
Im Jahr 2011, dem Jahr der Anpassung des Infektionsschutzgesetzes, wurde der GB‑A beauftragt, Maßnahmen zur Verbesserung und Kriterien zur Messung der Hygienequalität zu definieren. Die Ergebnisse sind in die Qualitätsberichte der Krankenhäuser in verständlicher und lesbarer Form aufzunehmen und werden damit eine Entscheidungshilfe für Patienten bei der Wahl eines geeigneten Krankenhauses sein. Die bereits erteilten Aufträge sollten seitens des GB‑A zeitnah im Interesse der Patienten umgesetzt werden.
Ein zusätzliches Instrument ist der freiwillige Abschluss von „Qualitäts vereinbarungen zur Hygiene” zwischen einzelnen Krankenhäusern und Krankenkassen auf Grundlage der landespezifischen Hygieneverordnungen. Inhalt kann die Finanzierung und die Umsetzung einzelner Maßnahmen des Krankenhauses im Rahmen einer wettbewerblichen Hygieneoffensive sein 7.
4. Ausweitung der Melde- und Dokumentationspflichten und Ausbau von Patienteninformationen
Perspektivisch regt die TK an, nicht nur die Meldepflicht von MRSA-Keimen (methicillinresistenten Staphylococcus aureus) und anderen multiresistenten Erregern an das Robert-Koch-Institut (RKI) sicherzustellen, sondern auch eine Dokumentationspflicht der in diesem Zusammenhang verordneten Antibiotika (Breitband- und Reserveantibiotika) einzuführen. Gleichzeitig sollten die Melde- und Dokumentationspflichten auf andere Institutionen wie z. B. Pflegeheime, ambulante Praxen und andere ambulante Leistungserbringer ausgeweitet werden, um eine umfassende und sektorenübergreifende Dokumentation der MRE-Problematik zu ermöglichen. Auf diese Weise können die Infektion selbst und deren Therapieansätze zusammengeführt und bewertet werden.
Diese Daten sollten auch den Kostenträgern vorliegen. Idee ist es, eine transparente und lückenlose Übersicht verabreichter Medikamente zu erstellen. Die Patienten und die behandelnden Ärzte können sich so im Rahmen einer individuellen Arzneimittelauskunft über die durchgeführten medikamentösen Therapien informieren. Darüber hinaus plädiert die TK dafür, einen Antibiotika-Pass, zum Beispiel als Erweiterung des seit langer Zeit etablierten Impfpasses, einzuführen. Nur wenn Ärzte und Patienten zusammenarbeiten und über einen lückenlosen Informationsstand verfügen, kann ein diagnostizierter Erreger leitliniengerecht behandelt werden.
5. Bundesweite einheitliche Hygienestandards
Da Keime nicht an Ländergrenzen haltmachen, vertritt die TK den Standpunkt, dass nur eine konzertierte Aktion aller Bundesländer vergleichbare Ergebnisse in der Evaluation und Bekämpfung multiresistenter Erreger ermöglichen wird. Ein einheitliches Vorgehen sollte daher nicht nur in der Einhaltung von Hygienestandards, in der Behandlung und der Meldepflicht, sondern auch bei den ergriffenen Maßnahmen angestrebt werden.
6. Rationale Antibiotikatherapie
Die Änderungen des Infektionsschutzgesetzes im Jahr 2011 sahen unter anderem die Einrichtung der „Kommission Antiinfektiva, Resistenz und Therapie” (Kommission ART) am Robert-Koch-Institut vor. Sie soll für Ärztinnen und Ärzte Empfehlungen mit allgemeinen Grundsätzen für Diagnostik und Antibiotika-Therapie unter Berücksichtigung der Infektionen mit resistenten Krankheitserregern erstellen 8.
Nur eine strukturierte Antibiotikatherapie, die aus einem MRE-Screening, Labortests zur Resistenzbestimmung (Antibiogramm) und entsprechender Abstimmung zwischen Ärzten und Apothekern über Dosierung, Applikation und Anwendungsdauer bestehen sollte, wird letztlich zum besten klinischen Behandlungsergebnis mit der geringsten Belastung für die Patienten führen.
Die TK beteiligt sich aktiv an der Initiative Infektionsschutz, die 2011 ins Leben gerufen wurde. Die Initiative Infektionsschutz fordert und unterstützt politische Initiativen zur Verbesserung der Krankenhaushygiene und Infektionsprävention. Ziel ist es, einen verpflichtenden Mindeststandard für alle Einrichtungen des Gesundheitswesens zu entwickeln.
Eine Analyse des Umsetzungsstands der Länderhygieneverordnung zeigt, dass ein Großteil der Qualitätsanforderungen der Initiative Infektionsschutz in Mecklenburg-Vorpommern erfüllt wurde 9. Dazu gehören die Durchführung einer Hygieneschulung des Personals, die Umsetzung und Evaluierung der Erkenntnisse, die Identifizierung und der Schutz von Risikopatienten und die Einhaltung der Hygiene durch alle relevanten Personen. Der Geltungsbereich des Infektionsschutzgesetzes umfasst bisher allerdings nur Krankenhäuser. Daher ist es dringend notwendig, weitere Geltungsbereiche wie Pflegeeinrichtungen, Rettungsdienste und Arztpraxen in die Bekämpfung multiresistenter Keime miteinzubeziehen. Weiterer Handlungsbedarf wird beispielsweise hinsichtlich der Einführung und Einhaltung einer Antibiotika-Strategie gesehen 10.
Neue Versorgungsansätze: Das Projekt HICARE
In Mecklenburg-Vorpommern hat sich ein breites Bündnis aus Wissenschaft, Gesundheitswesen und Wirtschaft dem Problem der MRE angenommen. Unter dem Projektnamen HICARE (Health, Innovative Care and Regional Economy) werden in einem regional auf die Gesundheitsregion Ostseeküste ausgerichteten Projekt wirkungsvolle, standardisierte und transferierbare Interventionsstrategien entwickelt, erprobt und für die Regelversorgung vorbereitet. Das Aktionsbündnis gegen multiresistente Erreger vereint neben der Techniker Krankenkasse weitere Partner wie die Initiative für Life Science und Gesundheitswirtschaft in Mecklenburg-Vorpommern BioCon Valley. Die Projektidee wurde als einer von insgesamt fünf Gewinnern im Wettbewerb „Gesundheitsregionen der Zukunft” vom Bundesministerium für Bildung und Forschung (BMBF) ausgewählt. Der Anspruch besteht darin, die Gesundheitsregion Ostseeküste so zu gestalten, dass sie als Modellregion in Bezug auf eine erfolgreiche Eindämmung der Ausbreitung von MRE für ganz Deutschland fungiert. Das Projekt soll die Entwicklung der Gesundheitswirtschaft in Mecklenburg-Vorpommern sukzessive vorantreiben.
Die Landesvertretung der TK in Mecklenburg-Vorpommern hat bereits erste im Rahmen des HICARE-Projektes entwickelte Präventionsmaßnahmen in einen stationären selektiven Versorgungsvertrag eingebunden. So wurde in eine Vereinbarung mit der Universitätsmedizin Greifswald zur Behandlung dermatologischer Erkrankungen wie Neurodermitis und Psoriasis u. a. ein Sanierungskonzept zur Vorbereitung geplanter Krankenhausbehandlungen integriert. Vor der stationären Aufnahme eines Patienten erfolgt innerhalb der dermatologischen Spezialsprechstunde ein Aufklärungs- und Beratungsgespräch, in dem der Patient über multiresistente Erreger aufgeklärt wird. Handelt es sich bei dem Patienten um einen Notfallpatienten, erfolgt das Aufklärungs- und Beratungsgespräch auf der dermatologischen Station. Anschließend erfolgt anhand des HICARE-Patientenaufnahmebogens eine Bewertung darüber, ob für den Patienten ein Risiko auf MRE vorliegt. Die Risikogruppen für eine MRE-Trägerschaft werden auf der Grundlage der RKI- bzw. der HICARE-Empfehlungen vorgenommen.
Ist ein Patient vom Arzt innerhalb der Risikobewertung als Risikopatient eingestuft worden, wird ein Aufnahmescreening durchgeführt. Dazu wird ein Abstrich auf MRSA/MRGN/ VRE (Kultur) generiert, sodass zum Zeitpunkt der Aufnahme des Patienten auf die Station das kulturelle Ergebnis vorliegt. Bei Notfallpatienten wird ein Schnelltest, der sogenannte PCR-Test für MRSA, durchgeführt. Bis zum Vorliegen des PCR-Ergebnisses werden die Notfallpatienten vorbeugend isoliert. Bei einem positiven Screening-Ergebnis erfolgt eine Kontaktisolation nach einem abgestuften Isolierungskonzept, entweder räumlich oder in einer Kohortenisolierung. Ferner wird eine Sanierung gemäß HICARE-Richtlinien empfohlen. Die Sanierung erfolgt auf ärztliche Anweisung über sieben Tage. Der Stand der Sanierungsbehandlung bei stationärem Aufenthalt wird fortlaufend dokumentiert. Bei einem ambulanten Patienten erfolgt die Sanierung zu Hause mit Hilfe eines Sanierungssets für MRSA/MRGN bzw. VRE, welches durch die Uniklinik zur Verfügung gestellt wird. Die Kontrolle des Sanierungserfolgs geschieht durch einen Abstrich an drei aufeinanderfolgenden Tagen.
Langzeitkontrollen erstrecken sich über einen Zeitraum von einem Monat (bis zum 30. Tag) und [?] 6 Monate (bis zum 183. Tag) nach der dritten Kurzzeitkontrolle. [unklar] Bei negativem Befund gilt der Patient als saniert. Auch im Bereich der Orthopädie soll die Infektionsprävention in das Behandlungskonzept eines IV-Vertrages mit der Universitätsmedizin Rostock integriert werden. Die Universitätsmedizin verfolgt hier den Ansatz der Suppressionsbehandlung. Vor stationärer Aufnahme wird eine Risikobewertung anhand des HICARE-Patientenaufnahmebogens durchgeführt. Bei positivem Ergebnis erfolgt, anders als in der Dermatologie, eine prästationäre Sanierung. Anschließende Langzeitkontrollen des Suppressionserfolges entsprechen wiederum den Prozessen der Dermatologie.
Unterstützend bei der Infektionsprävention wirkt ein übergreifendes Qualitätsmanagement, welches Bestandteil der Integrationsversorgung in der Endoprothetik ist. Wesentlicher Aspekt der Qualitätsverbesserung ist dabei die Definition von Mindestzahlen an Operationen, ausdrücklich bezogen auf den Operateur. Insofern werden mit diesen Festlegungen bereits bekannte Klinikstandards angehoben. Weitere Aspekte zur Qualitätssicherung werden durch strukturelle Anforderungen gesichert, beispielsweise durch die Vorhaltung intensivmedizinischer Versorgungsstrukturen, durch ein internes und externes Qualitätsmanagement auf der Grundlage neuester Erkenntnisse und nach Maßgabe umfangreicher Gesetzesanforderungen.
Der Mehrwert für die Patienten zeigt sich in einer schnellen OP-Terminvergabe innerhalb von 4 Wochen, kurzen Wartezeiten, einem nahtlosen Übergang in die stationäre oder ambulante Rehabilitation und exakt aufeinander abgestimmten Behandlungsschritten durch eine enge ärztliche Kooperation. Die TK beteiligt sich im Projekt HICARE nicht nur an der Realisation eines regionalen MRE-Managements, sondern unterstützt auch bei der Entwicklung eines Marketingkonzepts zur Schaffung einer zielgruppenorientierten Informations- und Kommunikationsplattform.
Qualitätssicherung durch EndoCert
In Deutschland werden jährlich über 400.000 künstliche Gelenke eingebaut. Die Mehrzahl davon sind Hüft- und Kniegelenke. In diesem Zusammenhang wird eine Tendenz zur Errichtung von abteilungs- und sektorenübergreifender Zentren beobachtet. Die Zentrenbildung wirkt sich dabei zwar vorteilhaft auf die medizinische Qualität, die Patientenorientierung und die wirtschaftliche Effizienz aus. Oft ist es für Patienten allerdings schwierig zu erkennen, welche Zertifizierungsverfahren auf wissenschaftlichen Kriterien beruhen 11. Um die Qualität der endoprothetischen Versorgung zu erhalten und zu verbessern, wurde von der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC) gemeinsam mit der Arbeitsgemeinschaft Endoprothetik (AE) und dem Berufsverband der Fachärzte für Orthopädie und Unfallchirurgie (BVOU) ein weltweit erstes Modell zur Zertifizierung von EndoProthetikZentren entwickelt. Das Verfahren ist seit Oktober 2012 bundesweit freigegeben und wurde bis heute in über 120 Kliniken erfolgreich eingeführt. Ziel ist es, Patientensicherheit und Versorgungsqualität flächendeckend zu verbessern.
Ein wesentliches Prinzip der Initiative EndoCert ist die ständige Weiterentwicklung als ein „lernendes System”. Das bedeutet, dass konsequente Anpassungen an aktuelle Forschungsergebnisse vorgenommen werden.
Wesentliche Merkmale und Kriterien der Zertifizierung sind:
- interdisziplinäre und sektorenübergreifende Organisation des Behandlungsprozesses,
- Begleitung der Patienten während der gesamten Behandlungsepisode (in Kooperation mit allen an der Versorgung beteiligten Berufsgruppen),
- qualifizierte Aus‑, Weiter- und Fortbildung für Ärzte und Assistenzberufe,
- Teilnahme an externen Qualitätssicherungsverfahren mit Benchmark-Vergleichen und regelmäßiger Zertifizierung,
- aktive Information und Beratung der Patienten im Rahmen einer koordinierten Behandlungsführung unter Berücksichtigung einer aktiven Beteiligung an Behandlungsentscheidungen,
- Bereitschaft zur Durchführung bzw. Unterstützung qualifizierter Forschung (insbesondere Versorgungsforschung).
Bei den Voraussetzungen für eine Zertifizierung sind EndoProthetikZentren und solche der Maximalversorgung in der Strukturqualität zu unterscheiden. Besondere Bedeutung hat die Prozessqualität, da eine Korrelation zwischen der Anzahl der durchgeführten Operationen und der erzielten Qualität besteht. Aus diesem Grund wurden Anforderungen nach einer zu erfüllenden Anzahl von Operationen für das EndoProthetikZentrum als Einrichtung und den einzelnen Operateur aufgenommen. Hinsichtlich der Ergebnisqualität werden verschiedene Kriterien, beispielsweise aus der Radiologie, einbezogen. Die Erfassung von Kennzahlen des Behandlungsprozesses wird durch eine verpflichtende Teilnahme am Endoprothesenregister Deutschland (EPRD) sichergestellt. Perspektivisch sollen objektivierbare und subjektive, aus Patientensicht relevante Kriterien erfasst werden 12.
Als weiteres Qualitätsmerkmal beinhaltet EndoCert die Einhaltung von rechtlichen Standards im Bereich der Hygiene und im Umgang mit Medizinprodukten. Das bedeutet, dass bei der Sterilisation u. a. in der Orthopädie-Technik die Anforderungen des KRINKO und des BfArM eingehalten werden müssen. Ist ein Medizinprodukt mit Krankheitserregern kontaminiert, stellt dies eine große Infektionsgefahr dar. Infektionsprävention bedeutet daher nicht nur den Umgang von Patienten mit einer bereits vorhandenen Infektion, sondern auch eine korrekte Aufbereitung anhand definierter Anforderungen 13.
Das EndoCert-System stößt bei vielen Gesundheitsakteuren auf positive Resonanz. Aktuell bemühen sich bereits mehr als 420 Kliniken um das EndoCert-Qualitätssiegel. Damit wächst der Druck auf die nicht teilnehmenden Kliniken, die das Zertifizierungsverfahren nicht als Chance zur Qualitätsverbesserung wahrnehmen. Durch die Kombination aus EndoCert und EPRD wird sich in absehbarer Zeit ein international beispielhaftes Qualitätssicherungsgeflecht entwickeln. Die Techniker Krankenkasse ist die erste Krankenkasse, die das EndoCert-Konzept verankert hat. Vor allem im Hinblick auf die Verpflichtung zur Einhaltung von Hygienestandards eignet sich das EndoCert-System zur Bekämpfung von MRE-Infektionen im Krankenhaus. Sowohl das Projekt HICARE als auch das Zertifizierungsverfahren EndoCert sind Beispiele für qualitätssichernde Maßnahmen im Umgang mit MRE-Infektionen. Die integrierte Versorgung eignet sich hierbei zur Erprobung von Maßnahmen in einem geschützten Raum.
Der Autor:
Prof. Dr. Volker Möws
TK-Landesvertretung
Wismarsche Straße 142
19053 Schwerin
Dr.Volker.Moews@tk.de
Begutachteter Beitrag/reviewed paper
Möws V. Problemkeime (MRE) in der Krankenversorgung – Kostenanalysen und neue Ansätze der Techniker Krankenkasse (TK) zur Vermeidung von MRE. Orthopädie Technik, 2015; 66 (1): 40–44
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Geffers E, Gastmeier P. Nosokomiale Infektionen und multiresistente Erreger in Deutschland. Deutsches Ärzteblatt, 2011; 108 (6): 87–93
- European Centre for Disease Prevention and Control. The bacterial challenge. Time to react, Technical report 2009. http://www.ecdc.europa.eu/en/publications/_layouts/forms/Publication_DispForm.aspx?ID=199&List=4f55ad51-4aed-4d32-b960-af-70113dbb90 (Zugriff am 08.10.2014)
- Diefenbeck M, Mückley T, Hofmann GO. Multiresistente Erreger im Krankenhaus: Trauma und Berufskrankheit, 2008; 10 (1): 133–137
- Oberdörfer H, Hübner CS., Linder R, Fleßa S. Mehrkosten bei der Versorgung von Patienten mit multiresistenten Erregern – Eine Analyse aus Sicht einer gesetzlichen Krankenversicherung. Das Gesundheitswesen, 2014; 76: 1–7
- Geffers E, Gastmeier P. Nosokomiale Infektionen und multiresistente Erreger in Deutschland. Deutsches Ärzteblatt, 2011; 108 (6): 87–93
- Gesetz zur Verhütung und Bekämpfung von Infektionskrankheiten beim Menschen (Infektionsschutzgesetz – IfSG). Bundesministerium für Gesundheit, 2011
- Gesetz zur Verhütung und Bekämpfung von Infektionskrankheiten beim Menschen (Infektionsschutzgesetz – IfSG). Bundesministerium für Gesundheit, 2011
- Gesetz zur Verhütung und Bekämpfung von Infektionskrankheiten beim Menschen (Infektionsschutzgesetz – IfSG). Bundesministerium für Gesundheit, 2011
- Verordnung zur Hygiene und Infektionsprävention in medizinischen Einrichtungen (MedHygVO M‑V). Ministerium für Arbeit, Gleichstellung und Soziales, 2012
- Initiative Infektionsschutz. Vergleich der Länderhygieneverordnung. http://www.initiative-infektionsschutz.de/service-user-blog (Zugriff am 02.09.2014)
- Haas H, Grifka J, Günther KP et al. EndoCert – Zertifizierung von Endoprothetischen Versorgungszentren in Deutschland. Stuttgart: Georg Thieme Verlag, 2013
- Endocert. http://www.endocert.de/ (Zugriff am 22.09.2014)
- Anforderungen an die Hygiene bei der Aufbereitung von Medizinprodukten. Bundesgesundheitsblatt, 2012; 55: 1244–1310