Besondere Herausforderungen der orthetischen Versorgung bei Lähmungen
Die Anpassung bedarfsgerechter orthopädietechnischer Hilfsmittel erfordert ein systematisches Vorgehen. In der Beinprothetik wird diesem Erfordernis seit Jahren entsprochen und ein großer technischer und finanzieller Aufwand getrieben – sowohl seitens der Forschung als auch der Industrie. Die biomechanischen Eigenschaften der prothetischen Passteile wurden in den vergangenen Jahrzehnten immer klarer definiert; dadurch können sie exakt auf das jeweilige Amputationsniveau der zu Versorgenden, ihr Gewicht, ihre Aktivitäten und die Einsatzbereiche der Prothese zugeschnitten werden.
Die orthetische Versorgung hingegen steht vor komplexeren Herausforderungen: Die zu versorgende Extremität ist im Unterschied zur Amputation zwar weiterhin vorhanden, kann aber die eigentliche Funktion der Fortbewegung nur reduziert oder gar nicht mehr unterstützen. Die Ursache dafür liegt häufig in kompletten oder inkompletten Lähmungen in Verbindung mit Spastizität und/oder Gelenkkontrakturen. Aus medizinischer Sicht gilt es dabei zwischen schlaffen und spastischen Lähmungen zu unterscheiden. In Bezug auf den Gangzyklus wirkt sich dies in der Regel wie folgt aus:
- Problem in der Standphase (in der Regel durch Spastizität mit vermehrter Aktivität der Plantarflexoren und daraus resultierendem Spitzfuß) oder
- Problem in der Schwungphase (in der Regel durch eine Schwäche bzw. Lähmung der Dorsalextensoren im Oberen Sprunggelenk und daraus resultierendem Fallfuß).
Das Ziel jeder Orthesenversorgung eines Patienten mit neurologisch bedingten Gehstörungen sollte die Verbesserung oder sogar Wiederherstellung der physiologischen Geh- und Stehfähigkeit sein. Dabei gilt es zwischen Stand- und Schwungphasenproblematik zu unterscheiden, weil sich dies auf die Konzeption der Orthese und deren Funktionen entscheidend auswirkt. Um hierüber genaue Entscheidungen treffen zu können, sind eine adäquate Anamnese und Diagnose wichtig. Dazu im Einzelnen:
Anamnese
Um die erforderlichen Funktionen einer Orthese genau festlegen zu können, ist eine exakte Anamnese und eine genaue körperliche Untersuchung der betroffenen Person durch das Versorgungsteam unabdingbar. Dabei ist die Untersuchung folgender Aspekte besonders wichtig:
- motorische Ausfälle,
- nutzbare Restfunktion der Muskulatur,
- Freiheitsgrade der Gelenke und
- Achsabweichungen des Knie- bzw. Knöchelgelenkes.
Zudem müssen die speziellen Charakteristika, Bedürfnisse und Fähigkeiten der betroffenen Person erfasst werden; für einen Hemiplegie-Patienten beispielsweise gilt, dass er seine Unterschenkelorthese nur mit einer Hand anziehen und schließen können muss. Solche speziellen Anforderungen geben wichtige Hinweise für das zukünftige Orthesendesign.
Diagnostik
Goldstandard für die Diagnostik einer Gangstörung ist eine dreidimensionale Ganganalyse, die jedoch nicht immer verfügbar ist. Dabei können die exakten Gelenkwinkel in allen drei Ebenen gemessen und die dazugehörigen Kräfte berechnet werden 1 2 3 4.
Problemstellung
Aktuell existieren Orthesen am Markt in unterschiedlichsten Ausführungen, die abhängig vom Design und vom Material verschiedene Unterstützungsstufen bieten. Ein auf wissenschaftlichen Daten beruhender Konsens bezüglich der Auswahl einer zur jeweiligen Indikation passenden Orthesenausführung existiert im orthopädietechnischen Bereich bislang jedoch nicht 5.
Das führt aus der Erfahrung der Autoren heraus oftmals dazu, dass Patienten eher nach einem „Trial-and-Error-Prinzip“ versorgt werden: Entweder sie erhalten eine vorgefertigte Orthese, die mehr oder weniger gut passt, oder es wird eine Orthese per Gipsabdruck individuell hergestellt, deren Ausführung zwar – beispielsweise mit oder ohne Gelenk – auf den Patienten abgestimmt wird. Das Ergebnis hängt dabei aber im Wesentlichen von der Erfahrung des jeweiligen Technikers ab. Dabei lässt sich nur schwer beurteilen, ob die betroffene Person wirklich optimal versorgt wird. Wünschenswert wäre es, wenn es ein Versorgungssystem auf der Grundlage objektiver Daten gäbe, bei dem alle Lösungen im Prinzip die gleiche Qualität aufweisen, unabhängig vom Versorgenden und passend für die jeweiligen Anforderungen.
„Mowa“ – ein systematisches Versorgungskonzept zur digitalen Erstellung wirksamer Orthesen
Nach der Überzeugung der Autoren liegt die Zukunft der Orthetik aufgrund der vielen zu berücksichtigenden Faktoren in einer möglichst weitgehenden Verzahnung der Produktion mit moderner Informations- und Kommunikationstechnik; in solchen Zusammenhängen wird häufig der Begriff „Industrie 4.0“ verwendet.
Bezogen auf eine Orthesenversorgung bei neurologisch bedingten Gehstörungen müsste ein solches Konzept also die interdisziplinären Versorgerteams bei der Erstellung orthetischer Hilfsmittel für Patientinnen und Patienten jeder Altersgruppe mit neurologisch bedingten Gehstörungen unterstützen – und zwar innerhalb einer digitalen Prozesskette von der Begutachtung und Planung über die Abgabe der Orthese bis hin zur engmaschigen Nachkontrolle und lückenlosen Dokumentation.
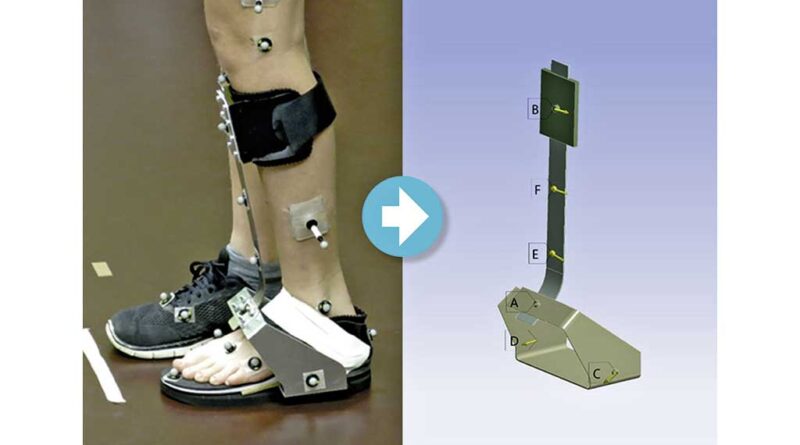
Ein solches Konzept wird ermöglicht durch die Nutzung des sogenannten „Machine Learning“, mit dem die Ursache-Wirkungs-Zusammenhänge bei einer Versorgung automatisch erkannt und simuliert werden können 6 (Abb. 1). Ein System basierend auf dieser Technologie ist das „Mowa“-Konzept („Modular Walking“), das während der letzten fünf Jahre entwickelt wurde und zurzeit (Stand: März 2022) europaweit eingeführt wird. Das System wurde anhand von Daten aus Patientenanalysen und aus Verlaufsdokumentationen bezüglich der Klassifizierung und Erstellung von Orthesen gleichsam „angelernt“. Die genutzten Daten stammen von Kunden der Orthopunkt AG und der Mowa Healthcare AG, die der Analyse ihrer Daten zustimmten.
Durch Auswertung der vom Techniker am jeweiligen Patienten erhobenen Daten kann das System eine konkrete Versorgungsempfehlung erstellen und die entsprechende Produktionsvorlage erzeugen. Die Orthese wird dann aus einer Kombination vorgefertigter Spezialpassteile mit individuell per 3D-Druck gefertigten Elementen in modularer Form gefertigt. Das System entstand in Zusammenarbeit zwischen den folgenden schweizerischen Unternehmen:
- Orthopunkt AG – Zentrum für technische Orthopädie, Solothurn
- Mowa Healthcare AG, Solothurn
- Composites Busch SA, Porrentruy
Die Forschungsarbeit wurde unterstützt durch Innosuisse – Schweizerische Agentur für Innovationsförderung (Projekt-Nr. 44221.1 IP-LS).
Aufbau des Systems
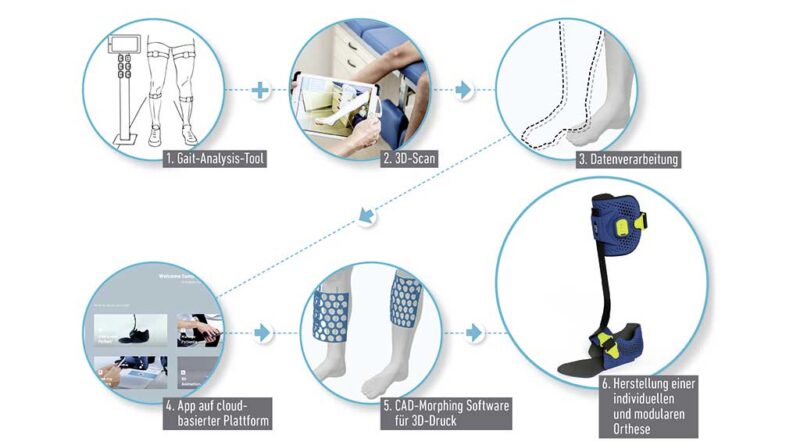
Um eine vollintegrierte Versorgung mit einer Orthese entlang aller Schritte innerhalb einer digitalen Prozesskette abwickeln zu können, besteht das „Mowa“-System aus mehreren Komponenten (Abb. 2):
- einem Ganganalyse-Tool, bei dem mit Hilfe von Inertialsensoren die Ausrichtungen der einzelnen Beinsegmente mit hauseigener Software geschätzt werden; dies ermöglicht dann die Berechnung der Gelenkwinkel zwischen zwei Segmenten während des Laufens;
- einem handelsüblichen 3D-Scanner (z. B. „Structure Sensor“, „Artec Eva“, „Shining 3D EinScan“) zur Erfassung des betroffenen Körperteils;
- einer 3D-Shape-Software (CAD-Morphing-Software), die die entsprechenden Daten visualisiert und das Körperteil bemaßt; diese ist integraler Bestandteil der Simulations-App;
- einer cloudbasierten Plattform als Backend, auf der die notwendigen Kalkulationen auf der Basis eines Abgleichs mit entsprechenden Datenbanken durchgeführt werden und die Orthese konfiguriert wird;
- der Produktion der eigentlichen Orthese, bestehend zum einen aus vorkonfigurierten Carbonteilen in verschiedenen Ausführungen und Härtegraden (Unterteilung in Erwachsene und Kinder, rechts und links, 4 Härtegrade pro Carbonsteg-Größe, 3 Härtegrade pro Sohle, 3 Absatzhöhen, 4 Anlageformen: 1. ventral-medial, 2. ventral-lateral, 3. dorsal-medial, 4. dorsal-lateral), zum anderen aus individuell per 3D-Druck hergestellten Passteilen, die schließlich vom Techniker montiert und eingestellt werden.
Im Folgenden werden die einzelnen Elemente des Systems genauer erläutert.
Ganganalyse-Tool und 3D-Scanner
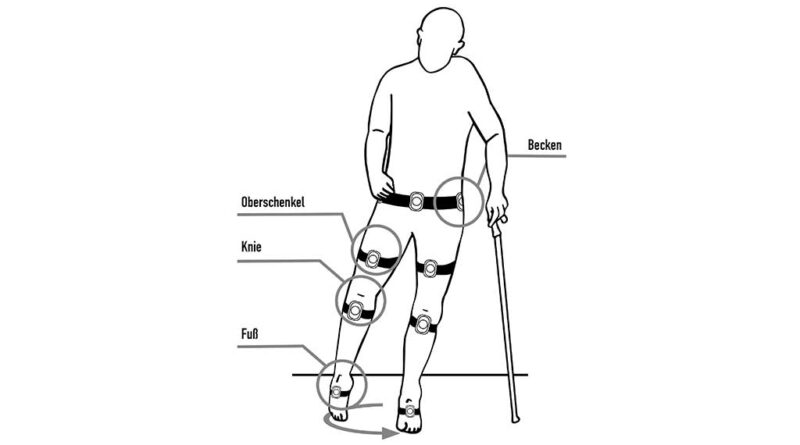
Bei der Bewegung eines Patienten bestimmen die Sensoren des Ganganalyse-Tools die auftretenden Beschleunigungen in die drei Raumachsen sowie die Rotationsbewegungen. Das „Mowa“-Ganganalyse-Tool, das auf IMU-Technologie (IMU = Inertial Measurement Unit) basiert, ist zurzeit (Stand: März 2022) in der Entwicklung und wird der Orthopädietechnikerin bzw. dem Orthopädietechniker erlauben, eine objektive Ganganalyse ortsunabhängig durchzuführen, ohne auf ein Ganglabor angewiesen zu sein (Abb. 3). Des Weiteren kann ein handelsüblicher 3D-Scanner zum Erfassen des betroffenen Körperteils eingesetzt werden; die daraus erstellten Daten können im Anschluss in den gängigsten Scan-Dateiformaten in die App zur automatisierten Weiterverarbeitung geladen werden.
3D-Shape-Software
Bei der 3D-Shape-Software handelt es sich um eine sogenannte Morphing-Software. Damit können computergenerierte Bauteile in Echtzeit anwendungsgerecht an zuvor am Patienten erhobene reine Maße oder/und an 3D-Scandaten angepasst werden.
Cloudbasierte Plattform
Mit der cloudbasierten Simulations-App kann bereits aus den Daten zweier an derselben Extremität fixierter Sensoren der zeitliche Verlauf der Gelenkwinkel ermittelt werden. So kann beispielsweise aus einem Sensor am Oberschenkel und einem Sensor am Unterschenkel zeitaufgelöst der Winkel des Kniegelenks im Gangzyklus ermittelt werden. Durch einen automatischen Datenvergleich mit Normdaten nicht bewegungseingeschränkter Personen (34 Personen, 262 Trials mit mindestens 2 vollständigen Gangzyklen) und durch Vergleich des linken Beins mit dem rechten Bein können so Abweichungen im Gangverhalten erkannt werden. Die Bestimmung der optimalen Dimensionen und Anlageform der Orthese erfolgt automatisch anhand von Klassifizierungen wie:
- der MAS-Ashworth-Skala 7,
- der Muskelkrafterfassung nach Janda 8,
- der Amsterdam Gait Classification 9,
- des GMFCS-Levels 10 sowie
- den Werten aus der Ganganalyse.
Endprodukt
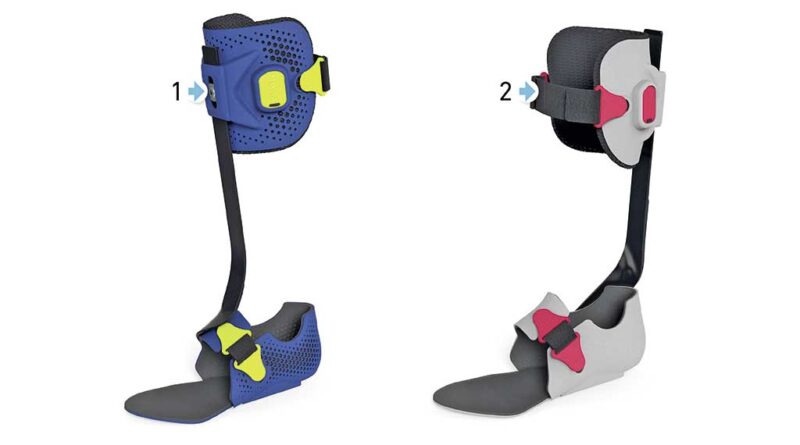
Das Endprodukt ist eine modular aufgebaute, verklebungsfreie Unterschenkelorthese, bestehend aus einer Kombination aus individuell nach Ausführung und Härtegrad abgestimmten vorkonfigurierten Carbonbauteilen in Verbindung mit angepassten 3D-Druckteilen. Das System ermöglicht bis zu vier Anlageformen, je nach Anforderungsprofil. Bei einem Patienten mit Kauergang empfiehlt die Simulations-App beispielsweise eine vordere Anlage im Orthesendesign. Bei einem Patienten mit Genu recurvatum wird unter Berücksichtigung aller relevanten Faktoren eher eine hintere Anlage empfohlen (Abb. 4). Folgende vier Anlageformen sind möglich:
- ventral-medial,
- ventral-lateral,
- dorsal-medial sowie
- dorsal-lateral.
Neuartig ist dabei die genau auf den Patienten abgestimmte Materialstärke der einzelnen Elemente. Die dem Patienten übergebenen Orthesen werden in regelmäßigen Abständen überprüft und bei Veränderungen – beispielsweise durch Wachstum bedingt – durch einen einfachen Austausch von dynamischen Carbonbauteilen neu konfiguriert. Die Auswahl der jeweils geeigneten Teile findet mittels einer Simulation statt, die die Software selbstständig durchführt, während im Normalfall die Abschätzung der mechanischen Eigenschaften der Carbonelemente der Erfahrung des Orthopädietechnikers bzw. der Orthopädietechnikerin überlassen bleibt.
Vorteile des „Mowa“-Systems gegenüber herkömmlichen Orthesenversorgungen
In mehrerlei Hinsicht bietet das „Mowa“-System Vorteile gegenüber herkömmlichen Versorgungen, auf die im Folgenden genauer eingegangen wird.
Schnelle Anpassung bei Veränderungen
Eine Orthese muss so ausgelegt werden, dass nicht nur die mechanischen Anforderungen über ihre Lebensdauer hinweg erfüllt, sondern auch die Komfortanforderungen der Patienten (insbesondere bezüglich Wandstärke und Gewicht) berücksichtigt werden. Dank der modularen Bauweise der „Mowa“-Orthese handelt es sich um ein aktiv mitwachsendes System: Bei Veränderungen können Bestandteile einfach ausgetauscht werden (es ist also keine komplette Fertigung einer neuen Orthese notwendig), was einerseits dem Patienten lange Wartezeiten erspart und andererseits Ressourcen des Versorgers schont.
Die Auslegung des Carbonstegs (der Feder) der Orthese basiert auf den am Patienten erhobenen Daten. Das bedeutet, dass je nach notwendiger Unterstützung eine andere Konfiguration aus Steg und Sohle inklusive verschiedener Absatzhöhen durch die Simulations-App ausgewählt werden kann. Bei allen Teilen stehen sowohl Kinder- als auch Erwachsenenausführungen zur Verfügung. Die Carbonstege werden in vier Unterstützungsklassen eingeteilt („low“, „soft“, „flex“, „hard“). Die Sohlen gibt es in drei Härtestufen und drei Absatzhöhen, die zwischen Kindern und Erwachsenen variieren.
Erhöhung der Lebensdauer
Während bei Orthesen nach dem üblichen „Trial-and-Error-Prinzip“ häufig schon frühzeitig Schädigungen in Form von Delaminierungen und Brüchen der Carbonelemente auftreten (z. B. aufgrund der unzureichenden Berücksichtigung dauerhaft wirkender Kräfte bei den einzelnen Patienten), ist die neuartige modulare Orthese für eine Einsatzdauer von mindestens zwei Jahren ausgelegt.
Intelligente Orthesenauswahl
Um Patientinnen und Patienten mit minimaler Lagerhaltung und möglichst geringem Zeitaufwand bei der Anprobe versorgen zu können, soll ein mehrmaliges Anprobieren und Testen verschiedener Orthesenbauteile vermieden werden. Entsprechend werden schon vor der Produktion einer „Mowa“-Orthese die passenden Dimensionen der Orthese und die geeignete Anlageform mit der „Mowa“-App automatisiert ermittelt. Das Ergebnis zeichnet sich dadurch aus, dass der Funktionsausgleich für die beeinträchtigte Muskulatur weder über- noch unterdimensioniert ist. Ziel ist die Wiederherstellung einer maximalen symmetrischen und physiologischen Geh- und Stehfähigkeit unter Berücksichtigung der ermittelten Stand- und Schwungphasenprobleme. Dadurch kann eine hohe Patientencompliance erreicht werden 11.
Der Techniker hat im Gesamtprozess die Möglichkeit, jederzeit über einen sogenannten Expertenmodus die vorgeschlagenen Ergebnisse zu verifizieren oder gegebenenfalls anzupassen.
Fallbeispiel
Ein 13-jähriger Junge (GMFCS 1) mit unilateraler spastischer Zerebralparese (Hemiparese) rechts (Gewicht: 42 kg, Größe: 151 cm, Beinlängendifferenz rechts: 1 cm) wurde von den Autoren mit einer „Mowa“-Orthese versorgt (Abb. 5). Ohne Orthesenversorgung kam es bei diesem Patienten zu regelmäßigen Stürzen mit intermittierenden Fußschmerzen. Der Patient war zuvor mit einer dynamischen vorgefertigten Carbonorthese mit vorderer Anlage versorgt.
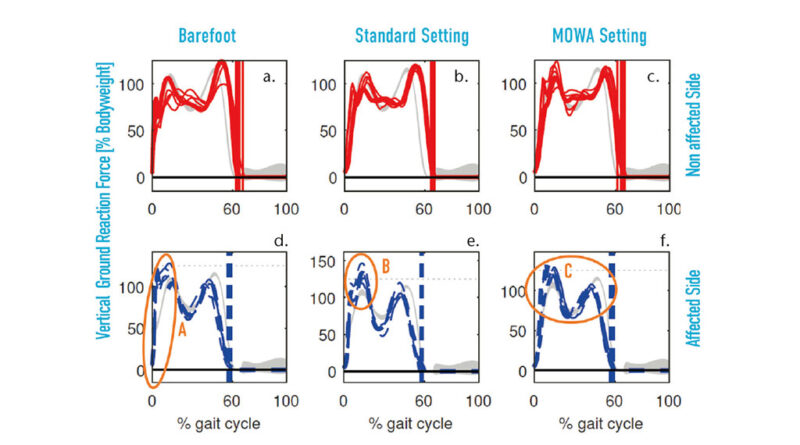
Bei der 3D-Ganganalyse ergab sich folgendes Gangbild: Beim Barfußgehen war der Kraftanstieg nach dem Bodenkontakt für beide Füße sehr groß (Abb. 6a u. d). Dies kann zu höheren Belastungsspitzen des Bewegungsapparates führen. Bei der Versorgung mit der vorgefertigten Orthese sank der Kraftanstieg auf beiden Seiten (Abb. 6b, c, e, f). Dies könnte einerseits durch die Dämpfung der Schuhe begründet sein, andererseits durch die Unterstützung der Orthese bei der Gehbewegung. Des Weiteren zeigte sich eine Seitenasymmetrie in der Größe der ersten Kraftspitze bei der Standardversorgung (Abb. 6b u. e) im Vergleich zum Barfußgehen (Abb. 6a u. d) und zur „Mowa“-Versorgung (Abb. 6c u. f). Dieser Unterschied könnte auf ein asymmetrisches Gangbild hinweisen, das Patienten oftmals als störend empfinden und das zu zusätzlichen Belastungen im Bewegungsapparat führen könnte. Hingegen zeigte sich bei der „Mowa“-Orthesenversorgung, dass die erste Kraftspitze für beide Seiten eine ähnliche Anstiegsform und einen ähnlichen maximalen Wert (Abb. 6c u. f) aufwies. Zudem näherte sich der Verlauf der Bodenreaktion bei der „Mowa“-Versorgung eher dem Kraftverlauf von Normalprobanden an als bei der Standardversorgung.
Auch auf der nicht betroffenen Seite war erkennbar, dass der Unterschied zwischen den beiden Kraftspitzen während der Standphase beim Barfußgehen (Abb. 6a) und mit der Standardversorgung (Abb. 6b) größer war als bei der „Mowa“-Orthesenversorgung (Abb. 6c). Daraus kann geschlossen werden, dass der Patient mit der „Mowa“-Versorgung weniger Kraft aufwenden muss, um sich abzustoßen. Das deutet zudem auf einen etwas geringeren Energieaufwand beim Gehen hin und könnte sich positiv auf den Gangkomfort auswirken.
Fazit und Ausblick
Dank der Modularität der „Mowa“-Orthese und angesichts der ersten Erkenntnisse aus den bereits durchgeführten Patientenversorgungen sind die Autoren der Ansicht, dass mit diesem System die Bedürfnisse der Patienten besser berücksichtigt werden können, insbesondere weil eine bessere Annäherung an ein natürliches und symmetrisches Gangbild möglich ist. Dies ist für die Patienten neben der Mobilität im Alltag oftmals ein persönliches Bedürfnis. „Mowa“ ist jederzeit an sich verändernde körperliche Situationen anpassbar – was vor allem bei Kindern mit neurogener Gangstörung wichtig ist. Ziel ist es, das „Mowa“-Versorgungskonzept durch partnerschaftliche Kooperationen und den Einsatz von Technologien wie Machine Learning und Clustering so weiterzuentwickeln, dass keine nachträglichen Modellanpassungen mehr notwendig werden.
Geplant ist, die „Mowa“-Orthese in naher Zukunft mit einem sogenannten Smart-Sensor auszurüsten, um beispielweise ein ärztlich verordnetes Therapieprogramm zu begleiten oder den täglichen Bewegungsradius des Patienten zu messen und ihn bei Bedarf zu mehr Bewegung zu motivieren.
Danksagungen
Die Autoren danken der Innosuisse, Schweizer Agentur für Innovationsförderung, Bern, der Be-Advanced AG, Bern, der STI-Stiftung für technologische Innovation, Biel, dem Switzerland Innovation Park in Biel, der BFH in Bern, dem Ganglabor des Universitäts-Kinderspitals beider Basel (UKBB) und dem IWK-Institut für Werkstofftechnik und Kunststoffverarbeitung der Ostschweizer Fachhochschule in Rapperswil.
„Mowa“ war Teil von Horizont 2020, dem EU-Forschungs- und Innovationsförderprogramm, für den Zeitraum von 2014 bis 2020.
Erich Rutz hat Unterstützung durch das Bob Dickens Fellowship in Kinderorthopädie der Universität Melbourne, Australien, erhalten. Außerdem bedankt sich Erich Rutz bei den Orthopädietechnikern des Royal Children’s Hospital, Melbourne, Australien, für die gute klinische Zusammenarbeit und den wertvollen Austausch.
Interessenkonflikt
Der Hauptautor ist Mitarbeiter der Orthopunkt AG sowie Gründer und CEO der Mowa Healthcare AG.
Für die Autoren:
Jan-Hagen Schröder
Gründer und CEO
Mowa Healthcare AG
Schöngrünstrasse 35
CH-4500 Solothurn
Schweiz
jan-hagen.schroeder@mowa.com
Begutachteter Beitrag/reviewed paper
Schröder J‑H, Barandun GA, Leimer P, Morand R, Göpfert B, Rutz E. Neuartige modulare Gehorthese zur leistungsfähigen Korrektur von Gangabweichungen bei neurologisch bedingten Gehstörungen. Orthopädie Technik, 2022; 73 (4): 62–67
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Perry J, Oster W, Wiedenhöfer B, Berweck S (Hrsg.). Ganganalyse. Norm und Pathologie des Gehens. München: Urban & Fischer, 2003
- Pirker W, Katzenschlager R. Gait disorders in adults and the elderly: A clinical guide. Wien Klin Wochenschr, 2017; 129 (3–4): 81–95. doi: 10.1007/s00508-016‑1096‑4
- Muro-de-la-Herran A, Garcia-Zapirain B, Mendez-Zorrilla A. Gait analysis methods: an overview of wearable and non-wearable systems, highlighting clinical applications. Sensors (Basel), 2014; 14 (2): 3362–3394. doi:10.3390/s140203362
- Sabbagh D, Fior J, Gentz R. Klassifizierung von Gangtypen bei Schlaganfall zur Standardisierung der orthetischen Versorgung. Orthopädie Technik, 2015; 66 (3): 52–57
- Krieger A, Matyssek S, Capanni F. Systematische Übersichtsarbeit zur Erstellung einer indikationsgerechten Auswahlguideline für die orthopädietechnische Versorgung mit Unterschenkelorthesen. Orthopädie Technik, 2021; 72 (11): 32–45
- Kluess D, Hurschler C, Voigt C, Hölzer A, Stoffel M. Einsatzgebiete der Numerischen Simulation in der muskuloskelettalen Forschung und ihre Bedeutung für die Orthopädische Chirurgie. Orthopäde, 2013; 42 (4): 220–231
- Bohannon R, Smith M. Interrater reliability of a modified Asworth scale of muscle spasticity. Phys Ther, 1987; 67 (2): 206–207
- Smolenski U‑C, Buchmann J, Beyer L, Harke G. Janda Manuelle Muskelfunktionsdiagnostik – Theorie und Praxis. Müchnen/Jena: Urban & Fischer/Elsevier, 2020
- Grund S. Geh-Orthesen bei Kindern mit Cerebralparese. Paediatrica, 2007; 18: 30–34
- Russell DJ, Rosenbaum PL, Avery LM, Lane M, Heinen F. GMFM und GMFCS – Messung und Klassifikation motorischer Funktionen. Bern: Hans Huber, 2006
- Bernhardt KA, Kaufmann KR. Loads on the uprights of a knee-ankle-foot orthosis. Prosthet Orthot Int, 2011; 35: 106–112