Einleitung
Die Geburt eines gehandicapten Kindes schockiert die meisten Eltern und wirft viele Fragen und Probleme auf, u. a. in Bezug auf die Versorgung und die Integration der Kinder in die Gesellschaft. Das Kind selbst wird sich dagegen im Säuglingsalter kaum eingeschränkt fühlen. Ab dem Kleinkindalter jedoch wird ihm allmählich – je nach Schwere der Fehlbildung – klar werden, dass es nur eingeschränkt in der Lage sein wird, seine Neigungen und Begabungen zu realisieren. Die Behinderung kann zudem eine psychische Belastung darstellen. Bewältigungsstrategien sind die Tarnung sowie das Vortäuschen des „Normalen“. In diesem Zusammenhang sind orthopädische Hilfsmittel von großer Bedeutung. Allerdings gibt es kaum ein Gebiet in der Medizin, in dem die Erwartungen und Ansprüche des Patienten, seiner Angehörigen und auch der Ärzte an die Technik von der Realität so weit abweichen wie bei Hand- und Armprothesen: Trotz modernster Technik vermag keine Prothese die vielfältigen exakt aufeinander abgestimmten Bewegungen der Hand zu imitieren, ebenso wenig die Sensibilität der Haut 1.
Statistiken zeigen, dass besonders bei angeborenen Fehlbildungen viele Patienten mit einer einfachen Versorgung oder ganz ohne Prothese gut zurechtkommen 2 3. Gerade in diesem Fall muss den Eltern klar sein, dass eine Prothese für das Kind nur ein Angebot ist. Das Kind ist primär funktionell eingestellt und wird auf lange Sicht eine Prothese nur dann akzeptieren, wenn es einen nachhaltigen Nutzen davon hat 4. Somit sollen folgende Fragen im Rahmen dieser Arbeit beantwortet werden:
- Welche Kriterien sind für eine erfolgreiche armprothetische Versorgung im Kindes- und Jugendalter zu berücksichtigen?
- Wovon hängen Akzeptanz und Compliance prothetischer Hilfsmittel bei Kindern und Jugendlichen ab?
- Welche Rolle haben hierbei Familie und Umwelt?
- Werden Prothesen von Kindern überhaupt benötigt?
Material und Methoden
Im Rahmen dieser Arbeit wurden 51 armprothetisch versorgte Patienten (21 Mädchen, 30 Jungen), die bei der Erstvorstellung zwischen 0 und 16 Jahre alt waren, mittels einer retrospektiven Aktenanalyse und eines eigens konzipierten Kinder- sowie Elternfragebogens nachuntersucht. Die im Rahmen der Befragung erfassten Kriterien werden in Tabelle 1 aufgeführt.
Die Versorgung erfolgt bei entsprechendem Wunsch und bei bestehender technischer Möglichkeit nach dem Hessing-Prinzip im Rahmen einer klinikgebundenen orthopädischen Behandlung und Schulung mit den Hilfsmitteln 5. Im Wesentlichen wird sich nach den Empfehlungen und Forderungen von Trebes et al. sowie – insbesondere bei Dysmelien – nach denen von Marquardt und Neff 6] gerichtet 7.
Das Prothesentrageverhalten soll eine Aussage über die Erfolgsquote der Prothesenversorgung erlauben; diese Frage konnte nur mit Ja oder Nein beantwortet werden. Diejenigen Patienten mit erfolgreicher Versorgung sollten angeben, wie viele Stunden am Tag die Prothese getragen wird. Zusätzlich konnten sie in einer freien Antwort angeben, bei welchen Gelegenheiten die Prothese am ehesten getragen wird und was als entscheidender Vorteil der Prothesenversorgung angesehen wird.
Die Ablehnungsgründe wurden wie auch in anderen Arbeiten 8 9 in drei Gruppen unterteilt: Ursachen von Seiten des Stumpfes, von Seiten der Prothese und von Seiten des Patienten. Die Kinder und ihre Eltern sollten auf einer Skala von 1 (gar nicht) bis 10 (sehr stark) angeben, wie sehr sie sich von der Behinderung ihres Kindes stigmatisiert fühlen.
Beim Kriterium „Gruppenverhalten gegenüber den Kindern“ konnten die Patienten mit Ja oder Nein die Frage beantworten, ob sie im Kindergarten oder in der Schule schon einmal wegen der Prothese oder der Behinderung diskriminiert wurden.
Ergebnisse
Geschlecht
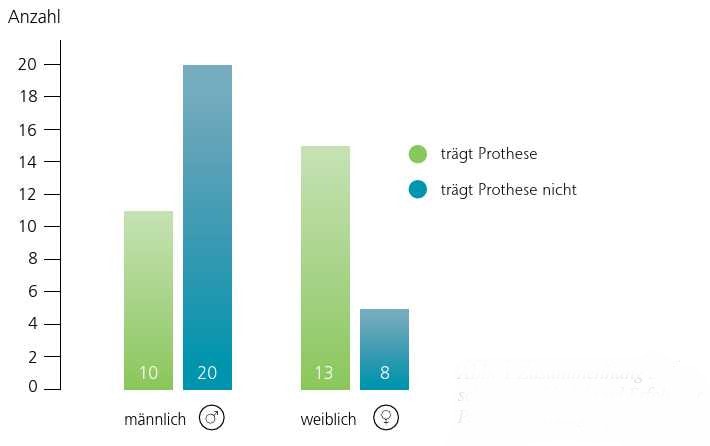
Das Geschlecht der Patienten hat Einfluss auf die Prothesenakzeptanz: 62 % der weiblichen Patienten tragen ihre Prothese, aber nur 33 % der männlichen Patienten (Abb. 1).
Amputationsursache
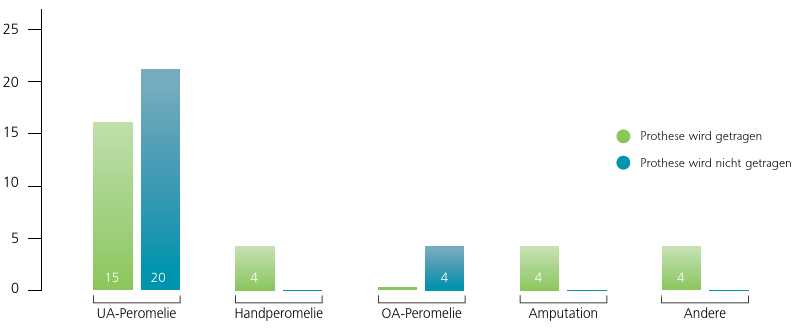
Die Mehrzahl der zugrunde liegenden Ursachen der Prothesenversorgung waren angeborene Fehlbildungen (88,24 %) (Abb. 2). Alle amputierten Patienten tragen die Prothese, ebenso die Patienten mit einem metakarpalen oder karpalen endständigen transversalen Defekt.
Alter bei Erstversorgung
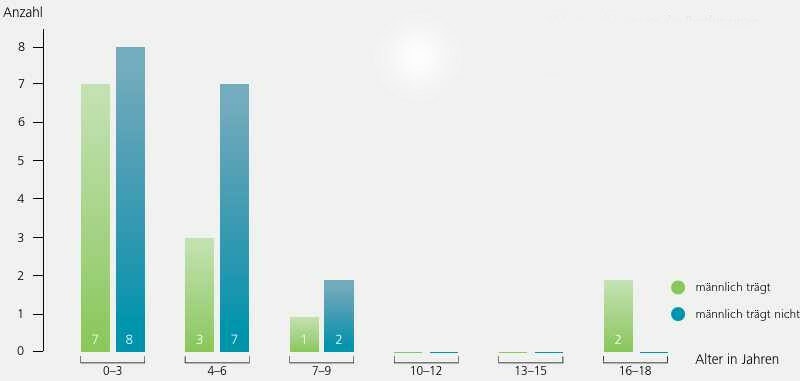
Das durchschnittliche Alter bei Erstversorgung beträgt 4,6 Jahre. Die Erfolgsquote sinkt vor allem bei den männlichen Patienten mit steigendem Alter bei der Erstversorgung (Abb. 3).
Art der Versorgung
Von den 51 Kindern hatten 50 eine prothetische Versorgung (Tab. 2). Die Art der Versorgung hat latenten Einfluss auf die Compliance: Die Hälfte der Kinder trägt die verordnete Prothese nicht. Die Versorgung mit einer Schmuckprothese war lediglich zu 30 % erfolgreich. Einfache Hilfsmittel wie Patschhände, Esshilfen oder Fahrradlenkhilfen werden dagegen mit 70 % sehr gut angenommen. Auch die Patienten, die eine passive und eine myoelektrische Versorgung haben, zeigen eine hohe Erfolgsquote von 75 %
Ablehnungsgründe
Am häufigsten (54 %) wurden technische Probleme oder funktionelle Behinderungen durch die Prothese angegeben. Nur wenige Patienten äußerten Schwierigkeiten mit dem Stumpf. 41 % der Ablehnungsgründe betrafen den Patienten bzw. seine Umgebung. Der überwiegende Teil gab an, dass die Prothese nicht getragen werde, weil das Kind ohne Prothese besser zurechtkomme und kein Bedürfnis nach einer Prothese (mehr) habe. Eine Ablehnung aufgrund negativer Reaktionen aus der Umwelt wurde nicht angegeben.
Stigmatisierung der Eltern
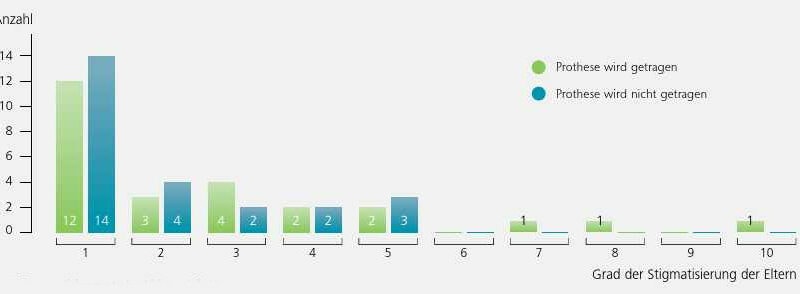
Von den 51 befragten Eltern gaben knapp 50 % an, sich durch die Behinderung ihres Kindes in keiner Weise stigmatisiert zu fühlen, 45 % bewegen sich auf der Skala zwischen Grad 2 und 5. Der Grad der Stigmatisierung der Eltern nimmt mit zunehmendem Alter des Kindes ab.
Abbildung 4 ist zu entnehmen, dass der Erfolg der Versorgung bzw. die Akzeptanz des Hilfsmittels nur latent von der Stigmatisierung der Eltern abzuhängen scheint.
Bei einem geringen Grad der Stigmatisierung der Eltern wird die Prothese fast zu gleichen Teilen getragen oder abgelehnt. Bei einem sehr hohen Grad der Stigmatisierung wird die Prothese eher getragen. Es ist jedoch darauf hinzuweisen, dass die Fallzahlen relativ gering sind und somit eventuell eine zufällige Konstellation darstellen könnten.
Stigmatisierung der Kinder
Von 22 Kindern, die sich nur sehr wenig durch ihre Behinderung stigmatisiert fühlen, tragen nur 7 ihre Prothese. Die Ablehnung der Prothese sinkt mit steigendem Stigmatisierungsgrad.
Gruppenverhalten gegenüber den Kindern
Von den Kindern, die von Mitschülern diskriminiert werden, tragen 18 ihre Prothese. Von den Kindern, die nicht gehänselt werden, lehnen mehr ihre Prothese ab, als dass sie sie tragen.
Diskussion
Die Möglichkeit, eine Vorhersage über die Compliance von Kindern bezüglich ihres Prothesentrageverhaltens zu treffen, ist in Anbetracht der Kostendämpfung im Gesundheitssystem von großer Bedeutung. Verordnungen ggf. teurer Prothesen, die nicht getragen werden, sind schwer zu rechtfertigen. Das Tragen einer Prothese soll eine positive Auswirkung auf die Entwicklung des körperlichen Gleichgewichtes haben. Eine natürlich aussehende Prothese soll die Entwicklung eines gesunden Körpergefühls und Selbstbewusstseins fördern 10.
Geschlecht
In vorangegangenen Studien zeigten sich geringfüge Unterschiede im Erfolg der Prothesenversorgung für Amputierte und Dysmele bei männlichen und weiblichen Patienten 11 12. Eine Abhängigkeit des Rehabilitationserfolges vom Geschlecht wurde von mehreren Autoren verneint 13 14 15 16. Heintel 17 hingegen schreibt die höhere Ablehnungsrate unter den männlichen Patienten hauptsächlich dem Patientenkollektiv zu, das zu hohen Anteilen aus Kriegsveteranen besteht. Bei der vorliegenden Patientengruppe trugen 75 % der weiblichen Patienten ihre Prothese gegenüber 33 % der männlichen Patienten. Insofern kann eine Abhängigkeit vom Geschlecht nicht ausgeschlossen werden.
Diagnose
Die meisten Patienten (37) hatten eine unilaterale Fehlbildung. Hier ist die Akzeptanz einer künstlichen Extremität fraglich, da der Patient sie systematisch mit seiner anderen, funktionstüchtigen Extremität vergleicht 18. Kinder mit einem endständigen transversalen Defekt auf Höhe des Oberarmes sind im Vergleich zu Kindern mit endständigen transversalen Defekten auf Höhe des Unterarmes deutlich mehr behindert. Die funktionelle Einsatzmöglichkeit des Stumpfes ist wesentlich geringer, und auch die Prothese kann die fehlende Funktion weniger gut kompensieren. Insofern ist die Prothesenakzeptanz bei transversalen Oberarmdefekten geringer als bei solchen am Unterarm (Abb. 2). Von den vier Amputierten tragen alle Patienten ihre Prothese, was dadurch zu erklären ist, dass die fehlende Gliedmaße für die Patienten durch die Prothese wiederhergestellt werden soll.
Verordnung
Insgesamt ist die Akzeptanz der Prothesen bei den untersuchten Patienten unabhängig vom jeweiligen Typ der Versorgung mit 52 % relativ gering. Ähnliche Ergebnisse haben auch Berner und Heintel in der Altersgruppe 0–20 Jahre erzielt 19 20. Eine reine Schmuckprothesenversorgung wurde lediglich zu 30 % angenommen, was daran liegen könnte, dass gerade für Kleinkinder der funktionelle Nutzen einer Prothese im Vordergrund steht (s. dazu auch Berner et al. 21). Tendenziell liegen die Ablehnungsraten bezüglich der myoelektrischen Prothese der Kinder unter denen der Erwachsenen, was für eine frühe Versorgung spricht 22.
Bei den untersuchten Patienten war die Versorgung mit einer myoelektrischen Prothese als einzige zu 50 % erfolgreich. Bei den Patienten, die vor der myoelektrischen Versorgung eine passive Prothese oder eine Patschhand hatten, ist die Versorgung bei 6 von 8 Patienten gelungen. Diese Zahlen bestätigen Vermutungen aus der Literatur, wonach eine vorherige Versorgung mit einer anderen Prothese förderlich für die Akzeptanz einer myoelektrischen Prothese sein könnte 23.
Alter bei Erstversorgung
In der Literatur wird für das Gelingen einer Prothesenversorgung immer wieder die Früh- oder Sofortversorgung gefordert 24 25 26. Wenn Kinder schon im ersten oder zweiten Lebensjahr eine Patschhandprothese bekommen, gewöhnen sie sich leicht an den „Fremdkörper“ und können ihn in ihr Körperschema integrieren. Auch in einer niederländischen Studie wird eine Tendenz zum Misserfolg beschrieben, wenn die Versorgung erst nach dem 2. Lebensjahr stattfindet, wenn der funktionelle Gewinn gering ist und wenn das Prothesengewicht zu hoch ist 27. Auch Marquardt 28] empfiehlt bei Dysmelie-Patienten eine entwicklungskonforme Prothesenversorgung mit frühestmöglichem Beginn.
Beim vorliegenden Patientenkollektiv erfolgte die Erstversorgung in einem durchschnittlichen Alter von 4,6 Jahren. Insgesamt zeigt sich bei den 0- bis 3‑Jährigen eine höhere Akzeptanz als bei den 4- bis 6‑Jährigen, was die Forderung nach einem frühen Versorgungsbeginn unterstützt. Aber auch bei den 16- bis 18-jährigen Patienten ist eine gute Akzeptanz zu erkennen: Sie zeigten bei der Wahl der Prothese und des Behandlungsverlaufes größere Eigeninitiative und mehr Selbstbestimmung. Nach Heintels 29 und Berners 30 Erkenntnissen besteht kein Zusammenhang des Versorgungserfolges mit einer möglichst schnellen Versorgung. Vielmehr erhöhen sich die Möglichkeiten einer guten Akzeptanz, wenn der Patient auf eigenen Wunsch eine Versorgung erhält und bei jeder Entscheidung, die sie betrifft, miteinbezogen wird. Bei Kindern mit kongenitalen Fehlbildungen steht jedoch die Gewöhnung an eine prothetische Versorgung nach klassischen Richtlinien in frühem Alter im Vordergrund, um ein körperliches Gleichgewicht herzustellen, Fehlhaltungen vorzubeugen und die Aussichten auf eine Akzeptanz späterer Hilfsmittel zu erhöhen. Indem man ihnen alle Möglichkeiten der Versorgung frühzeitig darlegt, gibt man den Kindern die Möglichkeit, später selber Entscheidungen über eine Versorgung zu treffen.
Stigmatisierung der Eltern
Wie schon Baumgartner feststellte, stehen die Orthopäden vor einer zweifachen Aufgabe, wenn die Eltern ihr amputiertes Kind in der Sprechstunde vorstellen. Die erste betrifft den Umgang mit den Eltern, die sich in jedem Fall auf gewisse Weise für die Invalidität ihres Kindes verantwortlich oder schuldig fühlen, sei sie angeboren oder erworben.
Die Probleme des Kindes stehen – zumindest am Anfang – erst an zweiter Stelle. Die Einstellung der Eltern zu der Behinderung und der eventuellen prothetischen Versorgung hat einen nicht unerheblichen Einfluss auf die Entwicklung der Kinder, wie Setoguchi 31, Pruitt et al. 32 und Marquardt 33] feststellten. Im Kollektiv der Autoren sinkt der Stigmatisierungsgrad der Eltern mit zunehmendem Kindesalter. Dies lässt die Schlussfolgerung zu, dass mit zunehmendem Alter der Kinder das Gefühl der Stigmatisierung der Eltern relativiert wird. Auch Baumgartner 34 vertritt die Meinung, dass die Eltern schon von Anfang an darauf aufmerksam gemacht werden sollten, dass ein amputiertes Kind sich im Grunde genommen nicht von seinen gesunden Altersgenossen unterscheidet und daher in der Erziehung keine besondere Rücksicht auf die Behinderung zu nehmen ist.
Ein geringer Stigmatisierungsgrad der Eltern ist kein entscheidender Einflussfaktor für den Erfolg der Prothesenversorgung. In der Literatur wird viel über den Einfluss der Eltern auf das Prothesentrageverhalten der Kinder diskutiert. Giesbertz merkt in einer Studie über myoelektrische Versorgung im Kindesalter an, dass „die harmonische Aufzucht des Kindes wichtiger ist als das Tragen der Prothese“35.
Stigmatisierung der Kinder und Gruppenverhalten gegenüber den Kindern
In einer Studie von Varni et al. 36 wurde festgestellt, dass das Verhältnis zu Gleichaltrigen einen großen Einfluss auf Kinder mit Gliedmaßenfehlbildungen hat und dass ein gestörtes soziales Umfeld ein Risikofaktor für ein geringes Selbstbewusstsein, für eine depressive Symptomatik und für soziale Anpassungsschwierigkeiten darstellt. Die Behinderung wird als möglicherweise chronischer Stressfaktor und somit als Dauerbelastung für die psychische Entwicklung des Kindes angesehen. Ein positiv unterstützend wirkendes soziales Umfeld kann ein Kind mit Behinderung vor psychischer Belastung schützen und sein Selbstbewusstsein aufbauen. So wird immer wieder festgestellt, dass beim Kind viel häufiger als beim Erwachsenen die Amputation oder die Fehlbildung erst durch das Verhalten der Umwelt zur wirklich schweren Behinderung wird 37.
Die vorliegende Untersuchung hat gezeigt, dass Kinder, die sich wenig durch ihre Behinderung stigmatisiert fühlen, eher die Tendenz dazu haben, ihre Prothese nicht zu tragen, bzw. kein Problem damit haben, offen mit der fehlenden Gliedmaße umzugehen. Je höher der Grad der Stigmatisierung ist, desto geringer ist die Ablehnungsrate der Prothese. Das könnte dafür sprechen, dass die Kinder dann eher dazu neigen, ihre Behinderung zu tarnen. Ebenfalls der Literatur zu entnehmen ist, dass die Ablehnung oder die Akzeptanz in einer Gruppe oft wesentlicher für die weitere Lebensgestaltung – insbesondere auch für die psychische Gesamtsituation – ist als die Behinderung selbst 38.
Bei den im Rahmen dieser Arbeit untersuchten Patienten ergab sich, dass von den Kindern, die von Mitschülern diskriminiert wurden, 18 ihre Prothese trugen, wohingegen 11 sie nicht trugen. Von den Kindern, die nicht gehänselt wurden, lehnten mehr ihre Prothese ab, als dass sie sie trugen. Dieses Ergebnis bestätigt die Annahme, dass gehänselte Kinder einen größeren Drang dazu haben, ihr Stigma zu verbergen, und dass diejenigen Kinder, die sich in der Gruppe aufgenommen fühlen, besser mit der sichtbaren Behinderung umgehen können.
Schlussfolgerung
In welchem Alter und ob überhaupt eine prothetische Versorgung stattfinden kann bzw. sollte, müssen zum einen die Orthopäden, zum anderen aber auch die Eltern und vor allem die Kinder entscheiden. Diese Untersuchung hat gezeigt, dass es nach wie vor schwierig ist, objektivierbare Kriterien zu ermitteln, die eine Akzeptanz begünstigen. Es hängt sehr viel vom individuellen Umfeld des Kindes und von seiner Erziehung ab. Man kann insofern nicht verallgemeinern, dass ein Kind eine Prothese unbedingt benötigt. Es sollte aber die Chance haben, sich selbst dafür oder dagegen zu entscheiden.
In der Literatur werden vornehmlich die Vorzüge einer Prothesenversorgung in Bezug auf die physische und psychische Entwicklung des Kindes hervorgehoben. In der Praxis sieht die Umsetzung jedoch häufig anders aus: Für Eltern und Patienten erschließt sich der Nutzen der Prothese nicht ausreichend; die Hälfte der Kinder trägt die verordnete Prothese nicht. Auch die in Studien vorgestellten Tests, die eine Einstufung der Fähigkeiten der Kinder vornehmen, sind letztlich nicht dazu geeignet, einem Kind die Verordnung einer Prothese zu verweigern.
Für die Autoren:
Dr. med. Melanie Horter
Klinik für Allgemeine Orthopädie und Tumororthopädie
Albert-Schweitzer-Campus 1
48149 Münster
horter@gmx.de
Begutachteter Beitrag/reviewed paper
| Im Rahmen der Befragung erfasste Kriterien |
|---|
| Geschlecht |
| Diagnose (transversale endständige Defekte auf Höhe Unterarm, Hand oder Oberarm sowie andere Amputationsursachen) |
| Art der Verordnung (passive Prothesen/Hilfsmittel, Eigenkraftprothesen und/oder myoelektrische Prothesen) |
| Alter bei Erstvorstellung und Erstversorgung |
| (selektives) Prothesentrageverhalten (ja/nein, ggf. Tragedauer in Stunden) |
| Ablehnungsgründe |
| Stigmatisierung der Eltern sowie der Kinder (1 – gar nicht bis 10 – sehr stark) |
| Gruppenverhalten gegenüber den Kindern |
| Verbesserungsvorschläge |
| Anzahl der Kinder | Versorgung |
|---|---|
| 20 | nur passive Prothese (Schmuckarm) |
| 15 | zusätzlich Lenk- oder Esshilfe |
| 7 | nur Hilfsmittel (z. B. Lenkhilfe, Esshilfe, Greifplatte) |
| 3 | aktive Prothese |
| 4 | myoelektrische Prothese |
| 6 | passive und aktive Prothese |
| 2 | aktive und myoelektrische Prothese |
| 8 | passive und myoelektrische Prothese |
| 1 | passive, aktive und myoelektrische Prothese |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Baumgartner R. Amputation und Prothesenversorgung beim Kind. Stuttgart: EnkeVerlag, 1977
- Schmidli M. Werden Armprothesen überhaupt getragen? Dissertation, Medizinische Fakultät der Universität Zürich, 1982
- Stinus H, Baumgartner R, Schüling S. Über die Akzeptanz von Armprothesen. Med Orth Tech, 1992; 112: 7–12
- Giesbertz D. Myoelektrische Armversorgung bei Kindern. Orthopädie Technik, 2000; 51 (11): 960–964
- Wetz HH. Körperfremde Hilfsmittel in Körpereigenheit umwandeln. Orthopäde, 2001; 30: 133–134
- Marquardt E, Trauth J. Kriterien für die Versorgung von Kindern mit Handund Armprothesen. Orthopädie Technik, 1985; 36: 524–529
- Fichtner HJ. Orthopädische Aspekte bei Maßnahmen der Rehabilitationsvorbereitung für Kinder und Jugendliche. ASP, 1976; 9: 240–242
- Schmidli M. Werden Armprothesen überhaupt getragen? Dissertation, Medizinische Fakultät der Universität Zürich, 1982
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Wright FV, Hubbard S, Naumann S, Jutai J. Evaluation of the Validity of the Prosthetic Upper Extremity Functional Index for Children. Arch Phys Med Rehabil, 2003; 84 (4): 518–527
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Watermann H. Armprothesenversorgung bei Kindern mit angeborenen Fehlbildungen. Orthopädie Technik, 1991; 42: 548–553
- Stinus H, Baumgartner R, Schüling S. Über die Akzeptanz von Armprothesen. Med Orth Tech, 1992; 112: 7–12
- Pezzin LE, Dillingham TR, MacKenzie EJ, Ephraim P, Rossbach P. Use and satisfaction with prosthetic limb devices and related services. Arch Phys Med Rehabil, 2004; 85 (5): 723–729
- Pruitt SD, Varni JW. Prosthesis satisfaction outcome measurement in pediatric limb deficiency. Arch Phys Med Rehabil, 1997; 78 (7): 750–754
- Varni JW, Setogouchi Y. Correlates of perceived physical appearance in children with congenital/acquired limb deficiencies. J Dev Behav Pediatr, 1991; 12 (3): 171–176
- Heintel WD. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 2006
- Cavrini R. Myoelektrische Prothesen und spezielle Schaftkonstruktionen für Kinder. Orthopädie Technik, 1992; 43: 740–745
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Heintel WD. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 2006
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Egermann M, Thomsen M. Myoelektrische Prothesen bei Kindern im Kindergartenalter. Orthopäde, 2003; 32 (2): 164–169
- Egermann M, Thomsen M. Myoelektrische Prothesen bei Kindern im Kindergartenalter. Orthopäde, 2003; 32 (2): 164–169
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Pezzin LE, Dillingham TR, MacKenzie EJ, Ephraim P, Rossbach P. Use and satisfaction with prosthetic limb devices and related services. Arch Phys Med Rehabil, 2004; 85 (5): 723–729
- Baumgartner R, Botta P. Amputation und Prothesenversorgung der oberen Extremität. Stuttgart: Enke Verlag, 1997
- Postema K, van der Donk V, van Limbeek J, Rijken RA, Poelma MJ. Prosthesis rejection in children with a unilateral arm defect. Clin Rehabil, 1999; 13 (3): 243–249
- Marquardt E, Trauth J. Kriterien für die Versorgung von Kindern mit Handund Armprothesen. Orthopädie Technik, 1985; 36: 524–529
- Heintel WD. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 2006
- Berner M. Akzeptanz von Armprothesen. Dissertation, Medizinische Fakultät der Westfälischen Wilhelms-Universität Münster, 1991
- Setoguchi Y. The management of the limb deficient child and its familiy. Prosthet and Orthot Int, 1999; 15 (2): 78–81
- Pruitt SD, Varni JW. Prosthesis satisfaction outcome measurement in pediatric limb deficiency. Arch Phys Med Rehabil, 1997; 78 (7): 750–754
- Marquardt E, Trauth J. Kriterien für die Versorgung von Kindern mit Handund Armprothesen. Orthopädie Technik, 1985; 36: 524–529
- Baumgartner R. Amputation und Prothesenversorgung beim Kind. Stuttgart: EnkeVerlag, 1977
- Giesbertz D. Myoelektrische Armversorgung bei Kindern. Orthopädie Technik, 2000; 51 (11): 960–964
- Varni JW, Setogouchi Y. Correlates of perceived physical appearance in children with congenital/acquired limb deficiencies. J Dev Behav Pediatr, 1991; 12 (3): 171–176
- Baumgartner R. Amputation und Prothesenversorgung beim Kind. Stuttgart: EnkeVerlag, 1977
- Möllhoff G. Psychologische und psychiatrische Aspekte bei der Behandlung dysmeler Kinder und Jugendlicher. Orthopädie Technik, 1985; 36: 13–17