Einleitung
Osteoporose wird als systemische Skeletterkrankung mit verminderter Knochenmasse, veränderter Mikroarchitektur des Knochens und resultierendem Stabilitätsverlust mit erhöhter Frakturneigung definiert 1 2 3 4. Die kontinuierlich steigende Zahl osteoporotischer Wirbelkörperfrakturen stellt medizinisch eine der größten sozioökonomischen Herausforderungen unserer Zeit dar; alleine in Deutschland sind ca. 3 Mio. Menschen von osteoporosebedingten Frakturen der Wirbelsäule betroffen 5 6. Daneben begünstigt die Osteoporose Extremitäten- und Beckenfrakturen (vor allem Steißbeinfrakturen) des alten Menschen im Rahmen von Niedrigenergie-Traumata, z. B. im Rahmen von Stürzen auf der Ebene, die ansonsten nicht mit einer Fraktur einhergehen würden.
Die operative Versorgung osteoporotischer Frakturen sowohl am Stammskelett als auch der Extremitäten erfordert häufig weiterführende Operationstechniken (z. B. Zementaugmentation der Pedikelschrauben über der Wirbelsäule oder zementierte Endoprothesenimplantationen an den Extremitäten), die ein zusätzliches Operationsrisiko (z. B. Zementembolie) bergen und die Operationszeit verlängern.
Soweit keine Kontraindikationen (z. B. WK-Fraktur mit neurologischen Defiziten, offene Frakturen der Extremitäten etc.) bestehen, stellt die konservative Frakturbehandlung immer eine Therapieoption dar, wobei eine langfristige Immobilisation der Patienten mit den bekannten Komplikationsmöglichkeiten (wie Pneumonie, Thrombose, Embolie etc.) vermieden werden muss.
Kennzahlen zur Osteoporose
Die Prävalenz (Krankheitshäufigkeit in einer bestimmten Population) der Osteoporose nach WHO-Definition mit erniedrigter Knochendichtemessung (DXA T‑Wert < ‑2,5) liegt bei postmenopausalen Frauen im Alter von 55 Jahren bei ca. 7 % und steigt auf 19 % im Alter von 80 Jahren an. Die jährliche Inzidenz osteoporotischer Wirbelkörperfrakturen bei Frauen im Alter zwischen 50 und 79 Jahren liegt bei etwa 1 %, bei gleichaltrigen Männern um 0,6 % 7. Entsprechend der bekannten Geschlechterverteilung bei Osteoporose handelt es sich in der Mehrzahl (mehr als zwei Drittel) der Fälle bei osteoporoseassoziierten Wirbelkörperfrakturen um Frauen jenseits des 65. Lebensjahres.
Alterstraumatologie
Die Einführung minimalinvasiver Operationstechniken (Vertebroplastie und später Ballonkyphoplastie) führte in den letzten Jahren zu stetig steigenden Zahlen der operativen Interventionen bei „einfachen“ Wirbelkörperfrakturen ohne Beteiligung der für die Stabilität entscheidenden Wirbelkörperhinterkante. Die demographische Entwicklung mit zunehmend älteren Menschen und die zunehmende Lebenserwartung lassen für die Zukunft weiter steigende Zahlen osteoporoseassoziierter Frakturen erwarten. Die sogenannte Alterstraumatologie rückt verstärkt in den Fokus der behandelnden Ärzte und verlangt ein interdisziplinäres Zusammenarbeiten, um den Besonderheiten des „alten Patienten“ gerecht zu werden. Aktuell wird alleine die Zahl der neu auftretenden osteoporoseassoziierten Wirbelkörperfrakturen weltweit mit jährlich 1,4 Mio. angegeben 8; für die Zukunft wird mit einem weiteren Anstieg der Zahlen und der operativen Interventionen gerechnet.
Literatur zur Therapie osteoporotischer Wirbelkörperfrakturen
Aktuell kann in der gängigen Literatur kein Konsens über die Vorteile der operativen Versorgung stabiler osteoporotischer Wirbelkörperfrakturen (AO Typ-A-Frakturen) mittels alleiniger Kyphoplastie im Vergleich zur konservativen Therapie im Langzeitvergleich gefunden werden 9 10 11 12 13. Des Weiteren ist bisher nicht allgemein verbindlich geregelt, in welchen Fällen eine alleinige Kyphoplastie des frakturierten Wirbelkörpers zur Frakturversorgung ausreicht und wann eine additive dorsale Instrumentierung (gegebenenfalls auch minimalinvasiv perkutan) der hinteren Säule mittels Schrauben-Stab-System notwendig ist (B- und C‑Komponente der Fraktur, Beteiligung der Korpushinterwand) und über wie viele Segmente gegebenenfalls die Instrumentierung zu erfolgen hat. Langstreckige Instrumentierungen über mehrere Segmente über- und unterhalb des gebrochenen Wirbelkörpers führen zu einer deutlich erhöhten Lastübertragung auf die benachbarten Wirbelsäulensegmente durch die „langen Hebel“ der fusionierten Wirbelsäulensegmente.
Befürworter und Kontrahenten der operativen und konservativen Therapieregime stützen sich zur Untermauerung der jeweils favorisierten Therapieoptionen auf konträre Literaturzitate, obwohl diesbezüglich qualitativ hochwertige Studien rar sind und teilweise negiert werden 14 15. Nach Studien von Kallmes 16 und Buchbinder 17 18 konnten keine Vorteile der Vertebroplastie gegenüber der konservativen Therapie ermittelt werden. Boonen 19 und Wardlaw 20 berichteten über eine effektive Schmerzreduktion mit Senkung des Schmerzmittelbedarfes bei gleichzeitiger Steigerung des postoperativen Aktivitätsniveaus und damit der subjektiven Lebensqualität nach stattgehabter Kyphoplastie.
Nach der Leitlinie der AMWF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften), die als Referenz in Deutschland gültig ist, sollte eine Kyphoplastie erst nach frustranem konservativem Therapieversuch über drei Wochen erfolgen; degenerative Wirbelsäulenveränderungen müssen als mögliche Beschwerdeursache berücksichtigt werden, und es sollte eine dokumentierte, interdisziplinäre Falldiskussion vorliegen, wobei letztere im klinischen Alltag nicht regelhaft durchgeführt wird. Hier wird ebenfalls über zwei Studien berichtet, wobei eine Scheinoperation zu ähnlicher Schmerzlinderung wie eine Vertebroplastie führte, Langzeiterfahrungen zu Nutzen und Risiko fehlen und die Datenlage bezüglich Folgefrakturen eher inkonsistent ist 21.
Diagnostik
Patienten mit unspezifischen oder chronischen Rückenschmerzen stellen sich in nicht unerheblicher Zahl in orthopädischen Praxen und bei den Hausärzten vor. Die Diagnostik beginnt mit einer ausführlichen Anamnese zur Evaluation der Begleiterkrankungen und der eingenommenen Medikation (z. B. langjährige Kortisoneinnahme), um mögliche Risikofaktoren zu erfassen. Anschließend folgt eine ausführliche körperliche Untersuchung, da nicht alle radiologisch nachgewiesenen Wirbelkörperfrakturen frisch und damit symptomatisch (Klopfschmerz) sind und einer Therapie bedürfen. Laborchemisch ist ebenfalls eine Reihe von Parametern (Kalzium, Alkalische Phosphatase, CRP, Eiweiß-Elektrophorese etc.) zu untersuchen.
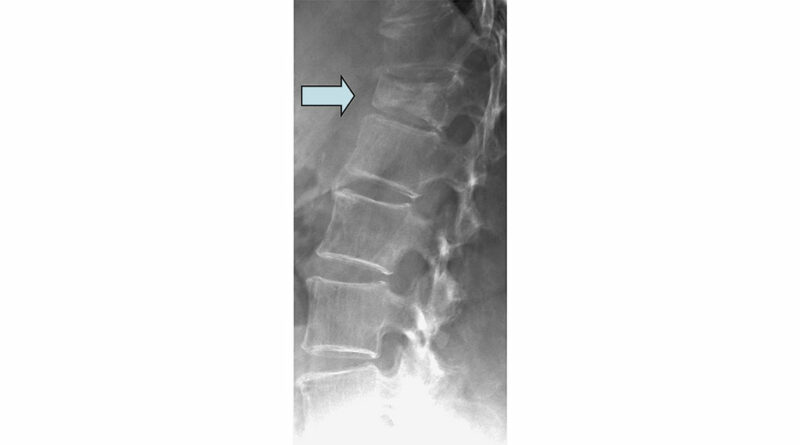
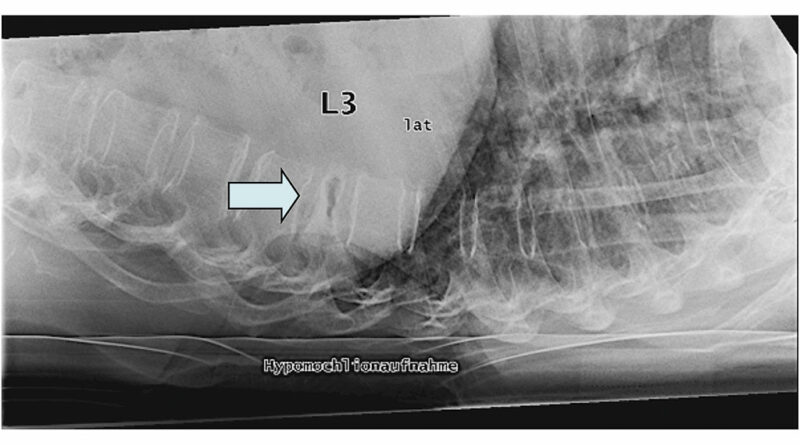
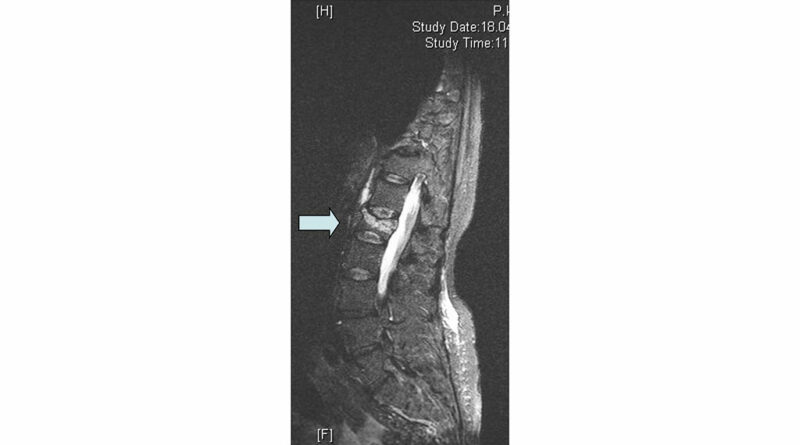
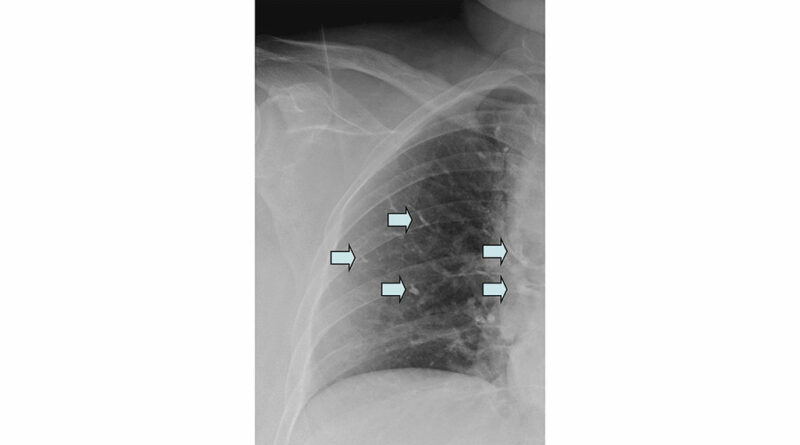
Bildgebende Standarddiagnostik ist die nativradiologische Darstellung des betroffenen Wirbelsäulenabschnittes in zwei Ebenen. Bei diagnostizierter Fraktur (Abb. 1) sollte bei Verdacht auf eine alte Wirbelkörperfraktur zusätzlich nativradiologisch eine Hypomochlionaufnahme (Abb. 2) im Liegen angefertigt werden, um erste Hinweise auf eine mögliche Wirbelkörperpseudarthrose zeitnah zu erhalten. Weiterführend wird mittels Magnetresonanztomografie (MRT) geklärt, ob es sich um eine frische Fraktur handelt (Steigerung der Intensität in den STIR- oder TIRM-Sequenzen) (Abb. 3) und ob möglicherweise ligamentäre Strukturen verletzt sind, um eine mögliche B- oder C‑Verletzung (nach AO: Arbeitsgemeinschaft Osteosynthese) der Wirbelsäule nicht zu übersehen. Gegebenenfalls wird die Diagnostik mittels Computertomografie (CT) vervollständigt, um die Frakturform exakt evaluieren und klassifizieren zu können. Echte Operationsindikationen sind Berstungsfrakturen der Wirbelkörper sowie B- und C‑Verletzungen der Wirbelsäule 22.
Prä- oder problemlos auch postoperativ sollte die Osteoporosediagnostik mittels Knochendichtemessung (DXA: Dual Energy X‑ray Absorptiometry) vervollständigt und medikamentös mit Calcium- und Vitamin-D-Präparaten sowie gegebenenfalls Bisphosphonaten behandelt werden. Hierbei ist zu beachten, dass durch Sinterungen von Wirbelkörpern falsch hohe Werte bezüglich der Knochendichte ermittelt werden können, so dass frakturierte Wirbelkörper nicht in die Beurteilung einbezogen werden sollten.
Entscheidungsfindung bezüglich der adäquaten Therapie
Die Wahl der geeigneten Therapieform sollte patientenspezifisch und immer wieder individuell an den jeweiligen Patienten angepasst erfolgen, wobei unterschiedliche Aspekte beachtet werden müssen. Hierbei ist der Verweis darauf wichtig, dass es sich bei den im Folgenden beschriebenen Frakturen um „benigne“ Frakturen (AO Typ A) ohne neurologische Defizite und damit nicht um Notfallpatienten handelt und dass die Frakturformen nicht hochgradig instabil (B- und C‑Verletzungen der Wirbelsäule) sind.
Patienten mit osteoporotischen Sinterungsfrakturen der Wirbelsäule oder osteoporoseassoziierten Wirbelkörperkompressionsfrakturen nach Bagatelltraumata sind häufig jenseits des 65. Lebensjahres und haben nicht selten mehrere Begleiterkrankungen, auch in Kombination (Diabetes mellitus, arterielle Hypertonie, Depressionen, Niereninsuffizienz, Herzrhythmusstörungen mit blutverdünnender Medikation zur Thromboembolieprophylaxe, Herzinsuffizienz etc.), die häufig medikamentös behandelt werden. Diese Medikamente sollten teilweise vor einer geplanten Operation abgesetzt oder umgestellt werden.
Orthopädietechnische Hilfsmittel verhelfen der älteren Generation zwar zu einem erhöhten Mobilitätsgrad, jedoch nimmt mit zunehmendem Alter das Ausmaß der kognitiven Schwächen zu und der allgemeine Mobilitätsgrad altersbedingt ab. Daneben wirken der progrediente Muskelschwund im Alter, haltungsbedingte Wirbelsäulenfehlformen und fortschreitende Wirbelsäulendegenerationen (z. B. Claudicatio spinalis bei degenerativer Spinalkanalstenose durch Bandscheibenprotrusionen, Retrospondylophyten und Hypertrophie der Facettengelenke) zusätzlich immobilisierend.
Häufig sind es diese mehrsegmentalen, schweren Degenerationen der Wirbelsäule, die eine alleinige Kyphoplastie des gesinterten/frakturierten Wirbelkörpers nicht sinnvoll erscheinen lassen und die Planung einer konservativen Therapie in den Vordergrund rücken. Zwar sind degenerative Vorschäden keine generelle Kontraindikation, sie bedingen jedoch bei einer operativen Therapieabwägung gegebenenfalls zusätzliche dekomprimierende Operationstechniken und dorsale Instrumentationen mit einem Schrauben-Stab-System zur Stabilisierung.
Möchte man multimorbiden Patienten diese z. T. nicht unerheblichen Eingriffe ersparen, die nicht selten einen längeren stationären Aufenthalt mit möglichen peri- und postoperativen Komplikationen (Infektion, postoperatives Durchgangssyndrom, Aufenthalt auf der Intensivstation, Pneumonie etc.) bedingen, und finden sich keine akuten neurologischen Defizite, so muss den Patienten und deren Angehörigen stets der konservative Therapieversuch erläutert und angeboten werden.
Komplikationen im Rahmen der operativen Versorgung
Kyphoplastien bei Wirbelkörperfrakturen gehören heute zur täglichen Routine deutscher Krankenhäuser und werden teilweise ohne umfassendes und fundiertes Wissen über die Chirurgie der frakturierten und/oder degenerativ veränderten Wirbelsäule angewandt. Da der operative Aufwand gering und der Material- und Personalbedarf (1 Operateur) ebenfalls überschaubar ist, kam es in den letzten Jahren zu einem steten Anstieg der Kyphoplastiezahlen. Neben den üblichen Überschneidungen bezüglich der Wirbelsäulenchirurgie in den operativen Fachgebieten wie der Unfallchirurgie, der Orthopädie und der Neurochirurgie ist dieses Operationsverfahren auch Internisten und Radiologen zugänglich.
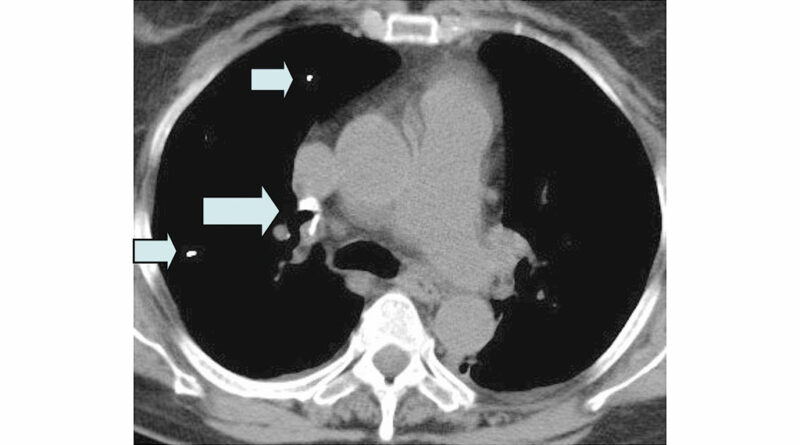
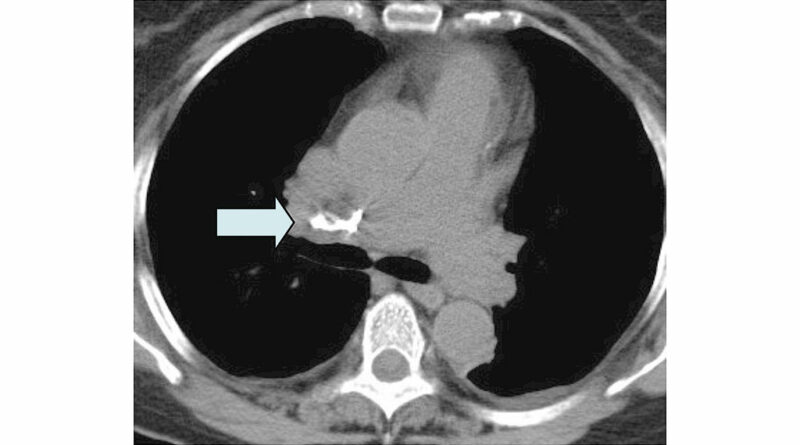
Obwohl die Komplikationsmöglichkeiten im Rahmen des Eingriffes neben den allgemeinen Operationsrisiken der Wirbelsäulenchirurgie (Blutung, Verletzung der Dura und gegebenenfalls des Myelons etc.) teilweise vital bedrohliche Ereignisse wie z. B. ausgeprägte Zementembolien (Abb. 4 bis 6) umfassen, fehlt den Verantwortlichen teilweise die erforderliche Kompetenz, diese Komplikationen zu beherrschen 23 24 25. Trotz der geringen Operationsdauer von durchschnittlich 20 bis 30 Minuten pro Wirbelkörper bedeutet alleine schon die für die Operation erforderliche Bauchlagerung für alte und multimorbide Patienten eine zusätzliche Belastung – in seltenen Fällen kommt es intraoperativ zu Kreislaufstillständen mit Todesfolge, auch wenn Reanimationsmaßnahmen sofort greifen und eine Weiterbehandlung auf einer Intensivstation (kleinere Krankenhäuser verfügen teilweise über keine ITS) gewährleistet ist.
Juristische Aspekte
Bezüglich der aktuell nicht definitiv geklärten Frage, ob eine Kyphoplastie gegenüber der konservativen Therapie einen relevanten Vorteil für den Patienten bietet, ist der juristische Aspekt der „echten Behandlungsalternative“ zu würdigen.
Die umfassende Patientenaufklärung über die unterschiedlichen medizinisch indizierten und üblichen Behandlungsalternativen ist obligatorisch und sollte auch dokumentiert werden, damit klar ersichtlich ist, dass dem Patienten die wesentlichen unterschiedlichen Risiken und Erfolgschancen erläutert wurden (echte Behandlungsalternativen – BGH 6. Zivilsenat 09/87 und BGH 6. Zivilsenat 02/89).
Bei exakter Dokumentation wird im möglichen Regressverfahren die Position der Klinik bzw. des behandelnden Arztes entscheidend gestärkt.
Konservative Therapie osteoporotischer Wirbelkörperfrakturen
Es kann nicht geleugnet werden, dass konservative Therapieverfahren mit individuell angepasster medikamentöser Analgesie (nach WHO-Stufenschema 26) gegebenenfalls auch im interdisziplinären Behandlungsregime mit Vorstellung der Patienten in der anästhesiologischen Schmerzambulanz, mit physiotherapeutischen Übungsbehandlungen inklusive analgetischer Stromtherapie, orthopädietechnischen Hilfsmitteln (Orthesen für die Stabilisierung der Wirbelsäule) und mit einer antiosteoporotischen Medikation (Calcium + Vitamin D und gegebenenfalls Bisphosphonaten) gute funktionelle Ergebnisse im Outcome für den Patienten erzielen können.
Schlussfolgerungen
Osteoporotische oder osteoporoseassoziierte Wirbelkörperfrakturen verlangen wegen der häufig multimorbiden Patienten, der nicht eindeutigen Therapieempfehlungen seitens der Literatur und der aktuellen juristischen Situation nach einer individuellen Therapieplanung, wobei das Einbeziehen des Patienten in die Wahl des jeweiligen Therapieregimes entscheidend ist. Dies gilt ausschließlich für Wirbelkörperfrakturen, die keine notfallmäßige operative Versorgung erfordern, d. h. akute neurologische Defizite liegen nicht vor, und es handelt sich um A‑Frakturen (Impressions- und Kompressionsfrakturen), denn komplizierte Berstungsfrakturen sowie B- und C‑Verletzungen der Wirbelsäule sollten operativ versorgt werden.
Für derartige „benigne“ Wirbelkörperfrakturen stellt die konservative Therapie immer eine überdenkens- und diskussionswürdige Alternative dar. Diese Vorgehensweise entspricht den Empfehlungen der AWMF-Leitlinien 27, welche die operative Versorgung derartiger Frakturen mittels Kyphoplastie erst nach vorausgegangener frustraner konservativer Therapie über drei Wochen empfiehlt.
Aus juristischen Gründen muss eine ausführliche Aufklärung über die unterschiedlichen Therapiealternativen (konservativ vs. operativ) schriftlich fixiert werden.
Eine vollständige Diagnostik umfasst neben der exakten Frakturklassifikation mittels Bildgebung (Röntgen, MRT, gegebenenfalls CT) eine Knochendichtemessung (Osteodensitometrie via DXA), sofern diese nicht bereits vorliegt, um eine Osteoporose sicher nachweisen und adäquat medikamentös behandeln zu können.
Es wird sich zeigen, ob die Erlössituation im DRG-System die konservative Therapie derartiger Wirbelkörperfrakturen der operativen Therapie in Zukunft gleichstellen oder annähern wird.
Interessenkonflikt:
Der korrespondierende Autor gibt an, dass kein Interessenkonflikt besteht.
Für die Autoren:
Dr. med. Holger Siekmann
Universitätsklinik und Poliklinik für
Unfall- und Wiederherstellungschirurgie
der Universität Halle
Ernst-Grube-Straße 40
06120 Halle
holger.siekmann@uk-halle.de
Begutachteter Beitrag/Reviewed paper
Siekmann H, Adler D. Konservative Therapie bei osteoporotischen Frakturen der Wirbelsäule – Indikation, Durchführung und Grenzen. Orthopädie Technik, 2013; 64 (9): S. 54–59
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- DVO-Leitlinie 2009 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Erwachsenen. http://www.dv-osteologie.org/dvo_leitlinien/dvo-leitlinie-2009
- Heyde CE, Fekete Z, Robinson Y et al. Behandlungsmöglichkeiten bei thorakalen und lumbalen osteoporotischen Problemfrakturen. Orthopäde, 2008; 37: 307–320
- Kanis JA, McCloskey EV, Johansson H, Oden A, Melton III LJ 3rd, Khaltaev N. A reference standard for the description of osteoporosis. Bone, 2008; 42: 467–475
- The European Osteoporosis Study (EPOS) Group. Incidence of vertebral fracture in Europe: results from the European prospective osteoporosis study (EPOS). Journal of Bone and Mineral Research, 2002; 17: 716–724
- Felsenberg D, Silman A, Lunt M. Incidence of vertebral fracture in Europe: results from the European Prospective Osteoporosis Study (EPOS). Journal of Bone and Mineral Research, 2002; 17: 716–724
- Heyde CE, Fekete Z, Robinson Y et al. Behandlungsmöglichkeiten bei thorakalen und lumbalen osteoporotischen Problemfrakturen. Orthopäde, 2008; 37: 307–320
- DVO-Leitlinie 2009 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Erwachsenen. http://www.dv-osteologie.org/dvo_leitlinien/dvo-leitlinie-2009
- DVO-Leitlinie 2009 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Erwachsenen. http://www.dv-osteologie.org/dvo_leitlinien/dvo-leitlinie-2009
- Boonen S, Van Meirhaeghe J, Bastian L et al. Balloon kyphoplasty for the treatment of acute vertebral compression fractures: 2‑year results from a randomized trial. Journal of Bone and Mineral Research, 2011; 26 (7): 1627–1637
- Buchbinder R, Kallmes D, Glasziou P. Vertebroplasty vs. conservative treatment for vertebral fractures. Lancet, 2010; 376 (9758): 2070–2071 (author reply 2071–2072) (Effectiveness of vertebroplasty using individual patient data from two randomized placebo controlled trials: meta-analysis)
- Buchbinder R, Osborne R, Ebeling P et al. A randomized trial of vertebroplasty for painful osteoporotic vertebral fractures. The New England Journal of Medicine, 2009; 361 (6): 557–568
- Kallmes D, Comstock B, Heagerty P et al. A randomized trial of vertebroplasty for osteoporotic spinal fractures. The New England Journal of Medicine, 2009; 361 (6): 569–579
- Wardlaw D, Cummings SR, Van Meirhaeghe J et al. Efficacy and safety of balloon kyphoplasty compared with non-surgical care for vertebral compression fracture: a randomized controlled trial. Lancet, 2009; 373 (9668): 1016–1024
- Chapman J. Wirbelsäulentrauma: Perspektiven. Unfallchirurg, 2012; 115: 1054–1055
- Lee M, Jarvik J. Zementaugmentation bei osteoporotischen Wirbelkompressionsfrakturen. Unfallchirurg, 2012; 115: 1066–1069
- Kallmes D, Comstock B, Heagerty P et al. A randomized trial of vertebroplasty for osteoporotic spinal fractures. The New England Journal of Medicine, 2009; 361 (6): 569–579
- Buchbinder R, Kallmes D, Glasziou P. Vertebroplasty vs. conservative treatment for vertebral fractures. Lancet, 2010; 376 (9758): 2070–2071 (author reply 2071–2072) (Effectiveness of vertebroplasty using individual patient data from two randomized placebo controlled trials: meta-analysis)
- Buchbinder R, Osborne R, Ebeling P et al. A randomized trial of vertebroplasty for painful osteoporotic vertebral fractures. The New England Journal of Medicine, 2009; 361 (6): 557–568
- Boonen S, Van Meirhaeghe J, Bastian L et al. Balloon kyphoplasty for the treatment of acute vertebral compression fractures: 2‑year results from a randomized trial. Journal of Bone and Mineral Research, 2011; 26 (7): 1627–1637
- Wardlaw D, Cummings SR, Van Meirhaeghe J et al. Efficacy and safety of balloon kyphoplasty compared with non-surgical care for vertebral compression fracture: a randomized controlled trial. Lancet, 2009; 373 (9668): 1016–1024
- Leitlinien Osteologie – Empfehlungen des Dachverbandes Osteologie (DVO). http://www.awmf.org/uploads/tx_szleitlinien/034–003k.pdf
- Glasmacher S, Blattert T, Siekmann H et al. Balloon kyphoplasty: part 1: indications, diagnostic measures, surgical technique. Aktuelle Traumatologie, 2006; 36: 6–13
- Bula P, Lein T, Strassberger C et al. Balloon kyphoplasty in the treatment of osteoporotic vertebral fractures: indications – treatment strategy – complications. Zeitschrift für Orthopädie und Unfallchirurgie, 2010; 148: 646–656
- Luetmer M, Bartholmai B, Rad A, Kallmes D. Asymptomatic and unrecognized cement pulmonary embolism commonly occurs with vertebroplasty. American Journal of Neuroradiology, 2011; 32 (4): 654–657
- McDonald R, Achenbach S, Atkinson E et al. Mortality in the vertebroplasty population. American Journal of Neuroradiology, 2011; 32 (10): 1818–1823
- WHO’s pain ladder for adults, http://www.who.int/cancer/palliative/ painladder/en/
- Leitlinien Osteologie – Empfehlungen des Dachverbandes Osteologie (DVO). http://www.awmf.org/uploads/tx_szleitlinien/034–003k.pdf