Einleitung
Der aktuelle Pflegereport 2015 der Barmer GEK 1 weist explizit darauf hin, dass die bisherige Prognose für die Anzahl Pflegebedürftiger im Jahr 2060 um 221.000 Personen zu niedrig ausgefallen ist. Somit erwartet die Gesellschaft im Jahr 2060 eine Zahl von 4,52 Mio. Pflegebedürftigen. Das entspricht in Summe etwa der Einwohnerzahl von Berlin und München zusammen. Neben der Überalterung der Gesellschaft sind auch kritische und chronische Zivilisationskrankheiten ein Problem, das in den letzten Jahren rapide zunimmt. Das Ergebnis dieser Entwicklungen sind extrem hohe Anforderungen an den Krankenhaus- und Gesundheitssektor, der bereits jetzt einem hohen Kostendruck unterliegt und die Versorgung der steigenden Anzahl an Patienten unter Berücksichtigung gleichbleibender oder fallender Mitarbeiterzahlen im Bereich der Pflegekräfte gewährleisten muss.
Die Aufgabe, die die Gesellschaft in den nächsten Jahren in diesem Bereich erwartet, ist klar formuliert: Es muss zeitnah an alternativen Lösungsansätzen gearbeitet werden, die eine Unterstützung von Patienten und auch von Pflegekräften ermöglichen. Weiterhin muss der Fokus im Bereich der Geriatrie auf Prävention mittels Langzeitmonitoring gerichtet werden, um bereits frühzeitig eine Verschlechterung des Patientenzustands erkennen und diesem entgegenarbeiten zu können. Einen möglichen Ansatz auf dem Weg zur Lösung dieses Problems stellt die Verwendung von mit Sensorik funktionalisierten Möbeln dar, insbesondere von funktionalisierten Betten. In welcher Weise die Funktionalisierung von Möbeln dazu beitragen kann, Patienten und Pflegekräfte zu unterstützen, wird im Rahmen dieses Artikels beschrieben. Dazu werden exemplarisch Ansätze aus Forschung und Wissenschaft sowie bereits als Produkt existierende kommerzielle Systeme vorgestellt, die sich mit dem Patientenmonitoring und dessen technischer Realisierung befassen. Eine Diskussion rechtlicher bzw. ethischer Aspekte des Patientenmonitorings findet hier jedoch nicht statt, da die Komplexität dieser Themenbereiche den Umfang des Artikels überschreiten würde.
Im Fokus des Artikels steht ein nichtinvasives, für den Patienten unauffälliges und präparationsfreies Monitoring. Als „präparationsfrei“ werden in diesem Zusammenhang Monitoringsysteme verstanden, die ohne Vorbereitung des Patienten zur Ableitung von Patientenparametern eingesetzt werden können. Die Systeme können kontaktbehaftet arbeiten, z. B. bei Messungen in einem Bett, jedoch werden dabei keinerlei Elektroden, Leitungen, Sensoren etc. am Körper angebracht.
Das Monitoring in Form einer lückenlosen Überwachung der Vitalfunktionen eines Patienten ist nicht nur in der Intensiv- und Notfallmedizin üblich, sondern auch bei chronisch kranken Patienten, die z. B. zyklisch den Blutdruck, den Blutzucker oder die Sauerstoffsättigung des Blutes etc. ermitteln und dokumentieren müssen. Das Problem hierbei ist jedoch, dass in den beschriebenen Bereichen der Zustand des Patienten bereits einen kritischen Status erreicht haben muss, an dem die Überwachung unbedingt erforderlich ist. Sinnvoller ist es, durch die langfristige Begleitung eines Menschen mittels eines Monitoringsystems eine eventuell auftretende Verschlechterung des Zustands frühzeitig zu detektieren, bevor ein kritischer Zustand erreicht wird. Dadurch wird es möglich, bereits in einem frühen Stadium Maßnahmen zu ergreifen und so bestimmte Krankheitsverläufe positiv zu beeinflussen. Da jedoch eine zyklische Messung und Dokumentation von z. B. Herz- und Atemrate, Körpergewicht usw. über einen Zeitraum von Monaten oder Jahren für einen Patienten zu Hause nicht manuell und fehlerfrei durchführbar ist, bietet es sich an, durch in Möbeln integrierte Sensoren entsprechende Parameter abzuleiten und auszuwerten. Dadurch kann eine für den Patienten unauffällige und präparationsfreie Messung gewährleistet werden.
Es stellt sich jedoch zunächst die Frage, welche Parameter abgeleitet werden sollten und inwieweit die Ableitung den vorgegebenen Kriterien „nichtinvasiv, unauffällig und präparationsfrei“ entspricht. Um Aussagen über Veränderungen des kardiovaskulären und des respiratorischen Systems automatisch protokollieren und auswerten zu können, ist es im Bereich des Langzeitmonitorings zielführend, eine langfristige Ableitung von Herz- und Atemaktivität durchzuführen. Dies wird z. B. im klinischen Bereich mittels Langzeit-EKG-Systemen bereits durchgeführt. Zusätzlich sollte eine kontinuierliche Gewichtsmessung sowie ein Aktivitäts- und Schlafmonitoring durchgeführt werden, um daraus über einen langen Zeitraum Tendenzen für eine auftretende Verschlechterung des Allgemeinzustands des Patienten zu detektieren.
Zur Erhöhung der Sicherheit des Patienten sowie zur Unterstützung des Pflegepersonals sollten zusätzlich Dekubitus- und Sturzprävention mit im Fokus stehen. Nach Angaben der Berliner Charité entwickeln jährlich 72.000 Krankenhauspatienten in Deutschland während ihres Aufenthaltes im Krankenhaus ein Druckgeschwür. Weiterhin berichtet die Charité, dass vier Prozent aller Krankenhaus-Patienten stürzen 2.
Durch die Ermittlung des Dekubitusrisikos können z. B. ein zyklisches Umlagern des Patienten durch die Pflegekräfte bedarfsgerecht durchgeführt und zeitaufwendige und gegebenenfalls unnötige Arbeitsschritte optimiert werden. Ähnliches gilt für die Sturzprävention, bei der frühzeitig eine Aufstehtendenz ermittelt wird und somit z. B. ein Sturz aus dem Bett durch rechtzeitiges Eingreifen der alarmierten Pflegekraft verhindert werden kann. Hierbei trägt das Monitoring zur Entlastung des Pflegepersonals durch Vermeidung von routinemäßigen und nicht bedarfsgerechten Kontrollgängen durch zeitnahe und gezielte Meldung bei.
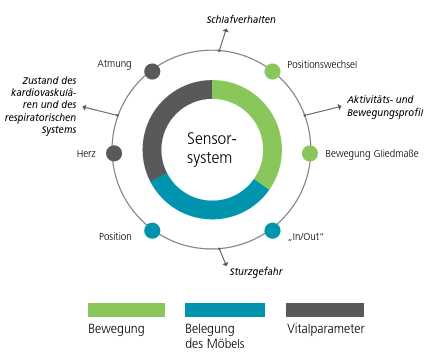
Abbildung 1 vermittelt einen Überblick über die Parameter, die mittels eines präparationsfreien Sensorsystems erfasst werden können. Die Grundparameter können demnach grob in die drei Bereiche „Bewegung“, „Belegung des Möbels“ und „Vitalparameter“ unterteilt werden. Aus diesen Parametern lassen sich dann, wie bereits dargestellt wurde, das Schlafverhalten, Aktivitätsund Bewegungsprofile, z. B. zur Dekubitusprävention, die Sturzgefahr und der Zustand des kardiovaskulären und respiratorischen Systems erfassen. Die größte Herausforderung von Seiten der Technik besteht darin, die benötigten Parameter präparationsfrei abzuleiten. Für die Ableitung der Herz- und Atemaktivität kann ein fast in Vergessenheit geratenes Verfahren mit modernen Messmethoden „wiederbelebt“ werden – die Ballistokardiographie.
Ballistokardiographie (BKG)
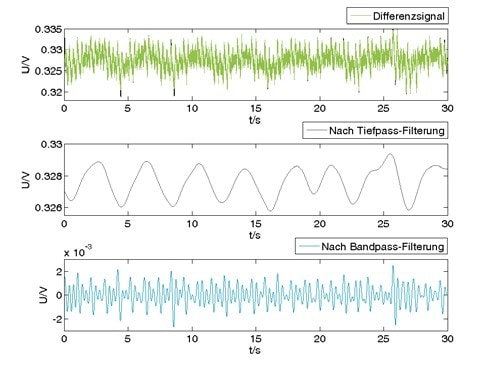
Die Ballistokardiographie ist eine nichtinvasive und präparationsfreie Technik zur Aufzeichnung der Herzaktivität. Grundlage dieser Technik ist die Ableitung der Kräfte des Herzens, die durch myokardiale Wandbewegung und die Beschleunigung des Blutes in den großen Gefäßen des Körpers verursacht werden 3. Das älteste System dieser Art stellten Gordon et al. 4 bereits 1877 vor. Dieses bestand aus einem Bett, das mittels Seilen an der Decke befestigt war und in das eine Person gelegt wurde. Durch die auftretenden Kräfte des Herzens wurde das Bett gemäß dem dritten newtonschen Axiom („actio gleich reactio“) entgegen der Beschleunigungsrichtung des Blutes bewegt. Diese Bewegung wurde aufgezeichnet und z. B. im Hinblick auf die Herzfrequenz ausgewertet. Da durch die Atmung ebenfalls eine Massenverschiebung des Körpers auftritt, ist das Signal durch Anteile der Atemaktivität überlagert. Abbildung 2 oben zeigt beispielhaft den Verlauf eines BKG-Signals eines aktuellen Systems als Rohsignal.
Der gefilterte Signalverlauf in Abbildung 2 Mitte stellt den aus der Atemaktivität resultierenden sinusförmigen Signalverlauf dar. Im gefilterten Signalverlauf in Abbildung 2 unten wird eine Folge von BKG-typischen Komplexen bedingt durch die Herzaktivität deutlich. Den „Beginn“ der modernen Ballistokardiographie stellt ein von Starr 5 1939 entwickeltes System dar. Elektrische und mechanische Restriktionen führten aber dazu, dass die BKG zunächst keine weitere Beachtung fand. Erst nachdem Anfang 1980 ein gesteigertes Interesse an präparationsfreien Messsystemen bestand und sich der Fokus von der Diagnose und Prognose kardiovaskulärer Erkrankungen in Richtung der Monitoringsysteme verschob, wurde die BKG wiederentdeckt. Ein Durchbruch gelang Koivistoinen 2004 6 bei der Entwicklung eines funktionalisierten Stuhls. Hierbei wurden Sensoren in die Sitz- und Lehnfläche eingearbeitet, durch die Herz- und Atemaktivität abgeleitet werden konnten. Als weitere Basis bietet sich das Bett für Langzeitmessungen an, da hier eine Aufenthaltsdauer von sechs Stunden und mehr für eine Messung zur Verfügung steht. So existieren Messaufbauten, die als Sensor einen Drucksensor in einer Luftmatratze verwenden und aus der Änderung des Luftdrucks die Herz- und Atemaktivität ableiten. Des Weiteren werden auch im Bettgestell oder unter den Bettfüßen integrierte Kraftmesszellen zur BKG-Ableitung eingesetzt.
Aktigraphie
Zur Untersuchung menschlicher Aktivitäts- und Ruhezyklen wird die sogenannte Aktigraphie eingesetzt, bei der die Bewegungsdaten einer Testperson gesammelt und ausgewertet werden. Die Aktigraphie findet Anwendung in der Schlafmedizin und der Schlafforschung und leitet sich aus der Polysomnographie (PSG) ab. Im Vergleich zur PSG ist das Spektrum der aufgezeichneten Daten jedoch geringer. Der große Vorteil der Aktigraphie besteht darin, dass eine Anwendung über einen langen Zeitraum (24 Stunden/7 Tage und länger) und in Bereichen, die eine PSG nicht erlauben, z. B. bei der Untersuchung dementer Personen oder zur Durchführung von Messungen in der vertrauten Wohnumgebung, stattfinden kann. Bei der klassischen Aktigraphie wird ein armbanduhrähnlicher mit inertialen Bewegungssensoren bestückter Aktigraph am Handgelenk 7 verwendet, um aus den aufgezeichneten Bewegungen z. B. Schlaf-Wach-Maße oder circadiane Parameter abzuleiten.
Bestehende Systeme – auf dem Weg zu persönlichen Schlaflaboren?
Systeme, die aus dem Bereich der Forschung stammen, liegen meist als Prototyp vor und werden zur Grundlagenforschung sowie zur Weiterentwicklung von Sensoren und/oder Verfahren eingesetzt. So existieren Systeme zur Klassifikation von Schlafphasen, von Schlafeffizienz, der Liegeposition oder von Bewegungen. Weiterhin sind auch kommerzielle Systeme erhältlich, zum Beispiel der Schlafsensor Beddit 2.0 des Herstellers Beddit Ltd. aus Finnland. Das Basissystem wird für ca. 150 Euro angeboten und richtet sich an private Anwender.
Beddit basiert laut Herstellerangaben auf einem piezoelektrischen Sensorstreifen und leitet neben der Herz- und Atemaktivität zusätzlich Schlafqualität, Gesamtschlafdauer, einzelne Schlaf-Zyklen, aber auch Rhonchopathie und das Aufstehverhalten ab. Die Daten werden an einen Server im Internet übertragen, dort analysiert und zur Darstellung z. B. auf dem Smartphone aufbereitet.
Ein weiteres kommerzielles System ist EarlySense der gleichnamigen israelischen Firma, bei dem eine piezoelektrische Sensormatte zum Einsatz kommt, die unter der Matratze platziert wird. Mittels des Sensors werden Herz- und Atemaktivität, Bewegung und zusätzlich das Risiko für Dekubitus und ein Maß zur Einschätzung des Sturzrisikos aus dem Pflegebett abgeleitet. Die Daten werden in einem zentralen Meldesystem verarbeitet und können dem Pflegepersonal im Stationszimmer oder auf mobilen Endgeräten angezeigt werden. Zusätzlich vertreibt EarlySense ein System mit dem Namen my.EarlySense für private Nutzer.
Das funktionalisierte Pflegebett der Hochschule Niederrhein
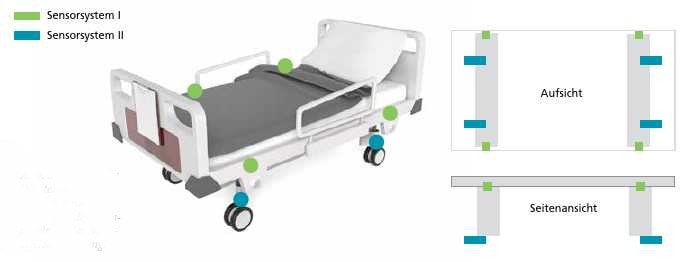
Nach einer Einführung in den Themenbereich der funktionalisierten Möbel für das Klinik- und Pflegeumfeld werden in diesem Abschnitt einige Arbeiten der Autoren diskutiert, um dem Leser einen detaillierteren Einblick in aktuelle Forschungsthemen aus dem Bereich der funktionalisierten Pflegebetten zu ermöglichen. Dazu wird zunächst der Prototyp eines funktionalisierten Pflegebetts vorgestellt, der im Rahmen des Aufbaus des Labors für „Ambient Intelligence“ an der Hochschule Niederrhein (HN) in Zusammenarbeit mit der Universität Duisburg-Essen (UDE) entwickelt wurde. Ausgangspunkt war ein handelsübliches Pflegebett, das mittels Kraftmesszellen aus dem industriellen Bereich funktionalisiert wurde. Die Sensoranordnung ist in Abbildung 3 dargestellt und unterteilt sich in die Sensorsysteme I und II.
Sensorsystem I umfasst vier für den Automotive-Einsatz konzipierte Kraftmesssensoren der Firma Bosch, die zwischen der Liegefläche und den Bettfüßen des Pflegebetts integriert wurden. Das Messprinzip der Sensoren basiert auf der Messung der räumlichen Verlagerung eines statischen Magnetfeldes und den damit verbundenen Änderungen der Feldverteilung mittels Hall-Sensoren. Sensorsystem II besteht aus vier Kraftmesszellen des Herstellers Zemic, die unter den Bettfüßen platziert wurden. Das Messprinzip dieser Sensoren basiert auf Dehnungsmessstreifen, die in einem Metallgehäuse integriert sind und deren lastbedingte elastische Deformation eine Änderung des elektrischen Widerstands bewirkt.
Beide Sensorsysteme können getrennt voneinander zur Erfassung der Auflagemasse und von Masseänderungen innerhalb des Bettes verwendet werden und sind als Referenz für das jeweils andere System nutzbar. Zusätzlich werden für Referenzmessungen ein in einem Brustgurt integrierter Beschleunigungssensor zur Ableitung der Atemaktivität und ein Pulsoximeter zur Erfassung der Herzaktivität der so präparierten Schlafprobanden in den Messszenarien eingesetzt.
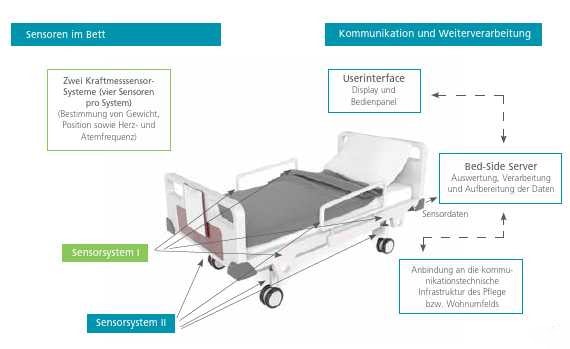
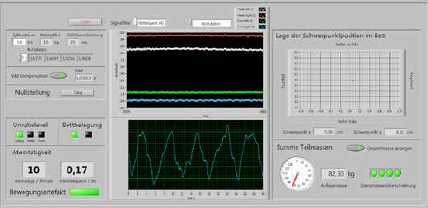
Alle Sensorsignale werden parallel über einen A/D‑Umsetzer unter Verwendung des sogenannten Bed-Side-Servers erfasst und verarbeitet. Somit ist eine latenzfreie Weiterverarbeitung der Signale gewährleistet. Einen Überblick über das Gesamtsystem vermittelt Abbildung 4. Die Sensordaten können mittels eines Userinterface visualisiert werden. Die Bedienoberfläche für Test- und Evaluierungszwecke ist in Abbildung 5 dargestellt. Hier werden neben der Darstellung der Rohdaten eines der beiden Sensorsysteme zusätzlich die Körperschwerpunktlage, das Gewicht der Person im Bett, die Bettbelegung, ein Indikator für Unruhe sowie die aktuelle Atemrate angezeigt. Als Softwareentwicklungsumgebung wurde LabVIEW von National Instruments verwendet. Die in Abbildung 4 gezeigte kommunikationstechnische Anbindung ist derzeit nicht ausgeführt, aber in einer späteren Ausbaustufe vorgesehen.
Die Auswahl der Sensoren und der damit verbundene Aufwand zum Umbau eines Pflegebetts erfolgte nach den Gesichtspunkten „Hygiene“ und „überwachte Liegefläche“. Im Hinblick auf Hygiene-Aspekte sind fest in das Bettgestell montierte Sensoren zu bevorzugen, da auf oder unter der Matratze platzierte Sensoren ggf. Körperflüssigkeiten ausgesetzt sind und die Gefahr einer Kontamination besteht. Zusätzlich sind bei frei beweglichen Sensoren eine fehlerhafte Positionierung oder das Verrutschen des Sensors und damit verbundene fehlerhafte Messungen denkbar. Neben dem Hygiene-Aspekt wurde die für Messungen nutzbare überwachte Liegefläche betrachtet. Systeme, die leicht nachzurüsten sind, gehen oft mit Einschränkungen bei der Ableitung der Parameter einher, da die überwachte Liegefläche nur einen Bruchteil der verfügbaren Liegefläche erfasst. Dies kann gerade im Hinblick auf die Dekubitus- und Sturzprävention problematisch sein, wenn die Person sich nicht mehr vollständig oder gar nicht im Bereich des Sensors befindet. Aus diesem Grund wurde für das System von HN und UDE eine Sensorlösung angestrebt, bei der Auflagemasse und Masseänderungen auf der gesamten Liegefläche erfasst werden können.
Obwohl die kommerziellen Systeme den Eindruck erwecken, dass sämtliche Probleme der präparationsfreien Ableitung von Patientenparametern bereits gelöst sind, ergeben sich weiterhin Fragestellungen, die bearbeitet werden müssen. Dazu wurden an der HN entsprechende Forschungsfragen formuliert, die neben einer theoretischen Betrachtung am neu entwickelten System Abb. 6 System zur Bestimmung der Atemrate. Grafik: Verlag OT/Pekasch Inhalt: A. Kitzig praktisch untersucht werden. Ein Teil der hierzu ergänzenden Forschungsarbeiten wird nachfolgend vorgestellt.
Entwicklung eines Algorithmus zur Bestimmung der Atemrate 8
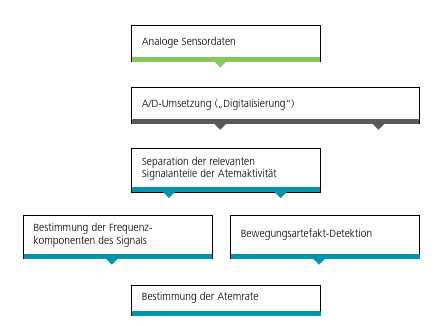
Nach dem Aufbau des Prototyp-Betts wurde zunächst ein robustes Verfahren zur Detektion der Atemaktivität entwickelt, das die große Variabilität der Nutzsignalanteile, eine Störung durch Bewegungsartefakte sowie externe Störeinflüsse berücksichtigt und eine Detektion einzelner Atemzüge ermöglicht, um die sonst übliche Zusammenfassung der Atemrate in Epochen zu vermeiden. Die Informationen über einzelne Atemzüge können z. B. zur Detektion von Apnoen genutzt werden. Das Verfahren adaptiert einen Ansatz aus der Sprachsignalverarbeitung für die Nutzung in der Biosignalverarbeitung und wurde durch zusätzliche Methoden zur robusten Signalverarbeitung ergänzt, um Einflüsse von Bewegungsartefakten zu detektieren und Störungen zu kompensieren.
Das Gesamtsystem ist in vereinfachter Form als Blockschaltbild in Abbildung 6 dargestellt. Hierbei werden zunächst die Sensorsignale digitalisiert, anschließend finden eine Separation des relevanten Signalanteils mittels digitaler Filterung und eine Bestimmung der Frequenzzusammensetzung des Signals statt. Die Bewegungsartefakt-Detektion beruht auf einer Ermittlung der Schwerpunktlage und einer Methode zum Vergleich spezieller „Bewegungsmuster“ im Signal. Anschließend kann aus den Einzelergebnissen die Atemrate berechnet werden. Zur Evaluation des Verfahrens wurden Testdaten mit unterschiedlichen Testpersonen nach einem vorgegebenen Ablaufschema im funktionalisierten Bett (Rückenlage, Seitenlage links, Rückenlage, Seitenlage rechts) erstellt. Die Evaluation zeigte, dass das Verfahren zur Bestimmung einzelner Atemzüge mit einer ausreichend hohen Genauigkeit bei zeitgleicher Detektion von Bewegungsartefakten arbeitet. Das Verfahren wurde bereits in das in Abbildung 6 dargestellte System zur Echtzeitdetektion integriert. Zur Optimierung des Systems wird an einer weiteren Verbesserung der Detektionsgenauigkeit gearbeitet, um eine Senkung der Standardabweichung der Messergebnisse zu erreichen und die Verlustrate einzelner Atemzüge durch die Bewegungsartefakt-Detektion zu minimieren.
Modellbildung zur Optimierung von Biosignalverarbeitungsverfahren 9
Im Bereich der Biosignalverarbeitung besteht das bereits dargestellte Problem, dass das zu akquirierende und zu verarbeitende Signal eine große Variabilität aufweist und durch Bewegungsartefakte und externe Störungen überlagert wird. Weiterhin gibt es kaum passende Datenbanken mit entsprechenden Test- und gelabelten Referenzdaten, die zur Evaluation eines Systems genutzt werden können, da oft die Sensorik als Neuentwicklung vorliegt und es keine einheitlichen Standards gibt. Darüber hinaus erfolgen Entwicklung und auch Positionierung von Sensoren in einem Pflegebett meist durch empirische Betrachtungen. Diese Vorgehensweise stößt jedoch oft an Grenzen im Hinblick auf die Signale, die abgeleitet werden können, da nicht unbedingt die optimale Sensorposition sowie die benötigte Sensorempfindlichkeit ermittelt werden können. Überdies ist eine derartige Entwicklung sehr oft mit hohem Zeit- und dadurch auch mit hohem Kostenaufwand verbunden.
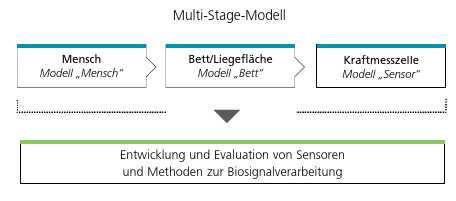
Um die genannten Punkte zu berücksichtigen und die empirisch gestützte Entwicklung zu erweitern, wird an der HN ein mehrstufiges Modell entwickelt, das die Entwicklung mittels einer auf die spätere Zielgruppe und auf das funktionalisierte Möbel zugeschnittene Simulation unterstützt. Das Modell kann bereits in einem frühen Entwicklungsstadium eingesetzt werden, um verschiedenste Testbedingungen nachzustellen. So kann z. B. bei der Entwicklung von Verfahren zur Sturzprävention die Aufwachphase eines Menschen bis hin zum Aufstehen abgebildet werden. Dadurch wird eine kostenintensive Evaluierung mit realen Testpersonen in einer klinischen Studie auf spätere Entwicklungsstadien verlagert und muss erst durchgeführt werden, wenn die Grundfunktionalität des neuen Verfahrens anhand der Simulation gesichert nachgewiesen werden konnte. Das Gesamtmodell unterteilt sich in drei Untergruppen, die den Menschen, das Möbel und die Sensorik berücksichtigen und so sowohl die Simulation des Gesamtsystems als auch einzelne Simulationen mit den Modellteilen ermöglichen. Durch den modularen Aufbau ist es weiterhin möglich, die Sensoraufnahmepunkte an der Liegefläche des Betts zu variieren oder eine andere Anzahl an Sensoren zu simulieren, um z. B. eine optimale Sensorposition und/oder ‑anzahl zu ermitteln. Aus den resultierenden Kräften der Teilmodelle können zusätzlich Richtwerte für die Entwicklung neuer Sensoren abgeleitet werden. So lassen sich z. B. anliegende Kräfte differenzierter betrachten, um daraus die notwendige Sensorempfindlichkeit abzuleiten. Der schematische Aufbau des Modells ist in Abbildung 7 dargestellt.
Der erste Teil des Modells (Modellteil „Mensch“ in Abb. 7) berücksichtigt den Menschen im Pflegebett und sieht als Modellparameter die Dimensionen der einzelnen Körperteile sowie deren Massenverteilungen vor. Zusätzlich werden kardiovaskuläre und respiratorische Elemente sowie Bewegungen und Körperlagen des Menschen nachgebildet. Dieser Modellteil ermöglicht die Simulation typischer Liegepositionen eines Menschen (Rücken‑, Bauch,- Seitenlage usw.) sowie von Bewegungsabläufen (Drehen, Setzen, Hocken, Aufstehen usw.) bei zeitgleicher Nachbildung der Massenverschiebungen von Herz- und Atemaktivität. Physikalisch betrachtet werden dabei die unterschiedlichen Auflageteilmassen des menschlichen Körpers an den entsprechenden Positionen im Bereich der Liegefläche simuliert. Um eine zeitliche Abfolge zu modellieren, werden statische Einzelpositionen zu einem Bewegungsablauf kombiniert.
Zur Modellierung des Möbels (Modellteil „Bett“ in Abb. 7) wird in dem vorgestellten Ansatz die Liegefläche des Pflegebetts mit den entsprechenden Sensoraufnahmepunkten gemäß Abb. 3 für Sensorsystem 1 beschrieben. Die resultierenden Kräfte der verschiedenen Körperlagen aus Teilmodell 1 werden für die einzelnen Sensoraufnahmepunkte anhand von Momentengleichungen berechnet, wobei in der vorliegenden Version des Modells zunächst nur eine Richtung sensitiv für Kraftänderungen ist.
Die Sensoren (Modellteil „Sensor“ in Abb. 7) werden unter Verwendung der mathematischen Beschreibung aus den Datenblättern der Sensoren beschrieben. So kann z. B. die anliegende Kraft in eine proportionale Ausgangsspannung umgerechnet werden. Um eine Anpassung an reale Gegebenheiten zu ermöglichen, ist eine optionale Überlagerung der Sensorsignale in Form eines additiven gaussverteilten Rauschsignals als zusätzliches Störsignal möglich.
Das Modell befindet sich zurzeit noch in der Entwicklungsphase; erste Untersuchungen zeigen aber, dass die korrekte Funktion gewährleistet ist. In den nächsten Schritten wird an einer weiteren Kombination der einzelnen Teile (Mensch – Möbel – Sensor) und einer Verfeinerung gearbeitet, wobei auch externe Störungen, z. B. durch Gebäudeschwingungen, modelliert werden sollen. Weiterhin ist vorgesehen, verschiedene Sensortypen, Sensoreinbauorte und die Dämpfung durch die Matratze im Modell zu berücksichtigen sowie die Modellierung des Möbels skalierbar zu gestalten, um unterschiedliche Typen eines Pflegebetts zu berücksichtigen.
Erkennung von Liegepositionen in einem funktionalisierten Pflegebett 10
Um z. B. eine Schlafanalyse durchzuführen oder um das Dekubitus- oder Sturzrisiko zu ermitteln, wurde ein System zur Erkennung der Körperlage und der Aktion einer Person im Pflegebett entwickelt. Viele Ansätze zur Sturzprävention basieren auf einer bildgestützten Analyse unter Verwendung von Videokameras, die die Bewegungen der Person in dem Bett aufzeichnen. Diese Art des Monitorings stellt jedoch einen Eingriff in die Privatsphäre des Nutzers dar und wird daher zunehmend kritisch gesehen. Andere Arbeiten zur Ableitung der Körperlage oder zur Einschätzung des Dekubitusrisikos verwenden druckempfindliche Matten im Bett, die aus hygienischen Gründen nicht optimal sind. Weiterhin besteht die Gefahr eines Verrutschens der Matte und einer daraus resultierenden fehlerhaften Detektion.
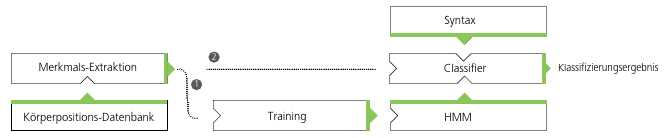
Der Vorteil des Systems zur Detektion von Körperposition und Aktionen der HN liegt hierbei in den vorgestellten Kraftmesszellen des Sensorsystems I. Zur Erkennung der einzelnen Bewegungen neben den vier Kraftmesszellen werden keine weiteren Sensoren benötigt. Um die große Variabilität der einzelnen Bewegungen und Körperlagen, die selbst bei der Wiederholung von Bewegungen einer Person auftreten, zu kompensieren, bietet sich zur Detektion ein Verfahren an, das auf Hidden-Markov-Modellen (HMM) basiert. HMMs sind im Bereich der Verarbeitung von Daten immer dort vorteilhaft anwendbar, wo Signale, etwa im Bereich der Sprach- oder Gestenerkennung, eine zeitliche Variabilität aufweisen, z. B. durch das Dehnen von Vokalen bei der Aussprache. Durch die spezielle Struktur der HMMs ist es auch im Bereich der Biosignalverarbeitung möglich, die zeitliche Variabilität der einzelnen Aktionen und Lagen einer Person im Bett zu modellieren. So wird z. B. der Ablauf einer Drehung im Bett immer ähnlich ausfallen, jedoch werden einzelne Elemente bei einer Wiederholung zeitlich variieren. Im Hinblick auf ihre Eigenschaften sind die Signale der Kraftmesszellen mit Sprachsignalen vergleichbar, somit konnte für die Entwicklung des HN-Systems das Hidden-Markov-Toolkit der Universität Cambridge (HTK) genutzt werden. Hierzu wurde HTK an die spezielle Anwendung der Lageerkennung adaptiert, um ein eigenes Lageerkennungssystem aufzubauen. Die grundlegenden Elemente des Systems sind in Abbildung 8 dargestellt.
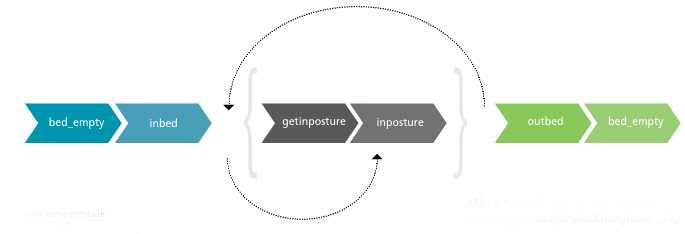
Das System wurde in einer ersten Instanz als sogenanntes Offline-System aufgebaut. Das bedeutet, dass gespeicherte Testdaten verwendet werden, welche die Sensordaten vorgegebener Abläufe enthalten. Dieser Punkt ist in Abb. 8 als „Körperpositionsdatenbank“ dargestellt. Um entsprechende HMMs generieren zu können, bedarf es neben einem sogenannten Training einer Merkmals-Extraktion. Diese dient dazu, relevante spektrale Merkmale aus den Daten zu extrahieren. Das Training der Modelle und die Erkennung werden unter Verwendung angepasster HTK-Funktionen durchgeführt. Der Erkenner („Classifier“ in Abb. 8) wird mit einer sogenannten Syntax derart gesteuert, dass eine „freie“ Erkennung einzelner Körperlagen und der dazugehörenden Aktionen möglich ist. Ein Beispiel für die Syntax wird in Abbildung 9 gegeben.
Durch die Syntax wird zunächst erkannt, ob das Bett leer ist („bed_empty“), gefolgt von der Erkennung des Betretens des Betts („inbed“). Im Anschluss daran ist eine kontinuierliche Erkennung einzelner Aktionen, die in eine Körperlage übergehen („getinposture“), und der entsprechenden Körperlage („inposture“) möglich. Die Erkennung wird abgeschlossen durch das Verlassen des Betts („outbed“) und die Detektion des leeren Betts („bed_empty“). Somit kann neben den Körperlagen zusätzlich erkannt werden, ob das Bett belegt ist oder nicht. Als Datenbank wurde ein Set von zwölf Personen verwendet, das pro Person jeweils zwei Sessions beinhaltet. Insgesamt wurden in Summe zwanzig verschiedene Aktionen und Körperlagen von den Testpersonen in einer vorgegebenen Reihenfolge je Session eingenommen. Ein Teil davon ist beispielhaft in Abbildung 10 dargestellt.
Die Erkennungsrate des Systems liegt derzeit bei etwa 95 % (bei identischen Trainings- und Testdaten); somit ist es möglich, einzelne Körperlagen und Positionen einer Person in einem Pflegebett mit hoher Sicherheit zu erkennen und zu unterscheiden. Das System kann z. B. zur Schlafanalyse als Erweiterung der Aktigraphie im Bereich der Untersuchung menschlicher Aktivitäts- und Ruhezyklen verwendet werden. Im Bereich der Dekubitusprophylaxe kann das System eingesetzt werden, um zu ermitteln, ob sich die Person im Bett ausreichend bewegt hat. Für eine Sturzprophylaxe können weiterhin Abfolgen von Positionen genutzt werden, um z. B. Aufstehtendenzen zu erkennen. Das Erkennungssystem wird sukzessive weiterentwickelt. Der nächste Entwicklungsschritt sieht den Aufbau eines Online-Erkennungssystems zur Verarbeitung der Daten in Echtzeit vor. Eine große Fragestellung besteht noch hinsichtlich der Trainingsdaten, die jeweils von realen Probanden aufgenommen werden müssen. Um den Zeit- und dadurch bedingten Kostenaufwand gering zu halten, wird in einer weiteren Ausbaustufe das bereits bestehende mehrstufige Modell dazu verwendet, Trainingsdaten mittels Simulationen zu erzeugen. Weiterhin ist vorgesehen, eine Adaption von Modellen an einen spezifischen Benutzer vorzunehmen. Dazu werden simulierte Trainingsdaten mittels spezieller Verfahren zur Adaption von Hidden-Markov-Modellen an reale Benutzer angepasst.
Fazit
Im Rahmen des vorliegenden Artikels wurde ein Überblick über die Möglichkeiten des präparationsfreien Langzeitmonitorings durch die Verwendung funktionalisierter Möbel mit dem Fokus auf die Unterstützung von Patienten und Pflegekräften vermittelt. Hierbei wurden unterschiedliche Systeme betrachtet und deren Vor- und Nachteile dargestellt. Deutlich wird bei der Betrachtung, dass aktuell bereits eine vielversprechende Anzahl von Ansätzen im Bereich der funktionalisierten Möbel existiert und auch kommerzielle Produkte angeboten werden, die einen messbaren Mehrwert durch das präparationsfreie Monitoring auf dem Gebiet der Pflege schaffen.
Im Bereich der Monitoringsysteme für die Anwendung im privaten Wohnumfeld sind bereits kommerzielle Systeme als „persönliches Schlaflabor“ erhältlich, die mit interessanten Merkmalen überzeugen und deren Leistungsfähigkeit in der nächsten Zeit noch weiter ausgebaut wird. Es existieren aber trotz der fortgeschrittenen Technik immer noch Fragestellungen, die sich aus der Betrachtung einzelner Systeme ergeben, die zur Verbesserung der Systeme und zur Steigerung der Akzeptanz beim Nutzer in den nächsten Jahren bearbeitet werden müssen.
An dieser Stelle soll noch einmal der Titel dieses Beitrags aufgegriffen werden – „Funktionalisierte (Pflege-)Betten – das Erbe der Ballistokardiographie?“. Diese Frage kann mit einem klaren Ja beantwortet werden, denn wie gezeigt werden konnte, wird die einst als ungeeignet betrachtete Technik der Ballistokardiographie durch moderne Sensor- und Rechnersysteme im Bereich der funktionalisierten Betten wieder eingesetzt. Somit kann das mit Sensoren ausgestattete Pflegebett als eine Art „moderner“ Ballistokardiograph angesehen werden, der das Erbe der historischen BKG antritt.
Für die Autoren:
Dipl.-Ing. (FH) Andreas Kitzig, M. Eng.
Hochschule Niederrhein
Fachbereich Elektrotechnik und Informatik
Reinarzstr. 49, 47805 Krefeld
Begutachteter Beitrag/reviewed paper
| Körperlage | Erklärung | |
|---|---|---|
| 1 | Leeres Bett (bed_empty) | |
| 2 | Bett betreten (inbed)/ Bett verlassen (outbed) | |
| 3 | Rückenlage, in der Bettmitte Arme und Beine ausgestreckt | |
| 4 | Rückenlage, in der Bettmitte Arme und Beine angelegt | |
| 5 | Gehocktes Sitzen, in der Bettmitte | |
| 6 | Randlagiges Liegen, am linken/rechten Bettrand | |
| 7 | Unruhe Kontinuierliches Hin- und Herbewegen |
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Rothgang H, Kalwitzki Th, Müller R, Runte R, Unger R. Barmer GEK Pflegereport 2015. Schwerpunktthema: Pflegen zu Hause. Siegburg: Asgard-Verlag, 2015.
- Meldung Rheinisches Ärzteblatt, 2015; (6): 21
- Giovangrandi L, Inan OT, Wiard RM, Etemadi M, Kovacs GT. Ballistocardiography – A method worth revisiting. Conf Proc IEEE Eng Med Biol Soc, 2011: 4279–4282
- Gordon JW. On certain molar movements of the human body produced by the circulation of the blood. J Anat Phys, 1877; 11: 533–536
- Starr I, Rawson AJ, Schroeder HA, Joseph NR. Studies on the estimation of cardiac output in man, and of abnormalities in cardiac function, from the heart’s recoil and the blood’s impacts; the ballistocardiogram. American Journal of Physiology, 1939; 127: 1–28
- Koivistoinen T, Junnila S, Varri A, Koobi T. A new method for measuring the ballistocardiogram using EMFi sensors in a normal chair. Proceedings of the 26th IEEE EMBC, San Francisco, USA, 2004: 2026–2029
- Sadeh A, Acebo C. The role of actigraphy in sleep medicine. Sleep Med Rev, 2002; 6 (2): 113–124
- Kitzig A, Stockmanns G, Viga R, Grabmaier A. Bestimmung der Atemrate von Patienten in einem funktionalisierten Pflegebett unter Verwendung von Methoden der Sprachsignalverarbeitung. Biosignalverarbeitung und Magnetische Methoden in der Medizin. Proceedings Workshop „Innovative Verarbeitung bioelektrischer und biomagnetsicher Signale” – bbs2014, 2014
- Kitzig A, Stockmanns G, Viga R, Grabmaier A. Development of a multi-stage model for the determination of biosignal processing methods to derive vital signs from a force sensor functionalized nursing bed. Biomedizinische Technik, 2014; 59 (s1): 233
- Kitzig A, Micheel A, Stockmanns G, Viga R, Grabmaier A. Development of a HMM based posture recognition system to derive patient activity from a force sensor functionalized nursing bed. Biomedizinische Technik, 2015; 60 (s1) (49. DGBMT-Jahrestagung 2015, Lübeck)