Einleitung
Bei der konservativen Behandlung von Patienten mit neuromuskulären Gangstörungen ist die Orthesenversorgung ein etabliertes Hilfsmittel zur Verbesserung der Gehfähigkeit. Dabei kommen je nach Betroffenheit und gewünschter biomechanischer Wirkung unterschiedliche Konzepte zum Einsatz. Orthesen sollen stabilisieren, führen und korrigieren und wirken dabei nicht nur auf die eingeschlossenen Gelenke, sondern beeinflussen auch die proximale Gelenkkette 1 2. Neben der Verbesserung des Gangbilds zeigen sich auch positive Effekte auf Raum-Zeit-Parameter (RZP) wie Gehgeschwindigkeit oder Schrittlänge. Eine systematische Metaanalyse über die Effekte von Ankle-Foot-Orthesen zeigte hierbei positive Einflüsse auf Kadenz, Schrittlänge und Gehgeschwindigkeit bei Kindern mit Infantiler Zerebralparese 3.
Um Gangbild und Gehfähigkeit zu verbessern, werden den Patienten Orthesen vom behandelnden Orthopäden verordnet. Entsprechend dieser Verordnung und den patientenseitigen Gegebenheiten wird ein Orthesenkonzept vom Orthopädie-Techniker festgelegt. Dies können einteilige Orthesen oder modulare Versorgungen – beispielsweise mit abnehmbarer Unterschenkeladaption – sein. Dabei fließen auch Aspekte wie Handhabung und Alltagsanforderungen mit ein.
Wie sich die Verwendung eines Hilfsmittels im Alltag konkret darstellt und wie sein Nutzen von den Anwendern beurteilt wird, ist im Wesentlichen nur aus subjektiven, individuellen Schilderungen bekannt – nur wenige Studien beschäftigen sich mit diesen Aspekten der Hilfsmittelversorgung. Aus der Literatur sind dabei unterschiedliche Herangehensweisen zur Ermittlung des Trageverhaltens bekannt: Verwendet wurden Fragebögen bzw. Befragungen sowie Druck- und Temperatursensoren. Letztgenannte eignen sich zur Ermittlung der Tragedauer in besonderem Maße; Studien dazu existieren jedoch hauptsächlich im Bereich der Korsettversorgung: Im Bereich der Rumpfversorgungen ist die Erfassung der Tragedauer schon länger bekannt, beispielsweise zur Beurteilung der Akzeptanz von Lumbosakralorthesen mittels „Thermochron-Sensoren“ 4. Grasl et al. zeigten eindrücklich, dass bei Bekanntsein eines Tragezeitmonitorings die tägliche Tragedauer von Korsettversorgungen bei Jugendlichen mit idiopathischer Skoliose um bis zu 4,72 Stunden stieg. Mit einer transparenten Darstellung der Tragedauer konnten Akzeptanz und Intensität gesteigert werden 5. Dieses Verfahren begünstigt – angewendet im Sinne eines Feedback-Systems – die Tragedauer und kann somit sogar die Notwendigkeit eines operativen Eingriffs reduzieren 6. In einer Untersuchung mit entsprechender Sensorik in KAFOs wurden 8 Kinder über einen Zeitraum von ca. 3 Wochen beobachtet. Dabei wurde deutlich, dass die Eltern das tatsächliche Trageverhalten ihrer Kinder teilweise deutlich unter- bzw. überschätzen 7.
Für die Akzeptanz eines Hilfsmittels ist die Zufriedenheit mit der Versorgung und im besten Fall eine Verbesserung der Lebensqualität förderlich. In einer Untersuchung an 33 Patienten mit neuromuskulärer Gangstörung nach Schlaganfall konnte mittels Fragebogenerhebung gezeigt werden, dass die Funktionalität für den Nutzer der wichtigste Aspekt bei der Auswahl des Hilfsmittels ist 8.
Die Lebensqualität von Kindern und jungen Erwachsenen mit Infantiler Zerebralparese (ICP) wurde in einigen wenigen Studien mit großer Fallzahl untersucht. So konnte in einer Erhebung mit 500 Teilnehmern gezeigt werden, dass Kinder, die in der Lage sind, ihre Lebensqualität selbst zu bewerten, diese sehr ähnlich wie ihre nicht betroffenen Altersgenossen einschätzen. Schmerzen stellten den größten negativen Einfluss dar, wodurch auch alle Bereiche der Lebensqualität beeinträchtigt werden. Die Teilhabe ist bei Kindern mit ICP eingeschränkt; das Ausmaß der Einschränkung ist dabei stark abhängig von der Schwere der Betroffenheit 9. Gilson et al. stellen in einer Übersichtsstudie mit unterschiedlichen Fragebögen zur Lebensqualität heraus, dass auch die Belastung der Eltern ein direkter Einflussfaktor auf die Lebensqualität dieser Kinder ist 10.
Vor diesem Hintergrund wurde die im Folgenden dargestellte Studie entworfen. Es soll ermittelt werden, wie und über welchen Zeitraum Orthesen im Alltag getragen werden. Dabei werden verschiedene Versorgungshöhen unterschieden sowie die unterschiedlichen Komponenten modularer Versorgungen bezüglich ihrer Verwendung betrachtet. Der Einfluss auf die Gehfähigkeit wird über Raum-Zeit-Parameter erfasst. Zusätzlich wird die Zufriedenheit von Patienten und Eltern mit der Hilfsmittelversorgung sowie die gesundheitsbezogene Lebensqualität gemessen. Die Erhebung dieser Parameter in Kombination soll einen Einblick in die alltägliche Nutzung von Orthesenversorgungen vermitteln und die Einflussfaktoren auf die Tragedauer aufzeigen.
Methoden
Eingeschlossen wurden alle Patienten mit neuromuskulären Gangstörungen im Alter von 4 bis 80 Jahren mit GMFCS I bis III, die in einem Zeitraum von 8 Monaten bezüglich einer bestehenden oder neuen Orthesenversorgung höher als Fußorthesen in der Technischen Orthopädie des Universitätsklinikums Heidelberg versorgt wurden. Voraussetzung für den Studien einschluss war, dass eine Strecke von mindestens 30 Metern selbstständig mit Hilfsmitteln zurückgelegt werden konnte. Ausgeschlossen waren Patienten, die innerhalb des letzten Jahres an den unteren Extremitäten operiert worden waren oder die aufgrund fehlender Compliance nicht an der Studie teilnehmen konnten. Alle Orthesenversorgungen von AFO bis KAFO wurden nach Höhe, Bauart und Funktionsweise systematisch dokumentiert.
Zum ersten Messtermin wurden eine Anamnese und eine klinische Untersuchung zur Beurteilung von Bewegungsumfang, Kraft und Spastizität durchgeführt. Temperatursensoren wurden in Gurten oder Polstern der Orthesenversorgung möglichst nahe der Hautoberfläche platziert. Bei modularen Orthesenkonzepten wurden alle unabhängig voneinander verwendbaren Module mit einem Temperatursensor versehen. Die Messung der Tragedauer erfolgte mittels dieser Sensoren, die über 3 Monate alle 15 Minuten die vorliegende Temperatur speichern (Orthotimer, Rollerwerk Medical Engineering, Deutschland). Werte zwischen 29,0 und 38,5 °C wurden als „getragen“ eingestuft; die Zeiträume, in denen die Messwerte in diesem Temperaturbereich lagen, wurden als „Tragedauer“ gewertet.
Zum zweiten Messtermin nach 3 Monaten wurden die Temperatursensoren entfernt und ausgelesen. Zur Bestimmung der Raum-Zeit-Parameter wurde eine einfache instrumentierte Ganganalyse (Vicon Motion Systems, Großbritannien) zur Erhebung von Raum-Zeit-Parametern beim Gehen in der Ebene mit Orthesenversorgung und entsprechenden Schuhen durchgeführt. Falls möglich wurde auch das Gehen barfuß und nur mit Schuhen erhoben.
Zur Einschätzung der Zufriedenheit mit der Orthesenversorgung füllten die Studienteilnehmer zum zweiten Termin den QUEST-Fragebogen aus, der dazu entworfen wurde, die Zufriedenheit mit Hilfsmitteln zu messen 11. Die gesundheitsbezogene Lebensqualität wurde mittels des EQ-5D-Y-Fragebogens erfasst 12. Zusätzlich wurde nach Gründen gefragt, die das Tragen der Hilfsmittel im Beobachtungszeitraum einschränkten. Konnte der zweite Messtermin aus bestimmten Gründen (z.B. lange Anfahrt) nicht realisiert werden, bestand die Möglichkeit, Fragebögen und Rücksendung der Temperatursensoren per Post abzuschließen (T2-Brief); die Erhebung der RZP entfiel in diesem Fall. Beim Ausfüllen der Bögen sowie beim Ausbau der Temperatursensoren wurden die Patienten bei Bedarf telefonisch unterstützt. Die Rekrutierung erfolgte über die Abteilung Technische Orthopädie sowie die entsprechenden ambulanten Sprechstunden im Haus. Insgesamt wurden 67 Patienten angesprochen, welche die formalen Einschlusskriterien erfüllten; davon waren 53 zur Studienteilnahme bereit. Nach dem ersten Messtermin T1 schieden 3 Patienten auf eigenen Wunsch aus der Studie aus. Für 38 Probanden erfolgte die T2-Erhebung mit Präsenztermin; bei 12 Probanden erfolgte der zweite Messtermin als T2-Brief. Die Datensätze von 5 Probanden mussten aufgrund unvollständiger oder fehlerhafter Daten aus der Wertung genommen werden. Das komplette Studienprotokoll wurdedemnach von insgesamt 45 Nutzern durchlaufen. Die statistische Auswertung der Einflussgröße auf die Tragedauer erfolgte mittels T‑Test in Abhängigkeit von Wochentag (abhängiger Gruppenvergleich) und Versorgungshöhe (unabhängiger Gruppenvergleich) durch die Statistiksoftware SPSS (IBM SPSS Statistics, Version 24).
Ergebnisse
Bei den 45 Studienteilnehmern zwischen 4 und 37 Jahren (10 Jahre; 1,43 m; 41,3 kg; m: 28, w: 17) überwog mit 82 % eine ICP als Grunderkrankung. Bei 7 Teilnehmern lag eine Myelomeningozele vor, in einem Fall eine Mikroenzephalie. Die Einteilung in GMFCS-Niveaus zeigte, dass die GruppeGMFCS II mit 21 Probanden am stärksten vertreten war (Tab. 1). Insgesamt waren 28 Teilnehmer mit einfachen Orthesen und 17 mit modularen Orthesenkonzepten versorgt. Nach Versorgungshöhe aufgeteilt wurden 18 DAFOs, 38 AFOs und 8 KAFOs betrachtet. Bei den DAFOs waren 13 von 18 Versorgungen modular (mDAFOs), bei den AFOs (insgesamt 38) gab es 11 modulare Versorgungen (mAFOs), und 6 von 8 KAFOs waren modular aufgebaut. Durch die modularen Versorgungen erklärt sich auch die höhere Gesamtzahl der Versorgungen: So zählt eine Versorgung aus einer DAFO in Kombination mit einer dynamischen Unterschenkelorthese sowohl in der DAFO- als auch in der AFO-Gruppe, wenn das DAFO-Modul auch ohne die Adaption getragen wurde. Die DAFO korrigiert hierbei die Fußstellung und kann in Kombination mit einer dynamischen Unterschenkelorthese zur Begrenzung der Plantarflexion führen. Die Gruppe der AFO-Versorgungen fasst unterschiedliche Konzepte zusammen. Dabei kamen Unterschenkel-Carbonorthesen (USCOs) mit ventraler Anlage und unilateralem oder bilateralem Gelenk mit langem steifem Vorfuß sowohl mit als auch ohne federgedämpften Anschlag zum Einsatz, weiterhin USCOs mit dorsaler Feder oder in Spiralbauweise in unterschiedlichen Ausgestaltungen. In 11 Fällen waren die AFOs mit einer separat verwendbaren DAFO kombiniert. Zu den KAFOs zählten Oberschenkel-Carbonorthesen (OSCOs) mit freien oder sperrbaren Gelenken oder Kombinationen von USCOs mit abnehmbarer Oberhülse oder Derotationsbandagen. Nur mit DAFOs versorgt wurden ausschließlich Patienten mit GMFCS-Niveau I und II. GMFCS-Niveau II ist dabei mit 47 % in der AFO-Gruppe am stärksten vertreten, neben 28 % mit GMFCS-Niveau I und 25 % mit GMFCS-Niveau III. Patienten mit KAFO-Versorgung waren überwiegend den GMFCS-Niveaus II und III zuzuordnen.
Die Auswertung der Tragedauer für die unterschiedlichen Versorgungshöhen zeigte ähnliche Ergebnisse für DAFOs und AFOs mit im Mittel 4,8 Stunden pro Tag; die Tragedauer der KAFOs lag bei 3 Stunden pro Tag. Betrachtet man nur die Gruppe der modularen Orthesen, so zeigen die modularen DAFOs eine Tragedauer von 5,14 Stunden pro Tag und die dazugehörigen modularen AFOs von 2,86 Stunden pro Tag (Tab. 2). Mittelt man die Tragedauer separat für Wochentage (Montag bis Freitag) und Wochenenden (Samstag und Sonntag), so ergibt sich für die Gruppe der DAFOs und AFOs eine Tragedauer von fast 7 Stunden pro Wochentag gegenüber ca. 4,5 Stunden am Wochenende.
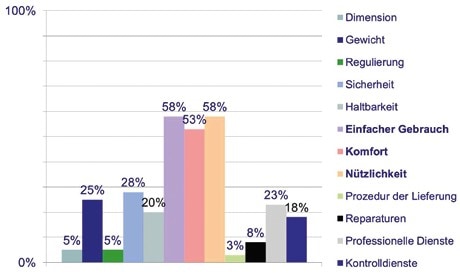
Die Tragedauer der KAFOs unterscheidet sich nicht signifikant in Abhängigkeit von den Wochentagen (Tab. 3); die Raum-Zeit-Parameter zeigen einen direkten Zusammenhang zum GMFCS-Niveau: Patienten mit GMFCS-Niveau I erreichen eine durchschnittliche Gehgeschwindigkeit von 0,93 m/s, bei GMFCS-Niveau II beträgt diese 0,87 m/s und bei GMFCS-Niveau III 0,59 m/s. Die Auswertung des QUEST-Fragebogens ergab, dass Nutzer die Aspekte „einfacher Gebrauch“, „Komfort“und „Effektivität“ mit jeweils über 50 % als wichtigste Parameter ihrer Orthesenversorgung ansehen. Die Aspekte „Service“ und „Einstellbarkeit“ sowie „Dimension“ des Hilfsmittels wurden als am wenigsten wichtig bewertet (Abb. 1).
Wie zufrieden die Nutzer mit diesen drei als „wichtigste“ Aspekte genannten Eigenschaften waren, wurde nach Versorgungshöhe aufgeteilt betrachtet. Dabei wurden die Antworten „sehr zufrieden“ und „ziemlich zufrieden“ zusammengefasst und prozentual für die jeweilige Versorgungshöhe dargestellt (Tab. 4). Es zeigt sich, dass die DAFO-Nutzer nur zu 40 % bzw. 60 % mit dem Komfort bzw. der Effektivität des Hilfsmittels zufrieden waren; AFO-Nutzer sind mit allen drei Aspekten zu ca. 80 % zufrieden. Bei den modularen Versorgungen ist eine deutlich unterschiedliche Bewertung der „Einfachheit des Gebrauchs“ zwischen modularen AFOs (91 % zufrieden) und modularen KAFOs (67 % zufrieden) zu erkennen (siehe Tab. 4). Bei der Bewertung der Lebensqualität werden Probleme hauptsächlich für die Bereiche „Bewegung“ und „Für mich selbst sorgen“ angegeben. 62 % der Befragten haben keine Probleme mit Schmerz oder Unwohlsein und können problemlos Aktivitäten des täglichen Lebens nachgehen; 76 % der Studienteilnehmer sind weder traurig noch unglücklich oder besorgt.
Die Studienteilnehmer wurden gefragt, ob es während der dreimonatigen Zeitspanne Gründe gab, weshalb die Orthesenversorgung an manchen Tagen gar nicht getragen wurde. Die am häufigsten genannten Gründe waren Passformprobleme, gefolgt von Krankheit oder Ferien sowie sehr hohen Außentemperaturen. In wenigen Fällen waren es begleitende Therapien wie Reit- oder Wassertherapie, zu denen die Orthesen nicht getragen werden konnten. Auch mangelnde Akzeptanz an manchen Tagen wurde von den Eltern als Grund angegeben, die Orthesen zwischenzeitlich nicht zu tragen.
Gefragt, nach welchem Schema die Orthesen im Alltag getragen werden, war die erste Antwort bei 82 % der Aussagen „so oft wie möglich“. Bei genauer Nachfrage gaben 18 % an, die Hilfsmittel „immer“ zu tragen. 58 % der Nutzer bestätigten, dass sie sich zu Hause ohne Orthesen aufhalten. 45 % tragen die Orthesen, wenn sie in die Schule bzw. zur Arbeit gehen, und ebenso häufig bei Freizeitaktivitäten. 5 % gaben an, die Orthesen für längere Gehstrecken anzuziehen, 11 % für Therapieeinheiten.
Diskussion
Bei der Analyse der durchschnittlichen Tragedauer über 3 Monate erscheinen die ersten Ergebnisse mit 3 bis 4,5 Stunden eher gering. Die Aufteilung der Ergebnisse in die Tragedauer an Werktagen und am Wochenende deckte jedoch sowohl in der DAFO- als auch in der AFO-Gruppe diesbezüglich signifikante Unterschiede auf: Bei beiden Gruppen lässt sich demnach über eine durchschnittliche Tragedauer unter der Woche von knapp 7 Stunden berichten. Diese Ergebnisse passen gut zu den Schilderungen der Teilnehmer aus dem Alltag. So berichtete ein Großteil, die Versorgung in der Schule bzw. bei der Arbeit und bei Freizeitaktivitäten zu tragen und im häuslichen Umfeld die Orthesenversorgung eher abzulegen. So lässt sich für die Gruppe der DAFO- und AFO-Nutzer schlussfolgern, dass die Verwendung der Orthesenversorgungen stark in die tägliche Routine integriert ist und dass – wie bei vielen anderen Menschen auch – ein unterschiedlicher Tagesablauf zwischen Werktagen und dem Wochenende besteht.
Betrachtet man im Vergleich dazu die Gruppe der KAFO-Nutzer, fällt auf, dass die Tragedauer hier insgesamt geringer ist (3,5 Stunden), sich jedoch zwischen Werktagen und dem Wochenende nicht unterscheidet. Dies lässt sich mit der höheren Erkrankungsschwere und dem Verwendungszweck der Orthesen begründen: Die Auswertung der GMFCS-Niveaus zeigt, dass bei KAFO-Nutzern eine deutlich größere Einschränkung der Gehfähigkeit besteht. Die Aussagen der Nutzer zeigen, dass die KAFOs häufig für Therapiezwecke wie beispielsweise tägliches Geh- oder Stehtraining genutzt werden und weniger zur Fortbewegung im Alltag dienen.
Bei den modularen Orthesenkonzepten zeigt sich, dass die Modularität im Alltag auch genutzt wird. Die mDAFOs aus diesen Versorgungen werden insgesamt mit 5,14 Stunden pro Tag ohne Unterscheidung nach Wochentag am intensivsten getragen. Im Alltag bedeutet das beispielsweise, dass zu Hause beim Spielen die mDAFO angezogen bleibt und nur die Unterschenkeladaption der mAFO abgelegt wird. Diese mAFO wird somit nur knapp 3 Stunden getragen – verglichen mit einer nichtmodularen AFO also 1,5 Stunden weniger. Das modulare Konzept bewirkt also, dass die DAFO insgesamt häufiger getragen wird und den Nutzern die Möglichkeit bietet, bei bestimmten Aktivitäten wie dem Zurücklegen längerer Gehstrecken die biomechanischen Vorteile der mAFO zu nutzen. Bei der Anwendung betrachtet ein Teil der Nutzerfamilien dies als großen Vorteil. Gleichzeitig beschreiben einige Eltern es als doppelt schwierig, die Orthese bei Kindern mit geringerer Toleranz gegenüber dem Hilfsmittel in zwei Teilen anzuziehen; sie würden eher eine fest integrierte DAFO bevorzugen.
Diese individuellen Aspekte gilt es bei der Konzepterstellung zu erfragen. Ebenso sollte berücksichtigt werden, wie das therapeutisch notwendige Trageschema beschaffen sein soll: Soll eine möglichst intensive Korrektur der Fußstellung erfolgen und die mAFO lediglich die Gehstrecke verlängern, eignet sich das modulare Konzept der mDAFO mit längerer Tragedauer.
Bei der Nutzerbefragung konnte festgestellt werden, dass die Trageempfehlung meist nicht konkret erfolgt: 82 % der Befragten gehen davon aus, dass die Orthesen „so oft wie möglich“ getragen werden sollen. Hier zeigt sich, dass im Unterschied zu Korsettversorgungen, wo klare Trageempfehlungen für eine korrigierende Wirkung existieren, keine Referenzwerte für Orthesenversorgungen bekannt sind. In der Literatur findet sich diesbezüglich wiederholt die Empfehlung einer täglichen Tragedauer von 8 Stunden, ohne dass dies jedoch systematisch untersucht worden wäre 13. Die Schilderungen der Befragten zeigen, dass meist die Praktikabilität im Alltag das Trageschema vorgibt. So kann ein großer Einflussfaktor beispielsweise darin bestehen, ob Kinder ihre Orthesen tagsüber selbstständig ab- und anlegen können oder ob Betreuungs- bzw. Lehrpersonal ihnen dabei helfen kann. Die Auswertung zur Zufriedenheit mit dem Hilfsmittel zeigt, dass dessen Dimension (Größe und Gewicht) toleriert wird, solange der Nutzer die Orthese als effektiv ansieht und das Hilfsmittel einfach in der Handhabung ist. Hierbei ist auch die Auswahl der entsprechenden Schuhe nicht zu vernachlässigen, die sowohl zur Akzeptanz als auch zur Funktion beitragen kann.
Limitationen
Bei der gewählten Methode zur Bestimmung der Tragedauer wird lediglich die Temperatur gemessen. Das heißt, die Tragedauer entspricht der Zeit, in der sich die Orthese am Körper des Patienten befindet. Jedoch kann auf diese Weise nicht erfasst werden, ob und in welchem Umfang der Nutzer in dieser Zeit mit seiner Orthesenversorgung aktiv war. Um die Wirkung und den Therapieeffekt in Relation zur Tragedauer beurteilen zu können, sollte zusätzlich – beispielsweise mittels Inertialsensorik – die Aktivität ermittelt werden.
Aus ethischen Gründen war es nicht möglich, die Tragedauer verdeckt zu messen, sodass die Familien zuvor darüber informiert werden mussten. Wie Grasl et al. eindrücklich zeigten, kann dieses Wissen eine Steigerung der Tragedauer bewirken. Hierin besteht eine unvermeidbare Limitation der Studienergebnisse. In der Einzelfallbetrachtung konnten auch in dieser Studie – ähnlich den Beschreibungen von Maas et al. – teilweise Differenzen zwischen der im Gespräch angegebenen und der tatsächlich ermittelten Tragedauer festgestellt werden.
Die Dokumentation der eingesetzten Orthesenkonzepte der 45 Studienteilnehmer verdeutlicht die Vielfalt der Versorgungen. Die genaue Dokumentation der verwendeten Orthesen ist in vielen Publikationen unzureichend, wenngleich dies ein entscheidender Faktor für Funktion, Handhabung und Akzeptanz des Hilfsmittels ist.
Schlussfolgerungen
Bei Nutzern mit neurologischer Grunderkrankung unterschiedlich starker Ausprägung gibt es einen Zusammenhang zwischen GMFCS-Niveau, Versorgungshöhe und Tragedauer. Bei den Nutzern von DAFOs und AFOs steht die Tragedauer in direktem Zusammenhang mit der Alltagsgestaltung; dabei handelt es sich überwiegend um Patienten mit GMFCS I und II, die sich im Alltag gehend fortbewegen. Werden die Orthesen weniger zur täglichen Fortbewegung genutzt – wie bei Patienten mit GMFCS III und einer KAFO mit starken funktionellen Einschränkungen –, unterscheidet sich die Tragedauer unter der Woche und am Wochenende nicht.
Die Versorgungshöhe richtet sich nach der Stärke der Betroffenheit. Ist diese Auswahl adäquat getroffen und werden die Hilfsmittel als effektiv empfunden, erhöht dies die Zufriedenheit und fördert die Tragedauer. Eine genaue Trageempfehlung wird den Familien meist nicht mitgegeben; evidenzbasierte Empfehlungen im Bereich neuromuskulärer Gangstörungen existieren bisher nicht. Die Erwägung modularer Versorgungskonzepte sowie das möglichst einfache An- und Ablegen können aber in Anbetracht der individuellen Alltagsanforderungen Zufriedenheit und Akzeptanz fördern und damit auch die Tragedauer positiv beeinflussen.
Für die Autoren:
Dipl.-Ing. (FH) Julia Block
Zentrum für Orthopädie, Unfallchirurgie und Paraplegiologie
Universitätsklinikum Heidelberg
Schlierbacher Landstr. 200a
69118 Heidelberg
julia.block@med.uni-heidelberg.de
Begutachteter Beitrag/reviewed papaer
Block J, Wendy S, Kaib T, Alimusaj M, Weichold C, Wolf SI, Schwarze M. Erfassung des Trageverhaltens von Orthesen bei Patienten mit neuroorthopädischen Gangstörungen. Orthopädie Technik. 2018; 69 (12): 24–28
| Parameter | n=45 |
|---|---|
| Diagnone | ICP 37; MMC 7; Me 1 |
| GMFCS | I: 11; II: 21; III: 13 |
| Geschlecht m/w | 28/17 |
| Alter median (Range) in Jahren | 10 (4 – 37) |
| Größe median (Range) in m | 1.43 (1.00 –1.84) |
| Gewicht median (Range) in kg | 41.3 (14.2–91.6) |
| Versorgung | mittlere Tragedauer über 3 Monate in Stunden/Tag |
|---|---|
| DAFO | 4,26 |
| AFO | 4,29 |
| KAFO | 3,06 |
| mDAFO | 5,14 |
| mAFO | 2,86 |
| Versorgung | TDWoche mean h/d | TDWochenende mean h/d |
|---|---|---|
| DAFO | 6,74 | 4,39 |
| AFO | 6,95 | 4,67 |
| KAFO | 3,6 | 3,31 |
| Quest-Items | DAFO n = 5 in % | AFO n = 21 in % | KAFO n = 2 in % | mAFO n = 11 in % | mKAFO n = 6 in % |
|---|---|---|---|---|---|
| einfacher Gebrauch | 80 | 86 | 100 | 91 | 67 |
| Komfort | 40 | 81 | 100 | 82 | 83 |
| Nützlichkeit | 60 | 81 | 100 | 91 | 83 |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- White H et al. Clinically prescribed orthoses demonstrate an increase in velocity of gait in children with cerebral palsy: a retrospective study. Dev Med Child Neurol, 2002; 44 (4): 227–232
- Romkes J, Brunner R. Comparison of a dynamic and a hinged ankle-foot orthosis by gait analysis in patients with hemiplegic cerebral palsy. Gait Posture, 2002; 15 (1): 18–24
- Aboutorabi A et al. Efficacy of ankle foot orthoses types on walking in children with cerebral palsy: A systematic review. Ann Phys Rehabil Med, 2017; 60 (6): 393–402 28
- Benish BM, Smith KJ, Schwartz MH. Validation of a miniature thermochron for monitoring thoracolumbosacral orthosis wear time. Spine (Phila Pa 1976), 2012; 37 (4): 309–315
- Grasl C et al. Compliancestreigerung durch Tragezeitmonitoring in der Korsettversorgung bei idiopatischer Skoliose. OTWorld Conference Proceedings, 2018: 1
- Karol LA et al. Effect of Compliance Counseling on Brace Use and Success in Patients with Adolescent Idiopathic Scoliosis. J Bone Joint Surg Am, 2016; 98 (1): 9–14
- Maas J et al. A randomized controlled trial studying efficacy and tolerance of a knee-ankle-foot orthosis used to prevent equinus in children with spastic cerebral palsy. Clin Rehabil, 2014; 28 (10): 1025–1038
- Swinnen E et al. Neurological patients and their lower limb orthotics: An observational pilot study about acceptance and satisfaction. Prosthet Orthot Int, 2017; 41 (1): 41–50
- Colver A. SPARCLE. A Study of Participation and Quality of Life of Children with Cerebral Palsy Living in Europe 2016. https://research.ncl.ac.uk/sparcle/Publications_files/SPARCLE%201&2%20Summary2016%20A4.pdf [Summary] (Zugriff am 02.10.2018)
- Gilson KM et al. Quality of life in children with cerebral palsy: implications for practice. J Child Neurol, 2014; 29 (8): 1134–1140
- Demers L, Weiss-Lambrou R, Ska B. Development of the Quebec User Evaluation of Satisfaction with assistive Technology (QUEST). Assist Technol, 1996; 8 (1): 313
- Wille N et al. Development of the EQ-5D‑Y: a child-friendly version of the EQ-5D. Qual Life Res, 2010; 19 (6): 875–886
- Tardieu C et al. For how long must the soleus muscle be stretched each day to prevent contracture? Dev Med Child Neurol, 1988, 30 (1): 3–10