Einführung:
Die neuromuskuläre Skoliose (NMS) ist eine Krümmung der Wirbelsäule, die durch eine neurologische oder muskuläre Erkrankung verursacht wird. Bei der NMS handelt es sich um eine Deformität überwiegend in der Frontalebene, die auch das Becken einbezieht 1 und somit auch zu einem Beckenschiefstand führt. Ursache können unterschiedlichste Erkrankungen wie beispielsweise Duchenne-Muskeldystrophie, spinale Muskelatrophie, Zerebralparese oder amyotrophe Lateralsklerose sein. Die Inzidenz (Häufigkeit) dieser Skoliosen hängt unter anderem von der Gehfähigkeit der Patienten ab und wird bei nicht gehfähigen Rollstuhlnutzern mit 80 % bis 100 % angegeben 2. Während des Wachstums kann die Skoliose rasch von einer flexiblen Deformität zu einer fixierten Deformität fortschreiten und auch nach dem Ende des Wachstums weiter voranschreiten. Die Skoliose beeinträchtigt die Sitzfähigkeit, das Blickfeld, die Nahrungsaufnahme, die Lungenfunktion und die Kommunikationsmöglichkeiten des Rollstuhlnutzers und kann Druckverletzungen und Schmerzen verursachen 3 4.
Die Primärtherapie erfolgt bei den meisten Rollstuhlnutzern mit NMS nicht operativ, sondern durch angepasste Sitzhilfen. Bevor eine Rollstuhl- oder Sitzversorgung durchgeführt werden kann, sind eine ausführliche Untersuchung und Bewertung der Patientensituation notwendig. Diese beinhalten vor allem folgende Aspekte:
- Identifizierung der Ziele der Rollstuhl-/Sitzversorgung für den Nutzer, die Familie und die Betreuer 5 6
- Haltungskontrolle unter Berücksichtigung der fixierten und korrigierbaren Anteile der Deformitäten
- eigenständige Mobilität
- nutzbare Restfunktionen
- Berücksichtigung von Sekundärkomplikationen wie Muskelverkürzungen und Kontrakturen 7 8 9.
Idealerweise sollten die Beurteilung und Planung von einem multidisziplinären Team mit entsprechendem Fachwissen durchgeführt 10 11 und die Ansichten und Wünsche der behinderten Menschen, ihrer Familien, Betreuer und behandelnden Therapeuten berücksichtigt werden 12.
Die funktionelle Untersuchung ist ein wichtiger Teil des Entscheidungsprozesses und soll Kriterien für die Auswahl und Konstruktion eines geeigneten Sitzsystems (in Bezug auf Funktion, Form und Größe) liefern, unter Berücksichtigung der funktionellen Möglichkeiten des Patienten, seiner bestmöglichen Körperhaltung und der Vermeidung bzw. Behandlung von Druckgeschwüren. Auch wenn es viele verschiedene Untersuchungstechniken gibt, sollten diese in jedem Fall folgende Punkte berücksichtigen:
- Untersuchung und Quantifizierung der Beweglichkeit des Körpers und der Körpersegmente des Patienten inklusive der Beurteilung, ob die Deformitäten flexibel, teilflexibel oder fixiert sind
- Untersuchung des Einflusses von Tonus und Spasmus auf die Körperhaltung
- klinische Begründung und Dokumentation für die vorgeschlagene Sitzversorgung
- Testung konkreter Maßnahmen zur Verbesserung der Körperhaltung und des Druckmanagements durch Simulation in sitzender Position.
Diese Erkenntnisse fließen in den Verordnungsprozess für Sitz- und Mobilitätshilfen ein und legen z. B. die Anzahl und Positionierung der seitlichen Rumpfstützen fest oder wieviel Höhenausgleich unter den Sitzbeinhöckern im Falle eines fixierten Beckenschiefstandes erforderlich ist.
In der Regel wird die Untersuchung in den folgenden Situationen durchgeführt 13:
- im bestehenden Sitzsystem des Nutzers
- in Rückenlage auf der Liege
- im Sitzen auf der Liege, um mit den Händen die Anstützpunkte zur Aufrichtung der Körperhaltung zu simulieren.
In der Rückenlage werden die Art der Deformität, die Bewegungsumfänge (Range of Motion, ROM) in Grad und die Position des Beckens, des Rumpfes, der Hüfte, des Kopfes, des Halses, der Knie und der Füße ermittelt. Die Daten aus den gängigen Untersuchungstechniken sind jedoch häufig unzureichend, weil
- sie in einzelnen Körpersegmenten erfasst werden, häufig ohne Berücksichtigung der Auswirkungen des ROM des untersuchten Segments auf proximale und distale Segmente (z. B. ROM des Beckens vs. ROM des Beckens unter Berücksichtigung von ROM-Defiziten der unteren Extremitäten oder der Wirbelsäule)
- nur ROM-Winkel erfasst werden und nicht reproduzierbare Abstandsmaße, was die Verwendung der Daten aus der Untersuchung bei der konkreten Anpassung des Sitzsystems erschwert.
Außerdem ist die Untersuchung zeitaufwendig und bindet dadurch Therapiezeit und Ressourcen.
Ziel:
Das Ziel des Autors ist es, die Grenzen der derzeitigen Untersuchungstechniken bei der neurologischen Skoliose zu thematisieren und eine neue Vorgehensweise vorzuschlagen. Bewährte Aspekte der bisherigen Untersuchungsmethoden können und sollen durch das vorgestellte Prozedere nicht verdrängt oder ersetzt werden. Die vorgeschlagene Methode ermöglicht aber folgende Vorteile:
a) Vereinfachung des praktischen Beurteilungs- und Messprozesses, sodass er durch einen Therapeuten allein durchgeführt werden kann
b) Zeiteinsparung gegenüber der bisherigen Bewertungstechnik
c) mehr Sicherheit für den Nutzer.
Die vorgeschlagene Technik wurde vom Autor in Zusammenarbeit mit den Physiotherapeuten seiner Praxis entwickelt.
Methode/Technik:
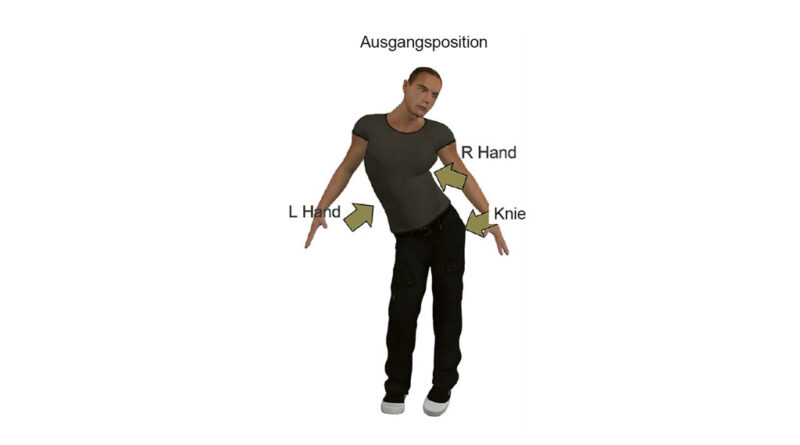
Schritt 1: Der Patient wird in Rückenlage auf einen Therapietisch oder eine Liege gelegt, wobei zwischen dem Tisch und dem Patienten ein Transfertuch liegt. Das Transfertuch erleichtert die Ausführung einer korrigierenden Manipulation der Wirbelsäule. (Abb. 1)
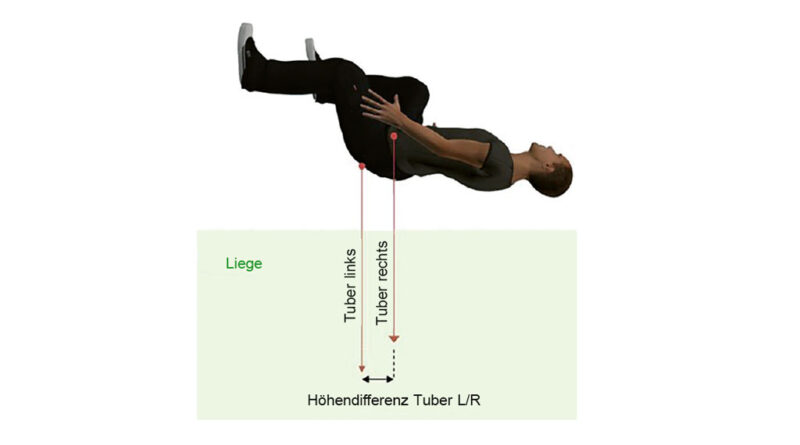
Schritt 2: Der Untersucher legt eine Hand auf die stärkste Ausprägung der Konvexseite und eine Hand auf die stärkste Ausprägung der Konkavseite. Das Becken des Patienten wird auf der konkaven Seite der Skoliose stabilisiert, indem der Versorger sein Knie vorsichtig dagegen drückt. Mit beiden Händen wird sanft eine korrigierende Kraft ausgeübt, bis entweder der Patient Schmerzen verspürt, die Skoliose nicht weiter korrigiert werden kann oder ein erhöhter Druck auf dem Knie zu spüren ist (d. h., der Patient beginnt die korrigierenden Kräfte zu kompensieren). (Abb. 2)
Schritt 3: Haben Sie die maximale Korrektur der Wirbelsäule erreicht, lässt sich daraus ableiten, ob diese flexibel (die Wirbelsäule kann in die Neutralstellung gebracht werden), teilflexibel (Neutralstellung wird nicht erreicht) oder fixiert (keine Korrektur möglich) ist. Im Falle einer teilflexiblen oder fixierten Skoliose müssen Sie entscheiden, welches der folgenden Ziele Sie erreichen möchten:
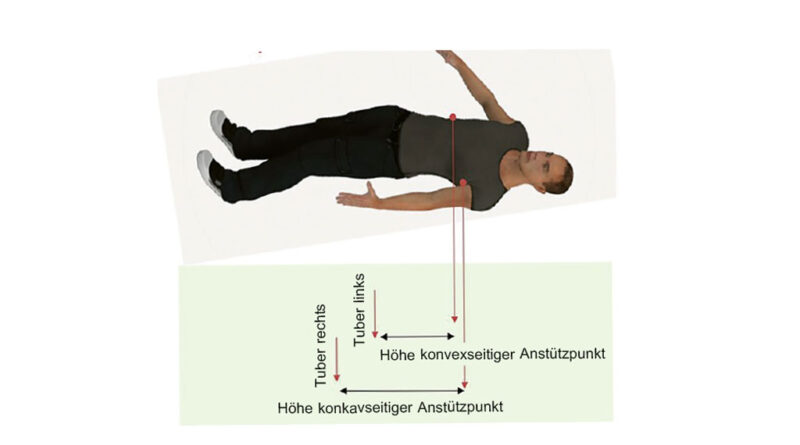
- Schultergradstand bei schrägstehendem Becken (Abb. 3)
- Beckengradstand bei schrägstehender Schulter oder
- Kompromiss zwischen beiden Positionen.
Sie können jede dieser Optionen simulieren, indem Sie den Patienten, weiterhin auf der Liege befindlich, auf dem Tuch verschieben.
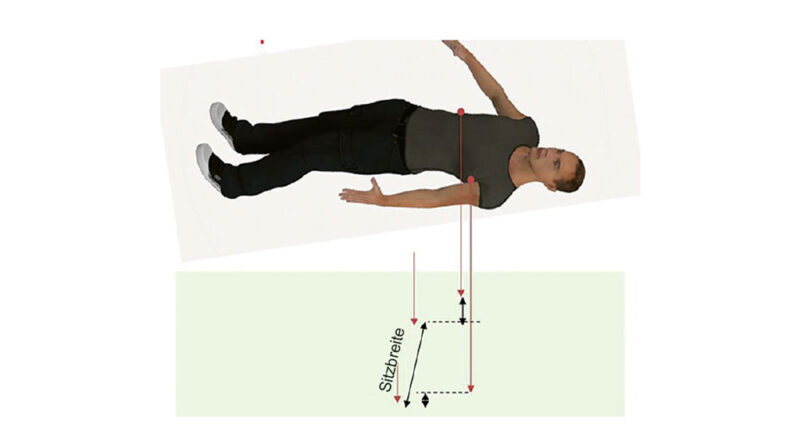
Schritt 4: Haben Sie die gewünschte Position ermittelt, entfernen Sie das Tuch und bringen den Patienten wieder in die Korrekturposition. Nun halten Sie einen Messwinkel an die Stellen, an denen eine Abstützung erforderlich ist, und markieren diese Punkte auf der Liege mit Haftnotizen oder Ähnlichem. (Abb. 4) Die empfohlenen Punkte sind:
- Korrekturpunkt auf der Konvexseite
- Korrekturpunkt auf der Konkavseite
- Trochanter links und rechts, für den Fall, dass Hüftstützen benötigt werden (diese Messung gibt Ihnen auch die Sitzbreite an)
- Sitzbeinhöcker (beugen Sie die Hüften, um die Messung zu erhalten).
Setzen Sie den Patienten anschließend wieder in seinen Rollstuhl. Anhand der Markierungen auf der Liege können Sie nun messen:
- den Höhenunterschied zwischen dem rechten und dem linken Sitzbeinhöcker (Tuber Ischiadicum (TI)) (Abb. 5)
- die Höhe der seitlichen Stützen auf beiden Körperseiten (TI zur Höhe der Anstützung) (Abb. 6)
- die Sitzbreite (Abstand Markierung Trochanter links und rechts) (Abb. 7)
- Versatz der Seitenstützen im Verhältnis zu den Markierungen an den Trochantern. (Abb. 7) Der Höhenunterschied zwischen den Sitzbeinhöckern ergibt die Ausgleichshöhe, die im verwendeten Sitzkissen berücksichtigt werden muss, um die gewünschte Beckenstellung zu erreichen.
Aus den Markierungen der Konvexitäten lassen sich die erforderlichen Höhen der seitlichen Anstützpunkte im Rumpfbereich und deren Versatz gegenüber dem Becken ableiten und in der Versorgung entsprechend einstellen.
Handelt es sich bei der vorgesehenen Sitzlösung um ein individuell geformtes Sitz- und Rückensystem, können die aus der Bewertung gewonnenen Daten zur Bewertung der Messungen des Scans und/oder der Vakuumform vor der Herstellung des individuellen Sitzsystems verwendet werden. Auf diese Weise könnte eine potentielle Fehlkonstruktion des individuell geformten Systems vermieden werden.
Darüber hinaus können die Ergebnisse der Dokumentation nützlich sein, um die Erwartungen der Versorger, des therapeutischen Teams und der Kostenträger abzustimmen und zu objektivieren.
Beschränkungen der vorgeschlagenen Technik
Die vorgeschlagene Technik findet Beschränkungen bei
- Patienten mit hohem Tonus
- adipösen Patienten.
Zu berücksichtigen ist außerdem, dass die Ergebnisse den maximal korrigierbaren ROM widerspiegeln. Die Auswirkungen der Schwerkraft bei längerem Sitzen können nicht erfasst werden. Um den Effekt der Schwerkraft zu berücksichtigen, ist daher im Sitzen eine Feinabstimmung der Positionierung und Stärke der seitlichen Stützen auf der konkaven und konvexen Seite wichtig.
Validierung der vorgeschlagenen Technik
Als Teil des Validierungsprozesses für die vorgeschlagene Untersuchung der neuromuskulären Skoliose wird derzeit eine Umfrage durchgeführt. Ziel dieser Umfrage ist die Feststellung, ob die vorgeschlagene Beurteilungstechnik für die Bewertung der neuromuskulären Skoliose eine valide Methode ist, die Therapeuten bzw. Versorger dabei unterstützt im Vergleich zu den derzeitigen Untersuchungstechniken schneller, sicherer und effizienter genaue Körpermessungen für die Anpassung des Hilfsmittels zu erhalten.
Die aus dieser Umfrage gewonnenen Daten werden als Teil des Validierungsprozesses 14 dieser Untersuchungstechnik verwendet. Ziel ist es, Daten von Fachleuten im Bereich komplexer Sitzversorgungen (Ergotherapeuten, Physiotherapeuten, Rehatechnikern und Ärzten) mit mehr als fünf Jahren Erfahrung in der Beurteilung von Rollstuhl-/Sitzversorgungen und der Betreuung von Patienten mit komplexen Sitzanforderungen zu sammeln. Die Umfrage ist noch nicht geschlossen. Die bisherigen fünf Rückmeldungen sind – laut Angabe des Autors – durchweg positiv.
Schlussfolgerung
Die vorgeschlagene Technik konzentriert sich auf den liegenden Teil der Patientenuntersuchung und zielt darauf ab, Daten zu erfassen, die 1:1 beim Aufbau eines Sitzsystems verwendet werden können. Die Resultate sind konkrete Abstandsmessungen und Bewegungsumfänge, die die Wechselwirkungen mehrerer Segmente berücksichtigen und dadurch Effizienz und Versorgungsergebnis verbessern.
In einer späteren Phase sollen weitere Techniken zur Beurteilung von Beckenschiefständen, Bewegungseinschränkungen der ischiocruralen Muskulatur, Kyphosen, Bewegungseinschränkungen der Halswirbelsäule und dystonen Rollstuhlnutzern folgen.
Interessenskonflikt
Bart Van der Heyden ist Physiotherapeut und Inhaber der privaten Physiotherapiepraxis „de Kine“ sowie von SuperSeating, einem Unternehmen, das klinische Dienstleistungen und Fort- und Weiterbildungskurse für Angehörige der Gesundheitsberufe anbietet. Es waren keine kommerziellen Organisationen an der Entwicklung der vorgeschlagenen Technik zur Beurteilung der neuromuskulären Skoliose beteiligt.
Der Autor:
Bart Van der Heyden
Geschäftsführer SuperSeating
Houtstraat 74
9070 Destelbergen, Belgien
www.super-seating.com
Begutachteter Beitrag/reviewed paper
Van der Heyden B. Entwicklung und Validierung eines neuartigen Verfahrens zur Versorgungsplanung von Sitzkissen und Rückenstützen für Rollstuhlnutzer mit skoliotischen Veränderungen der Wirbelsäule. Orthopädie Technik, 2023; 74 (2): 30–34
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Loughenbury PR, Tsirikos AA. Current concepts in the treatment of neuromuscular scoliosis: clinical assessment, treatment options and surgical outcomes. Bone & Joint Open, 2022; 3 (1), 85–92. doi: 10.1302/2633–1462.31.BJO-2021–0178.R1
- Canavese F, Rousset M, Le Gledic B, Samba A, Dimeglio A. Surgical advances in the treatment of neuromuscular scoliosis. World Journal of Orthopaedics, 2014; 5 (2): 124–133. doi: 10.5312/wjo.v5.i2.124
- Saito N, Ebara S, Ohotsuka K, Kumeta H. Takaoka K. Natural history of scoliosis in spastic cerebral palsy. Lancet, 1998; 351: 1687–92
- Koop SE. Scoliosis in cerebral palsy. Development Medicine & Child Neurology, 2009; 51 (4): 92–8. doi: 10.1111/j.1469–8749.2009.03461.x
- Trefler E, Taylor SJ. Prescription and positioning: evaluating the physically disabled individual for wheelchair seating. Prosthetics & Orthotics International. 1991; 15 (3): 217–24
- Al-Turaiki MHS. Seating orthotics for young cerebral palsy patients: a report on practice in Saudi Arabia. Disability & Rehabilitation, 1996; 18 (7): 335–340. doi: 10.3109/09638289609165891
- Hastings JD. Seating assessment and planning. Physical Medicine & Rehabilitation Clinics of North America. 2000; 11 (1): 183–207
- Kanyer B. Meeting the seating and mobility needs of the client with traumatic brain injury. Journal of Head Trauma Rehabilitation, 1992; 7 (3): 81–93
- British Society of Rehabilitation Medicine. Specialised Wheelchair Seating Guidelines. London: British Society of Rehabilitation Medicine, 2004
- Royal College of Physicians. Provision of wheelchairs and special seating: Guidance for purchasers and providers. London: Royal College of Physicians, 1995
- Lange M, Minkel LM. Seating and Wheeled Mobility. A Clinical Resource Guide. New York: Slack, 2018
- Royal College of Physicians. Provision of wheelchairs and special seating: Guidance for purchasers and providers. London: Royal College of Physicians, 1995
- Lange M, Minkel LM. Seating and Wheeled Mobility. A Clinical Resource Guide. New York: Slack, 2018
- Polit DF, Yang FM. Measurement and the Measurement of Change. A Primer for the Health Professions. Philadelphia: Wolters Kluwer, 2016