Einleitung
Sensomotorisches System (SMS) – Verantwortung für jegliche motorischen Handlungen
Alle Bewegungsleistungen von der einfachsten – wie z. B. dem Gehen – bis zu den schwierigsten – wie z. B. denen eines Turners –, aber auch die Sensomotorik des Sprechens, Singens und Handwerkens basieren auf der Funktion des SMS 1. „Senso-” stammt von den Sensoren, also der ständigen Informationsaufnahme, und „motorisch” stammt von „Motor”, der Leistungsabgabe durch die Muskulatur. Dazwischen ist die Zentrale, das Nervensystem. Das funktionell nicht teilbare und bei allen Bewegungen immer als Gesamtsystem aktive SMS wird somit durch 3 Strukturbestandteile gebildet. Es sind die Sensoren, das periphere und zentrale Nervensystem sowie die Muskulatur.
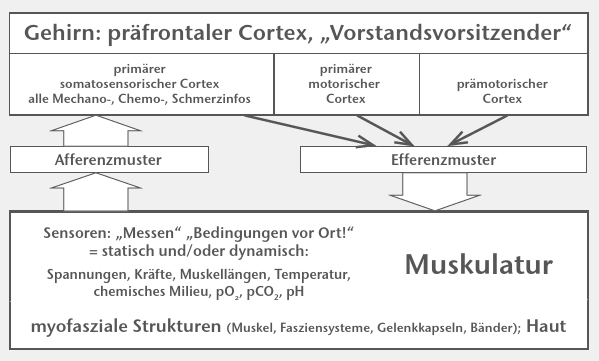
Hierbei sind die Sensoren entweder eigenständige Strukturen wie z. B. Muskelspindeln und Golgiapparate, an denen Nervenfasern sensorischer Neurone enden, oder es handelt sich um spezialisierte Endigungen efferenter Nervenfasern. Der aufsteigende Informationsweg von den Sensoren verläuft über Verarbeitungsstationen zur Hirnrinde, dem primären somatosensorischen Cortex, als dem primären Ankunftsort aller sensorischen Informationen aus der Haut und den myofaszialen Strukturen inklusive des Fasziensystems. Diese und die primäre motorische Hirnrinde zu jeweils 30 % und die prämotorische Hirnrinde zu weiteren 40 % sind dann nach gemeinsamer Konzeptions- und Programmierarbeit mit weiteren Hirnstrukturen wie z. B. den Basalganglien und dem Kleinhirn der Ausgang der absteigenden Wege zur Muskulatur. Daraufhin kontrahiert die Muskulatur mit dem spezifischen Zeit- und Intensitätsmuster der gewollten Bewegung (Abb. 1).
Wie funktioniert das sensomotorische System?
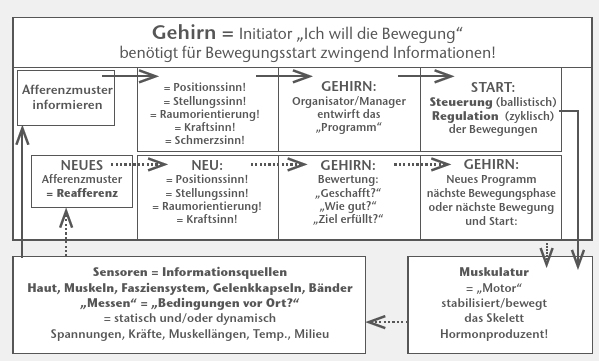
Der präfrontale Cortex als die „oberste Instanz” situationsangemessener Handlungen und der Regulation emotionaler Prozesse („supervisory attentional system”) entscheidet: Ich will mich bewegen, und auch die Zielstellung der Bewegung (Abb. 2). Um aber eine Bewegung konzeptionell und daraus konkret das Programm zu entwerfen, werden Informationen über die aktuelle Situation benötigt. Diese Informationen liefern die Mechano‑, Chemo- und Nozizeptoren in den myofaszialen Einheiten, dem Fasziensystem, den Bändern und Gelenkkapseln sowie der Haut. Alle Informationen bilden das Afferenzmuster, und mit ihnen ermittelt das Gehirn die aktuelle Körperposition und ‑stellung und die Raumposition.
Diese Leistungen des Gehirns sind also kognitive Leistungen, denn sie sind implizite und explizite Wahrnehmungen. Hat das Gehirn diese Leistungen erbracht und in Beziehung zur gewollten Bewegungsaufgabe gestellt, kann es nun „Organisator und Manager” der gewünschten Bewegung sein. Es kann nun handeln und entwirft konzeptionell und konkret das Bewegungsprogramm. Sind schnelle sogenannte ballistische Bewegungen (z. B. Schläge mit dem Hammer) gewollt, dann wird das Gehirn diese steuern. Das bedeutet, eine Korrektur während der Bewegung ist nicht möglich. Eine notwendige Korrektur betrifft erst die Wiederholung.
Handelt es sich um eine langsame und/oder zyklische Bewegung, dann regelt das Gehirn die Bewegung. Sie kann noch während der Ausführung modifiziert werden. Ob die Bewegung gesteuert oder geregelt wird – das Gehirn aktiviert über die absteigenden Wege die Muskulatur (Innervation), und diese kontrahiert. Wiederholte und ausreichend umfängliche und/oder intensive Aktivierungen der Muskulatur aktivieren diese zugleich als Hormonproduzent. Die Muskelkontraktionen stabilisieren das Skelett und/oder verursachen die Gelenkbewegungen.
Die veränderten Spannungen in den myofaszialen Strukturen und in der Folge auch in der Haut wie auch die tätigkeitsabhängigen chemischen Konsequenzen insbesondere in den myofaszialen Strukturen werden erneut durch die Sensoren detektiert und die Informationen als neues Afferenzmuster, als Reafferenz, dem Gehirn mitgeteilt. Es ermittelt mit den reafferenten Informationen die neue Körperposition, die neue Körperstellung und die neue Raumposition. Mit Hilfe des Abgleichs zwischen alter und nunmehr neuer Körperposition kann das Gehirn den Haltungs- und/oder Bewegungserfolg erkennen, bewerten und die nächste Phase der Bewegung einleiten.
Damit kann es zugleich das gewollte mit dem realisierten Ergebnis vergleichen und die Frage beantworten: Ziel bzw. Aufgabe erfüllt? Ist dies der Fall, kann die nächste Bewegungsphase oder Bewegung organisiert und gemanagt werden. Der gleiche Zyklus läuft erneut ab.
Sensomotorisches System aktiv – Skelett und Bindegewebe passiv
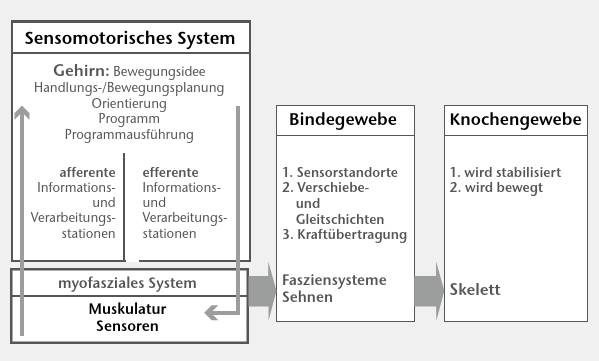
Die Funktion des SMS sorgt für Muskelspannungen. Diese werden über die Fasziensysteme und die Sehnen auf das Skelett übertragen (Abb. 3). Die Bindegewebestrukturen sind im Sinne der Bewegungsausführung somit „passive” Strukturen. Sie sind Überträger und Vermittler der SMS-Funktion. Gleiches gilt für das Skelett. Es wird stabilisiert, und es wird bewegt. Die Strukturen des SMS sind somit die aktiven und diejenigen des Bindegewebes sowie des Skeletts die passiven Anteile des Stütz- und Bewegungsapparates.
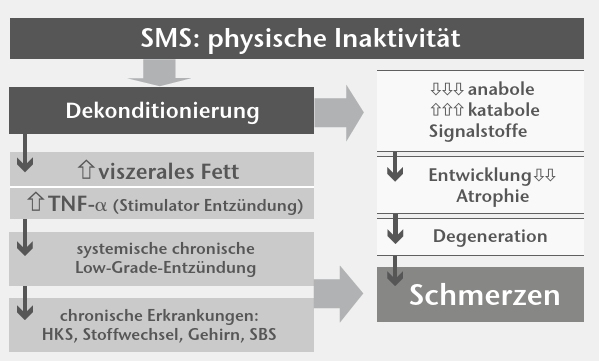
Die Fasziensysteme haben sehr wichtige weitere Funktionen. Sie sind Standort sehr vieler Mechanorezeptoren. Ihre Informationen werden sogar als globales Informations- und Rückkopplungssystem für die Regulation von Haltung und Bewegung angesehen. Dieser Aufgabe können die faszialen Mechanorezeptoren aber nur dann korrekt gerecht werden, wenn die Faszien zugleich ihrer Funktion als Verschiebe- und Gleitschichten nachkommen können. Eine chronische Inaktivität als Ursache von Defiziten des Bewegungskönnens und der Bewegungsvielfalt, der sensomotorischen Koordination, führt dazu, dass die Fasziensysteme als Verschiebe- und Gleitschichten kaum bis gar nicht mehr genutzt werden. Das Ergebnis sind Verklebungen und „Verfilzungen”. Damit sind diese Strukturen auch als Sensorstandorte „insuffizient”. Gleichzeitig sind die konditionellen Fähigkeiten reduziert. Die verminderte Ausdauerfunktion ist Synonym für eine reduzierte und chronisch gestörte Mikrozirkulation und somit für eine nicht bedarfsgerechte Sauerstoffversorgung. Dies führt in den Fasziensystemen zu einem sauren und entzündlichen Stoffwechselmilieu.
Gleichzeitig wird auch dort die „low-grade inflammation” als Ergebnis der Bilanzverschiebung weg von den antientzündlichen Signalstoffen der Muskulatur (Myokine) hin zu den proentzündlichen Signalstoffen des viszeralen Fettgewebes (Adipokine) wirksam. Die Verklebungen und „Verfilzungen” werden zusätzlich unterstützt. Die Strukturveränderungen und das Stoffwechselmilieu sind gemeinsame Aktivatoren der Nozizeptoren, und ein myofasziales Schmerzgeschehen entwickelt sich. Auch die ungenügenden Anforderungen zur Spannungsübertragung lassen die Belastbarkeit des Bindegewebes abfallen, und die Schwelle zur Über- und Fehlbelastung sinkt. Die Fasziensysteme und die Sehnen benötigen unbedingt mechanische Beanspruchung, um sich strukturell und funktionell als gesundes Gewebe zu erhalten und anzupassen. Die mechanische Beanspruchung muss 2 Komponenten haben. Sie muss mittels vielseitiger Bewegungen erfolgen (sensomotorisches Lernen und/oder Erhaltung von Bewegungsleistungen), damit auch die Verschiebe- und Gleitfunktion variabel ausgebildet und erhalten wird. Krafttraining ist für die erhöhte Festigkeit und damit die Belastbarkeit und die Belastungsverträglichkeit erforderlich. Ausdauertraining muss die Durchblutungssituation absichern. Das Skelett ist auf die Muskelkraft angewiesen, denn die Muskelfläche steht mit der Knochenmasse und der Knochenfestigkeit in direkter Beziehung
Belastung – Beanspruchung: Basis für Strukturaufbau und Strukturerhaltung
Ausschließlich regelmäßig ausgeführte Bewegungsprogramme produzieren und erhalten die Körperstrukturen und damit die Funktions- und Leistungsfähigkeit des Organismus. Es gilt aber nicht nur Bewegungen wiederholt auszuführen, sondern diese zugleich korrekt zu dosieren. Die jeweiligen „richtigen” Anstrengungsgrade müssen mit der „richtigen” zeitlichen Dauer oder Wiederholungsanzahl der Bewegungen kombiniert werden. Es gilt für die Belastungsart „Ausdauer” die Prämisse „langsam und lange”, für die „Kraft „kurz und intensiv” und für das Bewegungslernen und das Erhalten des Bewegungskönnens, die „sensomotorische Koordination”, „viele Wiederholungen mit geringem Ermüdungsgrad”. Werden diese grundsätzlichen Prämissen nicht eingehalten, entstehen die angestrebten Wirkungen nicht oder nur begrenzt. Dies gilt für jeden Lebensabschnitt.
Die nach diesen sportwissenschaftlichen Kriterien „richtig” dosierten Belastungen sind die essentielle Basis für alle Gewebe und Organe des Organismus, um sich im Kinder- und Jugendalter gut, gesund und schmerzfrei zu entwickeln, dies im mittleren Lebensabschnitt entsprechend zu erhalten und, spätestens mit dem 30. Lebensjahr beginnend, dem Alterungsprozess verzögernd entgegenzuwirken. So empfehlen z. B. die American Heart Association Guidelines zur primären Prävention kardiovaskulärer Erkrankungen für Kinder eine tägliche physische Aktivität im mittleren und hohen Intensitätsbereich über mindestens 60 Minuten. Für das Jugendalter werden tägliche Ausdauerbelastungen und Kraftbelastungen, die eine Muskelhypertrophie auslösen, für erforderlich gehalten.
Dem Alter angepasst, gilt dies aber für die gesamte Lebenszeit, und die regelmäßige Belastung ist dann das erste Mittel der Wahl, um den chronischen Erkrankungen der physischen Inaktivität 2 zu widerstehen. Für die biologische Realisierung dieser Zielstellung ist ein wöchentlicher Energieverbrauch durch physische Belastungen von 1000 kcal (4200 kJ) offensichtlich ein anzustrebendes Minimum, denn mit dessen Überschreiten fällt die Gesamtmortalität sehr deutlich ab und wird für den Bereich 2000 kcal (8400 kJ) bis 3000 kcal (12.400 kJ) noch geringer 3.
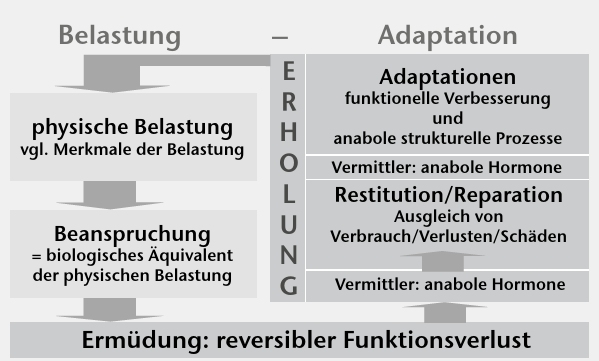
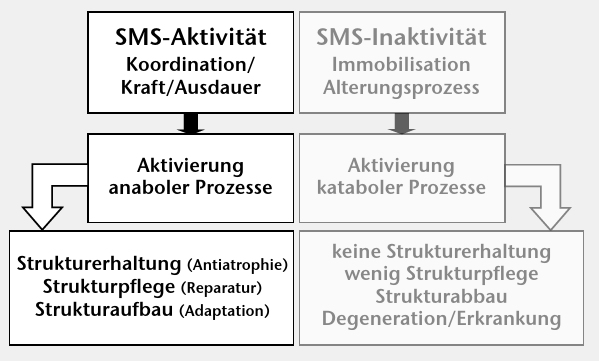
Jegliche leistungsorientiert trainingsbedingten, gesundheitlich präventiven, therapeutischen und medizinisch rehabilitativen Wirkungen aktiver Bewegungsprogramme entstehen im Zyklus Belastung – Adaptation (Abb. 4 4 5 6). Dabei muss jede Belastungseinheit mit entsprechender Zielstellung mit einer Mindestintensität durchgeführt werden bzw. es muss eine belastungsspezifische Ermüdung erreicht werden. Nur dann ist eine Wirkung zu erwarten. Dieses empirisch definierte Trainingsmerkmal ist heute erklärbar. Die Mindestintensität, die Mindestdauer oder die Mindestwiederholungsanzahl stehen für den biologischen Bedarf, das spezifische Set an auto‑, para- und endokrinen anabolen Signalstoffen für alle strukturellen und damit funktionellen Konsequenzen der Therapie- oder Trainingsbelastung zu aktivieren.
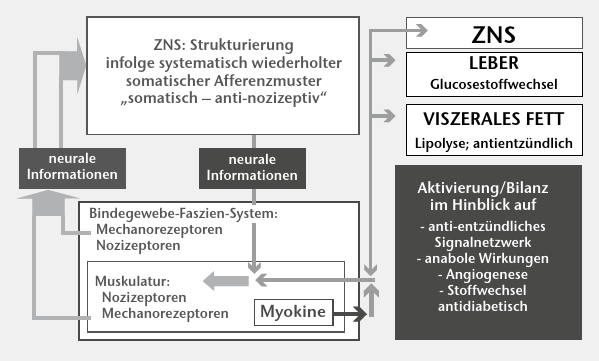
Das bedeutet, die Achse Hypothalamus – Hypophyse – periphere Hormonproduzenten (Wachstumshormon – Leber: insulinähnlicher Wachstumsfaktor, IGF‑1; Gonadotropine – Gonaden: Testosteron; Nebennierenrinde: Testosteron) und die lokalen anabolen Systeme (z. B. Muskelfasern: Myokine, „mechanical growth factor”; Fibrozyten: „fibroblast growth factor”; Osteozyten: „transforming growth factor”) müssen verstärkt aktiv werden. Die angestrebten Ergebnisse der Therapie bzw. des Trainings werden dann in der Erholungsphase realisiert. Da Bewegungen mit einer ständigen riesigen Flut an Sensorafferenzen einhergehen, die vom ZNS zu verarbeiten sind, wird das ZNS bewegungsspezifisch programmiert (Abb. 5 links). Hierbei verändert aber nur das Lernen die zentralen Repräsentationen der Körperkompartimente auf den sensorischen und motorischen Hirnrinden 7. Sie werden bewegungsspezifisch strukturiert, und damit ist zugleich das Bewegungsgedächtnis verbunden. Die Komplexität der erlernten Bewegung spiegelt sich in den neuronalen Veränderungen wider. Vergessen ist der entgegengesetzte Prozess.
Das Ausdauer- und das Krafttraining haben diese Wirkungen nicht. Das Ausdauertraining verbessert im Gehirn die Durchblutung und stimuliert und erhöht wichtige anabole Substanzen (u. a. „brain-derived neurotrophic factor”, BDNF). Somit hat Ausdauertraining eine Logistikfunktion für das Gehirn. Dessen Ver- und Entsorgung werden verbessert, und der Schutz- und Wachstumsfaktor des Nervengewebes wird aktiviert. Krafttraining erhöht die Aktivierbarkeit der Hirnrinde und qualifiziert das Rückenmark für effektivere Muskelaktivierungen. Somit haben alle Belastungsformen ihre spezifischen, nicht gegen- und untereinander austauschbaren Wirkungen und sind in ihrer Wichtigkeit gleichwertig.
Die physischen Belastungen, insbesondere das Ausdauer- und das Krafttraining, aktivieren die Muskulatur als endokrines Organ (Abb. 5 rechts). Der Muskel kommuniziert dann mit seinen Signalsubstanzen mit sich selbst (auto‑, parakrin). Hierbei stehen insbesondere anabole und antidiabetische Stoffwechselwirkungen und der Ausbau der Mikrozirkulation im Vordergrund (Angiogenese) und aus der Sicht der Prävention chronischer Erkrankungen die generalisiert antientzündliche Wirkung seiner Signalsubstanzen. Sie sind die Gegenspieler der proentzündlichen Substanzen des viszeralen Fettgewebes (besonders Tumornekrosefaktor-alpha, Abb. 6) und somit der systemischen „low-grade inflammation”. Des Weiteren vernetzt sich die Muskulatur mit dem viszeralen Fettgewebe (Fettabbau), der Leber (Zuckerstoffwechsel) und dem Gehirn (Strukturierung).
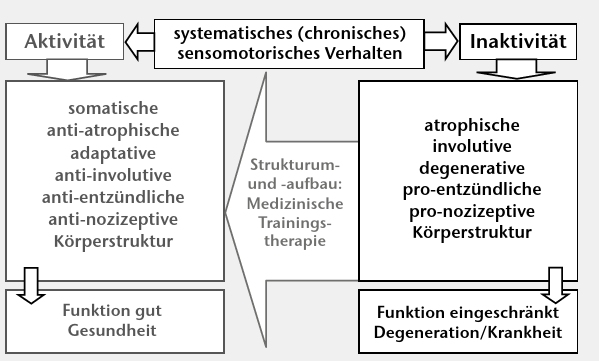
Es muss hervorgehoben werden, dass der Strukturaufbau wie auch der Strukturabbau aktive und immer über Signalstoffe geregelte Prozesse sind (Abb. 7). Systematische Aktivität mit allen Belastungsformen (Lernen, Ausdauer, Kraft) sorgt unter Vermittlung der Stimulation anaboler Hormonsysteme dafür, dass die Körperstrukturen erhalten, gepflegt und je nach Dosierung der Aktivität weiter aufgebaut werden. Es entsteht eine somatischadaptive, anti-involutive, anti-entzündliche und anti-nozizeptive Körperstruktur. Das Gegenteil entwickelt sich durch eine chronische Inaktivität. Das Ergebnis ist nach Jahren eine „atrophische, involutive, degenerative mit Übergang zur pathologischen, pro-entzündliche und pro-nozizeptive Körperstruktur” (Abb. 6 u. 7, 8). Der Vermittler ist die durch das viszerale Fettgewebe vermittelte systemische geringgradige Entzündung 9.
Physische Belastung – ursächliche Prävention und Therapie
Schmerzmedikamente unterbinden über verschiedene Mechanismen die Schmerzempfindung und behandeln somit nicht die Ursachen des Schmerzes. In der Regel ist jede medikamentöse Therapie immer „nur” eine symptomatische und keine ursächliche Behandlung. So wird z. B. der Blutdruck gesenkt, weil Medikamente die Vasodilation (ACE-Hemmer) provozieren und der zu hohe Sympathikuseinfluss auf das Herz durch Betablocker reduziert wird. Andere (Metformin) senken bei Adipositas mit diabetogener Stoffwechsellage und einem Diabetes mellitus die Zuckerproduktion in der Leber, und sie sollen die Insulinempfindlichkeit der Muskelfasern erhöhen.
Eine gesunde somatische Struktur und Funktion des Organismus kann sich nur entwickeln oder erhalten werden, wenn der Körper diese Funktionen infolge physischer Aktivität benötigt und somit die relevanten und verantwortlichen Strukturen aufbaut. Das bedeutet, eine ursächliche Prävention und Therapie ist nur durch ein systematisches aktives Belastungsprogramm möglich (Abb. 8). Der dekonditionierte Organismus besitzt zwar eine eingeschränkte Leistungsfähigkeit, Belastbarkeit und Belastungsverträglichkeit, aber unter Beachtung dieses Zustandes kann er dennoch entsprechend seiner Funktions- und Leistungsfähigkeit optimal dosierte Belastungsprogramme ausführen.
Die Dosierung von Trainingsbelastungen erfolgt immer auf der Grundlage des aktuellen Standes der Funktions- und Leistungsfähigkeit. Bei Patienten mit chronischen Erkrankungen und insbesondere beim Vorliegen von Schmerzsyndromen und erst recht bei Multimorbidität wird es schwieriger. Die Dosierung muss sich hier nach der Erkrankung, welche die geringste Belastbarkeit verantwortet, richten. Das bedeutet, physische Aktivitäten, die für die therapeutische Zielstellung erforderlich sind, können durch Begrenzungen infolge einer weiteren Erkrankung nicht oder nur sehr unterdosiert eingesetzt werden. Häufig begrenzen Schmerzen oder eine sehr geringe Belastbarkeit eine biologisch notwendige Aktivität.
So modifizieren die medizinischen Gegebenheiten, charakterisiert durch die Erkrankung selbst, den bisherigen Verlauf und damit den Stand der Erkrankungsprozesse, die Inhalte und Dosierungen aktiver Therapieformen. Eines ist aber sicher: Es gibt keine chronische Erkrankung, die nicht aktive Therapieformen erfordert. Nur eine angepasst dosierte, systematische medizinische Trainingstherapie als langfristige Therapieform ist in der Lage, eine atrophische, degenerative, pro-entzündliche und pro-nozizeptive Körperstruktur in Richtung einer somatischen, anti-atrophischen, antientzündlichen und anti-nozizeptiven Körperstruktur zu beeinflussen. Das Ausmaß der möglichen Wirksamkeit ist natürlich vom Stand der Komplexität und dem Stand der krankhaften Prozesse abhängig, denn eine vollständige Wiederherstellung der gesunden Struktur und Funktion vermag auch eine Trainingstherapie nicht. Einen wesentlichen positiven Einfluss auf das Befinden und die Funktionsfähigkeit hat sie aber allemal. Die Bereitschaft des Patienten, die physische Belastung zum ständigen Bestandteil des Lebensstils zu machen, ist hierbei die Schlüsselfunktion. Diese muss aber immer auch durch eine kompetente medizinische, trainingstherapeutische Anleitung und Kontrolle der Dosierung begleitet sein.
Interessenskonflikt: Der Autor hat keine Interessenskonflikte.
Der Autor:
Dr. Wolfgang Laube
Leitender Arzt
Ambulantes Rehabilitationszentrum f+p
Lindauer Straße 112
87439 Kempten
wolfgang.laube@fetzer-pfund.de
Begutachteter Beitrag/reviewed paper
Laube W. Die Funktion des sensomotorischen Systems – Basis für Prävention und Therapie. Orthopädie Technik, 2014; 65 (10): 46–53
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Laube W.: Physiologie des sensomotorischen Systems. In: Laube W (Hrsg.): Sensomotorisches System. Stuttgart, New York: Thieme, 2009: 25–117
- Pedersen BK. The diseasome of physical inactivity – and the role of myokines in muscle-fat cross talk. J Physiol, 2009; 587: 5559–5568
- Lee IM, Paffenbarger RS Jr. Associations of light, moderate, and vigorous intensity physical activity with longevity. The Harvard Alumni Health Study. Am J Epidemiol, 2000; 151: 293–299
- Laube W. Physiologie des Zyklus Belastung – Beanspruchung – Ermüdung – Erholung – Adaptation. In: Laube W (Hrsg.). Sensomotorisches System. Stuttgart, New York: Thieme, 2009: 499–555
- Laube W. Der Zyklus Belastung – Adaptation – Grundlage für Struktur, Funktion, Leistungsfähigkeit und Gesundheit. Manuelle Medizin, 2011; 50: 335–343
- Laube W. Muskelaktivität: Prägung des ZNS und endokrine Funktion – somatische oder degenerativ-nozizeptive Körperstruktur. Man Med, 2013; 51: 141–150
- Adkins DL, Boychuk J, Remple MS, Kleim JA. Motor training induces experiencespecific patterns of plasticity across motor cortex and spinal cord. J Appl Physiol, 2006; 101: 1776–1782
- Laube W. Muskelaktivität: Prägung des ZNS und endokrine Funktion – somatische oder degenerativ-nozizeptive Körperstruktur. Man Med, 2013; 51: 141–150
- Pedersen BK. Muscles and their myokines. J Exp Biol, 2010; 214: 337–346