Einleitung
Das spannende Feld des Diabetischen Fußsyndroms (DFS) entwickelt sich schnell. Dieser Artikel schlägt eine lösungsorientierte Einteilung vor, die die Informationen effizient systematisiert. Das behebt folgende Schwierigkeiten:
- Ein Überblick kann schneller und vollständiger erreicht werden, auch hinsichtlich der Fortschritte in den verschiedenen Berufsgruppen und Ländern.
- Professionalität kann schneller er worben werden, auch wenn Informationen und Erfahrungen in chaotischer Weise eintreffen und ohne ordnendes System schwer zu merken sind.
- Der Austausch zwischen Angehörigen verschiedener Realitäten (Berufsgruppen, Länder usw.) ist ungestörter möglich, auch wenn die eigenen Erfahrungen an ausgewählten Patienten gewonnen werden und schwer in den Gesamtzusammenhang des DFS zu integrieren sind. All diese Begrenzungen profitieren von einer Klassifikation, die Informationen wie Blätter an den Zweigen eines Baumes organisiert und mit einem einfachen visuellen Schlüssel erschließt: der Lokalisation.
Die Lokalisation ist nicht zufällig, sondern der empfindlich gewordene Fuß verletzt sich an einer biomechanisch begründeten Stelle, aus der auf genau diese Ursache rückgeschlossen werden kann. Die Antwort auf die Frage „Warum genau hier?” führt zu einem Verständnis der Ursachen und zu den Therapieoptionen. Durch Vergleich mit Bildern aus dem DFS-Register konnten den Lokalisationen auch Risikofaktoren, Häufigkeit und Pro gnose zugeordnet werden.
Die Versorgung von Menschen mit DFS hat sich seit etwa 2007 erkennbar verbessert, und die Zahl der Major amputationen nimmt ab 1. Das geschieht insbesondere in Regionen, in denen Netzwerke von Spezialisten Teile der Versorgung übernommen haben 23. Leider steigt die Häufigkeit von Minoramputationen 4, und die Zahl der Reaktivierungen im Jahr nach Wundschluss bleibt unverändert bei 30 bis 40 % 5. Diese Herausforderungen könnten durch einen leichteren Zugang zu biomechanischen Grundlagen der Erkrankung und fokussierter Schuhversorgung besser adressiert werden. Dazu soll das Entitätenkonzept beitragen.
Methodik
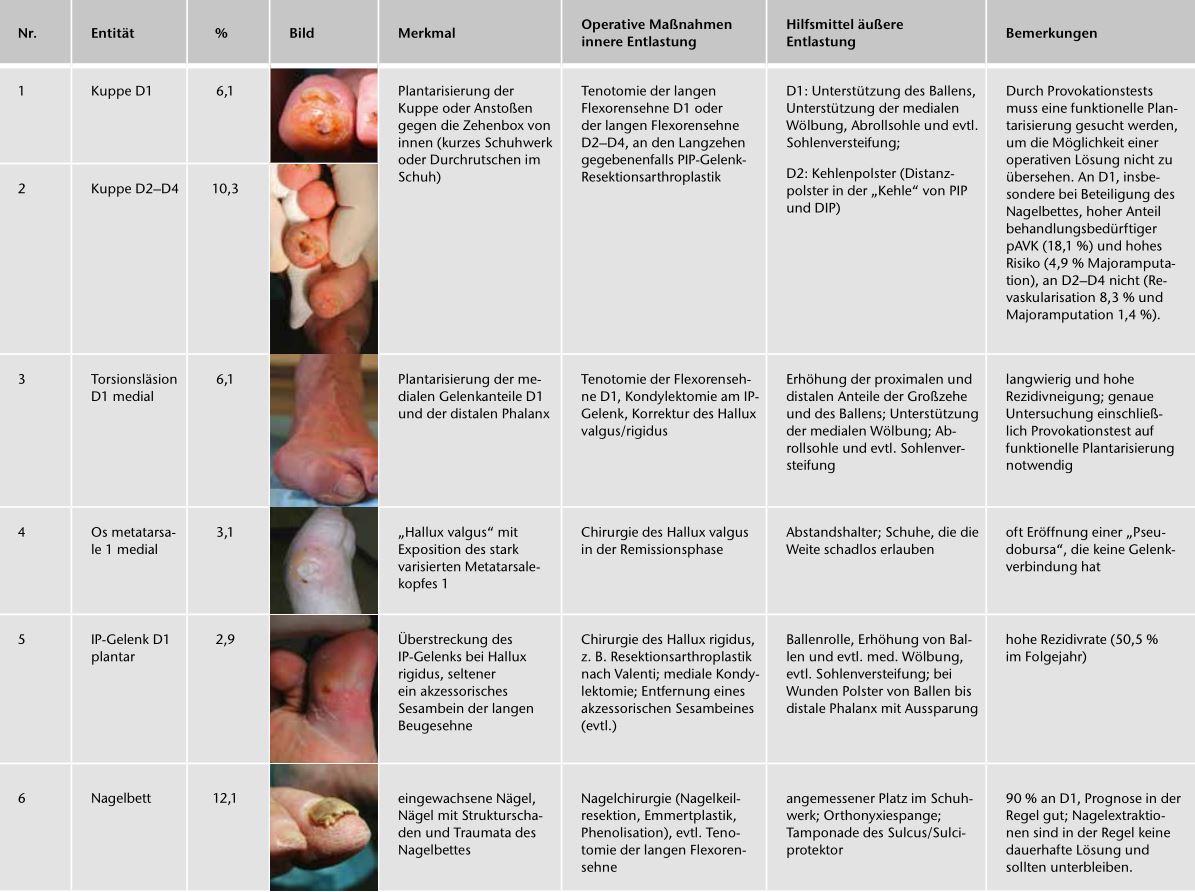
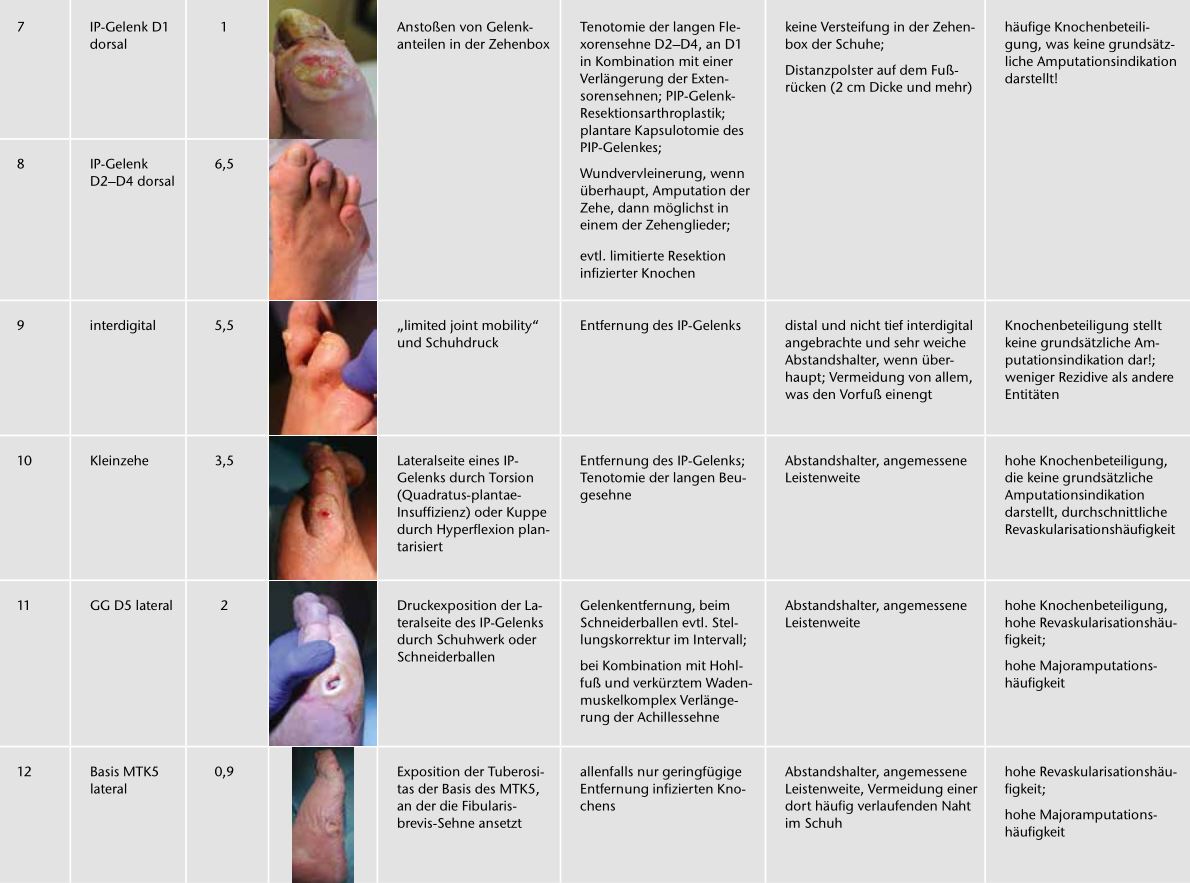
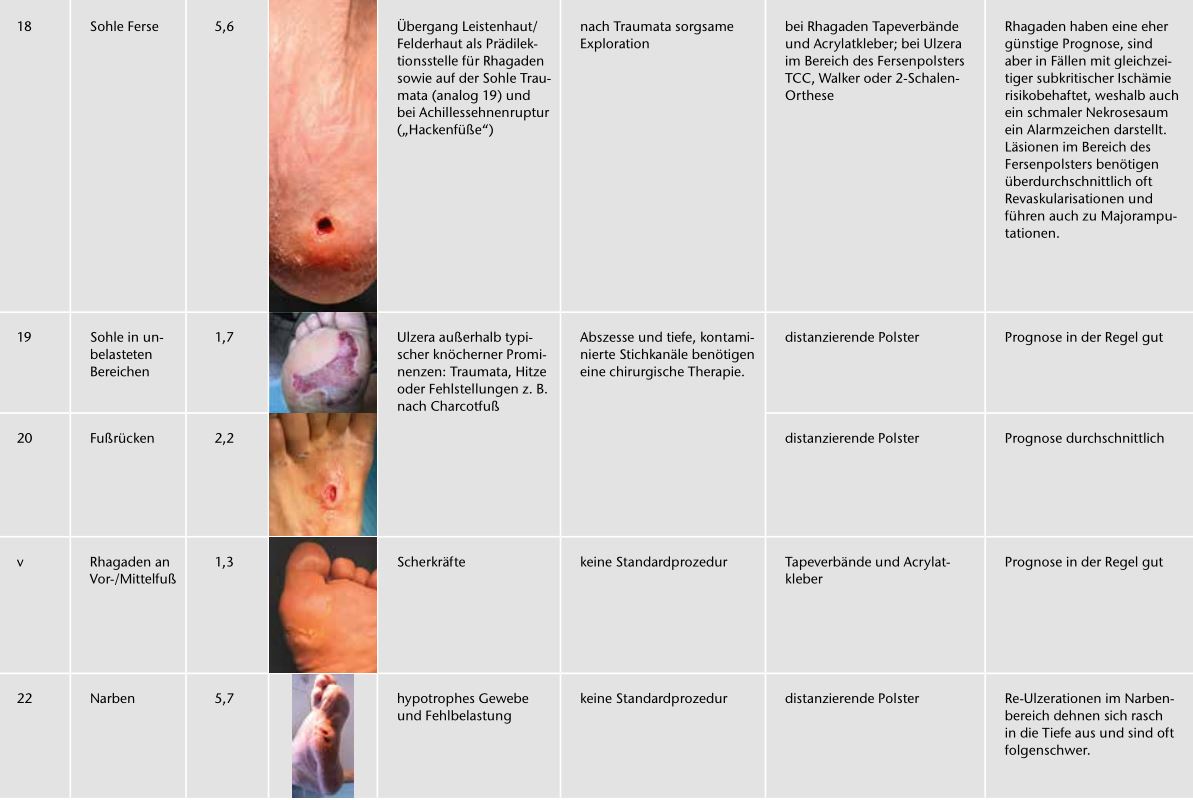
Fotos und Daten von 12.473 Fällen mit aktivem DFS und Behandlungsbeginn in den Jahren 2005 bis 2011, die im Rahmen der Qualitätssicherung der Netzwerke Diabetischer Fuß erhoben wurden und Bestandteil des DFS-Registers sind, wurden im Jahr 2012 ausgewertet. 10.037 davon flossen in die Analyse der DFS-Regionen ein. Die 2.436 Fälle, die nicht ausgewertet wurden, hatten keine bestimmbaren Lokalisationen, betrafen Ulzera am Unterschenkel oder wiesen keine Ergebnisse auf („lost to follow-up“). In den 10.037 verwertbaren Fällen konnten die Fotos 50 Lokalisationen an den Füßen zugeordnet werden. Zu jeder Lokalisation wurden die wesentlichen Merkmale anhand einer Auswertung der Wundbehandlung im Register DFS bestimmt 6. Das Register erfasst einzelne Erkrankungsepisoden, wobei die prognostisch bedeutsamste Verletzung zu Beginn der Episode fotografiert und dokumentiert wird. In einer zweiten Stufe wurden Lokalisationen mit ähnlichen Merkmalen in 22 Entitäten eingeteilt (Tab. 1). Damit konnten den Entitäten die Merkmale „Häufigkeit“, „Risiko“ und „Prognose“ zugeordnet werden 7.
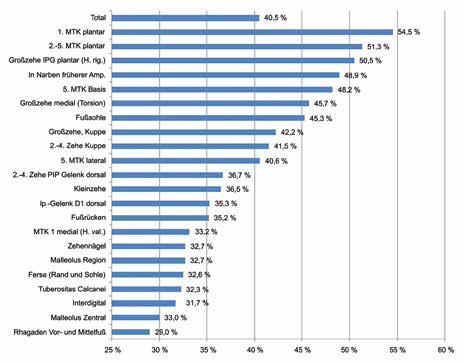
Reaktivierungsrisiko je nach Lokalisation
Mit dem Begriff „Reaktivierung“ werden unterschiedliche Möglichkeiten eines erneut aktiven DFS zusammengefasst. Schweregradparameter des vorangegangenen Ulkus haben wenig Einfluss auf die Wahrscheinlichkeit der Reaktivierung während des ersten Jahres der anschließenden Prophylaxe. Allerding vermag die Lokalisation das Risiko deutlich zu differenzieren, wie aus dem Diagramm in Abbildung 1 (letzte Seite) abgeleitet werden kann.
Die höchste Wahrscheinlichkeit von Reaktivierungen im Jahr nach Wundschluss ist bei Geschwüren zu erkennen, die eher selten mit einer peripheren arteriellen Verschlusskrankheit (pAVK) vergesellschaftet sind und bei denen die Verwendung von Schuhen zur Rezidivvermeidung traditionell eine hohe Bedeutung hat. Es existieren aber auch gute chirurgische Verfahren, und möglicherweise wäre die kluge Kombination chirurgischer und schuhtechnischer Verfahren aussichtsreicher.
Voraussetzungen und Anlässe
Die Voraussetzungen für das Bestehen eines DFS sind die Krankheiten, die die fantastische Widerstandskraft des Fußes so schwächen, dass langsam schließende Wunden überhaupt erst möglich werden. Das sind Neuropathien, pAVK, schlechte Blutzuckereinstellung, bestimmte Medikamente und mehr. Die Frage „Warum überhaupt besteht ein DFS bei diesem Menschen?“ erschließt die Voraussetzungen. Sie sind in der Regel nicht heilbar, und daher ist das DFS eine lebenslange Erkrankung.
Die Anlässe sind für das konkrete Vorliegen einer Läsion an diesem Ort verantwortlich. Dabei handelt es sich um überlastende Knochenvorsprünge, Fremdkörper, Hitze, Lagerungsdruck und mehr. Die Wiederholung der Anlässe zu unterbinden ist die entscheidende Option beim DFS, da sich die Voraussetzungen nicht vollständig beheben lassen. Die Frage „Warum genau dort (und nicht 5 Millimeter weiter weg)?“ erschließt die Anlässe. Für jede Lokalisation gibt es nur einen, maximal zwei typische Anlässe, was das Verfahren stark vereinfacht.
Dabei kommt das Konzept der „Entität“ zum Tragen. Die Bildung von Entitäten nutzt die systematische Verbindung zwischen der Lokalisation und den Ursachen des DFS zur Standardisierung der daraus resultierenden Therapiemöglichkeiten und zur Präzisierung der Prognose.
Plantarisierung
Ein pathogenetisch wichtiger Mechanismus ist die Plantarisierung. Durch Drehen, Überbeugen oder Überstrecken der Zehen können Anteile der Zehen zur Belastungszone werden, die dafür nicht vorgesehen sind und deshalb auch keine schützenden Polster in Form verstärkter Kapseln oder gekammerten Fettgewebes aufweisen. Nur eine dünne Schicht aus Haut und Bindegewebe trennt dort Knochen und Umgebung. So können Schäden auch bei Drücken entstehen, die andernorts schadlos ertragen werden. Die Plantarisierung ist von großer klinischer Bedeutung, da die Sehnenzüge der extrinsischen Muskulatur, die dafür verantwortlich sind, durch einfache Maßnahmen der Sehnenchirurgie dauerhaft korrigierbar sind 8.
Die Plantarisierung kann funktionell sein, das heißt, in Ruhe ist sie nicht zu erkennen. Daher sind alle Betroffenen, die Ulzera an den Rändern der Zehen aufweisen, unter Belastung zu untersuchen. Erst nach Belastung und Ausschluss der Plantarisierung dürfen enge oder kurze Schuhe als Ursache in den Blick genommen werden.
Funktionelle Untersuchung des Fußes
Wichtige funktionelle Tests sind die folgenden:
- Provokationstests, die Verhalten unter Last aufdecken: Dazu dienen Push-up-Test, Zehenstand und akribische Beobachtung in abgelenkten Situationen wie beim Lagewechsel.
- Prüfung auf eine „Achillessehnenverkürzung“: Dazu kann der Silfverskjöld-Test verwendet werden, der zudem zwischen den verursachenden Muskelgruppen unterscheidet. Die „Achillessehnenverkürzung“ verstärkt Überlastungen und Fehlstellungen im Vorfuß durch Zug am Rückfuß und verfrühte Blockierung des Fußes, wie es erst in der terminalen Standphase erfolgen sollte.
- Überprüfung einer Blockierung im Rückfuß durch tief stehenden ersten Strahl: Dazu dient der Coleman-Block-Test. Dieser Test ist wichtig bei Läsionen unter MTK 1 und an der Außenseite, also unter MTK5 oder unter Amputationsstümpfen, die nach Teilresektionen des MTK5 verblieben sind.
Schlussfolgerung
Es ist möglich, die biomechanischen Hintergründe eines diabetischen Fußulkus anhand der Lokalisation einzugrenzen und Entlastungen zu standardisieren.
Für die Autoren:
Dr. med. Dirk Hochlenert
Centrum für Diabetologie, Endoskopie
und Wundheilung
Merheimer Str. 217
50733 Köln
dirk.hochlenert@cid-direct.de
Begutachteter Beitrag/reviewed paper
Hochlenert D, Engels G, Morbach St. Das Entitätenkonzept in der Versorgung von Menschen mit diabetischem Fuß. Orthopädie Technik, 2017; 68 (9): 44–50
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Kroger K, Berg C, Santosa F, Malyar N, Reinecke H. Lower Limb Amputation in Germany. Dtsch Arztebl Int, 2017; 114 (7): 130–136. doi:10.3238/arztebl.2017.0130
- May M, Hahn S, Tonn C, Engels G, Hochlenert D. Decrease in (Major) Amputations in Diabetics: A Secondary Data Analysis by AOK Rheinland/ Hamburg. Journal of Diabetes Research, 2016: Article ID 6247045, 6 pages. doi:10.1155/2016/6247045. http://downloads.hindawi.com/journals/ jdr/2016/6247045.pdf (Zugriff am 26.07.2017)
- Trautner C, Haastert B, Mauckner P, Gatcke LM, Giani G. Reduced Incidence of Lower-Limb Amputations in the Diabetic Population of a German City, 1990– 2005: Results of the Leverkusen Amputation Reduction Study (LARS). Diabetes Care, 2007; 30 (10): 2633–2637
- Kroger K, Berg C, Santosa F, Malyar N, Reinecke H. Lower Limb Amputation in Germany. Dtsch Arztebl Int, 2017; 114 (7): 130–136. doi:10.3238/arztebl.2017.0130
- Bus SA, van Netten JJ, Lavery LA, Monteiro-Soares M, Rasmussen A, Jubiz Y, Price PE; International Working Group on the Diabetic Foot. IWGDF guidance on the prevention of foot ulcers in at-risk patients with diabetes. Diabetes Metab Res Rev, 2016; 32 Suppl 1: 16–24. doi:10.1002/dmrr.2696
- Risse A, Dissemond J, Engels G, Glau S, Hochlenert D, Jecht M, Kersken J et al. Aufbau und Methoden des DFS-Registers. Der Diabetologe, 2015; 2: 114–122. doi:10.1007/s11428-014‑1285‑6
- Hochlenert D, Engels G, Morbach S. Das diabetische Fußsyndrom – Über die Entität zur Therapie. Berlin, Heidelberg: Springer-Verlag, 2014
- Engels G, Stinus H, Hochlenert D, Klein A. [Concept of plantarization for toe correction in diabetic foot syndrome]. Oper Orthop Traumatol, 2016; 28 (5): 323–334. doi:10.1007/s00064-016‑0453‑9