Die Skelettmuskulatur des Menschen macht über 40 % des Körpergewichtes aus. Muskelverletzungen sind eine häufige Sportverletzung insbesondere in Ballsportarten (z. B. 30 bis 35 % aller Verletzungen im Fußball) und der Leichtathletik.
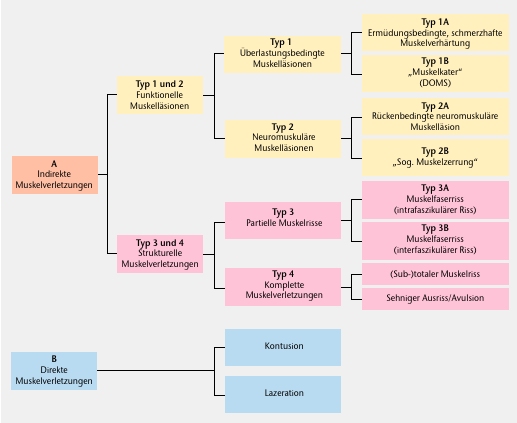
Die Terminologie bezüglich der Muskelverletzungen war bisher nicht standardisiert. Die Arbeitsgruppe um Müller-Wohlfahrt hat im Rahmen einer Consensus-Konferenz 2011 einen Klassifikationsvorschlag erarbeitet, der 2013 veröffentlicht wurde 1 (Abb. 1).
Die Therapie von Muskelverletzungen kann weiterhin als Erfahrungsmedizin beschrieben werden. Die vorliegenden wissenschaftlichen Studien über die verwendeten therapeutischen Maßnahmen haben nur geringe Evidenz 2. Nicht einmal für die bewährten einfachen Erstmaßnahmen nach Muskelverletzungen (PECH-Schema) gibt es eine randomisierte Studie 3.
Ursachen
Die meisten Muskelverletzungen lassen sich auf plötzliche, über die Toleranzgrenzen hinausgehende Muskeldehnungen sowie auf direkte Anpralltraumen zurückführen. Für Verletzungen prädestiniert sind über zwei Gelenke verlaufende und häufig antagonistisch wirkende Muskeln (z. B. Musculus rectus femoris, Musculus semitendinosus und Musculus gastrocnemius).
Eine erhöhte Verletzungsempfindlichkeit ergibt sich durch ungenügendes Aufwärmen, bei ermüdeter oder unterkühlter Muskulatur sowie durch einen schlechten Trainingszustand. Ein erhöhtes Risiko entsteht auch durch Infektionskrankheiten, Flüssigkeitsverlust mit Elektrolytstörungen, muskuläre Dysbalancen und ungeeignete Sportausrüstung.
Nicht ausgeheilte Muskelverletzungen sowie der Übergang der Narbe zum intakten Muskelgewebe stellen besondere Gefährdungen für eine erneute Verletzung dar.
Erstversorgung
Bei Anwesenheit eines Arztes oder eines Physiotherapeuten sollte der Sportler bei auftretenden Muskelverletzungen möglichst sofort untersucht werden. Dabei geht es zunächst um die Einschätzung, ob es sich um eine funktionelle Muskelstörung oder eine strukturelle Verletzung handelt. Bei Verdacht auf einen Muskelfaserriss wird eine mit Eiswasser getränkte Binde unter Druck großflächig angewickelt. Der Muskel wird entlastet und die betroffene Extremität hochgelagert. Bei Muskelverletzungen muss mit einer (u. U. umfangreichen) Blutung an der Verletzungsstelle gerechnet werden.
Der Heilungsprozess wird durch das Hämatom verlangsamt. Je umfangreicher das Hämatom, desto größer die Bindegewebsnarbe, und desto ungünstiger wird die funktionelle Wiederherstellung des Muskels sein. Daher ist es Hauptzweck der Erstbehandlung, die Blutung einzuschränken. Nach Müller-Wohlfahrt 4 bedeutet jede versäumte Minute (innerhalb der ersten 10 Minuten) bei der Primärversorgung des Muskelfaserrisses einen Tag Zeitverlust bis zur Wiederherstellung der vollen Belastungsfähigkeit.
Konservative Behandlung
Muskelverletzungen werden zu über 98 % konservativ behandelt. Während die oben beschriebene Erstbehandlung allgemein akzeptiert ist, gibt es teilweise unterschiedliche Vorstellungen bezüglich der weiteren Therapiemaßnahmen. Müller-Wohlfahrt et al. 5 empfehlen für den verletzten Leistungssportler gezielte Injektionen zur Tonusregulation des Muskels. In das Verletzungszentrum sowie proximal und distal davon werden 5 bis 7 Nadeln mit einem Lokalanästhetikum (Meaverin 1 %) in das Muskelbündel eingebracht. Über diese Nadeln wird eine Mischung aus Traumeel S und Actovegin (pro Nadel 2 ml) im Verhältnis 1:2 infiltriert. Dies wird ggf. am 2. und 4. Tag nach dem Unfall nochmals durchgeführt. Damit soll der Muskeltonus normalisiert, der Energie- und Strukturstoffwechsel unterstützt und die Entzündungsreaktion sowie die Ödembildung gering gehalten werden. Wird als Ursache der Muskelverletzung die untere Lendenwirbelsäule und das Ileosakralgelenk angesehen, erfolgt die Infiltrationsbehandlung auch an der Wirbelsäule.
Zur Abkürzung der entzündlichen Phase werden fibrinolytische Enzyme – Bromelain (z. B. Wobenzym, Phlogenzym etc.) – hochdosiert per os gegeben. Wundheilungsfördernd soll die Gabe von Zink und Magnesium in den ersten Tagen nach der Verletzung sein. Salbenumschläge mit einer Kombination aus Arnika und Heilerde (z. B. Enelbin) kommen vorwiegend zur Nacht zum Einsatz und haben entzündungshemmende und schmerzlindernde Wirkung. Der Einsatz nichtsteroidaler Antiphlogistika in den ersten 5 bis 7 Tagen wird kontrovers diskutiert. Der antiinflammatorischen und schmerzlindernden Wirkung steht ein negativer Effekt auf den Heilungsverlauf gegenüber. Zur Ossifikationsprophylaxe wird Indometacin bevorzugt eingesetzt. Für die Maßnahmen der physikalischen Medizin und der Physiotherapie gibt es keine Standards. Sie richten sich nach Art und Ausmaß der Verletzungen sowie nach der Erfahrung des Behandlers (Literatur aus 6).
Da bei strukturellen Muskelverletzungen aufgrund des Weichteiltraumas die Gefahr einer heterotopen Ossifikation besteht, sollte der verletzte Bereich anfangs nicht mechanisch beansprucht und auch nicht massiert werden. Ein zu früher Belastungsbeginn, insbesondere schnelle und explosive Bewegungen, ist zu vermeiden.
Im Verlauf der Therapie kommen Elektrotherapie, Ultraschalltherapie, manuelle Lymphdrainage zur Entsorgung des Hämatoms, klassische Massage zur Lösung von Verspannungen, krankengymnastische Übungsbehandlung, Aquatherapie und Trainingstherapie zum Einsatz. Wichtig ist ein schrittweiser Belastungsaufbau unter klinischen (auch palpatorischen) Verlaufskontrollen.
Operative Behandlung – falls erforderlich, möglichst früh
Das chirurgische Vorgehen ist bei kompletter Muskelruptur, insbesondere bei Muskeln, die über keine agonistischen Muskeln verfügen, indiziert. Bei Muskelabrissen von Knochenvorsprüngen, insbesondere bei Muskeln, die bei der Beckenstabilisierung mitwirken, ist die Indikation zur chirurgischen Refixation insbesondere im Leistungssport großzügig zu stellen 7. An der unteren Extremität betrifft die chirurgische Versorgung vorwiegend die Adduktoren, die ischiocrurale Muskulatur, den Musculus gastrocnemius und den Musculus quadriceps femoris. Der Vorteil des operativen Vorgehens ergibt sich durch eine wesentlich höhere wiedererzielte maximale Kontraktionskraft im Vergleich zur konservativen frühfunktionellen Behandlung und gegenüber einer Immobilisation 8.
Nach dem chirurgischen Eingriff wird die Extremität mindestens 7 Tage teilentlastet bzw. immobilisiert. Das Rehabilitationsprogramm wird individuell nach Ausmaß der Verletzungen und der Funktion des jeweiligen Muskels festgelegt. Eine Besonderheit des operativen Vorgehens stellen Einkerbungen und Stimulationsanbohrungen am Muskelansatz bei Muskelansatz-Enthesiopathien dar. Dies kann über kleine Stichinzisionen bildwandlergestützt durchgeführt werden.
Chronische Muskelverletzungen
Muskelverletzungen haben eine hohe Rezidivrate und können bei unsachgemäßer Behandlung zum Karriereende führen. Nur wenige Sportler sind sich dessen bewusst, dass eine nicht ordnungsgemäß behandelte Muskelverletzung das Risiko einer erneuten Verletzung deutlich erhöht.
Unzureichende Ausheilung der Muskelverletzungen oder zu frühe Wiederaufnahme der Sportaktivität kann eine erneute Verletzung des Muskels begünstigen. Vernarbungen können zu neuromuskulären Koordinationsstörungen oder Krampferscheinungen führen, das gestörte Kontraktionsverhalten der Muskeln und die veränderte Elastizität von Faszien und Gleitschichten lösen beim Sportler Schmerzen aus und werden nicht selten als Druck, Krampf oder Ziehen empfunden.
Zu den chronischen Muskelverletzungen zählen auch intramuskuläre Verknöcherungen (Myositis ossificans). Die Verkalkung von Muskelgewebe durch Metaplasie der Histiozyten in Osteoblasten kann posttraumatisch bei ausgeprägter Hämatombildung und Behandlungsfehlern entstehen.
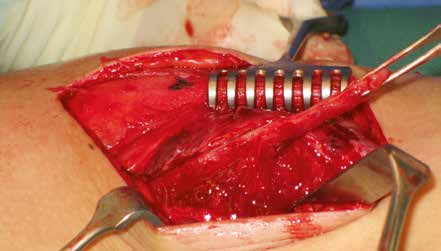
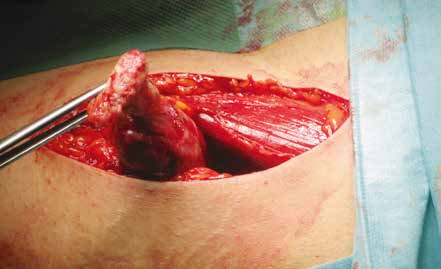
Hierzu zählen etwa frühzeitige Massage des Verletzungsgebietes, ungenügende Ruhigstellung sowie frühzeitiger Trainingsbeginn unter Nichtberücksichtigung der Schmerzen. Führen die Verknöcherungen zu Einschränkungen der Gelenkbeweglichkeit und Schmerzen oder zu starken Beeinträchtigungen der körperlichen Leistungsfähigkeit, können sie operativ entfernt werden (Abb. 2a u. b).
Der Eingriff sollte erst dann erfolgen, wenn die Entzündungsparameter und die alkalische Phosphatase rückläufig sind.
Für die Autoren:
Priv.-Doz. Dr. med. Martin Engelhardt
Klinikum Osnabrück
Am Finkenhügel 1
49076 Osnabrück
martin.engelhardt@klinikum-os-de
Begutachteter Beitrag/reviewed paper
Engelhardt M, Grim C. Behandlung von Muskelverletzungen. Orthopädie Technik, 2014; 65 (10): 42–44
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Mueller-Wohlfahrt HW, Haensel L, Mithoefer K, et al. Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med, 2013; 47: 342–350
- Reurink G, Goudswaard GJ, Toll JL, et al. Therapeutic interventions for acute hamstring injuries: a systematic review. Br J Sports Med, 2012; 46 (2): 103–109
- Järvinen TA, Järvinen TL, Kääriäinen M, et al. Muscle injuries: biology and treatment. Am J Sports Med, 2005; 745–764
- Mueller-Wohlfahrt HW, Haensel L, Mithoefer K, et al. Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med, 2013; 47: 342–350
- Mueller-Wohlfahrt HW, Haensel L, Mithoefer K, et al. Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med, 2013; 47: 342–350
- Müller-Wohlfahrt HW, Ueblacker P, Hänsel L. Muskelverletzungen im Sport. 2. Auflage. Stuttgart: Thieme, 2014
- Engelhardt M (Hrsg.). Sportverletzungen. München: Elsevier, 2009
- Menetrey J, Kasemkijwattana C, Fu FH, et al. Suturing versus immobilization of a muscle laceration: a morphological and functional study in a mouse model. Am J Sports Med, 1999; 27 (2): 222–229