Einleitung
Patienten mit Amputation oder angeborener Fehlbildung haben einen gesetzlichen Anspruch auf einen funktionellen Ausgleich, der sich an der Funktion eines Nichtbetroffenen orientiert. Für den Bereich der oberen Extremität ist dies nach aktuellem Stand der Technik eine immer noch ungelöste Herausforderung: Keine technische Lösung hält dem Vergleich mit der natürlichen Hand stand. Die Bestrebung der Orthopädie-Technik kann daher nur lauten, mit allen aktuell verfügbaren Mitteln den Kompromiss zwischen Anspruch und Wirklichkeit so gering wie möglich ausfallen zu lassen. Zeitgemäße Materialien und Fertigungsmethoden ermöglichen dabei in der Tat Hilfsmittel, die in der Lage sind, den Funktionsumfang zu erweitern, ohne die vorhandene Funktion zu limitieren.
Der Verein zur Qualitätssicherung in der Armprothetik e. V. ist der Urheber eines Qualitätsstandards, in dem alle Mindestanforderungen an Prothesen für die obere Extremität detailliert aufgeführt sind. Gleichzeitig hat ein Expertengremium erarbeitet, welche Arbeitsschritte im Versorgungsverlauf erforderlich sind, um dem Qualitätsstandard nach aktuellem Stand der Technik zu entsprechen. Im Folgenden werden anhand des Versorgungsablaufs bei einer myoelektrischen Unterarmprothese exemplarisch die Arbeitsschritte dargestellt, die gewährleisten, dass Patienten eine ausreichende und zweckmäßige prothetische Versorgung erhalten.
Versorgungsplanung
Im ersten Gespräch mit dem Patienten dürfen nicht nur medizinische Fragestellungen Beachtung finden, sondern es müssen im Sinne einer ausreichenden und zweckmäßigen Versorgung die Ansprüche des Patienten an sein Hilfsmittel definiert werden. Dabei muss der Patient über aktuelle Versorgungskonzepte aufgeklärt werden; zudem müssen Vor- und Nachteile der verschiedenen Versorgungsmöglichkeiten in Bezug auf seinen individuellen Einsatzbereich gegeneinander abgewogen werden. Dabei soll der Patient so umfassend aufgeklärt werden, dass er die Entscheidung über die Konfiguration seines Hilfsmittels selbstständig treffen kann.
Der Patient des vorliegenden Fallbeispiels wurde als Dysmeliepatient mit dem Wunsch nach einer hochfunktionellen Erstversorgung vorstellig. Dabei legte er großen Wert auf eine vielseitig einsetzbare Armprothese. Nachdem er über drei Jahrzehnte vielfältige Strategien entwickelt hatte, um seine Behinderung auszugleichen und ein selbstständiges Leben zu führen, stieß er im Alltag zunehmend an gewisse Grenzen, die die Versorgung mit einer funktionellen Prothese erweitern sollte. Die Prothese sollte aber nicht nur als einfaches Greifwerkzeug dienen, sondern auch im beruflichen Umfeld des Patienten, der als Industriemechaniker arbeitet, komplexe Aufgaben übernehmen und die Gegenseite maximal entlasten.
Klinische Anamnese
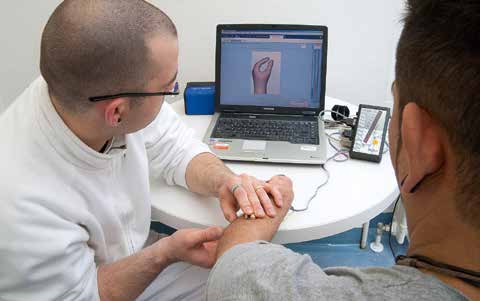
Die klinische Anamnese beinhaltet mehr als die Maßdokumentation und die Dokumentation der Stumpferscheinung für die richtige Wahl des Schaftsystems und seiner Konstruktionskriterien. Im Rahmen der Ermittlung des Muskelstatus (Abb. 1) können erste Aussagen über in Frage kommende Steuerungsparameter und Passteilkonfigurationen getroffen werden.
Gleichzeitig muss der allgemeine physiologische Zustand des Patienten erhoben werden, um Erkenntnisse darüber zu gewinnen, in welchem Maße die prothetische Versorgung Aufgaben der kontralateralen Seite übernehmen soll und kann. Der Bewegungsumfang der oberen Extremitäten spielt dabei kollateral eine wichtige Rolle. Bei Bewegungseinschränkungen der Gegenseite muss das Hilfsmittel funktionell grob- und feinmotorische Aufgaben übernehmen können. Dabei ist es ebenso wichtig, die gesamte Rumpffunktion zu beurteilen, da diese hochrelevant für die Ansteuerung und Funktion der oberen Extremität ist und damit eine spätere prothetische Lösung beeinflusst. Dies wirkt sich einerseits auf die Passteilkonfiguration aus, bedingt andererseits aber auch ein besonderes Augenmerk auf die Schaftkonstruktion, die das vorhandene Bewegungsausmaß der betroffenen Extremität nach Möglichkeit nicht einschränken und anatomischen sowie funktionellen Ansprüchen gleichermaßen gerecht werden soll. Als Besonderheiten der Anamnese im Fallbeispiel sind beginnende Überlastungserscheinungen der Gegenseite, die hohen Umfangsdifferenzen des dysmelen Stumpfes sowie die physiologisch nicht umsetzbare Pro- und Supinationsbewegung hervorzuheben.
Erarbeitung der Schaftkonstruktion
Zum handwerklichen Versorgungsbeginn wurden die konkreten Elektrodenpositionen bestimmt. Deren präzise Bestimmung ist nicht nur für eine akkurate Ansteuerung der Prothese erforderlich, sondern bedingt auch den Verlauf von Schafträndern oder Spangenarealen. Die computerunterstützte Bestimmung mittels EMG-Signalkurven ist dabei für klare Aussagen unumgänglich; zusätzliche Videosimulationen oder die Umsetzung der Signale in reale Funktionskomponenten können insbesondere im Falle von Kinder- und Erstversorgungen hilfreich sein, um dem Patienten eine deutliche und klar verständliche Rückmeldung über seine Signale zu geben. Die Be- und Entlastungszonen müssen gemäß der Physiologie unter Berücksichtigung der zu erwartenden Belastung durch das Hilfsmittel auf den Stumpf bestimmt werden. Hieraus ergibt sich die spätere Konstruktion der Prothese in Abhängigkeit von den individuellen Bedürfnissen.
Ein besonderes Augenmerk muss dabei auf die Versorgung von Kindern gelegt werden, die nur spielerisch an die Thematik herangeführt werden können. Zudem bestehen besondere Ansprüche bei Vorliegen einer Dysmelie, die neben den individuellen Gegebenheiten in Bezug auf mögliche Rudimente zumeist eine sehr individuelle Morphologie aufweist, die nicht nur in der rein geometrischen Schaftgestaltung wiederzufinden ist, sondern auch im Hinblick auf das spätere Handling, z. B. das An- und Ausziehen der Prothese, einen eminenten Einfluss hat.
Bei einer Stumpflänge an der Grenze zum distalen Drittel empfiehlt der Qualitätsstandard bei Amputierten die Versorgung mit einem Silikonschaft ohne Ellenbogeneinfassung. Grund hierfür ist die Nutzbarkeit der großen Stumpffläche zur sicheren Adaption, ohne Pro- und Supination einzuschränken. Im vorliegenden Fallbeispiel wurde bei der Konzeption des Schaftes allerdings von dieser Empfehlung abgewichen: Einerseits muss der besonderen Physiologie und Form sowie der Kompressionstoleranz des dysmelen Stumpfes Rechnung getragen werden, andererseits ist dem Patienten Pro- und Supination physiologisch nicht möglich. Hinzu kommt ein hohes Sicherheitsbedürfnis hinsichtlich des Halts der Prothese beim Tragen schwerer Lasten. Um all diese Kriterien zu erfüllen, wurde eine Schaftausführung als Silikonhaftkontaktschaft mit Ellenbogeneinfassung gewählt.
Handwerklicher Versorgungsbeginn
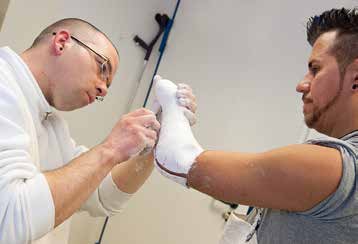
Die Erkenntnisse der gesamten Versorgungsplanung flossen beim folgenden Gipsabdruck mit ein; insbesondere Belastungszonen wurden durch Abgreifen und Anmodellieren präzise abgeformt (Abb. 2).
Besondere Narbenverhältnisse oder Rudimente werden an dieser Stelle durch den Einsatz von Alginat oder Silikon berücksichtigt, um eine unphysiologische Verschiebung während des Abdrucks zu vermeiden. Ebenso sind erneut Elektrodenpositionen in Relation zu den belasteten Weichteilen zu überprüfen. Eine erneute Sicherstellung der Randverläufe und Elektrodenpositionen sollte dabeiebenfalls erfolgen.
Der erste Probeschaft verifiziert gemäß Qualitätsstandard im Falle von Erstversorgungen die Passform und den Randverlauf sowie die Evaluation der Ansteuerungsareale. Die Materialauswahl sollte sich dabei am definitiven Schaftmaterial orientieren, da sich unterschiedliche Flexibilitäten jeweils anders auf die Weichteilaktivitäten des Stumpfes im Schaft in der simulierten Dynamik auswirken. Daher ermöglicht nur ein vergleichbar flexibler Probe-/Testschaft eine Aussage. Thermoplastische Materialien empfehlen sich in dieser Phase, da die Änderungs- und Anpassungsarbeiten daran technisch mit angemessenem Aufwand durchzuführen sind (Abb. 3).
Nach Bestimmung von Volumen und Randverlauf erfolgte ein weiterer Muskelfunktionstest mit dem Schaft, da sich die Muskelaktivität im Schaft durch die Belastungssituation erheblich von einer unbelasteten Situation unterscheiden kann. Entsprechend wurden Elektrodenpositionierung, Anpressdruck und Elektrodeneinstellung angepasst, um eine weiterhin deutliche Signalabgrenzung sicherzustellen. Der Qualitätsstandard geht im Falle einer konformen Folgeversorgung oder Schaftneuanfertigung davon aus, dass etwaige Besonderheiten – mit Ausnahme erheblicher Stumpfveränderungen – insofern bekannt sind, als der erste Testschaft nicht als zusätzlicher Schaft in dieser Ausführung erstellt werden muss.
Die Anpassung des ersten Probeschaftes und das Nachjustieren der Elektrodenpositionen machen den Schaft typischerweise für die weitere Anwendung am Patienten unbrauchbar. Eingeklebte Volumenausgleiche oder durch Versatz vergrößerte Elektrodenfenster heben insbesondere in flexiblen Saug- oder Haftkontaktschäften mit Unterdruckkomponente die Haftfunktion auf. Für die praktische Erprobung der Prothesenfunktion ist daher die erneute Herstellung eines Schaftes erforderlich. Bei Folgeversorgungen oder Neuanfertigungen sollte der Änderungsumfang des ersten Diagnoseschaftes so gering ausfallen, dass er weitergenutzt werden kann. Neben der Passform des Schaftes müssen Lastübernahme, Statik und Dynamik der Prothese erprobt werden. Dazu wurde im Faserverbundverfahren ein Gießharzcontainer hergestellt, der steife, flexible und freie Areale der geplanten Rahmenkonstruktion der Definitivprothese widerspiegelte. Es erfolgten der statische Aufbau sowie die Elektroinstallation für die erste funktionelle Anprobe (Abb. 4).
Bei der dynamischen Anprobe in der Werkstatt wurde der Randverlauf des Gießharzcontainers und möglicher Spangen auf ihre Nutzbarkeit und ihren Einfluss auf die Weichteilverhältnisse überprüft. Dabei sollte die Prothese einerseits beschwerdefrei an- und abgelegt werden können, andererseits sollten die Spangen genügend Stabilität der Prothese in der Dynamik gewährleisten. Die Passform des Schaftes wurde erneut unter Berücksichtigung der veränderten Belastungssituation durch das Gewicht der Strukturteile und der neu entstandenen Hebel geprüft. Auch die Bewegungsausmaße wurden mit den Werten ohne Hilfsmittel verglichen, um die Beeinträchtigung bewerten zu können. Es folgten erste einfache Funktionstests der elektronischen Komponenten, aus denen sich neben der Einstellung der Softwareparameter auch eine erneute Anpassung der Elektrodenposition, des Anpressdrucks oder ihrer Einstellung durch die geänderte Belastung ergab (Abb. 5). Etwaige Änderungen erfolgten erneut unter Zuhilfenahme computerunterstützter EMG-Signalkurven.
Prothesengebrauchsschulung
Um die Nutzbarkeit der Prothese sicherzustellen, genügt es nicht, mittels geübten Blicks Passform und Statik für gut zu befinden. Vielmehr muss der Patient aktiv in den Entwicklungsprozess des Hilfsmittels eingebunden werden. Das bedeutet, dass er in die Lage versetzt werden muss, alle relevanten Fragestellungen rund um die Funktion seines Hilfsmittels deutlich beantworten zu können. Dazu ist eine ausführliche Prothesengebrauchsschulung unumgänglich. Im Rahmen der Nutzung der Testprothese bedeutete dies die ausführliche Einweisung in die technisch nutzbaren Details des Hilfsmittels. Dazu zählten neben der theoretischen Einweisung auch das Beüben des selbstständigen An- und Ablegens, das Steuerungstraining in Belastungssituationen und die Simulation patientenspezifischer Alltagstätigkeiten. Alle Übungen wurden dabei mehrere Male wiederholt, um den Lerneffekt zu erhöhen. Während der Übungen wurden die Parameter erneut überprüft und für die Alltagsanwendung optimiert.
Durch das intensive Training erlernte der Patient nicht nur den Umgangmit seiner Prothese, sondern konnte am Optimierungsprozess durch fundierte Aussagen produktiv mitwirken. Eine Intensivierung der Gebrauchsschulung im Rahmen einer ergotherapeutischen Behandlung wurde dadurch nicht automatisch obsolet, aber das intensive Training mit dem betreuenden Techniker war für beide Seiten mit einem hohen Erkenntnisgewinn verbunden, wobei der Techniker auf Fragestellungen schneller reagieren und eventuelle Probleme rascher beseitigen konnte, damit das geplante funktionelle Ergebnis ohne Verzug eintreten konnte. Auch hier gilt, dass dieser Prozess bei der Versorgung von Kindern den besonderen Anforderungen dieser Klientel unterliegt und Rückmeldungen in anderer Form erfolgen, als es bei Erwachsenen möglich ist. Im hier vorgestellten Fall bestanden die Besonderheiten vor allem in der speziellen Anatomie und den daraus resultierenden Einflüssen auf die prothetische Funktion.
Die optimale Nutzbarkeit des Hilfsmittels im Alltag kann jedoch nur im Alltag des Patienten bewertet werden. Die Werkstatt kann erfahrungsgemäß nicht alle individuellen Facetten der Alltagstätigkeiten des Patienten abbilden. Daher muss ihm die Möglichkeit gegeben werden, die Prothese auch außerhalb zu nutzen. Die Sicherung der Testprothese und der Elektronik für den externen Gebrauch stellen die Sicherheit des Anwenders und die weitere Nutzbarkeit der Komponenten in der Definitivversorgung sicher. Dabei sollte auch dem kosmetischen Aspekt Beachtung geschenkt werden, um eine Stigmatisierung des Patienten zu vermeiden und eine unbeschwerte Nutzung in jeder alltäglichen Lebenslage zu ermöglichen. Im vorliegenden Fall war seitens des Patienten ein eher unbeschwerter Umgang mit seiner Behinderung erkennbar. Insbesondere Kinder und viele Amputierte haben jedoch hinsichtlich Kosmetik und Unauffälligkeit hohe Ansprüche, denen Genüge getan werden muss, um eine maximale Hilfsmittelakzeptanz bereits während der Testphase zu gewährleisten.
Herstellung der definitiven Prothese
Nach erfolgreicher Testphase begann die definitive Fertigung. Die Kriterien für die Stellung der Greifkomponente zur Stumpfachse orientieren sich dabei an den individuellen Bedürfnissen des Patienten (Abb. 6).
Während es in der Vergangenheit eine klassische Bedingung war, dem Patienten durch eine Vorflexion die Annäherung der Prothese an das Gesichtsfeld zu ermöglichen, so legen einige Patienten heute größeren Wert auf ein kosmetisch unauffälliges Erscheinungsbild. Gesichtsnahe Tätigkeiten werden bevorzugt kontralateral durchgeführt, und eine physiologische Extension im Ruhezustand hat einen erhöhten Stellenwert. Lange Stümpfe hingegen geben durch ihre Achse die Ausrichtung der Greifkomponente weitestgehend vor. Die Anpassung von Vorflexion oder ‑extension im Rahmen der Testprothesenversorgung und die Stellung der Greifkomponente erfordern eine akkurate Übertragung des Ergebnisses in die Definitivprothese. Gleichzeitig finden bei der Übertragung alle notwendigen Änderungen bezüglich der Passform des Schaftes Berücksichtigung. Das Ausgießen der Testprothese in einem Übertragungsgerät schuf hier optimale Voraussetzungen, um das Endergebnis nicht zu verfälschen. Im Rahmen der Vorbereitung auf die Endfertigung und der Demontage der Testprothese wurden zudem alle Komponenten auf ihre weitere Funktionsfähigkeit hin überprüft. Deren Reinigung ist in diesem Zusammenhang selbstverständlich.
Die Fertigung des Definitivschaftes aus HTV-Silikon orientierte sich am Versorgungsplan. Alle Ergebnisse von Anpassungen der Passform oder des Randzuschnitts fanden Einzug in die Fertigung des HTV-Silikonschaftes. Dabei bedurfte es bei der Übertragung auch einer Berücksichtigung der geänderten Materialeigenschaften gegenüber der Testversorgung.
Anschließend wurde der Aufbau der Greifkomponente aus dem Übertragungsgerät reproduziert und das Verbindungssegment zwischen Schaft und Handgelenksansatz gemäß dem Zuschnitt aus der Testprothese in Faserverbundtechnik hergestellt. Dabei wurden Randverlauf, Rahmengestaltung und gestaffelte Flexibilitäten beachtet. Das Verbindungssegment spiegelte dabei nicht die exakte anatomische Außenform wider, da gemäß Qualitätsstandard im späteren Verlauf ein anatomischer Formausgleich aus Schaumstoff geschaffen werden sollte. Vielmehr berücksichtigte es in besonderem Maße Be- und Entlastungszonen des Stumpfes sowie die Weichteilverschiebung in der Dynamik. Mit Hilfe von Platzhaltern (Dummys) fanden die funktionellen Bauteile Berücksichtigung, damit sie später erschütterungsfrei und geschützt verbaut werden konnten.
Zu den letzten Schritten der handwerklichen Fertigstellung gehörten die Montage des Schaftes mit dem Verbindungselement, der Elektronik und der Greifkomponente mit Prothesenhandschuh sowie des anatomischen Formausgleichs aus Schaumstoff. Die Montage der Elektronik beinhaltet zwingend eine Abschirmung aller Kabel gegen verfremdende Interferenzen, denn wenngleich aktuelle Elektroden eine Abschirmung gegen störende Frequenzen besitzen, so können im Alltag alle Kabelverbindungen den Effekt einer Antenne aufweisen und dadurch die präzise Ansteuerung der Prothese erschweren. Darüber hinaus führen frei verlaufende Kabel bei Erschütterungen zu systembedingten Artefakten, die ebenfalls eine Fehlfunktion der Prothese zur Folge haben können.
Der anatomische Formausgleich aus Schaumstoff erfüllt gegenüber der klassischen Schalenbauweise aus Faserverbundmaterialien mehrere Aspekte: Die polsternden Eigenschaften schützen die Prothese und die enthaltenen Elektrokomponenten gegen stumpfe Gewalteinwirkung und tragen somit zu einer längeren Produktlebensdauer bei. Eine nachgebende Oberfläche verringert ein Verkippen der Prothese bei Kontakt etwa mit einer Tischoberfläche. Gleichzeitig ersetzt der Ausgleich das klassische Ärmelschutzpolster zum Schutz der Kleidung des Patienten. Schließlich reduziert eine annähernd physiologisch weiche Oberfläche die Aufmerksamkeit und Stigmatisierung bei zufälligem Kontakt im Umgang mit anderen Menschen (Abb. 7).
Übergabe der definitiven Prothese und Evaluation des Versorgungsziels
Nach der Funktionskontrolle durch den Techniker fanden die Endanprobe sowie eine Auffrischung des Steuerungstrainings statt. Dabei wurden abschließend die Passform und der Einfluss des geänderten Schaftmaterials auf die Weichteile sowie die Stabilität und der Aufbau der teilflexiblen Rahmenkonstruktion geprüft. Erneut wurden insbesondere die Alltagstätigkeiten mit der definitiven Prothese beübt und die Signale abschließend auf ihre korrekte Einstellung hin überprüft und nachjustiert (Abb. 8). Im Rahmen der Endanprobe wurden die Anforderungen an die prothetische Versorgung aus dem ersten Patientengespräch gemeinsam auf den Grad der Zielerreichung für die Alltagsaktivitäten geprüft.
Die letzte Einweisung ging erneut auf das selbstständige An- und Ablegen und die technischen Details ein. Letztere sollten den Patienten in die Lage versetzen, die Prothese einerseits innerhalb des vorgesehenen Rahmens zu nutzen, andererseits Fehlerquellen zu erkennen. Durch den Wechsel des Schaftmaterials von Test- zu Definitivschaft waren zudem ergänzende Hinweise zu Reinigung, Wartung und Handhabung erforderlich.
Fazit
Viele der beschriebenen Arbeitsschritte finden sich selbstverständlich im orthopädietechnischen Versorgungsalltag wieder und sind heute klare Bedingung bei zeitgemäßen Prothesenkonzepten jenseits der Grundlagen der Bundesprothesenliste. Einige Schritte hingegen wurden im Rahmen des Qualitätsstandards und anhänglicher Arbeitsschritte neu definiert und intensiviert. Dies ist sicherlich ein längst notwendiger Schritt und resultiert nicht zuletzt aus den deutlichen Fortschritten in Materialauswahl und Komponentenentwicklung. Insbesondere die Zeit am Patienten und das Training mit dem Anwender erhalten daher einen höheren Stellenwert und stellen einen integralen Bestandteil einer qualitativ hochwertigen und adäquaten Versorgung im Sinne der Qualitätssicherung dar.
Die Auseinandersetzung mit dem Qualitätsstandard ist lohnenswert. Er definiert den tatsächlich aktuellen Stand der Technik und skizziert die Meilensteine in der Rehabilitation Armamputierter oder von Dysmeliepatienten sowie den Weg, diese zu erreichen. Gleichzeitig werden alle Bemühungen berücksichtigt, die sicherstellen und nachweisen können, dass die geplante Versorgung den persönlichen, aber auch den gesetzlichen Anforderungen entspricht. Jedes Abweichen vom Standard fordert eine klare Argumentation ein, wodurch sich jeder Techniker, aber eben auch das gesamte Versorgungsteam intensiv mit der Versorgung seiner Patienten und den Anforderungen an das Hilfsmittel auseinandersetzen muss. Doch unabhängig davon, ob man den Standard trägt oder vorantreibt, muss der Patient sicher sein können, dass alle Anstrengungen unternommen wurden, um das beste Ergebnis für ihn zu erreichen.
Die Autoren:
Boris Bertram, OTM
Dipl.-Ing. Merkur Alimusaj
Universitätsklinikum Heidelberg
Klinik für Orthopädie und Unfallchirurgie
Technische Orthopädie
Schlierbacher Landstraße 200a
69118 Heidelberg
Boris.Bertram@med.uni-heidelberg.de
Begutachteter Beitrag/reviewed paper
Bertram B, Alimusaj M. Anpassung einer myoelektrischen Unterarmprothese – Versorgungsverlauf nach dem „Qualitätsstandard im Bereich der Prothetik der oberen Extremität“. Orthopädie Technik, 2014; 65 (8): 42–46
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026